
En fast punkt?
Uppföljning av förekomsten av fast läkarkontakt i befolkningen: delrapport
Innehåll
Förord
Resultat i korthet
Sammanfattning
1 Inledning
2 Bakgrund
3 Befolkningens erfarenheter av fasta läkare
4 Patient- och anhörigföreningars syn på fasta läkare
5 Fasta läkare i kommunal hälso- och sjukvård
6 Primärvårdsläkarnas förutsättningar
7 Diskussion och slutsatser
8 Referenser
Bilaga 1 Enkätundersökning till Vård- och omsorgsanalys befolkningspanel
Bilaga 2 Resultat från regressionsanalyser
Bilaga 3 Könsuppdelad statistik om tillgång till fast läkare i olika grupper i befolkningen
Bilaga 4 Enkät till och dialogmöte med patientföreningar
Bilaga 5 Intervjustudie med sjuksköterskor i kommunal hälso- och sjukvård
Beslut
Om publikationen
Förord
Fasta läkare i primärvården är viktiga för att stärka kontinuiteten och samordningen i hälso- och sjukvården. Just inom kontinuitet och samordning har Sverige har sämre resultat än många andra länder, trots de goda medicinska resultat som det svenska hälso- och sjukvårdssystemet generellt uppvisar. Dessa områden är därför angelägna förbättringsområden.
Myndigheten för vård- och omsorgsanalys har regeringens uppdrag att kartlägga tillgången till fast läkarkontakt ur ett befolkningsperspektiv, och i den här rapporten redovisar vi resultat från 2025 års kartläggning. Vår förhoppning är att underlaget kommer att bidra till ökad kunskap om fasta läkare i primärvården, och därigenom utgöra ett stöd för beslutsfattare och andra berörda aktörer i det fortsatta arbetet med att stärka kontinuiteten och samordningen i hälso- och sjukvården.
Projektgruppen har bestått av utredaren Cecilia Dahlgren och analytikerna Erik Antonsson och Judith Höglin Forsberg samt juristen Ellen Ringqvist. Utredaren Daniel Zetterberg och projektdirektören Marianne Svensson har också deltagit i arbetet.
Vi vill framföra ett stort tack till alla personer som vi har intervjuat, som har besvarat våra enkäter eller som på andra sätt bidragit till arbetet.
Stockholm i mars 2026
Jean-Luc af Geijerstam
Generaldirektör
Resultat i korthet
Myndigheten för vård- och omsorgsanalys har på regeringens uppdrag undersökt hur stor andel av befolkningen som har en namngiven, fast läkare i primärvården och analyserat utvecklingen på området.
Våra viktigaste slutsatser
- Tillgången till fast läkare i primärvården ökade något mellan 2024 och 2025, från 26 procent till 31 procent. Behovet av fast läkare är dock betydligt större än tillgången, även i grupper med stora och komplexa vårdbehov.
- Andelen med fast läkare är större bland patienter med stora behov, men det finns samtidigt betydande omotiverade skillnader mellan regioner och vårdcentraler som innebär en risk för ojämlik vård.
- Fasta läkare bidrar till ökad trygghet, bättre kontinuitet och bättre förutsättningar för samordning, särskilt för personer med långvariga eller komplexa vårdbehov och personer som har svårt att företräda sig själva. Bristande läkarkontinuitet leder i stället till ineffektiv resursanvändning, rundgång i vården och risker för patientsäkerheten.
- I kommunal hälso- och sjukvård finns många patienter med omfattande och komplexa vårdbehov, vilket ställer höga krav på läkartillgång och kontinuitet i kontakterna med läkare. Situationen präglas dock av stora variationer; i vissa sammanhang fungerar läkarmedverkan bra, och i andra fall är tillgången och kontinuiteten otillräcklig.
- Variationerna i läkarmedverkan i kommunal hälso- och sjukvård indikerar att styrningen är otydlig.
- Det finns både organisatoriska och rättsliga hinder för en välfungerande läkarmedverkan i kommunal hälso- och sjukvård.
- Bristen på läkare och den pressade arbetsmiljön i primärvården gör det svårt för primärvårdsläkare att axla det samordningsansvar som ingår i rollen som fast läkare.
Sammanfattning
Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) har i uppdrag av regeringen att följa hur stor andel av befolkningen som uppfattar att de har en namngiven, fast läkarkontakt i primärvården, och att analysera utvecklingen på området, könsuppdelat för olika grupper i befolkningen.
Projektet som helhet utgår ifrån följande frågeställningar:
- Hur ser befolkningens erfarenheter av fast läkarkontakt ut?
- Hur fungerar läkarmedverkan och kontinuitet i kommunal hälso- och sjukvård?
- Hur styrs och organiseras fast läkarkontakt?
- Vad behöver regering, regioner och kommuner göra för att stärka tillgången till fast läkarkontakt?
Den här delrapporten fokuserar på de två första frågeställningarna. I slutrapporten, som publiceras i maj 2027, kommer vi att fördjupa analysen av styrningen och organiseringen.
Analysen bygger främst på enkätsvar från vår befolkningspanel, kompletterat med uppgifter från patient- och anhörigföreningar och sjuksköterskor i kommunal hälso- och sjukvård samt resultat från International Health Policy Survey 2025, som belyser primärvårdsläkares arbetsmiljö och förutsättningar för samordning.
Tillgången till fast läkare har ökat men möter inte behoven
Resultaten visar att andelen med fast läkare i primärvården ökade något mellan 2024 och 2025, från 26 till 31 procent av befolkningen. Ökningen behöver tolkas med försiktighet, men indikerar att regionernas arbete för att stärka läkarkontinuiteten börjar ge resultat. Tillgången möter dock inte behovet. Sex av tio uppger att de behöver en fast läkare i primärvården, medan endast tre av tio uppger att de har en sådan. Även patient- och anhörigföreningar bedömer att många fler behöver en fast läkare.
Många i befolkningen vet inte om de har en fast läkare eller inte, och få känner till möjligheten att välja en fast läkare. Vi bedömer att bättre patientinformation skulle bidra till att fler får en fast läkare, och därmed bidra till ökad kontinuitet i primärvården.
För patienter i kommunal hälso- och sjukvård framträder ett tydligt gap mellan tillgång och behov när det gäller fasta läkare. Intervjuer med sjuksköterskor i kommunal hälso-och sjukvård visar tydliga brister i läkartillgång och läkarkontinuitet, särskilt när det gäller akuta behov. Samtidigt finns stora skillnader i vårdcentralernas förmåga att tillgodose läkarmedverkan i kommunal hälso- och sjukvård, och vi får också flera exempel på välfungerande läkarmedverkan.
Både motiverade och omotiverade skillnader i tillgång
Andelen med fast läkare är högre i grupper med större vårdbehov, som äldre, personer med långvariga hälsotillstånd och personer med sämre självskattad hälsa. Det tyder på att behoven styr i viss utsträckning, men tillgången är otillräcklig även i dessa grupper. Kvinnor har större tillgång till fast läkare än vad män har, men också ett större upplevt behov.
Våra analyser visar också på omotiverade skillnader i tillgången till fasta läkare. Det gäller både skillnader mellan regioner, trots att behovet är ungefär detsamma, och skillnader mellan vårdcentraler inom en region. Dessa omotiverade skillnader innebär en risk för ojämlik vård.
Fast läkare ger trygghet och mer effektiv vård
Personer med fast läkare känner sig tryggare i vården än andra, och tycker att kontinuiteten och samordningen är bättre. Patientföreningarna lyfter fram förtroende, helhetssyn och minskad rundgång i vården som viktiga fördelar med fasta läkare. En särskilt stor fördel är att patienten slipper upprepa sin sjukdomshistoria vid varje läkarkontakt.
Inom den kommunala hälso- och sjukvården har många patienter komplexa vårdbehov och begränsade möjligheter att själva samordna sin vård, och där beskrivs kontinuitet i kontakten med läkare och annan personal som avgörande för patientsäkerhet, vårdkvalitet och trygghet.
Både patientföreningar och sjuksköterskor i kommunal hälso- och sjukvård betonar att fasta läkare kan leda till en mer effektiv vård. Om läkaren känner patienten minskar risken för onödig och dyr sjukhusvård och behovet av omfattande utredningar, vilket kan minska samhällets kostnader.
Samtidigt beror utfallet delvis på hur relationen mellan läkare och patient fungerar och på läkarens engagemang och kompetens. I befolkningspanelen nämns också potentiella nackdelar med att ha en fast läkare, som att man kan få vänta på en tid hos ”sin” läkare och begränsade möjligheter att få en ny medicinsk bedömning. En klar majoritet tycker dock att fast läkare är en viktig och värdeskapande funktion.
Läkarmedverkan i kommunal hälso- och sjukvård varierar kraftigt
Vi ser stora variationer i hur läkarmedverkan fungerar inom kommunal hälso- och sjukvård. Skillnaderna finns både mellan olika verksamhetstyper och mellan olika vårdcentraler som en och samma sjuksköterska har kontakt med. Även tillgängligheten till olika läkare på en och samma vårdcentral kan variera. Dessa skillnader innebär en risk för ojämlik vård.
Särskilda boenden för äldre har ofta etablerade rutiner för läkarmedverkan, medan sjuksköterskor inom hemsjukvård och LSS-boenden behöver hantera mer varierande rutiner och ett större antal vårdcentraler och läkare. Dessutom finns brister i informationsöverföring, avsaknad av gemensamma journalsystem och begränsade möjligheter att få direktkontakt med läkare, vilket skapar merarbete, fördröjer vården och innebär risker för patientsäkerheten. Även för dessa aspekter ser vi en stor variation mellan olika verksamheter och delar av landet.
Det finns både organisatoriska och rättsliga hinder för en välfungerande läkarmedverkan i kommunal hälso- och sjukvård och sjuksköterskorna lyfter flera möjligheter att förbättra läkarmedverkan. Det handlar bland annat om att minska personalomsättningen på vårdcentralerna, att ge sjuksköterskor och läkare möjlighet att bygga upp fungerande relationer och att läkare är engagerade och har kunskap om de patienter och vårdbehov som är vanliga i kommunal hälso- och sjukvård.
Brist på primärvårdsläkare och pressad arbetsmiljö begränsar tillgången till fasta läkare
Bristen på primärvårdsläkare är en viktig orsak till att många patienter saknar en fast läkare. Tidigare kartläggningar visar att antalet specialister i allmänmedicin behöver öka kraftigt för att nå Socialstyrelsens riktvärde om 1 100 patienter per läkare. Samtidigt väljer många läkare bort primärvården eller arbetar deltid, till stor del på grund av den pressade arbetsmiljön. Primärvårdsläkare i Sverige upplever en mer ansträngd arbetssituation än läkare i andra länder, även om arbetsmiljöproblemen är stora i primärvården i många länder. Många rapporterar om stress, psykisk ohälsa och symtom på utmattning.
Läkarbristen och den pressade arbetsmiljön gör det svårt för primärvårdsläkare att fullt ut axla ansvaret som fast läkare, och många upplever att de bara delvis kan samordna sina patienters vård.
För att stärka samordningen behövs, enligt läkarna, mer tid per patient och fler läkare. De efterfrågar också bättre system för informationsdelning, precis som sjuksköterskorna.
Fortsatt arbete
Vård- och omsorgsanalys kommer att följa utvecklingen av tillgången till fast läkare fram till slutrapporten 2027. I det fortsatta arbetet kommer vi att särskilt fokusera på styrning, organisering och regionernas arbete för att stärka tillgången till fasta läkare. Vi kommer också att analysera vad regeringen, regionerna och kommunerna behöver göra för att fler patienter ska ha en fast läkare.
1 Inledning
Tillgång till en fast läkare har positiv betydelse för vårdens utfall, enligt flera forsknings-studier. Regionerna ska också organisera primärvården så att alla som omfattas av regionens ansvar ska kunna välja och få tillgång till en fast läkarkontakt. Det framgår av hälso- och sjukvårdslagen (2017:30), HSL (7 kap. 3 §). Även patientlagen (2014:821) anger att patienter ska få möjlighet att välja och få tillgång till en fast läkarkontakt hos den utförare inom primärvården som hen valt genom listning (6 kap. 3 §). Trots detta visar tidigare mätningar att befolkningens tillgång till fast läkarkontakt är betydligt lägre än behovet och att det finns en stor skillnad mellan regionernas verksamhetsstatistik och befolkningens upplevelser (Vård- och omsorgsanalys 2021, 2022, 2023a, 2024a).
1.1 Vi har i uppdrag att följa tillgången till fast läkarkontakt
Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) har i uppdrag av regeringen att följa hur stor andel av befolkningen som uppfattar att de har en namngiven, fast läkarkontakt i primärvården och att analysera utvecklingen på området, könsuppdelat för olika grupper i befolkningen (S2024/01007).
Projektet som helhet utgår från följande frågeställningar:
- Hur ser befolkningens erfarenheter av fast läkarkontakt ut?
- Hur fungerar läkarmedverkan och kontinuitet i kommunal hälso- och sjukvård?
- Hur styrs och organiseras fast läkarkontakt?
- Vad behöver regering, regioner och kommuner göra för att stärka tillgången till fast läkarkontakt?
Den första delrapporten inom uppdraget publicerades hösten 2024 och hade fokus på befolkningens erfarenheter av fasta läkare (Vård- och omsorgsanalys 2024a). I den här delrapporten fortsätter vi att följa utvecklingen och fördjupar oss i den andra fråge-ställningen om läkarmedverkan och kontinuitet i kommunal hälso- och sjukvård. Vi berör även kort den tredje frågeställningen genom att belysa primärvårdsläkarnas arbetsmiljö och förutsättningar för att ta en samordnande roll för sina patienter. I slutrapporten, som publiceras i maj 2027, kommer vi att fördjupa analysen av styrningen och organiseringen, samt upprepa våra mätningar av befolkningens erfarenheter. Vi kommer också att analysera vad regeringen, regionerna och kommunerna behöver göra för att fler patienter ska ha en fast läkare.
1.2 Vi beskriver tillgången till fast läkare ur flera perspektiv
I den här delrapporten redovisar vi resultat från flera olika datainsamlingar som tillsammans belyser tillgången till och behovet av fasta läkare. Våra analyser utgår i huvudsak från befolkningens och patienternas perspektiv, men vi kompletterar även med yrkesverksammas perspektiv för att bättre förstå förutsättningarna för att erbjuda en fast läkare och konsekvenserna om läkarkontinuiteten brister. Tabell 1 visar våra huvudsakliga datakällor.
Tabell 1. Datakällor och perspektiv i uppföljningen av fast läkarkontakt.
| Perspektiv | Datainsamling | Syfte |
| Befolknings- och patientperspektiv | Enkät till Vård- och omsorgsanalys befolkningspanel | Kartlägga erfarenheter av fast läkare i olika grupper av befolkningen |
| Enkät och dialog med patient- och anhörigföreningar | Närmare undersöka synen på fast läkare hos patientgrupper som får mycket av sin vård eller uppföljning i primärvården. | |
| Yrkesverksammas perspektiv | Intervjuer med sjuksköterskor i kommunal hälso- och sjukvård | Belysa behov av och förutsättningar för fasta läkare i olika kommunala boendeformer och i hemsjukvård |
| Enkätundersökning till primärvårdsläkare (IHP-undersökningen 2025) | Belysa primärvårdsläkarnas förutsättningar för att ta en samordnande roll för sina patienter |
1.3 Avgränsningar
Denna delrapport fokuserar på befolkningens erfarenheter av fasta läkare och hur läkarmedverkan i kommunal hälso- och sjukvård fungerar. Vi går därför inte närmare in på frågor som rör styrning och organisering av fast läkarkontakt. Vi lämnar inte heller några rekommendationer i denna delrapport.
En ytterligare avgränsning är att vi inte följer tillgången till fast läkarkontakt för personer som är intagna på statliga institutioner, till exempel Statens institutionsstyrelse och Kriminalvården. I vår fördjupning av den kommunala hälso- och sjukvården har vi dessutom avgränsat bort personer som bor på socialpsykiatriska boenden, eftersom vi inte har tillräckliga data för den gruppen i vår intervjustudie.
1.4 Disposition
Rapporten är disponerad på följande sätt: I kapitel 2 ger vi en bakgrund till funktionen fast läkarkontakt och dess betydelse. I kapitel 3–6 presenterar vi resultaten från våra olika datainsamlingar. I kapitel 7 diskuterar vi de samlade resultaten och presenterar våra slutsatser.
2 Bakgrund
Fast läkare i primärvården är en viktig del i arbetet med att stärka kontinuiteten i hälso- och sjukvården. I det här kapitlet ger vi en bakgrund till funktionen och dess betydelse samt belyser varför det är viktigt att följa tillgången till fast läkare ur befolkningens perspektiv. Vi redogör också för bakgrunden till de fördjupningar som görs i rapporten utifrån yrkesverksammas perspektiv, dels om fasta läkare i den kommunala hälso- och sjukvården, dels om primärvårdsläkarnas bedömningar av sina möjligheter att samordna sina patienters vård.
2.1 Fast läkare är ett viktigt verktyg för att stärka kontinuitet och samordning
Fast läkare innebär att ha en namngiven läkare vid den hälso- och vårdcentral, eller motsvarande vårdenhet, som den enskilde har valt genom listning (7 kap. 3 och 3 a §§ HSL). Enligt förarbetena förbättrar det möjligheterna till kontinuitet och till en förtroendefull relation mellan läkare och patient. I läkarens ansvar ingår att vägleda patienten i hans eller hennes kontakter med övrig hälso- och sjukvård och i förekommande fall samordna vården (prop. 1994/95:195 ).
I primärvårdens grunduppdrag ingår att samordna olika insatser för patienter. Som en del av omställningen till en god och nära vård infördes en ny bestämmelse i 13 a kap. 1 § HSL som klargör primärvårdens ansvar och de grundläggande krav som fordras för att fullgöra uppdraget. Av bestämmelsen framgår att primärvården ska ansvara för att samordna patientens vård när det är mest ändamålsenligt. Regeringen har uttalat att utgångspunkten bör vara att den fasta läkaren i primärvården ansvarar för att samordna de medicinska åtgärderna, men att det i vissa fall kan vara mer ändamålsenligt att samordningsansvaret fullgörs av en fast vårdkontakt som kan finnas någon annanstans inom hälso- och sjukvården än i primärvården (prop. 2019/20:164).
Svensk hälso- och sjukvård uppvisar sedan länge goda medicinska resultat, men internationella jämförelser visar att det är vanligt med brister i samordning och kontinuitet (Vård- och omsorgsanalys 2024b). Därför har fast läkare återkommande lyfts fram som ett viktigt verktyg för att förbättra vården som helhet. Att patienter erbjuds en fast läkare är den åtgärd som flest regioner bedömer som viktig för att skapa kontinuitet i vården, enligt Socialstyrelsens uppföljning av omställningen till en god och nära vård (Socialstyrelsen 2025). Flera regioner uppger också att de har prioriterat arbetet med fast läkare och minskat användningen av hyrpersonal, och i alla regioner pågår ett utvecklingsarbete i frågan. Cirka hälften av regionerna har exempelvis tagit fram handlingsplaner för att kunna erbjuda fast läkare till fler.
2.2 Fast läkare är positivt för både patienter och yrkesverksamma
Kontinuitet i relationen till en primärvårdsläkare har samband med flera positiva utfall, bland annat ökad patienttillfredsställelse, minskad sjukhusvård, lägre användning av akutmottagningar och lägre dödlighet (Baker, Freeman, Haggerty, Bankart & Nockels 2020; Barker, Steventon & Deeny 2017; Cho m.fl. 2016; Engström, Borgquist, Nordvall, Albinsson & Arvidsson 2019; Kao, Lin, Chen, Wu & Tseng 2019; Pereira Gray, Sidaway-Lee, White, Thorne & Evans 2018; Sabety, Jena & Barnett 2021; Sandvik, Hetlevik, Blinkenberg & Hunskaar 2022; Saultz & Albedaiwi 2004).
Med en kontinuerlig relation kan läkaren tidigare uppmärksamma förändringar i patientens hälsotillstånd, och det finns större möjlighet att identifiera psykosociala problem som försämrar hälsan. Dessutom har högre kontinuitet samband med en mer effektiv vård genom minskad konsultationstid, färre laboratorietester och lägre kostnader för hälso- och sjukvård (Starfield, Shi & Macinko 2005). De flesta studier på området är dock korrelationsstudier, vilket gör det svårt att dra säkra slutsatser om orsakssamband.
Vi har belyst tillgången till fast läkare i flera tidigare rapporter och sett att fast läkare är viktigt både för yrkesverksamma och för patienter. Läkare med en egen lista med patienter, som de är fast läkare för, är mer nöjda med sitt arbete än andra läkare. De anser också i högre utsträckning att deras vårdcentral är väl förberedd på att ge vård till patienter med kroniska sjukdomar, inklusive psykisk ohälsa (Vård- och omsorgsanalys 2023c). Personer med en fast läkare har också mer positiva erfarenheter av kontinuitet, tillgänglighet och delaktighet (Vård- och omsorgsanalys 2024a).
2.3 Viktigt att följa befolkningens upplevelser av tillgången
I denna rapport, liksom i uppdraget som helhet, utgår vi från befolkningens upplevelser av tillgången till fast läkare. Många regioner kan i sina administrativa system följa vilka invånare som är listade hos en fast läkare, men dessa uppgifter skiljer sig i stor utsträckning från befolkningens egna erfarenheter av tillgången. Vår bedömning är att befolkningsperspektivet är det mest relevanta för att mäta tillgången till fast läkare i praktiken, eftersom det fångar om invånare faktiskt upplever att de har en fast läkare eller inte. Det innebär att vi kan bedöma tillgången utifrån den faktiska kontinuitet och trygghet som funktionen syftar till att skapa, snarare än utifrån administrativa uppgifter om listning som inte alltid speglar hur det fungerar i vardagen.
Vi har tidigare gjort en fallstudie i Västra Götalandsregionen av andelen patienter med fast läkare enligt regionens register och jämfört det med patienternas upplevelse av att de får träffa samma läkare enligt den nationella patientenkäten. Resultaten visar ett lågt samband mellan måtten (Vård- och omsorgsanalys 2021). En studie baserad på data från Skåne (Ellegård, Anell & Kjellsson 2024) visar liknande resultat. Individer som var listade på en specifik läkare när de diagnostiserades med en kronisk sjukdom hade inte högre kontinuitet i sina efterföljande besök än andra. Våra tidigare mätningar av tillgången till fasta läkare i primärvården visar också att det finns en stor skillnad mellan befolkningens uppfattning om tillgången till en fast läkare och andelen som är listade på en fast läkare i regionernas administrativa system (Vård- och omsorgsanalys 2023a).
Det finns flera tänkbara förklaringar till att administrativa system och befolknings-perspektivet ger så olika bilder. Våra tidigare analyser visar att mindre än hälften av individerna med en fast läkare själva fick välja läkare (Vård- och omsorgsanalys 2023a). Det tyder på att det oftast är vårdgivaren som utser den fasta läkaren och att det inte alltid kommuniceras till patienten. Det kan i sin tur innebära att en individ inte vet att hen har tilldelats en fast läkare. En annan förklaring kan vara att en individ får träffa andra än sin fasta läkare vid besök på vårdcentralen och att det då inte är tydligt att hen är tilldelad en fast läkare.
2.4 Yrkesverksammas perspektiv ger en fördjupad bild av förutsättningarna
Vi tar också upp de yrkesverksammas perspektiv för att få en djupare förståelse för läkarmedverkan i kommunal hälso- och sjukvård och primärvårdsläkares syn på förutsättningarna för samordningsuppdraget. Vi har intervjuat sjuksköterskor som arbetar nära patienter i kommunal hälso- och sjukvård för att få veta mer om tillgången till och förutsättningarna för fasta läkare. Dessutom har vi ställt enkätfrågor till läkare på vårdcentraler om deras förutsättningar för att samordna sina patienters vård.
2.4.1 Tidigare resultat visar stora skillnader i läkarmedverkan i kommunal hälso- och sjukvård
Personer som vårdas i kommunal hälso- och sjukvård är ofta äldre och kan ha kognitiva nedsättningar som gör det svårt för dem att själva hålla ordning på sin hälso- och sjukvårdhistoria. Denna grupp har därför särskilt stora behov av den samordning och kontinuitet som en fast läkare kan bidra till, men den är svårare att nå med våra enkätundersökningar. Tidigare resultat visar dock att tillgången till fasta läkare varierar för personer i kommunal hälso- och sjukvård.
Vi har tidigare undersökt hur medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR) i kommunerna upplever läkarmedverkan i kommunal hälso- och sjukvård (Vård- och omsorgsanalys 2025a). Resultaten visar att det finns stora skillnader mellan olika verksamheter och för olika patientgrupper. Läkarmedverkan och kontinuitet verkar framför allt fungera bra för personer som bor på särskilt boende för äldre. Det verkar däremot finnas brister i läkarmedverkan för personer på boenden enligt 9 § 9 lagen (1993:387) om stöd och service till vissa funktionshindrade, LSS (så kallade LSS-boenden) och personer i socialpsykiatriska boenden. Vår analys av regionernas styrning visar att det i flera fall finns otydligheter i vårdcentralernas uppdrag när det gäller läkarmedverkan för dessa grupper. När styrningen är otydlig, eller innehåller motstridiga uppdrag, är det ofta upp till de yrkesverksamma att själva lösa de situationer som uppstår. I vissa fall går det bra, men i andra fall blir det ett hinder för samarbetet. När styrningen ställer tydliga krav tycks läkarmedverkan fungera bättre.
För att fördjupa dessa resultat belyser vi sjuksköterskors syn på tillgången till fasta läkare för patienter i hemsjukvård, på särskilda boenden för äldre och i LSS-boenden. Sjuksköterskorna arbetar patientnära och har god insyn i hur läkarmedverkan fungerar i praktiken. Till vår slutrapport kommer vi att belysa denna grupp utifrån ett patientperspektiv genom att intervjua äldre personer som har hemsjukvård eller bor på särskilt boende.
2.4.2 Vårdcentralernas situation är pressad och förbättras inte
För att fler personer ska uppleva att de har en fast läkare måste primärvården ha tillräckligt med personal och andra resurser. En stärkt primärvård är också en av målsättningarna med omställningen till en god och nära vård. Men i vår utvärdering av omställningen konstaterade vi att primärvården ännu inte har fått tillräckliga förutsättningar för att nå målet om en stärkt primärvård. Den regionala primärvårdens andel av hälso- och sjukvårdens totala kostnader har bara ökat marginellt under de senaste åren. En tredjedel av regionerna har dock fattat beslut om att öka resursandelen till primärvården (Vård- och omsorgsanalys 2025a).
Kompetensförsörjningen i primärvården har inte heller förbättrats. Tillgången till tillsvidareanställda specialister i allmänmedicin och till distriktssköterskor har minskat. Det skulle behövas en stor ökning av antalet specialistläkare inom primärvården för att nå målet om 1 100 patienter per läkare (Vård- och omsorgsanalys 2023b).
Brister i resurser och kompetensförsörjning gör det svårare för läkare i primärvården att axla den samordnande roll som fasta läkare ska ha. Samtidigt kan även andra faktorer ha betydelse. För att fördjupa kunskapen om detta belyser vi hur läkarna själva upplever sina möjligheter att fungera som ett nav i patienternas vård och ta huvudansvar för att samordna deras vård.
3 Befolkningens erfarenheter av fasta läkare
I det här kapitlet presenterar vi behovet av och tillgången till fasta läkare i olika grupper i befolkningen och utvecklingen över tid, utifrån enkätsvaren från vår befolkningspanel. Det här är våra viktigaste resultat:
- Andelen som svarar att de har en fast läkare ökade mellan mätningarna 2024 och 2025, från 26 procent till 31 procent. Ökningen behöver dock tolkas med försiktighet.
- Behovet av fast läkare är betydligt större än tillgången. Sex av tio i befolkningen upplever att de behöver en fast läkare i primärvården, men bara tre av tio har en sådan.
- Tillgången till fast läkare är högre i grupper som generellt har större vårdbehov. Det gäller äldre, personer med en eller flera långvariga sjukdomar och personer med självskattat behov av fast läkare.
- Det finns signifikanta skillnader i tillgång mellan olika delar av landet, men inga signifikanta skillnader i behov. Skillnaderna innebär därmed en risk för ojämlik vård.
- Enligt vår enkätundersökning har personer med fast läkare bättre erfarenheter av vården än personer utan. De får i högre utsträckning träffa samma läkare, sjukvårdspersonalen känner till viktig information om deras sjukdomshistoria, de har bättre erfarenheter av samordning och de känner sig tryggare med vården de får.
- En stor andel svarar att de inte vet om de har en fast läkare, och få i befolkningen känner till att de enligt HSL har möjlighet att välja läkare.
Behovet och tillgången presenteras uppdelat efter kön, ålder, utbildningsnivå, svensk kontra utländsk bakgrund, självskattad hälsa, antal långvariga hälsotillstånd och om man har hemsjukvård eller inte.
3.1 Vi har använt vår befolkningspanel för att kartlägga behov och tillgång samt utvecklingen
För att kartlägga behovet av och tillgången till fast läkare skickade vi hösten 2025 en enkätundersökning till Vård- och omsorgsanalys befolkningspanel. Totalt 14 088 personer svarade på enkäten, vilket motsvarar 65 procent av deltagarna i panelen. I bilaga 1 finns mer information om undersökningen.
För att följa utvecklingen över tid jämför vi resultaten med motsvarande mätning 2024, som byggde på samma frågeformulering och liknande metodik. Jämförelsen bör ändå tolkas med viss försiktighet eftersom panelen har utökats och sammansättningen därmed har förändrats något mellan mätpunkterna. Det skulle vara möjligt att göra jämförelser även längre bak i tiden, men vi bedömer att dessa blir alltför osäkra på grund av större skillnader mellan panelerna när det gäller centrala bakgrundsvariabler.
Till skillnad från tidigare rapporter har vi i denna rapport inkluderat dem som svarat ”vet inte” på frågorna om behov av och tillgång till fast läkare. Skälet är att denna andel ökar, vilket påverkar jämförbarheten över tid. Detta innebär att andelarna för svarsalternativen ja och nej blir lägre än tidigare. När vi gör jämförelser över tid inkluderar vi dem som svarat ”vet inte” även för 2024 års undersökning i sammanställningen för att uppgifterna ska vara jämförbara.
3.2 Tre av tio upplever att de har en fast läkare
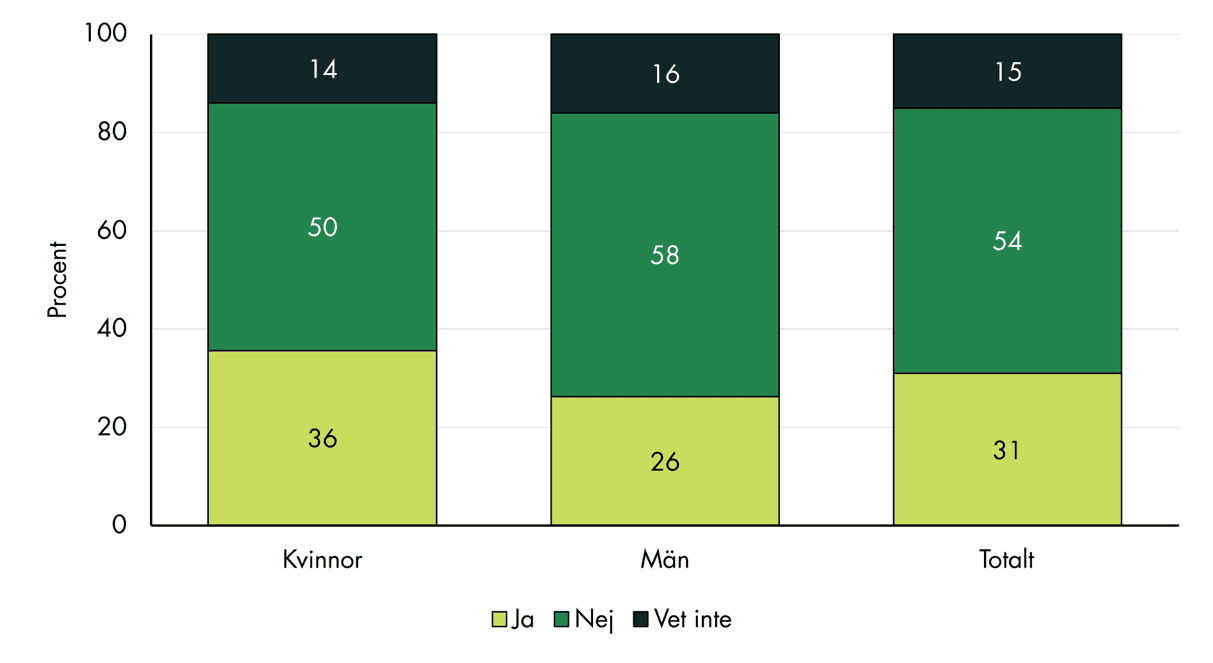
Totalt uppger tre av tio (31 procent) i befolkningen att de har en fast läkare, se figur 1. Andelen är något högre bland kvinnor än bland män. Skillnaden mellan könen är signifikant även när vi kontrollerar för andra variabler i regressionsanalyser (se bilaga 2).
Figur 1. Andel som uppger att de har, inte har eller inte vet om de har en fast läkare på sin vårdcentral, fördelat på kön.
Har du en fast läkare på din vårdcentral?
Antal svar: 14 022.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
En förhållandevis stor andel av befolkningen, cirka 15 procent, vet inte om de har en fast läkare eller inte. Yngre svarar i högre utsträckning än äldre att det inte vet. Det kan handla om personer som inte besöker vården särskilt ofta, men det kan också tyda på att informationen om fast läkare är otillräcklig.
3.3 Tillgången till fast läkare tycks ha ökat något
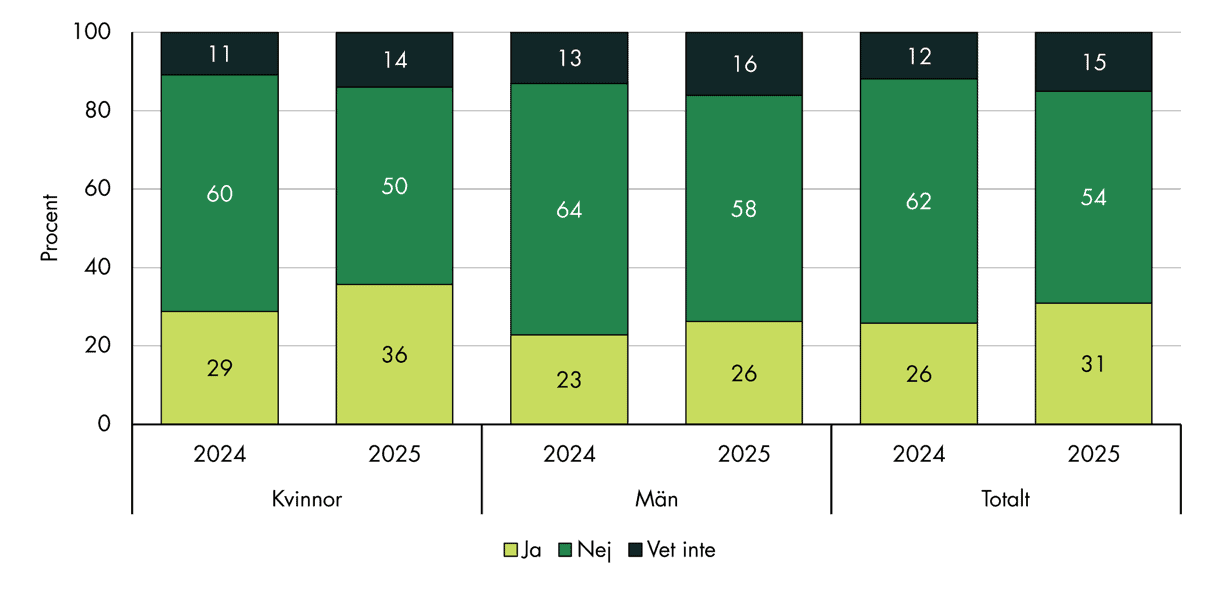
Andelen som upplever att de har en fast läkare har ökat mellan mätningarna. I 2025 års undersökning svarade 31 procent att de har en fast läkare, jämfört med 26 procent i 2024 års undersökning, se figur 2. Ökningen är större för kvinnor än för män.
Figur 2. Andel som uppger att de har en fast läkare, 2024 och 2025, fördelat på kön.
Har du en fast läkare på din vårdcentral?
Antal svar: 5 298 (2024) och 14 022 (2025).
Källa: Vård- och omsorgsanalys befolkningspanel 2024 och 2025.
Om vi exkluderar de respondenter som svarat ”vet inte” blir skillnaden mellan åren ännu större. Då var det 36 procent i 2025 års undersökning som svarade att de har en fast läkare, jämfört med 29 procent året före. Andelen som svarat ”vet inte” har ökat mellan mätningarna, vilket främst påverkar andelen som uppger att de inte har en fast läkare. Detta bidrar till att skillnaderna mellan åren framstår som större när de som svarat ”vet inte” exkluderas.
3.3.1 Ökningen behöver tolkas med försiktighet
Resultaten tyder alltså på att tillgången har ökat, vilket är positivt, men det finns sannolikt flera orsaker till skillnaden i resultat mellan de två mätningarna och ökningen behöver därför tolkas med försiktighet.
Panelen har successivt utökats och i undersökningen 2025 deltog nästan tre gånger så många personer som 2024. I 2024 års mätning deltog dessutom en större andel yngre personer, bland annat eftersom undersökningen genomfördes i nära anslutning till en nyrekrytering till befolkningspanelen som särskilt riktades mot yngre personer. Inför 2025 års undersökning utökades panelen för att möjliggöra analyser på regional nivå. Resultaten viktas för att kompensera för förändringar av panelens sammansättning, men viktningen kan inte alltid helt korrigera för dem.
Det kan även förekomma statistisk osäkerhet eller naturlig variation mellan mätningarna. Osäkerheten ökar också av att endast omkring 5–8 procent av de personer vi bjuder in väljer att delta när panelen rekryteras. Detta kan innebära att panelens sammansättning inte är representativ för befolkningen som helhet. För att stärka underlaget och öka tillförlitligheten kommer vi att göra en enkätundersökning inför slutrapporten 2027, i samarbete med Statistiska centralbyrån (SCB). Enkäten kommer att ge oss ett mer representativt datamaterial och fungerar som ett komplement till övriga datakällor. I samband med detta kommer vi även att validera vår panel, det vill säga undersöka i vilken utsträckning panelen speglar befolkningen och om resultaten är stabila och möjliga att generalisera.
Trots osäkerheterna ser vi inga större förändringar i det upplevda behovet av en fast läkare (se avsnitt 3.4.2). Det tyder på att sammansättningen av deltagare inte har förändrats i någon större utsträckning mellan undersökningarna, åtminstone inte när det gäller behov.
3.4 Stor skillnad mellan behov och tillgång
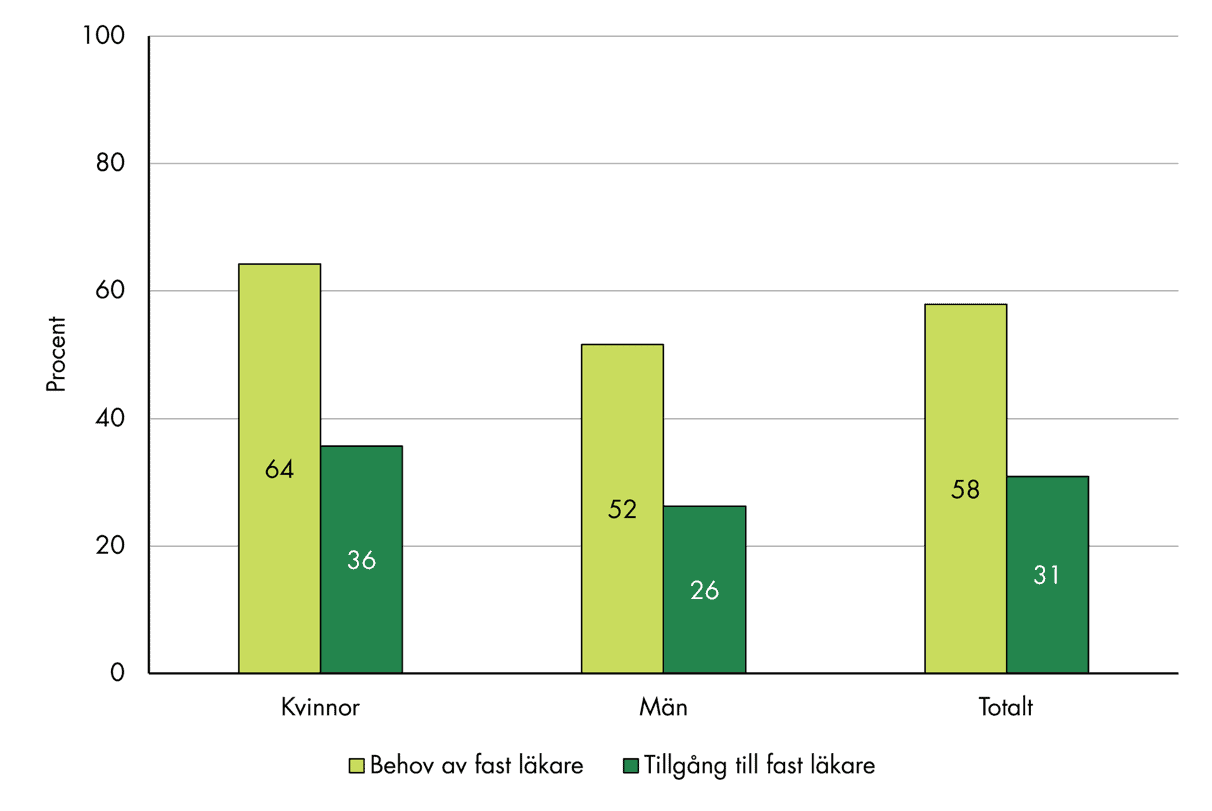
För befolkningen som helhet är behovet av en fast läkare betydligt större än tillgången. Nästan sex av tio i befolkningen (58 procent) uppger att de behöver en fast läkare på vårdcentralen. Det är nästan dubbelt så många som andelen som upplever att de har en sådan, se figur 3. Kvinnor upplever i högre grad än män att de behöver en fast läkare, och denna skillnad kvarstår när vi kontrollerar för andra aspekter som självskattad hälsa, ålder och utbildning.
Figur 3. Andel som uppger att de har behov av respektive tillgång till en fast läkare 2025, fördelat på kön.
Antal svar: 13 976.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
3.4.1 Färre än hälften med behov har en fast läkare
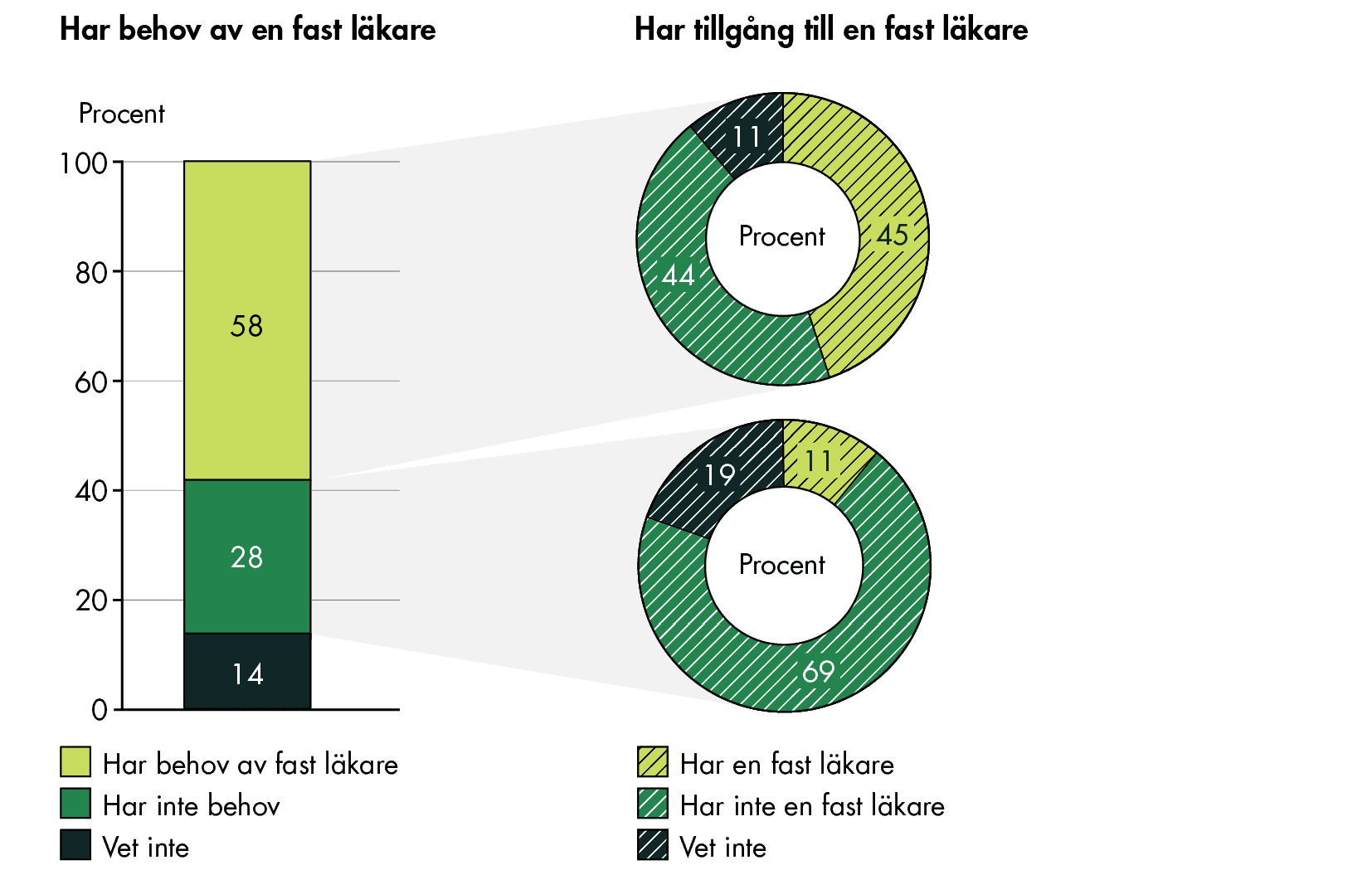
Andelen med fast läkare är högre bland personer som upplever att de behöver en, 45 procent jämfört med 11 procent bland dem som inte har det behovet, se figur 4. Resultaten tyder på att tillgången i viss utsträckning styrs av behov, men att den fortfarande är långt ifrån att möta de behov som befolkningen upplever.
Figur 4. Andel som uppger att de har, inte har eller inte vet om de har en fast läkare, fördelat på behov.
Antal svar: 13 944.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
3.4.2 Liten förändring av behovet över tid
Behovet av en fast läkare har bara förändrats marginellt mellan 2024 och 2025. I undersökningen 2025 svarade 58 procent att de behöver en fast läkare, jämfört med 56 procent året före. Skillnaden mellan män och kvinnor är också ungefär densamma mellan de två mätningarna. Andelen som svarat ”vet inte” är högre i den senaste undersökningen. År 2024 svarade 9 procent att de inte vet om de behöver en fast läkare, och 2025 var andelen 14 procent.
3.5 Regionala skillnader i tillgång till fast läkare trots små skillnader i behov
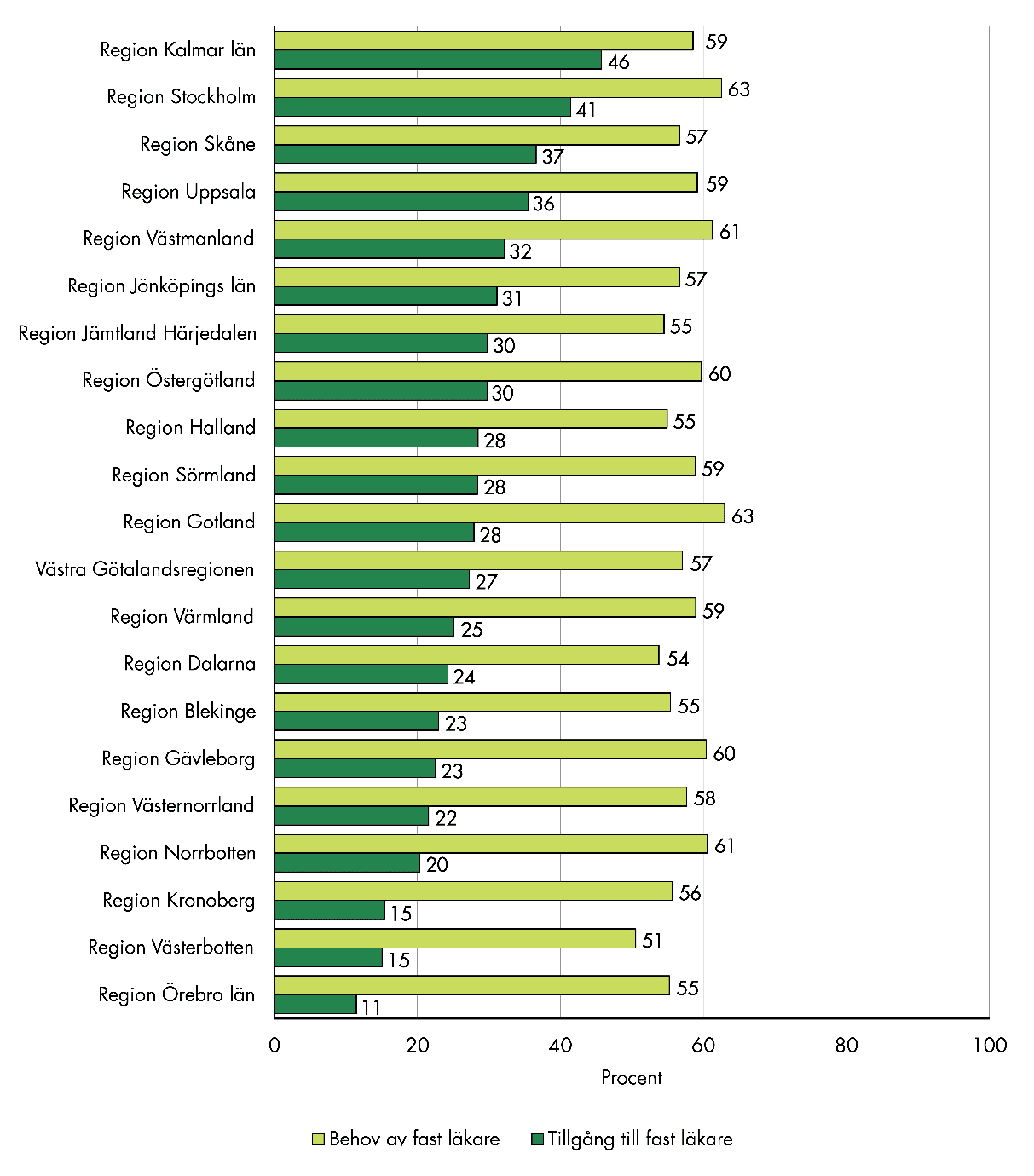
Andelen med fast läkare varierar stort mellan regionerna, trots att det upplevda behovet är ungefär detsamma, se figur 5.
Figur 5. Behov av och tillgång till fast läkare, fördelat per region.
Antal svar: 13 674 (tillgång) och 13 631 (behov).
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Tillgången är högst i Region Kalmar län, där nästan hälften (46 procent) anger att de har en fast läkare på sin vårdcentral. Efter det följer Region Stockholm (41 procent) och Region Skåne (37 procent).
I Region Örebro län är tillgången lägst; endast 11 procent svarar att de har en fast läkare, trots att det upplevda behovet (55 procent) ligger i linje med andra regioner.
Det finns sannolikt flera förklaringar till de stora skillnaderna i tillgång, bland annat olika förutsättningar när det gäller kompetensförsörjning, vilket påverkar möjligheten att erbjuda fast läkare. Men eftersom vi inte ser motsvarande skillnader i behov finns en risk för ojämlik vård.
3.6 Behov och tillgång i olika grupper i befolkningen
Liksom i tidigare mätningar är andelen med fast läkare högre i grupper som generellt har större vårdbehov. Det gäller äldre personer, personer med någon långvarig sjukdom och personer med sämre självskattad hälsa. Dessa grupper uttrycker också i högre grad ett behov av en fast läkare.
Vi ser däremot inte lika tydliga skillnader i tillgång när vi analyserar resultaten utifrån utbildningsnivå och svensk kontra utländsk bakgrund, särskilt inte när vi kontrollerar för hälsa och ålder i regressionsanalyserna. Personer med utländsk bakgrund uppger dock i högre utsträckning att de behöver en fast läkare.
För att analysera behovet och tillgången i olika grupper i befolkningen har vi använt både deskriptiva sammanställningar och regressionsanalyser. Med regressionsanalyserna kan vi se hur stor del av skillnaderna mellan grupper som kan kopplas till en viss faktor, samtidigt som vi tar hänsyn till andra faktorer som kön, ålder, utbildning, svensk kontra utländsk bakgrund, län och självskattad hälsa. Resultaten från regressionsanalyserna finns i bilaga 2 och könsuppdelade tabeller finns i bilaga 3.
3.6.1 Äldre har större behov och tillgång än yngre
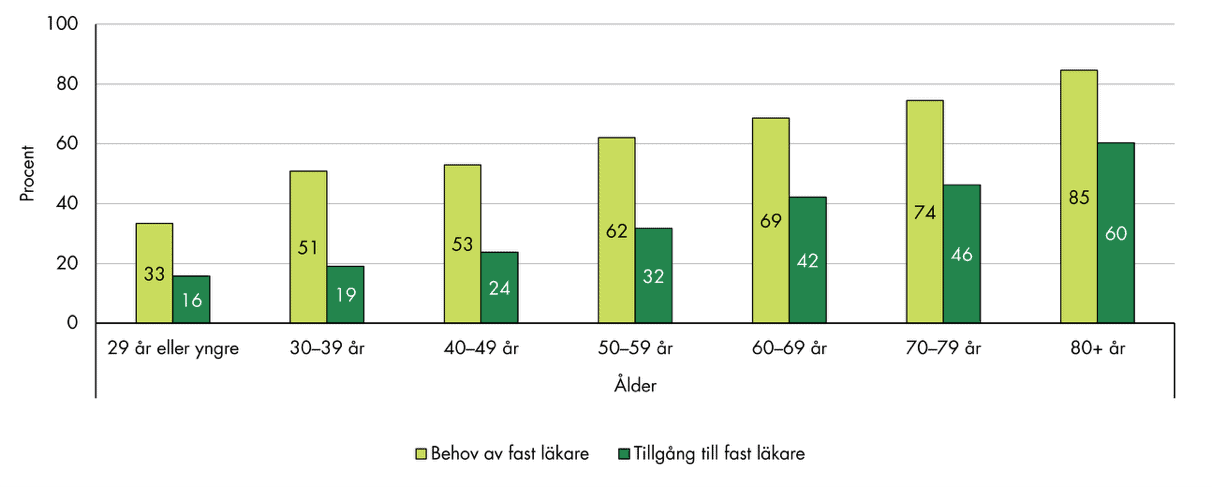
Både behovet av fast läkare och tillgången till en sådan är större bland äldre än bland yngre personer, se figur 6. Bland personer som är 80 år eller äldre uppger 85 procent att de behöver en fast läkare, och 60 procent att de har en sådan. Motsvarande andelar är 33 respektive 16 procent bland dem som är 29 år eller yngre. När vi kontrollerar för andra aspekter kvarstår skillnaderna mellan åldersgrupperna.
Figur 6. Andel som uppger att de har behov av respektive tillgång till en fast läkare på sin vårdcentral, fördelat på åldersgrupp.
Antal svar: 13 976 respektive 14 022.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Den högre andelen med fast läkare bland äldre personer tyder på att de prioriteras när det gäller att fördela fast läkare. Detta tyder på en prioritering utifrån behov eftersom äldre generellt har ett större behov av kontinuitet i vården. Samtidigt visar resultaten att tillgången generellt inte möter behoven. Även bland personer som är 80 år saknar 27 procent en fast läkare trots att de anser att de behöver en, och ytterligare 7 procent vet inte om de har en. Detta tyder på att nivåerna sannolikt är otillräckliga i samtliga grupper, även om prioriteringen av äldre i viss mån fungerar som avsett.
3.6.2 Personer med sämre hälsa upplever ett större behov och har större tillgång
Både behovet av och tillgången till en fast läkare är högre bland personer med sämre hälsotillstånd, sett till självskattad hälsa och förekomst av långvariga hälsotillstånd. Detsamma gäller för personer som har hemsjukvård. Även dessa skillnader tyder på att de med större behov prioriteras. Skillnaderna kvarstår när vi kontrollerar för andra bakgrundsvariabler i regressionsanalyser.
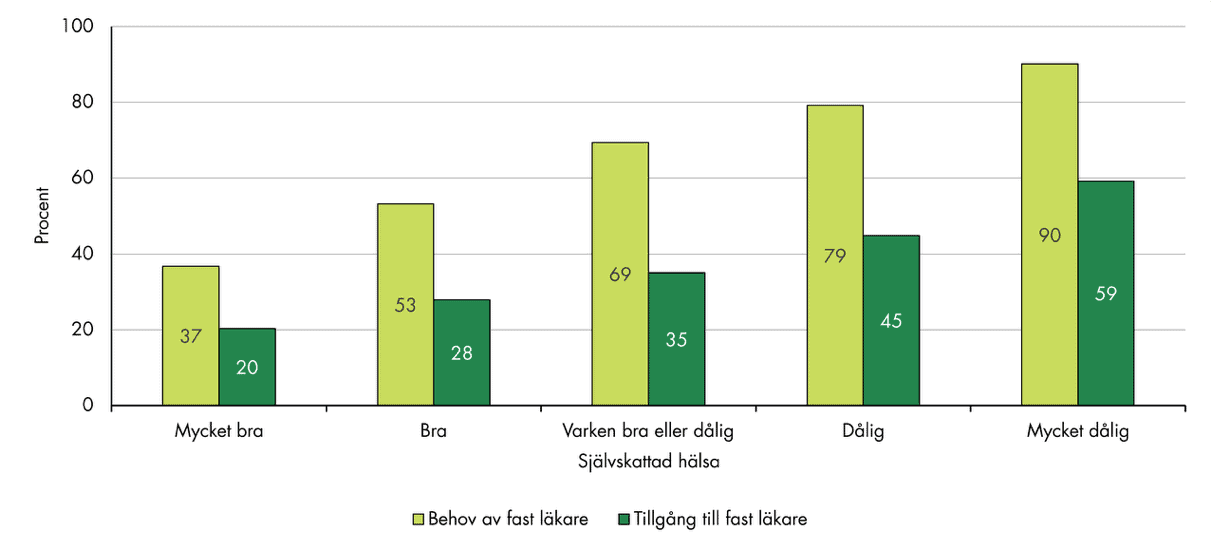
Figur 7 visar behov av och tillgång till fast läkare uppdelat på hur de svarande har bedömt sitt eget hälsotillstånd. Mönstret liknar det vi såg mellan åldersgrupperna. Ju sämre en person skattar sin hälsa, desto mer troligt att personen både tycker sig behöva och faktiskt har en fast läkare. Totalt 90 procent av dem med ”mycket dålig” hälsa svarar att de behöver en fast läkare, och 59 procent att de har en sådan. Motsvarande andelar för dem som skattar sin hälsa som ”mycket bra” är 37 respektive 20 procent.
Figur 7. Andel som uppger att de har behov av och tillgång till en fast läkare på sin vårdcentral, fördelat på självskattad hälsa.
Antal svar: 13 932 respektive 13 977
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
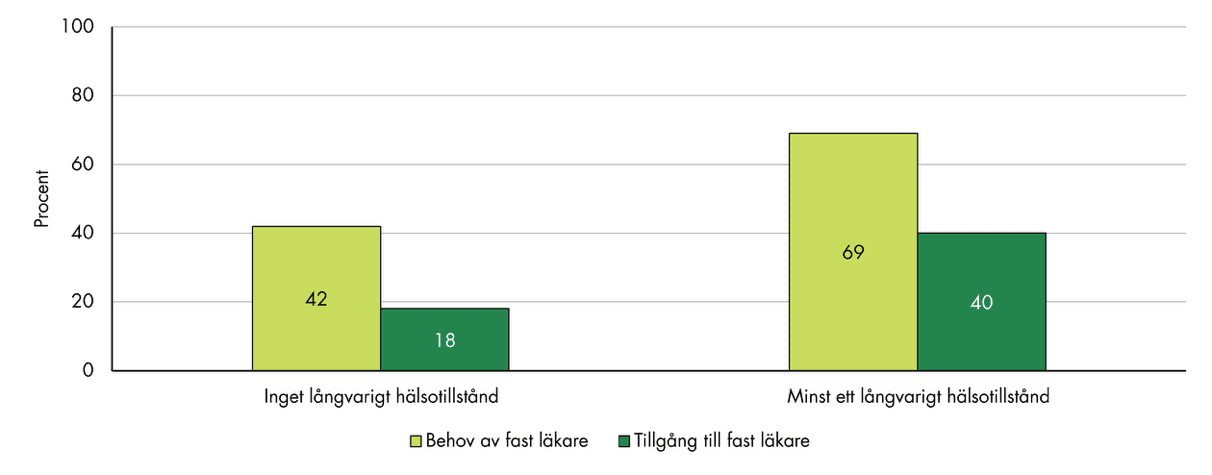
Vi ser ett liknande mönster när vi utgår från förekomst av långvarigt hälsotillstånd, se figur 8. Av dem med ett långvarigt hälsotillstånd anger 69 procent att de behöver en fast läkare, jämfört med 42 procent av dem som inte har något sådant hälsotillstånd. Andelen med en fast läkare är också högre bland personer med något långvarigt hälsotillstånd.
Figur 8. Andel som uppger att de har behov av och tillgång till en fast läkare på sin vårdcentral, fördelat på förekomst av långvarigt hälsotillstånd.
Antal svar: 14 022.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Personer som är inskrivna i hemsjukvård (cirka 2 procent av våra svarande) är också en grupp som ofta har ett stort vårdbehov. Även för dem ser vi att både behovet av och tillgången till fast läkare är högre än för befolkningen som helhet. Bland personer med hemsjukvård svarar 79 procent att de behöver en fast läkare och 59 procent att de har en sådan. För personer utan hemsjukvård är andelarna 57 respektive 30 procent.
Sammantaget visar även analyserna av hälsorelaterade variabler att personer med större behov prioriteras. De som har sämre självskattad hälsa, långvariga hälsotillstånd eller hemsjukvård har större behov av fast läkare, men också högre tillgång än andra. Dessa skillnader kvarstår även när vi kontrollerar för upplevt behov i regressionsanalyser och när vi analyserar enbart den grupp som anger att de har behovet. Samtidigt är det svårt att avgöra vilka skillnader mellan grupper som är rimliga. Andelen med fast läkare är också förhållandevis låg även i grupper med stora vårdbehov, och tillgången möter inte behoven, vilket tyder på att nivåerna sannolikt är otillräckliga även här.
3.6.3 Personer med utländsk bakgrund upplever större behov men inte högre tillgång
Personer med utländsk bakgrund uppger i högre grad att de behöver en fast läkare: nästan 64 procent jämfört med cirka 55 procent bland personer med svensk bakgrund. Skillnaden kvarstår när vi kontrollerar för andra faktorer i regressionsanalyserna.
Andelen med fast läkare är dock nästan densamma, trots det upplevda större behovet: 31 procent bland dem med utländsk bakgrund och 30 procent bland personer med svensk bakgrund. Inte heller när vi kontrollerar för andra faktorer framträder några skillnader i tillgång mellan grupperna.
3.6.4 Inga signifikanta skillnader mellan personer med olika utbildningsbakgrund
Vi ser vissa skillnader mellan personer med olika utbildningsbakgrund när vi tittar på de deskriptiva resultaten över behovet av och tillgången till en fast läkare. När vi kontrollerar för andra variabler är skillnaderna dock inte signifikanta.
Personer med grundskoleutbildning som högsta avslutade utbildning uppger i högre grad att de behöver en fast läkare än personer med gymnasieutbildning eller eftergymnasial utbildning. I regressionsanalyser försvinner dock skillnaden mellan utbildningsnivåer när vi kontrollerar för variabler som ålder och självskattad hälsa.
Samma mönster ser vi när det gäller tillgången till fast läkare. I de deskriptiva resultaten, det vill säga när vi inte tar hänsyn till andra faktorer än utbildningsbakgrund, framgår att andelen med fast läkare är något högre bland personer med lägre utbildningsnivå än bland personer med högre utbildning. Denna skillnad försvinner dock när vi kontrollerar för andra variabler i regressionsanalyserna, vilket tyder på att skillnaderna snarare hänger samman med ålder och hälsotillstånd än med utbildningsnivå.
3.7 Fördelar och nackdelar med fast läkare
Vi har även analyserat upplevda fördelar och nackdelar med att ha en fast läkare. Fördelarna handlar främst om att läkaren känner till ens sjukdomshistoria, att det är tryggare och att man upplever att man för bättre möjlighet till uppföljning, medan nackdelarna bland annat handlar om risk för försämrad tillgänglighet och att få en läkare som man inte har förtroende för. Det är dock betydligt fler som ser fördelar än nackdelar.
3.7.1 Kännedom om sjukdomshistoria är den största fördelen
En klar majoritet, 86 procent, menar att den främsta fördelen med att ha en fast läkare är att läkaren känner till ens sjukdomshistoria. Skillnaderna mellan kvinnor och män är små, se figur 9.
Figur 9. Fördelar med att ha en fast läkare, fördelat på kön.
Vad ser du som de största fördelarna med att ha en fast läkare på din vårdcentral?
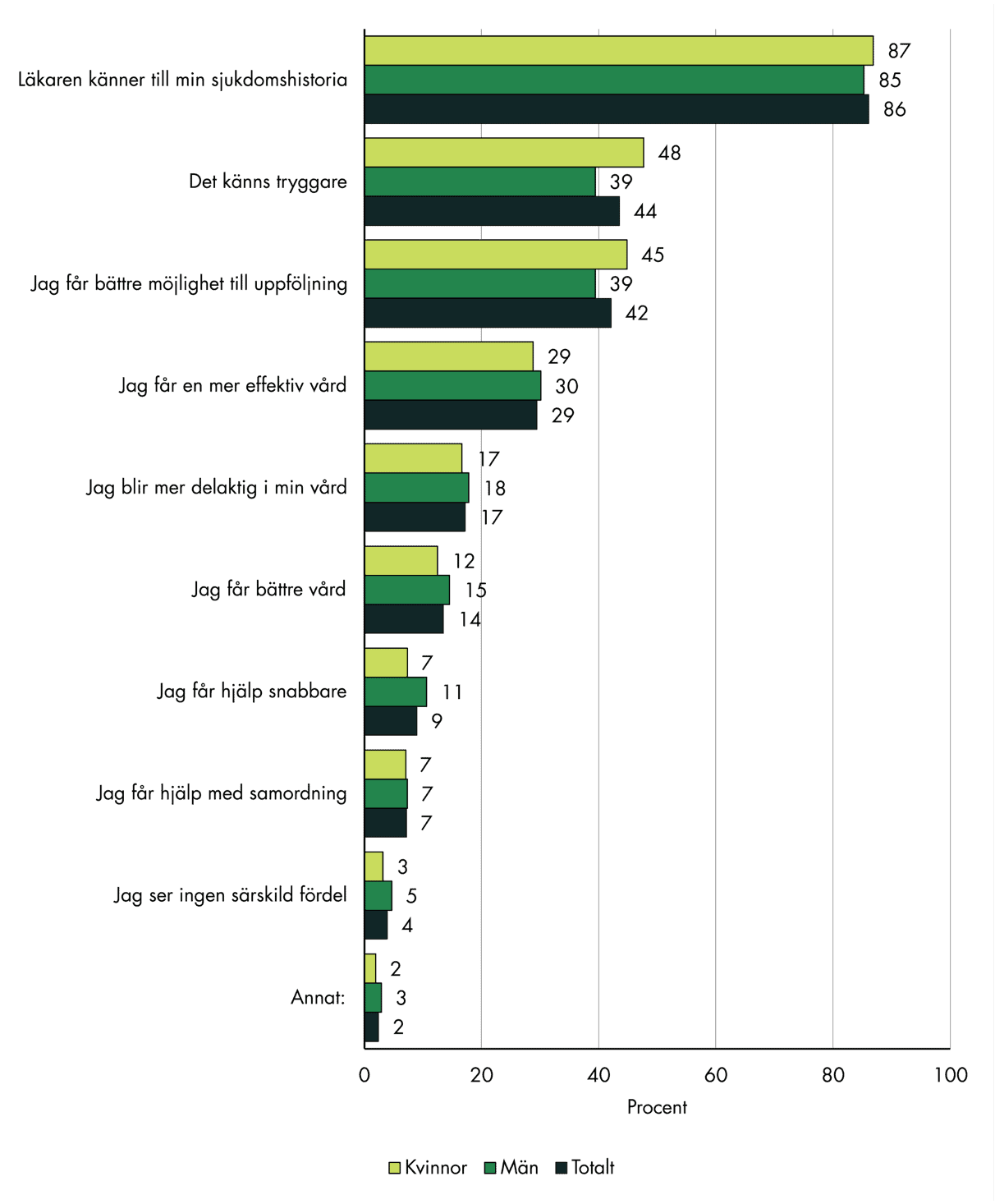
Antal svar: 13 991.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Not: De svarande hade möjlighet att ange upp till tre svarsalternativ.
De två näst vanligaste fördelarna är att det känns tryggare med en fast läkare och att möjligheten till uppföljning ökar. Det svarar 44 procent respektive 42 procent. Kvinnor tycker i något högre grad än män att en fast läkare bidrar till ökad trygghet och bättre uppföljning.
Förhållandevis få svarande, 7 procent, tar upp att hjälp med samordning är en fördel med att ha en fast läkare. Det skulle kunna förklaras av att alla svarande inte behöver samordning, men kan också bero på att flera med en fast läkare inte upplever att deras vård är tillräckligt samordnad, se avsnitt 3.8.3.
Endast en mindre andel av de svarande, 4 procent, uppger att de inte ser några särskilda fördelar med att ha en fast läkare.
I fritextsvaren framkommer att fördelarna kan vara ömsesidiga, till exempel att det går snabbare för läkare att förstå, bedöma och diagnostisera patienter som de känner.
”Effektiviteten är ömsesidig. Det går också snabbare för läkare att förstå, bedöma och diagnostisera en känd person och sjukdomsbild.”
”Vårdcentralen får en effektivare verksamhet, läkaren ”vet” mer om patienten.”
En annan fördel som lyfts i fritextsvaren är att vården blir mer personcentrerad när en fast läkare kan skapa sig en helhetsbild av patientens hälsa.
”Att bli sedd som en helhet, inte ont knä, högt blodtryck och prostatabesvär av 3 olika läkare.”
”Ökad möjlighet till personcentrerad vård med helhetssyn.”
Vikten av en fast läkare som känner till ens sjukdomshistoria framkommer också i en sammanställning av klagomål till Inspektionen för vård och omsorg (IVO) och till patientnämnderna om primärvården (IVO 2024). Sammanställningen visar att många patienter vill träffa en och samma läkare som känner till deras sjukdomshistoria och inte bara ser till symtomen vid det aktuella vårdbesöket. Avsaknad av en fast läkare skapar otrygghet och en oro för att ingen i vården tar ansvar för patientens vård, enligt sammanställningen. Klagomålen visar också att brist på fast läkare ofta hänger samman med att vårdplaner inte upprättas och att patienten inte har känt sig delaktig i att planera sin vård.
3.7.2 Få ser nackdelar med att ha en fast läkare
En annan fråga gällde möjliga nackdelar, men endast en av fem såg möjliga nackdelar med att ha en fast läkare. Vi hittar inga nämnvärda skillnader mellan män och kvinnor. I fritextsvaren lyfts framför allt tre aspekter:
- Det kan ta längre tid att få vård om man behöver vänta på att just ens egen fasta läkare ska ha tid.
- Man går miste om möjligheten till en ny medicinsk bedömning om man alltid träffar samma läkare.
- Man kan få en läkare som man inte trivs med eller känner förtroende för, eller som man har svårt att kommunicera med.
3.8 Upplevelser av vård för personer med fast läkare
Personer med en fast läkare har också bättre erfarenheter av vården, som ligger nära de fördelar som ses. Det handlar om att de i högre grad får träffa samma person, tycker att läkaren är insatt i deras sjukdomshistoria, upplever vården som samordnad och känner sig trygga med vården.
3.8.1 Får oftare träffa samma person
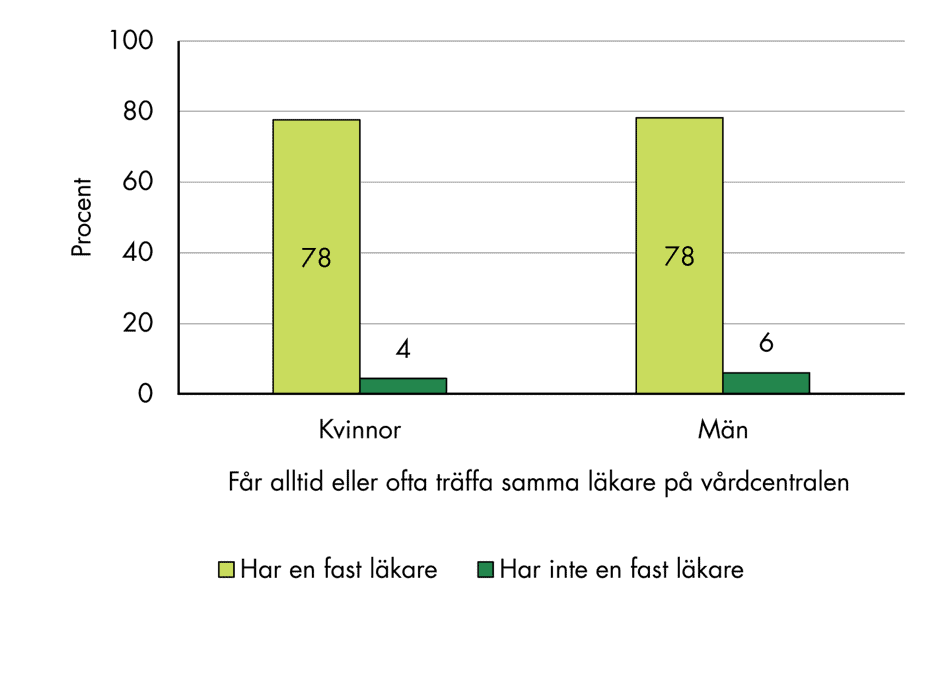
Bland personer med fast läkare är det en mycket högre andel som alltid eller ofta får samma läkare på vårdcentralen eller i hemmet. Det gäller både män och kvinnor, se figur 10.
Figur 10. Andel som svarar att de alltid eller ofta får träffa samma läkare när de besöker vårdcentralen eller får vård i hemmet, fördelat på kön och tillgång till fast läkare.
Antal svar: 10 307.
Exkluderade svar: ”Ingen uppfattning” och ”vet inte”.
Population: Personer som under de senaste tolv månaderna varit i kontakt med vården
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
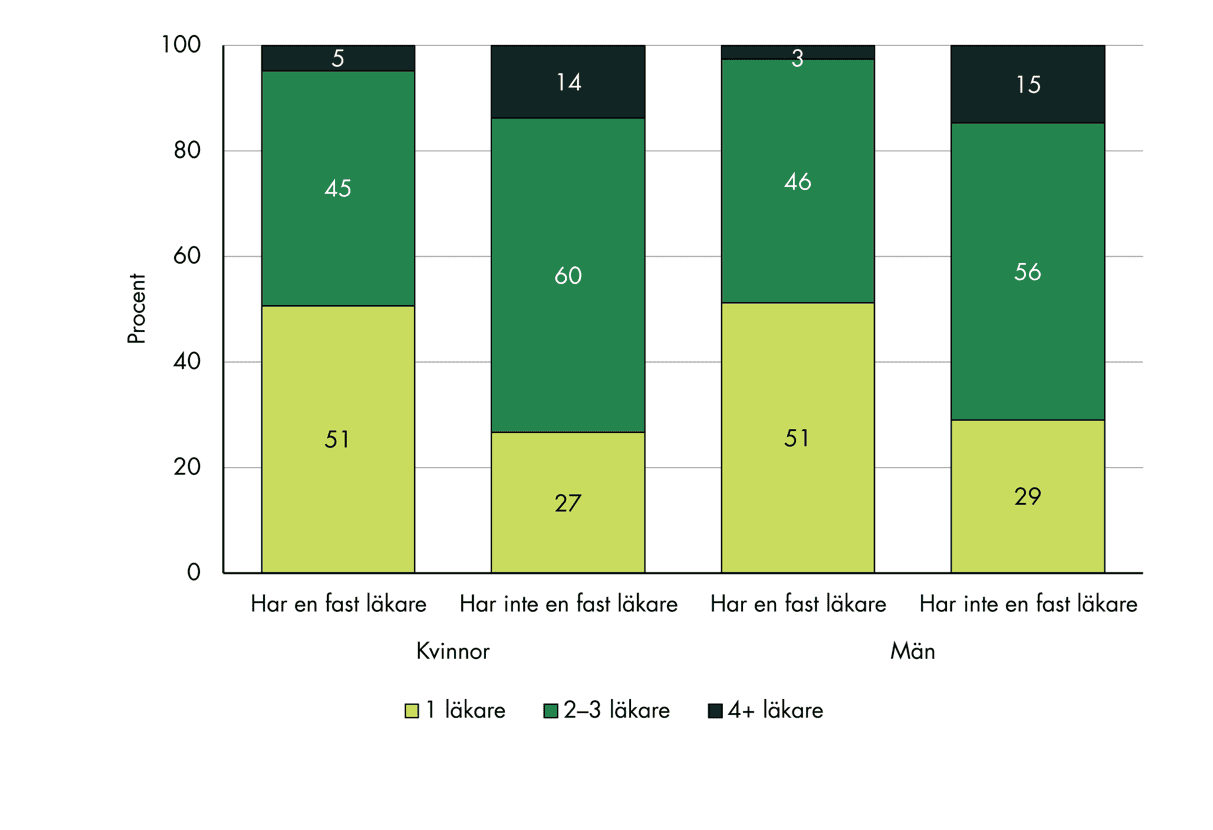
Personer med fast läkare träffar också i högre grad en och samma läkare, och det är en liten andel som fått träffa fyra eller fler olika läkare under ett år, se figur 11. Det tyder på en högre grad av kontinuitet i vården. Personer utan fast läkare träffar oftare flera olika läkare. Skillnaderna mellan könen är små.
Figur 11. Antal läkare som man träffat under de senaste 12 månaderna, uppdelat efter kön och förekomst av fast läkare.
Antal svar: 11 164.
Exkluderade svar: ”Ingen uppfattning” och ”vet inte”.
Population: Personer som träffat minst en läkare under de senaste 12 månaderna.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
3.8.2 Tycker oftare att läkare känner till deras sjukdomshistoria
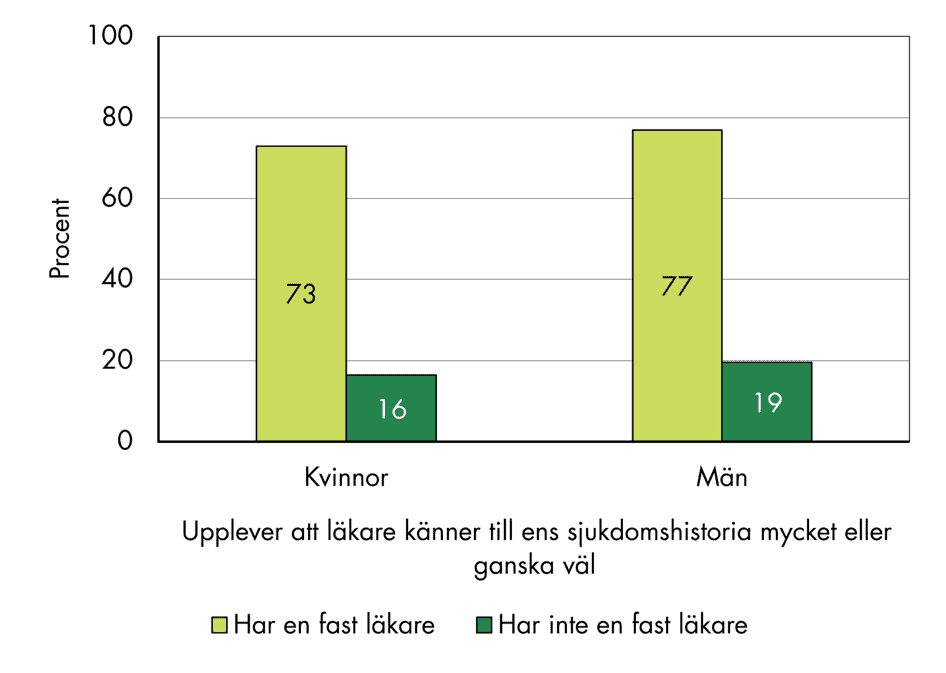
För många är det viktigt att slippa upprepa sin sjukdomshistoria vid vårdbesöken. Personer med en fast läkare upplever också i mycket högre utsträckning att läkare på vårdcentralen känner till deras sjukdomshistoria ganska väl eller mycket väl, se figur 12. Det gäller både män och kvinnor.
Figur 12. Andel som uppger att läkare på vårdcentralen känner till deras sjukdomshistoria mycket väl eller ganska väl.
Antal svar: 11 418.
Exkluderade svar: ”Vet inte”, ”Jag har inte varit i kontakt med läkare på länge”.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
3.8.3 Har bättre erfarenheter av samordning
Fasta läkare ska bland annat bidra till mer samordnad vård för sina patienter. Bland personer med fast läkare anger 57 procent av männen och 52 procent av kvinnorna att de behöver samordning av sina vårdkontakter, jämfört med 39 respektive 43 procent bland dem som saknar fast läkare. De högre andelarna beror sannolikt på att de med fast läkare generellt har ett större vårdbehov, och därmed ett större behov av samordning.
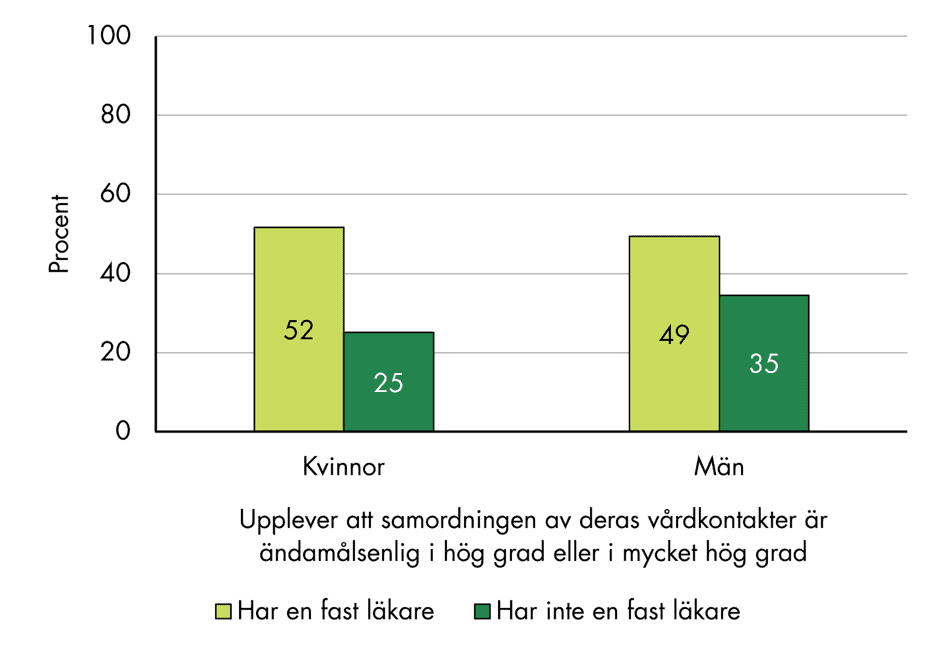
De som tycker sig behöva samordning fick även skatta sina erfarenheter av samordningen, se figur 13. Här ser vi återigen att tillgång till fast läkare är förknippat med mer positiva erfarenheter. Ungefär hälften av dem med fast läkare (49 procent av männen och 52 procent av kvinnorna) svarar att samordningen är i mycket hög eller i hög grad ändamålsenlig. Andelarna är betydligt lägre för dem som inte har en fast läkare.
Figur 13. Andel som upplever att samordningen är ändamålsenlig i hög grad eller i mycket hög grad, fördelat på kön och tillgång till fast läkare.
Antal svar: 4 719.
Exkluderade svar: ”Vet inte”.
Population: Personer som upplever att de har behov av samordning av sina kontakter med hälso- och sjukvården.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Resultaten tyder på att samordningen kan brista även för personer som har en fast läkare. I kapitel 6 redogör vi för primärvårdsläkares perspektiv på sina möjligheter att bidra till samordnad vård.
En relativt stor andel vet inte om de behöver samordning, 31 procent bland männen och 42 procent bland kvinnorna, vilket tyder på att det kan vara svårt att avgöra vad samordning innebär eller när det behövs.
3.8.4 Känner sig tryggare med sin vård
De flesta känner sig trygga med den vård som de får, men fasta läkare verkar bidra till ökad trygghet, se figur 14. Kvinnor känner sig trygga i lägre grad än män, oavsett tillgång till fast läkare.
Figur 14. Andel som känner sig ganska eller mycket trygga i sin kontakt med hälso- och sjukvården, fördelat på kön och tillgång till fast läkare.
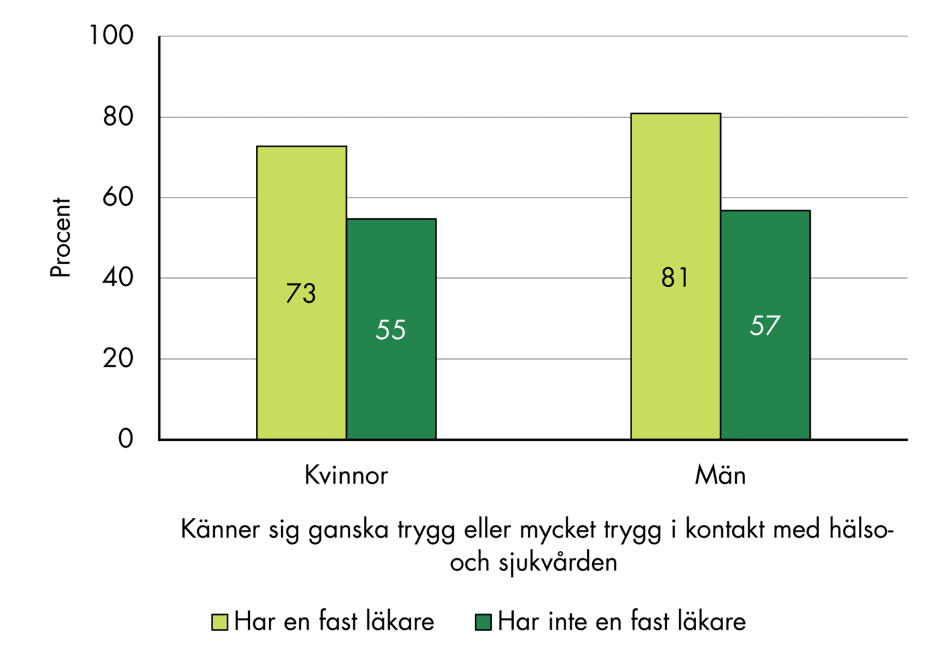
Antal svar: 13 687.
Exkluderade svar: ”Vet inte”.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
3.9 Information om fast läkare
Information om funktionen fast läkare är viktig för att stärka tillgången. I enkäten frågade vi därför om man känner till namnet på sin fasta läkare och vet hur man kontaktar läkaren. Vi har också frågat om man vet att det finns en lagstiftning om fast läkarkontakt. Resultaten visar att de flesta med en fast läkare vet vad hen heter och hur de kan ta kontakt. Däremot är det få som känner till lagstiftningen.
3.9.1 De flesta vet vad läkaren heter och hur de kan ta kontakt
Nästan nio av tio av de som har en fast läkare känner till läkarens namn (88 procent) och vet hur de kan kontakta läkaren (87 procent). Vi ser inga skillnader mellan män och kvinnor.
Drygt hälften (51 procent) av dem som vet läkarens namn fick informationen muntligt, i samband med ett besök eller ett telefonsamtal, se figur 15. Ungefär en fjärdedel känner till namnet eftersom de själva har valt sin fasta läkare. Det finns inga tydliga skillnader mellan könen. Män svarar något oftare att de fått informationen muntligt, medan kvinnor något oftare själva har valt läkaren.
Figur 15. Hur personer med fast läkare har fått information om läkarens namn, fördelat på kön
Hur fick du information om namnet på din fasta läkare?
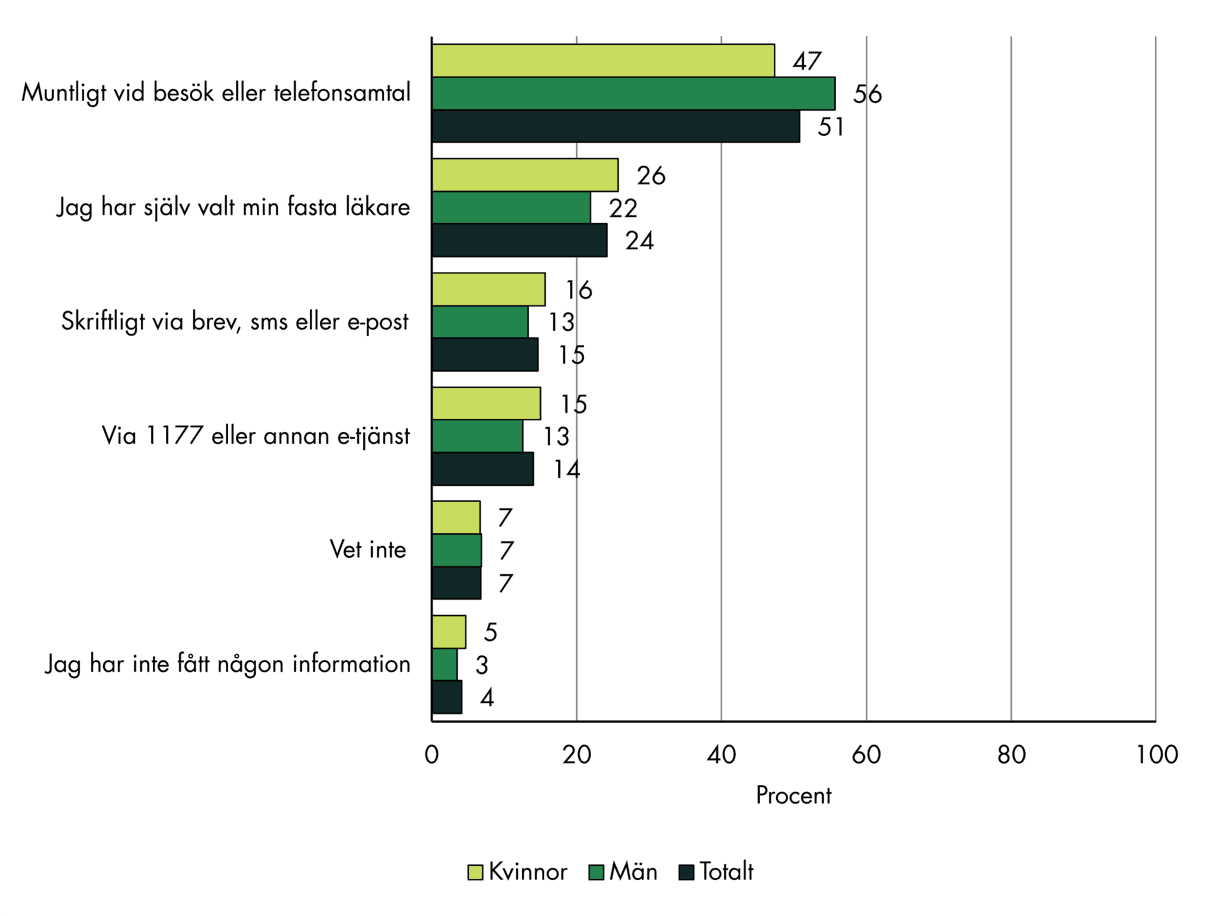
Antal svar: 4 318.
Population: Personer som känner till namnet på sin fasta läkare.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
3.9.2 Få vet vad lagen säger om fast läkare
Endast fyra av tio (38 procent) vet att patienter enligt HSL ska kunna välja och få tillgång till en fast läkarkontakt på vårdcentralen. Även här ser vi skillnader mellan könen. Kvinnor tenderar att ha bättre kännedom om lagen än män, 43 procent respektive 34 procent.
Personer med högre utbildning känner till bestämmelserna om fast läkarkontakt i större utsträckning än personer med lägre utbildning. Vi ser däremot inga signifikanta skillnader mellan personer med utländsk kontra svensk bakgrund. Personer som skattar sin hälsa som dålig känner i något högre grad till bestämmelserna i HSL än andra.
Bristen på kunskap kan i förlängningen leda till lägre tillgång till fast läkare. Om fler visste att de har möjlighet att få en fast läkare skulle också fler be om att få träffa samma läkare, vilket i sin tur skulle kunna bidra till ökad kontinuitet.
Den 1 juli 2026 träder en rad lagändringar i kraft med syftet att förtydliga primärvårdens uppdrag och ansvar (prop. 2025/26:19). En av lagändringarna innebär att informationskravet till patienter stärks. En patient ska få information om vem som är den fasta vårdkontakten och den fasta läkarkontakten. Det ska också framgå hur patienten kommer i kontakt med dem, samt med sina vårdenheter. Bakgrunden till detta är att information är en förutsättning för patientens självbestämmande och delaktighet samt en effektiv vård. Patienter som inte känner till sina fasta kontakter har svårare att ta ansvar för sin egen vård och styra mot kontinuitet. Det stärkta informationskravet innebär mer specifikt att de fasta kontakterna ska namnges och att patienten ska få veta hur de får kontakt med dem, exempelvis via telefon, chatt eller andra etablerade kontaktvägar.
3.10 Ovanligt med fasta vårdkontakter som inte är läkare
Kontinuitet i vården kan handla om mer än att träffa samma läkare. Utöver funktionen fast läkarkontakt är även fast vårdkontakt en lagreglerad funktion. Rollerna skiljer sig åt men vissa uppgifter överlappar, till exempel att samordna patientens vårdinsatser. Enligt 6 kap. 2 § patientlagen ska en fast vårdkontakt tillgodose patientens behov av trygghet, kontinuitet, samordning och säkerhet. En fast vårdkontakt ska utses för patienten om hen begär det, eller om det är nödvändigt för att tillgodose dessa behov.
I vår enkät till befolkningspanelen svarade 15 procent av kvinnorna och 13 procent av männen att de har en fast vårdkontakt som inte är läkare. En fast vårdkontakt är alltså betydligt mer ovanligt än en fast läkare.
Rollen som fast vårdkontakt kan antas av olika yrkesgrupper beroende på patientens behov, men det medicinska ansvaret ligger fortsatt hos läkare. Rollerna kan både komplettera och delvis kompensera för varandra. På vårdcentraler där en lägre andel patienter har fast läkare är det till exempel vanligare att patienter har en annan fast vårdkontakt (Vård- och omsorgsanalys 2020).
3.10.1 Det vanligaste är sjuksköterska som fast vårdkontakt
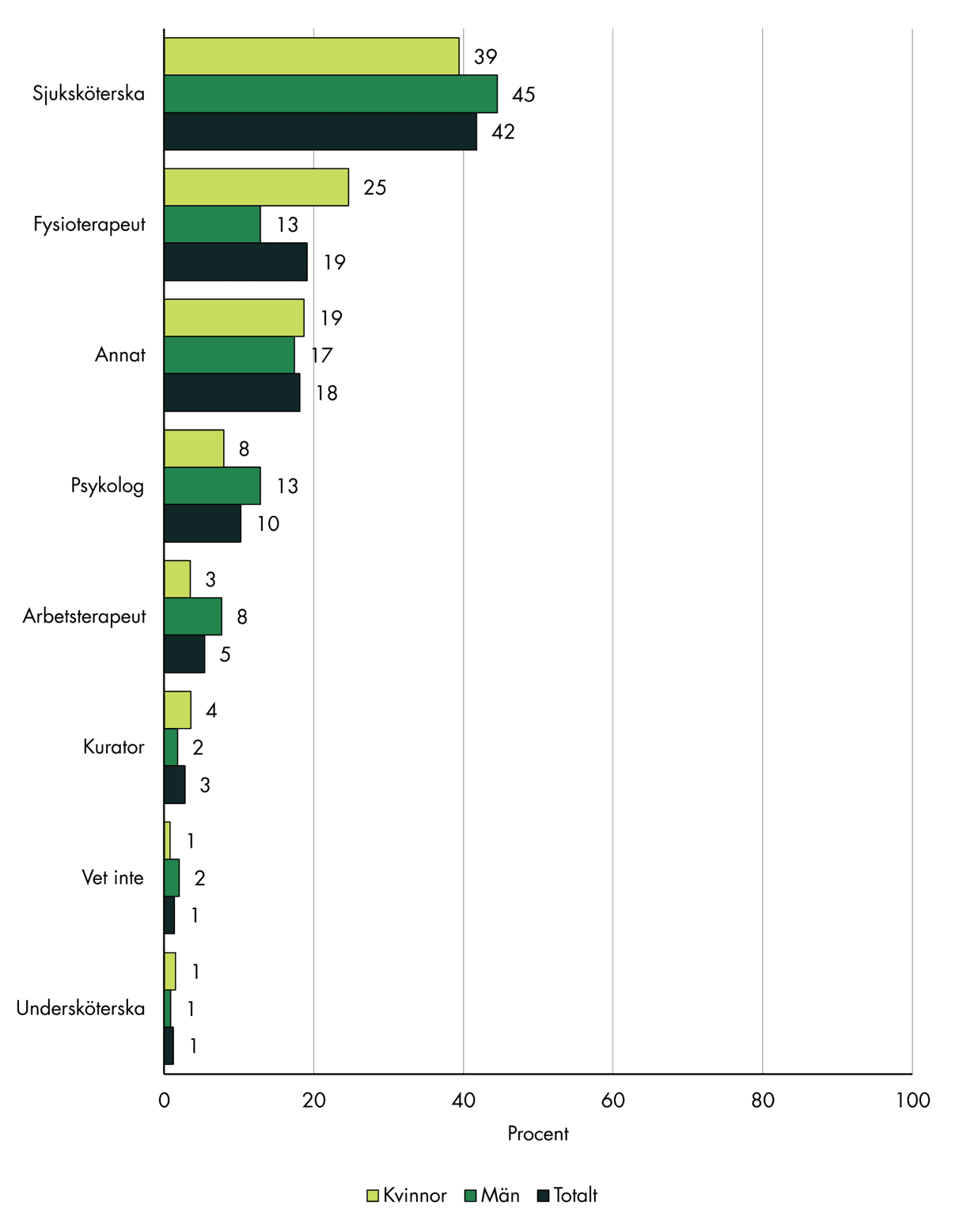
De flesta som har en fast vårdkontakt i vår befolkningspanel svarar att vårdkontakten finns på vårdcentralen (55 procent). I de flesta fall är det en sjuksköterska, men även fysioterapeut och psykolog är vanliga svar, se figur 16.
Figur 16. Yrkestitel på de svarandes fasta vårdkontakter, fördelat på kön.
Antal svar: 1 989.
Population: Personer som har en annan fast vårdkontakt.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Relativt många, 18 procent, svarade ”annat”. Fritextsvaren överlappar delvis med de fasta svarsalternativen, och de vanligaste svaren rör olika typer av specialistsjuksköterskor, som diabetessjuksköterska, astma- och kolsjuksköterska, barnmorska, distriktssköterska och kontaktsjuksköterska. Några svarade naprapat, kiropraktor, rehabkoordinator och tandläkare.
3.10.2 De flesta tycker att den fasta kontakten ska vara en läkare
I våra samtal med patientföreträdare framkommer att vissa tycker att fokus ligger för mycket på att träffa samma läkare. De menar att det kan vara minst lika viktigt att ha kontinuitet med andra yrkesgrupper eller med ett team. Därför har vi i undersökningen också frågat hur viktigt det är att den fasta vårdkontakten är en läkare, och de flesta tycker att det är viktigt, enligt svaren. Två av tre personer uppger att det är mycket eller ganska viktigt att den fasta vårdkontakten är en läkare. Endast cirka en av tio anser att det är ganska oviktigt eller inte alls viktigt, se figur 17.
Figur 17. Svar på frågan om hur viktigt det är att den fasta vårdkontakten är en läkare, fördelat på kön.
Hur viktigt är det för dig att en fast vårdkontakt på vårdcentralen är just en läkare (och inte till exempel en sjuksköterska eller någon annan vårdpersonal)?
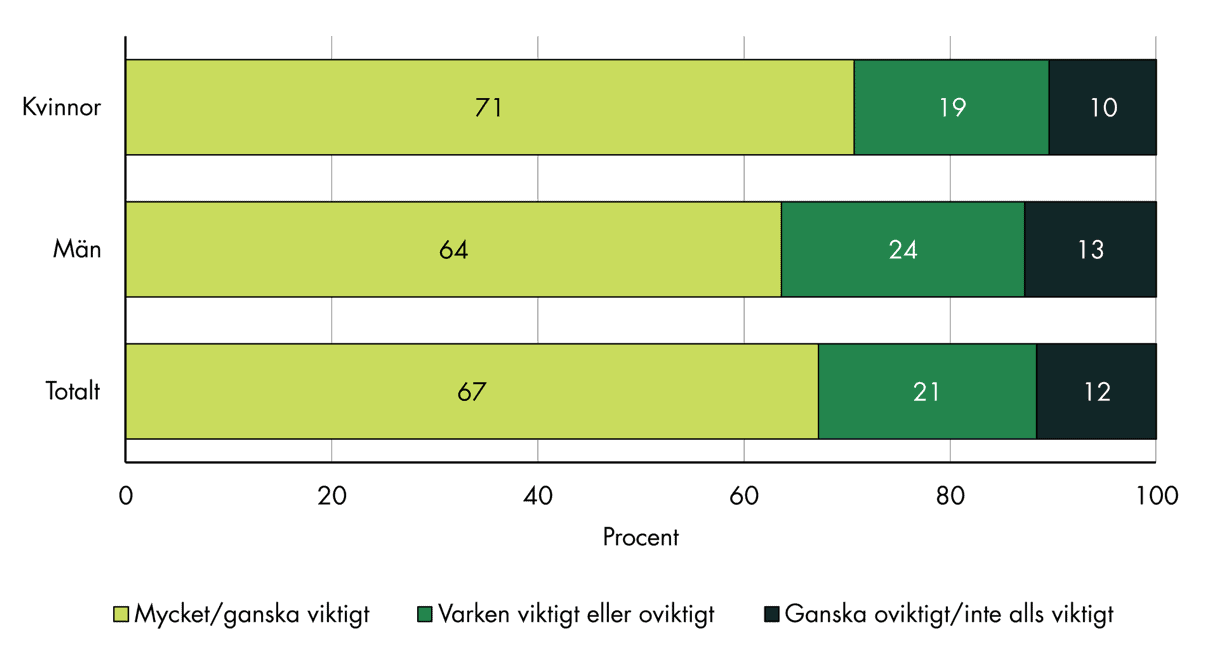
Antal svar: 13 563.
Exkluderade svar: ”Ingen uppfattning”.
Källa: Vård- och omsorgsanalys befolkningspanel 2025.
Not: I sammanställningen har vi slagit ihop de två positiva svarsalternativen (mycket viktigt och ganska viktigt) till ”mycket/ganska viktigt”, och slagit ihop de två negativa svarsalternativen (ganska oviktigt och inte alls viktigt) till ”ganska oviktigt/inte alls viktigt”.
Det finns vissa skillnader mellan grupper. Kvinnor uppger i något högre grad än män att det är viktigt att vårdkontakten är en läkare. Denna skillnad kvarstår även när vi kontrollerar för andra faktorer i regressionsanalyserna. Vi ser också att äldre personer lägger större vikt vid detta än yngre, liksom personer med utländsk bakgrund jämfört med personer med svensk bakgrund. Detsamma gäller personer med sämre självskattad hälsa. Även dessa skillnader är signifikanta i regressionsanalyser.
De svarande som anger att det är mycket viktigt med en läkare som ens fasta kontakt lyfter i fritextsvar fram att det hänger ihop med läkarens befogenheter, utbildning och kompetens. Det gäller särskilt om man är allvarligt sjuk, har en kronisk sjukdom eller ofta behöver vård. Några menar även att de vill slippa upprepa sin sjukdomshistoria vid själva läkarbesöket.
”En läkare har större möjlighet och befogenhet att välja rätt åtgärd vid behov.”
”Det blir mindre antal besök då sjuksköterska inte kan bedöma, remittera, förnya eller ordinera recept.”
”Absolut en läkare. Läkaren har högre utbildning och ska/borde kunna mer.”
”När och om man får problem vill man inte ’börja om’ hela tiden.”
De personer som inte lägger vikt vid detta anger i fritextsvaren att professionstillhörigheten i sig är av mindre betydelse, så länge de har förtroende för personen, blir lyssnade på och får den hjälp som de behöver. Flera uttrycker att andra professioner än läkare, särskilt sjuksköterskor, kan ge bättre förutsättningar för kontinuitet, personcentrering, tillgänghet och samordning.
”Bara man blir lyssnad till och får hjälp så spelar det inte så stor roll vilken profession.”
”Jag skulle kunna tänka mig att ha en annan vårdpersonal om det gav mig bättre tillgänglighet och kontakt med den personen. Dock behöver den personen likväl vara mycket insatt i min sjukdomshistoria och mina behov.”
”Förmodligen bättre med en fast vårdkontakt med en sjuksköterska som inte byter jobb lika ofta som läkarna.”
”Jag föredrar att en fast vårdkontakt är sjuksköterska eftersom den kategorin i allmänhet är bättre på samordning samt oftare har ett personcentrerat förhållningssätt.”
4 Patient- och anhörigföreningars syn på fasta läkare
Vi har kontaktat ett antal patient- och anhörigföreningar för att fördjupa resultaten från befolkningspanelen i kapitel 3 och få en bättre bild av hur olika patientgrupper upplever tillgången till och behovet av fast läkare. Urvalet har utgått från föreningar för patientgrupper där primärvården utgör en central del av vården, men det omfattar även föreningar vars medlemmar i högre grad behandlas inom specialistvården.
I det här kapitlet redovisar vi resultaten från en enkät och ett dialogmöte med föreningarna. Det här är de viktigaste resultaten:
- Tillgången till fasta läkare bedöms vara för låg och varierar både mellan och inom regioner.
- Fasta läkare ger trygghet och bättre vård enligt föreningarna.
- De flesta föreningar bedömer att alla behöver en fast läkare, men att det är särskilt viktigt för personer med långvariga besvär, personer med komplexa vårdbehov och stora behov av samordning och personer som har svårt att företräda sig själva.
- Brist på kontinuitet riskerar att skapa överarbete och rundgång i vården.
- Läkarnas mandat är viktigt för den fasta kontakten.
- Förbättrad kompetensförsörjning, ökad kunskap och stärkt samordning ses som viktiga förbättringsområden för att stärka funktionen fast läkarkontakt.
4.1 Tillgången till fast läkare upplevs som för låg
Tillgången till fast läkare i primärvården upplevs vara för låg för de patientgrupper som föreningarna representerar. Detta speglar resultaten från befolkningspanelen, om att tillgången till fast läkare understiger det upplevda behovet.
”Vi har en relativt färsk medlemsundersökning som visar att 1 av 4 av våra IBS-medlemmar har/har haft en fast läkarkontakt i primärvården. Vi bedömer det som orimligt lågt för en patientgrupp som huvudsakligen skall få sin vård i primärvården.”
Många av föreningarna svarar att tillgången beror på var i landet patienten bor. Även det stämmer med variationen mellan regionerna som framkom i undersökningen till befolkningspanelen.
”Tillgången till fast läkarkontakt varierar kraftigt beroende på var i landet medlemmen bor.”
”Mycket olika både inom landet och till vilken vårdcentral som man listat sig hos.”
Några föreningar lyfter också att användningen av stafettläkare i primärvården och digitala primärvårdstjänster är ett hinder för att vården ska lyckas implementera fast läkare över hela landet.
”I en alldeles för stor del av landet är det stafettläkare som bemannar primärvården i stor utsträckning. Vi ser också att många lockas till de digitala primärvårdstjänsterna med löfte om just tillgänglighet. Problemet där blir att tillgängligheten upprätthålls till priset av att patienten hela tiden möter olika läkare.”
4.2 Fasta läkare ger trygghet och bättre vård
Patientföreningarna lyfter att kontinuerlig kontakt med en läkare bidrar till bättre vård, ökad trygghet och mer delaktighet. Det är ungefär samma fördelar som framkom i kapitel 3, där befolkningspanelen tog upp kännedom om patientens sjukdomshistoria, trygghet och bättre förutsättningar för uppföljning.
”Vår bedömning är att det skapar trygghet och inte minst kontinuitet i behandlingen om man har möjlighet att träffa samma läkare löpande.”
”Det skapar kontinuitet, vilket i sin tur bidrar till ökad trygghet och en bättre vårdkvalitet. Många upplever också att det skapar bättre förutsättningar för delaktighet.”
”Kontinuitet skapar trygghet, förståelse och förbättrar kvaliteten i vården.”
Föreningarna nämner också att systemet med fast läkare kan bidra till att läkarna känner ett större ansvar för sina patienter.
”En fast läkarkontakt stärker även läkarens motivation att följa upp behandlingen och ta ansvar för en långsiktig planering.”
4.3 Betydelsen beror på patientens vårdbehov
Föreningarna lyfter fram att fast läkare är särskilt viktig för vissa patienter, beroende på vårdbehovet. För att tydliggöra skillnaderna beskriver vi tre behovsgrupper:
- personer med kroniska eller långvariga sjukdomar
- personer med komplexa sjukdomsbilder eller samsjuklighet
- personer som har svårt att företräda sig själva.
Grupperna överlappar ofta. Det är till exempel mycket vanligt att personer med någon kronisk eller långvarig sjukdom också andra sjukdomar och komplexa sjukdomsbilder. Den här indelningen kan dock synliggöra att behovet av fast läkare kan ta sig uttryck på olika sätt.
4.3.1 För personer med långvariga besvär är kunskap om sjukdomshistorien viktig
För personer med kroniska eller långvariga sjukdomar, eller med permanenta besvär, är tidsaspekten central enligt föreningarna. Dessa tillstånd kräver ofta utredningar och behandlingar som sträcker sig över lång tid och som successivt behöver justeras, intensifieras eller trappas ned utifrån individens behov och levnadssituation. Då blir kontinuitet och patientkännedom avgörande. Den fördjupade förståelse som byggs upp genom återkommande kontakter med samma läkare kan inte fullt ut ersättas av journalanteckningar, utan är viktig för att göra träffsäkra bedömningar och ge en ändamålsenlig vård över tid.
”IBS definieras visserligen inte som en kronisk sjukdom men många IBS-patienter har permanenta besvär. Dessa kan inte botas utan endast lindras, vilket sker över tid och inte med punktinsatser. En fast kontakt i vården är därför nödvändig.”
”Det är utan tvekan viktigt, särskilt vid diagnoser som astma och atopiskt eksem som båda är sjukdomar som kan gå upp och ner väldigt över tid.”
”En fast läkarkontakt kan bidra till kontinuitet, trygghet och bättre förståelse för individens sjukdomshistoria, vilket är avgörande för att kunna ge rätt stöd och behandling över tid.”
”Via en förtroendefull dialog mellan behandlande läkare och patient går det över tid att ringa in vad som påverkar negativt i patientens liv och hur patienten på bästa sätt kan sköta egenvården. Som exempel vet vi i dag att psykisk ohälsa är vanligare hos patienter med atopisk dermatit än befolkningen i stort. För att kunna fånga detta är det en stor fördel om behandlande läkare följt patienten över tid och kan observera förändringar eller att man hunnit bygga upp en tillräcklig relation för att patienten ska våga nämna att sexlivet blivit lidande på grund av att eksemen är inne i en försämringsperiod – inte det lättaste att säga till en läkare man aldrig haft kontakt med och bara har ett kort möte med.”
4.3.2 För personer med komplex sjukdom är samordning och vårdövergångar viktigt
För personer med komplexa sjukdomsbehov, till exempel multisjuka, är det särskilt viktigt att en fast läkare kan ta ansvar för helheten. Vården riskerar annars att bli fragmenterad, vilket kan innebära stora risker för patientgruppen.
”Särskilt personer med komplex problematik, exempelvis kombinationer av psykiska och somatiska diagnoser, samt de med kronisk eller långvarig OCD-problematik har ett större behov av kontinuitet.”
”Vi ser att de patientgrupper som är mer beroende av en fast läkarkontakt är personer med samsjuklighet och/eller långvarig sjukdom samt de som själva upplever ett särskilt behov av kontinuitet i vården.”
”De måste känna patienten, speciellt med våra komplexa och dödliga diagnoser.”
Flera av föreningarna representerar personer som framför allt behandlas inom specialistvården, men enligt företrädarna har primärvården ändå en viktig roll i olika skeden av patientens vårdkontakter. En fast läkare i primärvården kan till exempel vara avgörande vid insjuknandet för att ställa rätt diagnos eller skicka patienter till rätt del av specialistvården. Detta gäller särskilt sjukdomar som ger komplexa eller diffusa symtom. För patienter som har behandlats i specialistvården är även tillbakagången till primärvården ett kritiskt moment. Många diagnoser medför långvariga besvär, biverkningar, följdsjukdomar och behov av rehabilitering och uppföljning. Allt detta ligger ofta inom ramen för primärvårdens uppdrag.
”Min bedömning är att en fast läkarkontakt är viktigt under utredningsprocessen då man ofta kan ha flertalet läkarbesök över en längre tid med ibland diffusa symptom som kommer och går. Behöver patienten dra hela sin bakgrund flera gånger och läkaren har en låg kännedom om individen så tappar man värdefull tid.”
”De som inte längre följs av specialistvården efter att ha genomgått behandling för hematologisk sjukdom behöver trygghet och uppföljning av behandlingsbiverkningar och av risk för återfall”
”Ja det är mycket viktigt, framförallt efter att man gjort femårskontroll och kastas ut från specialistenheter.”
4.3.3 För personer som har svårt att företräda sig själva är personkännedom och trygghet viktigt
Fasta läkare är också särskilt viktigt för personer som har svårt att företräda sig själva, enligt föreningarna. Till denna grupp räknas till exempel personer med kognitiva sjukdomar eller intellektuell funktionsnedsättning, men också personer som av andra skäl har svårt att föra sin egen talan, till exempel på grund av begränsad kunskap om vården, bristande språkkunskaper eller psykisk ohälsa. För dem är det avgörande att få träffa samma läkare och bygga tillit och personkännedom genom kontinuitet. Trygghet och förtroende blir en förutsättning för att patienterna ska vara delaktiga i sin vård och därmed också för att vården ska vara säker och ändamålsenlig.
”Särskilt beroende av kontinuitet är: Personer med svårare intellektuell funktionsnedsättning, som ofta har begränsad kommunikationsförmåga och stort behov av individuellt anpassad vård.”
”Personer med intellektuell funktionsnedsättning som saknar starka företrädare, t.ex. närstående eller god man, är särskilt sårbara i ett system utan fasta kontakter.”
”Vid kognitiv svikt eller demens som drabbar många äldre kanske inte patienten själv kan redogöra för sig och personkännedom blir extra viktig.”
”Bristen på kontinuitet leder ofta till ökad oro inför vårdbesök och en rädsla för att bli ifrågasatt eller bemött på ett bristfälligt sätt. Det minskar förtroendet för vården och kan leda till uppgivenhet och en känsla av att hjälp inte är möjlig att få. För personer som redan mår psykiskt dåligt höjs tröskeln ytterligare för att söka vård, vilket ökar risken för att problem förvärras innan behandling påbörjas.”
Patienter med till exempel autism eller en intellektuell funktionsnedsättning har ett särskilt stort behov av kontinuitet. Då kan ett läkarbesök vara en stor utmaning i sig och många undviker att söka vård överhuvudtaget. Möjligheten att bygga upp en relation till en läkare kan underlätta mycket, och att veta vem man ska träffa.
”Många i gruppen med intellektuell funktionsnedsättning söker inte sjukvården/läkare även om de får olika symtom och har inte någon i sin närhet som hjälper dom.”
”Tryggheten består även i att det är enklare att få personen till läkare, när personen vet vem den ska träffa.”
4.4 Konsekvenser för dem utan fast läkare i primärvården
Föreningarna lyfter att bristande kontinuitet i vården ofta leder till överarbete och rundgång. Viktiga moment kan behöva göras om flera gånger eller riskerar att inte bli utförda alls. Patienten riskerar att remitteras fel, under- eller överutredas, och kommunikationsmissar kan uppstå. Det gör att diagnoser kan dröja, vilket i förlängningen kan förvärra patientens tillstånd. Flera föreningar beskriver situationer som närmast kan liknas vid att patienten fastnar i primärvården:
”I värsta fall leder det till en allt för sen diagnos. Konsekvensen blir att medicinering inte kan förhindra skov som ger livslånga permanenta neurologiska skador.”
”Personer med lipödem kan ’vanka’ runt i primärvården i decennier innan de diagnosticeras och sedan får de ingen remiss till behandling för smärta, nutritionskunskap, FAR eller en regelrätt behandling för sina tillstånd.”
Sådan rundgång riskerar att bidra till minskad trygghet och högre trösklar för att söka vård, enligt föreningarna. En annan nackdel är att det tar tid och resurser som i stället skulle kunna läggas på möten med patienten, för dialog och förtroendeskapande.
Bristande kontinuitet bidrar också till en fragmenterad vård, med punktinsatser i stället för en sammanhållen behandling över längre tid. När flera olika vårdfunktioner är inblandade utan att någon tar ansvar för helheten uppstår ofta kommunikationsproblem mellan olika instanser. Viktig information riskerar att falla mellan stolarna.
Ett återkommande problem som flera föreningar berör är att patienter behöver upprepa sin sjukdomshistoria. Det såg även befolkningspanelen som ett stort bekymmer (avsnitt 3.7.1). Enligt föreningarna är det mycket vanligt att patienter själva behöver redogöra för sin sjukdomshistorik, särskilt personer med en långvarig sjukdomsbild, kronisk sjukdom eller permanenta besvär. Det lägger ett stort ansvar på patienten och de anhöriga och förutsätter att patienten har kunskap om sin sjukdom och förmåga att förmedla den.
”Utan en fast kontakt tvingas patienten ofta upprepa sin sjukdomshistoria vid varje besök, vilket innebär att ansvaret för att förmedla en helhetsbild i praktiken läggs på patienten. För personer med lång och komplex sjukdomshistorik innebär detta en risk att den avsatta besökstiden inte räcker till för att planera vården framåt.”
4.5 Mandat är viktigt för den fasta kontakten
En fråga gällde om det är viktigt att just en läkare är patientens fasta vårdkontakt, och många tycker det. Framför allt lyfts läkarnas förskrivningsrätt fram som betydelsefull.
”Anledningen till att just fast läkarkontakt är så viktigt är bland annat läkemedelsbehandlingen/ordination. Vår bild är också att tilltron till läkaryrket är stort, inte minst bland äldre.”
”Ja det är en läkare som i första hand behöver vara den fasta kontakten. För både astma och atopiskt eksem är det läkemedelsbehandling som går upp och ner enligt en fastställd behandlingstrappa från Läkemedelsverket som måste till och då måste förskrivningsrätten finnas där.”
Andra pekar på att mandatet är det viktiga, inte vem som har det mandatet:
”Vilken profession som innehar den fasta kontakten är mindre avgörande än att personen har mandat att initiera och följa upp vårdinsatser, inklusive receptförskrivning och remittering.”
Vår uppfattning är att det framförallt är kontinuiteten och den trygga relationen som är viktig, oavsett vilken profession det är som har den fasta kontakten.
Flera föreningar lyfter att kontinuitet i specialistvården har stor betydelse för patienterna, men att det inte ersätter en fast läkare i primärvården. Det gäller i synnerhet för personer med flera sjukdomar.
”Även om en person har en fast läkare i specialistvården finns det alltid behov som hör mer hemma i primärvården. Många har förutom sin sjukdom som kräver specialistvård andra sjukdomar som sköts bättre i primärvården.”
4.6 Bättre kompetensförsörjning, mer kunskap och stärkt samordning ses som viktiga förbättringsområden
För att öka tillgången till fasta läkare behöver man säkra personalförsörjningen i primärvården, enligt flera föreningar. Det behövs fler läkare för att funktionen ska fungera som det är tänkt, och användningen av stafettläkare beskrivs som oförenlig med målet om kontinuitet.
”Vi skulle i linje med Vårdansvarskommitténs förslag vilja se att staten tar ett större ansvar för kompetensförsörjningen.”
Många av föreningarna menar dessutom att primärvårdsläkare behöver mer kunskap om de diagnoser och patientgrupper som de representerar. Vissa föreningar efterfrågar nationella riktlinjer för fler diagnoser. Andra betonar att de rekommendationer som redan finns behöver följas:
”Att primärvården ser till att styra upp sin verksamhet i enlighet med de kunskapsstöd, riktlinjer och rekommendationer som finns vore en bra start, för exempelvis vårdförlopp gör ju ansvaret och ’gången’ i vårdkedjan tämligen tydlig.”
Samtidigt är föreningarna medvetna om att det ställs höga krav på primärvården, och betonar att läkarna behöver mer stöd för att axla rollen som fast läkare. Det skulle till exempel kunna vara närmare kontakt med specialister genom en formell kommunikationsväg. Bättre samordning och samverkan mellan vårdnivåerna är också ett av de vanligaste önskemålen i våra svar från patientföreningarna. De ser digital infrastruktur som en nyckelfaktor för en sådan förbättring, men även specialiserade samordnare eller koordinatorer.
”Bättre samarbete med specialistvården skulle varit önskvärt och en fungerande digital infrastruktur där den fasta läkaren kan få en mer samlad bild av patienten och dess behov.”
5 Fasta läkare i kommunal hälso- och sjukvård
I detta kapitel fokuserar vi på den kommunala hälso- och sjukvården, där fasta läkare är en förutsättning för att äldre personer och andra med omfattande vårdbehov ska få en trygg, samordnad och patientsäker vård. Samtidigt finns begränsad kunskap om tillgången till fasta läkare i kommunal hälso- och sjukvård.
Vi har intervjuat sjuksköterskor som arbetar nära patienter i kommunal hälso- och sjukvård för att belysa hur läkarmedverkan fungerar i verksamhetstyperna särskilt boende för äldre, hemsjukvård och LSS-boenden samt hur läkarkontinuiteten kan påverka både patienter och personal. Det här är våra viktigaste resultat:
- Vårdbehoven för personer som vårdas i kommunal hälso- och sjukvård ökar och är ofta omfattande och komplexa. Det ökar behovet av kontinuitet och samordning i vården.
- Läkarkontinuitet beskrivs som avgörande för trygghet, planering och medicinsk kvalitet, särskilt för patienter med stora vårdbehov. Bristande kontinuitet kan leda till otrygghet, ineffektivitet och risk för både över- och underbehandling.
- Tillgängligheten till läkare och kontinuiteten i kontakterna varierar kraftigt. Det finns skillnader mellan verksamhetstyper, mellan vårdcentraler i samma kommun och i vissa fall även mellan läkare på samma vårdcentral.
- Brister i informationsöverföring och avsaknad av gemensamma journalsystem försvårar läkarmedverkan, särskilt i hemsjukvård och LSS-verksamhet.
- Läkares engagemang och kunskap om den kommunala hälso- och sjukvården lyfts som viktigt för att läkarmedverkan ska fungera. På särskilda boenden för äldre är det särskilt viktigt med geriatrisk kompetens.
- Sjuksköterskor efterlyser åtgärder som kan stärka samverkan, exempelvis mer begränsat vårdval, avsatt tid för samverkan, tydligare kontaktvägar och i vissa fall möjlighet för kommuner att anställa läkare.
5.1 Vi belyser läkarmedverkan i kommunal hälso- och sjukvård utifrån sjuksköterskors erfarenheter
Många personer i kommunal hälso- och sjukvård behöver en fast läkare, men vi har små möjligheter att mäta tillgången. Gruppen är svår att nå i våra befolkningsenkäter, och i kontinuitetsindex och andra registerbaserade mått går det inte att urskilja om en individ är inskriven i hemsjukvård eller bor på ett särskilt boende för äldre.
I den här rapporten utgår vi därför från sjuksköterskors perspektiv på tillgången till fasta läkare i kommunal hälso- och sjukvård. Vi bedömer att det kan ge viktiga insikter i hur läkarmedverkan fungerar i praktiken i olika verksamheter. Detta ersätter dock inte patienters och anhörigas perspektiv och vi kommer att fortsätta utforska olika möjligheter att närma oss dessa perspektiv även för personer i kommunal hälso- och sjukvård.
Studien har utgått från följande frågeställningar:
- Hur ser vårdbehoven ut i kommunal hälso- och sjukvård och hur går det till när patienter träffar läkare?
- I vilken utsträckning har patienter i den kommunala hälso- och sjukvården tillgång till en fast läkare, enligt sjuksköterskornas beskrivningar?
- Vilken betydelse har tillgång till fasta läkare för patienter och sjuksköterskor, utifrån sjuksköterskornas erfarenheter?
- Vilka faktorer upplevs bidra till respektive försvåra kontinuitet och tillgänglighet till läkare i kommunal hälso- och sjukvård?
Intervjustudien omfattar 21 sjuksköterskor som arbetar inom den kommunala hälso- och sjukvården, i verksamheter som hemsjukvård, särskilda boenden för äldre och LSS-boenden. Deltagarna kommer från tolv olika kommuner i sju län. Intervjuerna genomfördes under perioden augusti–oktober 2025, i de flesta fall via webbmöten.
Eftersom studien bygger på ett begränsat antal intervjuer går det inte att direkt överföra resultaten till andra verksamheter. De ska snarare ses som exempel på variationer, erfarenheter och förutsättningar när det gäller tillgången till fasta läkare i den kommunala hälso- och sjukvården.
5.2 Läkarkontakter organiseras på olika sätt
Kommunens ansvar för hälso- och sjukvård omfattar inte hälso- och sjukvård som ges av läkare. I stället ska regionen avsätta de läkarresurser som behövs och ingå avtal med kommunen om läkarmedverkans omfattning och former (16 kap. 1 § jämfört med 12 kap. 1–3 §§ HSL). Bestämmelserna om fast läkarkontakt och vårdval gäller samtidigt för alla som omfattas av regionens ansvar (7 kap. 3 § HSL). Detta innebär att läkarmedverkan i kommunal hälso- och sjukvård i praktiken påverkas av hur regionen organiserar sina resurser och hur samverkan mellan huvudmännen fungerar.
Intervjuerna visar att läkarkontakt fungerar på olika sätt på särskilda boenden för äldre, i hemsjukvård och på LSS-boenden. Skillnaderna handlar till exempel om rutiner och kontaktvägar.
5.2.1 Särskilda boenden för äldre har rutiner för läkarmedverkan
På särskilda boenden för äldre beskriver intervjupersonerna att det i regel finns etablerade rutiner för läkarmedverkan, och att det i regel gäller schemalagda ronder. Vanligtvis kommer läkaren till boendet en eller två gånger i veckan, och inför det gör sjuksköterskan en plan för vilka som behöver en bedömning eller uppföljning.
”Vi har en ronddag varje onsdag förmiddag när läkaren kommer hit. Förhoppningsvis i alla fall (…). Ibland genom åren har det varit telefonkontakter istället. Men det är inte samma sak. Om det är patienter som vi vill att de ska undersöka så går ju inte så bra via telefon.”
Rondtiden räcker inte alltid för vårdbehoven, vilket innebär att sjuksköterskan behöver prioritera mellan patienter och att vissa bedömningar skjuts upp.
”På ett stort hus där det är 100 boende, då vill den läkaren ha fyra hembesök vid varje tillfälle. Det är alldeles för lite. (…) Risken är att då går det en vecka till. (…) Hade man satt in åtgärder direkt så hade det blivit mycket bättre för patienten [och man hade] kunnat förebygga och stoppa mycket som blir akut sen.
Utanför ordinarie rondtid varierar tillgängligheten till läkare i högre grad (se vidare avsnitt 5.5.2).
5.2.2 I hemsjukvården finns flera vägar till en läkarkontakt
När patienter i hemsjukvården behöver träffa läkare handlar det oftast om ett bokat besök på vårdcentralen, enligt intervjuerna. Hembesök förekommer också, men det blir främst aktuellt när patienten har svårt att ta sig hemifrån. Samtidigt är det många patienter med hemsjukvård som har svårt att lämna hemmet.
”Om man har hemsjukvård så finns det ju ett skäl till varför man har det. Och då är det oftast att man har svårt att ta sig utanför sitt hem.”
Initiativet till en läkarkontakt kan komma från flera håll. I vissa fall bokar patienten eller de anhöriga besök, både i primärvård och i specialistvård. Enligt sjuksköterskorna kan detta dock försvåra samordningen, eftersom hemsjukvården inte alltid får information om att patienten har träffat en läkare eller någon återkoppling efteråt.
”En del är försigkomna och bokar läkarbesök själv. Och då är vi blinda.”
När kontakten med läkare i stället går via sjuksköterskan finns flera kontaktvägar, till exempel telefon, meddelandesystem eller på rond.
5.2.3 Ovanligt med hembesök av läkare på LSS-boenden
Inom LSS-boenden beror läkarkontakten på individens funktionsförmåga och vårdbehov. Vissa kan själva ta sig till vårdcentralen, men för andra vill man i första hand att vården ges på boendet.
”Att byta miljöer är en så stor påfrestning. Vissa kan inte prata själva, de har inget verbalt språk och är väldigt utlämnade i sådana här vårdsituationer. Och det är inte alltid så att vårdpersonalen kan följa med.”
Samtidigt lyfter flera sjuksköterskor att det kan vara svårt att få läkare att göra hembesök, även när patienten behöver det. Hembesök ses ofta som en undantagslösning och patienter förväntas i regel boka tid på vårdcentralen.
”Anhöriga förväntar sig ofta att patienterna ska få vård på boendet som på ett säbo, men så är det inte. Hembesök sker i nödfall.”
En sjuksköterska beskriver att det ibland går att få till hembesök, om sjuksköterskan tydligt motiverar behovet, till exempel förklarar att personen inte kan vistas i ett väntrum. Hembesök kan vara lättare att få till för äldre personer, medan yngre mer sällan får motsvarande stöd trots omfattande behov.
”Det är klart att för vissa av våra LSS-patienter som är unga som och har jättestora svårigheter skulle man ju önska att de också kunde få hembesök, men det får de ju sällan. 30-åringar som har alla omvårdnadsbehov du kan tänka dig, de får ju sällan ett hembesök. Men för de äldre så har det varit lättare att få till den här samverkan.”
5.3 Ökande och mer komplexa vårdbehov gör kontinuitet och samordning särskilt viktigt
Personer som får vård i kommunal hälso- och sjukvård har ofta särskilt stora behov av den kontinuitet och samordning som en fast läkare kan bidra till. Många har stora och komplexa vårdbehov, och på grund av ålder och kognitiva nedsättningar kan de ha svårt att själva kompensera för bristande kontinuitet och samordning mellan vårdgivare.
Ett genomgående tema i våra intervjuer är att dessa redan stora vårdbehov i kommunal hälso- och sjukvård har ökat och blivit mer komplexa, särskilt i hemsjukvården och på särskilda boenden för äldre. Detta ligger i linje med våra tidigare analyser (Vård- och omsorgsanalys 2025a). Sjuksköterskor berättar att äldre förr kunde beviljas särskilt boende på grund av ensamhet och behov av socialt stöd, medan många boende i dag kommer direkt från sjukhus och har mycket omfattande vårdbehov. Det kan handla om svår somatisk sjukdom, till exempel grav hjärt- och njursvikt, kol och cancer, men även demenssjukdom och beteendeproblematik. Komplexiteten förstärks av att många boende har kognitiv svikt och ibland begränsad kommunikationsförmåga, exempelvis efter stroke.
”Det här är de allra sjukaste vi har i samhället som bor så här.”
Flera intervjupersoner beskriver utvecklingen som en positiv konsekvens av att personer med stora vårdbehov kan bo hemma allt längre. De menar att detta är något man arbetar aktivt för att åstadkomma, genom insatser i hemmet i form av hemtjänst och hemsjukvård. Andra ser en förklaring i platsbrist på särskilda boenden. De lyfter att det inte alltid är positivt för patienten att bo kvar hemma, utan att det i vissa fall kan innebära en stor påfrestning för både patienter och anhöriga.
I hemsjukvården kopplas det ökade vårdbehovet bland annat till att fler kan bo kvar hemma längre, att medicinteknisk utveckling möjliggör mer vård i hemmet än tidigare, att vårdtiderna i slutenvården blivit kortare och att fler patienter har psykisk ohälsa. Vårdbehoven beskrivs också som mycket varierade.
”Det är en mycket större blandning idag än när jag började här. (…) Vi hade inte alls missbruk och psykisk ohälsa på samma sätt tidigare. Det (…) börjar bli ganska tungt i hemsjukvården.”
Även sjuksköterskor på LSS-boenden beskriver en heterogen patientgrupp med varierande vårdbehov.
”Vissa boende har stora fysiska behov, och sitter i rullstol och kan inte prata, medan andra är högfungerande och tar sig själva runt i samhället och kanske bara behöver lite enklare stöd. Så det är väldigt spritt.”
Denna variation i funktionsförmåga och vårdbehov gör att läkarkontakterna är svårare att standardisera. Samtidigt kan kontinuitet och anpassad kommunikation i kontakten med läkare vara särskilt viktigt för att vården ska fungera väl för patienter med omfattande fysiska eller kognitiva funktionsnedsättningar.
5.4 Kontinuitet avgörande för god vård även i kommunal hälso- och sjukvård
Vi har särskilt ställt frågor om betydelsen av kontinuitet i läkarkontakter, det vill säga att patienten och sjuksköterskan har kontakt med samma läkare över tid.
Sjuksköterskorna beskriver att läkarkontinuitet är avgörande för att man ska kunna ge god vård och omsorg i kommunal hälso- och sjukvård. Det gäller särskilt för patienter med omfattande och komplexa vårdbehov, där vården ofta behöver planeras, följas upp och anpassas över tid.
Kontinuitet upplevs också som en förutsättning för trygghet och förtroende, hos både patienter och anhöriga. När läkaren känner till patientens sjukdomshistoria och vardagliga funktionsnivå blir det lättare att göra välgrundade bedömningar, undvika onödiga åtgärder och hålla en långsiktig vårdinriktning.
I följande avsnitt beskriver vi hur sjuksköterskorna resonerar om kontinuitet och fasta läkare på särskilda boenden för äldre, i hemsjukvård och på LSS-boenden.
5.4.1 Kontinuitet har stor betydelse på särskilda boenden för äldre
Sjuksköterskorna på särskilda boenden för äldre är överens om att läkarkontinuitet har stor betydelse. En viktig faktor är att kontinuiteten skapar förutsättningar för en planerad och förutsägbar vård, där beslut om vårdinriktning kan fattas i tid och följas upp. Det gäller särskilt för sköra patienter med stora vårdbehov, där vården ofta behöver planeras inför kommande försämringar och livets slutskede.
”Det kanske inte är livets sista dagar, men livets sista månader. Då gäller det att fatta beslut. Man behöver ha en plan för att när den här personen blir dålig, vad ska vi göra då? Ska den här personen till sjukhus eller inte? […] Då är det viktigt att det har funnits en läkare som har tagit de här besluten.”
Kontinuitet beskrivs bidra till trygghet och förtroende hos både patienter och anhöriga, vilket underlättar arbetet med planering. Det lyfts också som en förutsättning för att medicinska bedömningar ska bli välgrundade och långsiktiga. När läkare som inte känner patienterna gör bedömningar finns risk för val som är mer kortsiktiga och mindre anpassade till patientens helhetsbehov, enligt sjuksköterskorna. Det kan skapa stress och osäkerhet hos både patienter och anhöriga och upplevs ofta leda till överbehandling, exempelvis genom fler provtagningar, utredningar och sjukhusvistelser än vad som är motiverat. Detta riskerar i sin tur att bidra till en ineffektiv vård.
”Vi sjuksköterskor kanske ser att det här är en patient som börjar bli palliativ och i livets slutskede. När man som läkare inte har följt patienten, då reagerar man mer och då blir det mycket provtagningar, mycket undersökningar och till slut så dör patienten. Och då kanske man inte har fått så värdigt slut.”
Flera sjuksköterskor beskriver också att en kontinuerlig relation till en läkare är en förutsättning för att sjuksköterskans kunskap om patienten ska tas tillvara i medicinska bedömningar.
”Jag ser ju patienten mer […] Det behöver läkarna lyssna på för att kunna göra sin medicinska bedömning på ett bra sätt.”
Omvänt beskriver intervjupersonerna att bristande kontinuitet leder till en mer kortsiktig vård. Varje ny läkare behöver sätta sig in i patienten på nytt, vilket gör det svårare att följa upp vården och få en sammanhållen vårdinriktning över tid. Intervjuerna ger exempel på att bristande kontinuitet kan få direkta konsekvenser i den medicinska behandlingen.
”När vi hade det som värst då kunde det vara så att ena ronden, ena veckan, då satte läkaren in något läkemedel och sen på ronden en vecka därpå så var det en annan läkare som tog bort det där och satte in något annat för den läkaren hade någon annan uppfattning. Så kan det bli.”
Sjuksköterskorna kan också bidra till kontinuiteten genom att de följer patienterna över längre tid. Men intervjupersonerna betonar att det inte kan ersätta behovet av medicinska bedömningar som bygger på en långsiktig läkarkontakt.
”Skulle det också vara olika sjuksköterskor hela tiden, då skulle det fallera totalt. För man kan också berätta för läkaren hur det har varit innan. Men det blir inte riktigt rätt. Min bedömning som sjuksköterska är en och läkarens bedömning är en annan. Det är inte tanken att vi ska vara minidoktorer. Det är fel.”
5.4.2 Fasta läkare är viktigt för både patienter och personal i hemsjukvården
Även i hemsjukvården lyfter många av intervjupersonerna vikten av att ha en fast läkare, och att kontinuitet både till läkare och annan vård- och omsorgspersonal skapar trygghet och förtroende. En sjuksköterska beskriver att hemsjukvården bygger på relationer och att kontinuitet är en förutsättning för att de ska kunna bedöma förändringar i hälsotillstånd och anpassa vården efter individens behov.
”Om vi ska jobba patientnära och vi ska se till individen, vilket vårt jobb går ut på, så måste vi ju [ha hög kontinuitet]. Hur ska man annars kunna bedöma försämringar, förbättringar, vilka vägar man ska ta? För är det någonting hemsjukvård och även hemtjänst går ut på så är det ju relationsbaserat. Det är så vi bygger förtroende. Har man fått det här förtroendet så brukar det ju vara väldigt mycket enklare allting.”
I intervjuerna framkommer också att kontinuitet kan påverka den medicinska kvaliteten. En sjuksköterska beskriver till exempel en patient med en smärtsam åkomma, där man tillsammans med sjukhusvården hittade en behandlingsmodell som gav god effekt. Vid nästa skov kunde vårdcentralsläkaren snabbt ge rätt behandling, eftersom hen kände till patientens sjukdomshistoria och tidigare åtgärder. Flera intervjupersoner lyfter även att kontinuitet kan bidra till mer effektiv och långsiktig vård, bland annat genom att åtgärder inte behöver göras om och att vården kan planeras bättre.
”Kontinuitet gör också att det blir mer effektivt. Man gör inte om saker.”
Kontinuitet i läkarkontakten beskrivs också som viktig för sjuksköterskans arbete. När samarbetet med läkaren är stabilt ökar tryggheten i det dagliga arbetet och det blir lättare att skapa trygghet även för patienten.
Sjuksköterskorna tar upp flera negativa konsekvenser av bristande läkarkontinuitet, bland annat att läkemedelsmissar inte upptäcks direkt och att nya behandlingar provas utan att man utvärderat tidigare insatser.
Andra exempel belyser att patientens vårdbehov kan felbedömas om det saknas en fast läkare och informationsöverföringen från sjukhus inte fungerar fullt ut. En sjuksköterska ger exempel på en läkare som inte kände patienten och som kom in med en behandlande inställning gentemot en person i livets slutskede, i stället för att bidra till ett tryggt slut på livet.
5.4.3 Kontinuitet har stor betydelse för att bygga förtroende och bedöma förändringar i hälsotillstånd på LSS-boenden
Flera intervjupersoner på LSS-boenden beskriver att kontinuitet i läkarkontakter är särskilt viktigt för deras patienter, eftersom det ofta krävs förtroende och en god relation för att överhuvudtaget kunna genomföra undersökningar och behandlingar.
”Det är klart att kontinuitet är viktigt för alla människor, men för de här personerna så kan det vara så att det inte går med en annan person. De kan vägra ta emot hjälp.”
Kontinuitet är också viktigt för att läkaren ska kunna bedöma förändringar i hälsotillstånd hos personer som själva kan ha svårt att återberätta sin sjukdomshistorik. Om läkaren har en rättvisande bild av utgångsläget är det lättare att upptäcka försämringar.
”Jag uppfattar att patienter med funktionsvariationer, ofta när de hamnar på sjukhus blir missförstådda. Att man på sjukhuset utgår ifrån att deras funktionsnivå är den de ser framför sig, att det också är deras normaltillstånd, fast personen egentligen har blivit jättesjuk. Och som resultat av akutsjukdom har förlorat mer av sina förmågor. Så det är klart att om patienten har en distriktsläkare den träffar över tid och följer, då kan man ju också tydligare se försämringar om man har ett dokumenterat utgångsläge. Så det tror jag absolut är jätteviktigt om man inte ska missa förändringar i hälsotillstånd.”
Det framkommer också att hälso- och sjukvården i stort har för lite kunskap om funktionsnedsättningar vilket bristande kontinuitet förstärker. Enligt flera är det vanligt att personer på LSS-boenden missförstås i vården och inte får rätt behandling eller undersökning. En sjuksköterska berättar att hon och hennes kollegor därför försöker följa med till vårdcentralen, om det gäller en person med olika sjukdomsproblem, för att både ge och få rätt information.
”Annars kan de där halvtimmesbesöken bli väldigt ineffektiva. Ibland kommer de ju också hem och så har doktorn tittat på något helt annat, för [den medföljande omvårdnadspersonalen] vet inte vad det var de var där för och patienten kan ju inte säga det. […] Ibland blir det [även] mycket missförstånd. Man kommer dit och så tror de att något tics är en biverkan av medicin, fast patienten har haft samma tics i 20 år.”
En intervjuperson beskriver också att det finns en ovana hos delar av vården i mötet med patientgruppen, vilket kan innebära att sjuksköterskan behöver vara drivande för att undersökningar ska komma till stånd och genomföras på rätt sätt.
”Det kan vara att vi skulle behöva göra en synundersökning, men alla vet inte hur man ska göra det på någon som kanske inte kan prata och berätta om man ser eller inte.”
Intervjupersonerna beskriver samtidigt att förutsättningarna kan variera mycket beroende på patient, läkare och vårdcentral.
”Det finns bra exempel också. Det är ju det som är problemet, att vissa får en bra vård och andra inte.”
5.5 Stora skillnader i läkartillgänglighet och läkarkontinuitet
Tillgänglighet är också viktigt för en fungerande läkarmedverkan i kommunal hälso- och sjukvård. Med tillgänglighet avser vi att sjuksköterskor kan nå läkare vid behov, exempelvis för medicinska bedömningar, ordinationer och uppföljningar. Resultaten visar dock stora skillnader i tillgängligheten och kontinuiteten, både mellan och inom olika verksamhetstyper. Det finns även skillnader mellan de vårdcentraler som en och samma sjuksköterska samverkar med, och i vissa fall även mellan enskilda läkare på samma vårdcentral.
Vi har tidigare undersökt läkarmedverkan genom en enkät till medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR) i alla landets kommuner (Vård- och omsorgsanalys 2025a). De flesta svarade att regionerna tillgodoser behovet av läkare på ett mycket bra eller ganska bra sätt, men resultaten visade också variationer i hur väl läkarmedverkan fungerade, både mellan olika verksamheter och mellan olika delar av landet. Läkarmedverkan framstod som mest välfungerande för personer på särskilda boenden för äldre, medan tillgången var något sämre för personer i hemsjukvård och ytterligare sämre i LSS-boenden.
5.5.1 Flera samverkansparter kan ge minskad kontinuitet och tillgänglighet
Våra intervjuer bekräftar att verksamhetstyperna har olika förutsättningar för läkarkontinuitet och läkartillgänglighet. En viktig skillnad handlar om hur många vårdcentraler och läkare som sjuksköterskorna har kontakt med. Särskilda boenden för äldre samverkar i regel med en vårdcentral medan sjuksköterskor i hemsjukvård och på LSS-boenden har många vårdcentraler och läkare att förhålla sig till, vilket bidrar till större utmaningar. Med flera olika rutiner och kontaktvägar blir det svårare att planera läkarbesök och medicinska bedömningar kan dröja onödigt länge.
Särskilda boenden för äldre samverkar i regel bara med en vårdcentral
Läkarmedverkan beskrivs som mer strukturerad på särskilda boenden för äldre än i hemsjukvård och på LSS-boenden. Det är vanligt att samverka med en och samma vårdcentral, vilket ger bättre förutsättningar för läkarmedverkan. Intervjupersonerna beskriver att de boende i regel listar sig på den vårdcentral som boendet har ett avtal med vid inskrivningen, och att man aktivt rekommenderar de boende att omlista sig för att underlätta läkarmedverkan.
I en verksamhet försöker man inte styra de boendes val, på grund av etiska överväganden, trots att olika vårdcentralstillhörighet kan innebära att personer på samma boende får olika tillgång till läkare.
”Personer på samma boende kan få olika hjälp i olika tid beroende på vilken vårdcentral och vilken kontakt den patientansvariga sjuksköterskan har med respektive läkare och vilken tillgänglighet vårdcentralen har. Och det är ett jätteproblem.”
Hemsjukvården möter utmaningar när många vårdcentraler är inblandade
I hemsjukvården behöver sjuksköterskorna samverka med många olika vårdcentraler och läkare, ibland även med vårdcentraler i andra kommuner.
När patienterna är spridda över flera vårdcentraler krävs kontakt med fler läkare, och variationen i rutiner och kontaktvägar blir större. Intervjuerna visar att det finns skillnader i till exempel om läkarna rondar sina patienter, hur man får tag på läkare och hur snabbt återkoppling ges. Det påverkar både läkarkontinuiteten och läkartillgängligheten, vilket i sin tur kan göra det svårare att planera och samordna vården.
”Jag har sju vårdcentraler. Trots att patienterna bor inom ett geografiskt område så är i princip alla vårdcentraler i hela kommunen involverade.”
Sjuksköterskor på LSS-boenden samverkar med många parter
I intervjuerna framträder LSS-boenden som den verksamhet där sjuksköterskornas roll är mest komplex. Patienterna kan vara listade på olika vårdcentraler och man försöker sällan påverka valet. Sjuksköterskorna behöver därmed samverka med flera vårdcentraler och läkare, men de måste också hantera kontakter med specialiserad vård, boendepersonal, anhöriga och gode män.
Sammantaget innebär det att sjuksköterskans roll i hög grad går ut på att samordna, planera och följa upp insatser, utöver det patientnära arbetet. En intervjuperson beskriver att hen, utöver sina patientkontakter, behöver arbetsleda omsorgspersonal, hantera delegeringar och följa upp insatser i flera personalgrupper på olika boenden.
”Jag kan säga så här. Jag har en lång erfarenhet som sjuksköterska. […] Men den här typen av arbete är i särklass det mest avancerade, faktiskt, som sjuksköterska. Det är enormt avancerat, för man ska ha så många olika roller i det här uppdraget.”
Alla patienter har inte anhöriga som kan stödja dem i vårdkontakter, vilket gör det ännu viktigare att sjuksköterskan kan kompensera för brister i samordning och kontinuitet.
”Jag är den här spindeln i nätet som håller koll på alla trådar, när recept ska förnyas eller när det är dags för årskontroll.”
Samtidigt kan relationer och upparbetade kontaktvägar göra stor skillnad. En intervjuperson beskriver att samarbetet med vårdcentralerna blivit bättre i takt med att man lärt känna varandra, vilket har bidragit till ökad effektivitet och bättre anpassning till patienternas behov.
5.5.2 På särskilda boenden för äldre varierar tillgänglighet utanför rondtid och kontinuitet mellan boenden
Både läkartillgängligheten och läkarkontinuiteten varierar mycket mellan särskilda boenden, även om de strukturella förutsättningarna generellt är bättre.
Närhet och bestämda kontaktvägar främjar tillgänglighet
På särskilda boenden för äldre finns i regel etablerade rutiner för läkarronder (se avsnitt 5.2.1), men utanför rondtiderna varierar tillgängligheten mellan boendena. En del intervjupersoner upplever att vårdcentralerna ofta prioriterar sin mottagning där framför läkartillgänglighet på särskilda boenden. Det kan exempelvis innebära att telefontider eller andra överenskomna kontaktvägar inte fungerar som tänkt. Flera upplever också att läkarnas arbetssituation är pressad, vilket gör det svårt att få till akuta bedömningar eller hembesök utanför ordinarie rondtid.
”Min upplevelse är att det är otroligt svårt att prioritera att åka ut på någonting akut. Fastän det naturligtvis skulle vara mycket mer högprioriterat än de planerade besöken.”
Detta kan leda till att äldre personer behöver skickas till akutmottagning eller sjukhus, trots att vården skulle kunna ges på boendet. Ofta innebär det lidande för patienten.
”Har man en demenssjukdom […] så att man inte riktigt är trygg i vart man är och vilka personer man möter. Att då komma till sjukhus, hamna i en miljö med okända människor […] Slangarna bara åker och man får en väldig ångest och orospåslag.”
God läkartillgänglighet hänger ofta ihop med geografisk närhet och etablerade rutiner för hur sjuksköterskan når läkare.
”Vår vårdcentral ligger i närområdet. Vi har direktnummer till alla fyra läkarna […]. När jag meddelar vad som är bekymret tar läkaren ställning till om den kan göra hembesök i eftermiddag eller imorgon eller börja med att ta de här proverna eller vad som nu är bekymret.”
Samma intervjuperson beskriver att man sällan behöver skicka patienter till akuten, tack vare god tillgänglighet till läkare utanför rondtid. Hen betonar att tillgängligheten inte bör ses som ett undantag, utan som en del av vårdcentralens uppdrag gentemot kommunen.
”Det är inte vår vårdcentral som egentligen är lyx. (…) För tittar man på läkaravtalet mot kommunen så gör egentligen våra läkare bara precis vad det står.”
Även kontinuiteten varierar
Kontinuiteten i läkarkontakterna varierar också. En sjuksköterska beskriver att vissa av kommunens drygt 25 äldreboenden har hög kontinuitet med läkare som känner sina patienter väl, medan andra boenden ”byter rondande läkare varje vecka”.
När kontinuiteten brister kopplas det ofta till hög personalomsättning på vårdcentralerna och till att boendena i hög grad bemannas med läkare under utbildning eller stafettläkare. En intervjuperson beskriver exempelvis att de hade 17 olika läkare under ett år. På samma sätt lyfts stabil bemanning fram som en viktig förklaring till god kontinuitet och tillgänglighet, där man har kontakt med samma läkare som också är lätta att nå.
”Den gemensamma nämnaren för de vårdcentraler där det fungerar bra är att det är samma läkare. De är lättillgängliga. Det går att nå dem. Man får kontakt och man får snabb återkoppling. Och de känner patienterna.”
Det finns också exempel på mycket långvariga relationer mellan läkare och patienter.
”De patienter som har den kognitiva förmågan har full koll på vem som är deras läkare. Tre av fyra läkare har varit över 15 år på vårdcentralen och [rondat hos oss] varje vecka. Och den fjärde har ju varit över fem år i alla fall hos oss. Så de kan ju sina patienter här inne.”
5.5.3 Stora skillnader i tillgänglighet och kontinuitet mellan vårdcentraler som hemsjukvården samverkar med
I hemsjukvården finns stora skillnader i läkartillgång och läkarkontinuitet beroende på vilken vårdcentral patienten är listad på. Skillnaderna handlar om hur kontakten är organiserad och hur lätt det är att få återkoppling när ett medicinskt behov uppstår.
Olika rutiner påverkar tillgängligheten
På vissa vårdcentraler finns en särskild tid avsatt för hemsjukvården, till exempel genom rond eller en läkare som är tydligt kopplad till uppdraget. Ronden beskrivs då främst som ett forum där sjuksköterskan tar upp patientens behov med läkare, och patienten deltar inte alltid själv. Sjuksköterskorna beskriver att detta arbetssätt underlättar planering, skapar struktur och ger bättre möjligheter till löpande dialog eftersom man har kontakt med en specifik läkare.
Tillgängligheten kan dock variera även om arbetssättet i grunden är detsamma. En sjuksköterska beskriver till exempel att en vårdcentral har rondtid, men att ronden fungerar på olika sätt beroende på vem som svarar i telefon. På andra vårdcentraler är kontaktvägarna mer begränsade och sjuksköterskan kan behöva vänta i ett digitalt väntrum för att överhuvudtaget nå en läkare.
Sjuksköterskorna beskriver att dessa skillnader kan leda till att en del patienter behöver vänta på medicinska bedömningar och behandlingar.
”Om min patient som har en viss vårdcentral får ett akut problem, då kan jag alltid få en behandling startad nu. För dit kan jag ringa när som helst och de svarar. […] Men om jag har en patient på en annan vårdcentral så får jag kämpa livet ur mig och ta telefonen med mig hem, för jag vet att kanske eventuellt så ringer läkaren upp mig kvart i sex.”
Varierande kontinuitet i hemsjukvården
Att ha en fast läkare snarare än att bara vara listad på en vårdcentral beskrivs som en stor fördel för patienterna i hemsjukvården. Intervjupersonerna menar att en namngiven fast läkare underlättar samarbete, skapar trygghet och gör det lättare att planera vården för patienter med omfattande behov. En sjuksköterska beskriver att man försöker få patienter att aktivt lista sig på en läkare, för att stärka kontinuiteten.
Samtidigt varierar tillgången till fasta läkare mellan de vårdcentraler som sjuksköterskorna samverkar med. På vissa fungerar kontinuiteten väl och många patienter har en fast läkare. Andra vårdcentraler kan inte erbjuda fasta läkare på grund av brist på tillsvidareanställda läkare.
En namngiven fast läkare behöver inte heller innebära kontinuitet eftersom kontakten kan gå via andra läkare.
”Jag tycker att det fungerar bra för att jag vet ju vilken läkare patienten har. Men sen när jag kontaktar läkaren så kan jag inte nå specifikt den läkare jag vill nå. Utan […] det är från dag till dag utsedd en speciell läkare som ska ha hemsjukvården.”
5.5.4 Även LSS-boenden upplever skillnader i tillgänglighet och kontinuitet
Sjuksköterskor på LSS-boenden kan också ha svårt att få kontakt med läkare. Några beskriver att det fungerar relativt bra, till exempel genom etablerade kontaktvägar till vårdcentralen. Men tillgängligheten kan vara personberoende även på en och samma vårdcentral.
”Jag kan till exempel ha jättelätt kontakt på en och samma vårdcentral med kanske två läkare, men en av läkarna på den vårdcentralen, kan jag aldrig nå, fast personen är i tjänst.”
Intervjuerna visar också att vårdcentralerna organiserar kontakterna på olika sätt. I vissa fall finns en stående tid med läkare för avstämning, medan kontakten i andra fall går via ett journummer eller en sjuksköterska på vårdcentralen. En intervjuperson beskriver att det kan vara besvärligt trots att boendet och vårdcentralen har bestämt hur kontakten ska fungera.
”De svarar inte alltid och det är också jätteolika vilken sjuksköterska som svarar. Jag måste alltid fajtas. Är det fel sjuksköterska som svarar då kan jag få det höra att jag får ringa tillbaka i morgon klockan åtta trots att vi har en överenskommelse att jag ska kunna ringa på det här numret och trots att jag har gjort en sjuksköterskebedömning.”
Flera sjuksköterskor på LSS-boenden beskriver att deras patienter har en namngiven fast läkare. Några upplever att det ger kontinuitet, medan andra menar att patienten i praktiken kan få träffa någon annan vid sina vårdkontakter. Ytterligare någon beskriver att det saknas läkarkontinuitet eftersom vårdcentralen i hög grad bemannas med stafettläkare.
”Jag skulle inte säga att patienterna har en fast läkare. Läkare byts ut ofta och det är ofta stafettläkare på grund av läkarbrist. Det finns ingen läkarkontinuitet för patienterna.”
5.6 Läkarmedverkan försämras av brister i informationsöverföring
Ett återkommande tema i intervjuerna är brister i informationsöverföringen mellan kommunal hälso- och sjukvård, vårdcentraler och sjukhus. Det gäller framför allt hemsjukvård och LSS-boenden.
Eftersom vårdgivarna i regel arbetar i olika journalsystem saknas gemensamma lösningar för att dela information. Det leder till att sjuksköterskor ibland inte får veta att en patient har varit på akuten eller ordinerats nya läkemedel. Konsekvensen blir att viktiga åtgärder fördröjs eller missas helt, särskilt för patienter med kognitiv svikt eller utan anhörigstöd.
”Det har hänt några gånger att patienten har besökt akuten på jourtid, blivit insatt på en antibiotika, skickats hem. Men jag som sjuksköterska i hemsjukvården får inte ens reda på det. […] Besöket på akuten förmedlas inte till mig. De ser inte att patienten har hemsjukvård. Vi jobbar inte i samma journalsystem.”
Flera intervjupersoner lyfter att det inte handlar om enstaka misstag, utan om systemfel i informationsflödet. Man vill därför se tekniska lösningar, till exempel att journalsystemen tydligare markerar när en patient är inskriven i hemsjukvården. En intervjuperson beskriver att viktiga åtgärder kan falla mellan stolarna om sådan information inte går fram.
”Då skickar de provlappen hem till patienterna som har hemsjukvård. Men de kan ju inte gå till labb och ta det provet! De har ju hemsjukvård av en anledning. […] Om systemet flaggade att patienten hade hemsjukvård då skulle ju personen som skriver ut den här lappen lägga den i kuvertet och skicka den till hemsjukvården. Då skulle de plocka upp telefonluren och ringa mig.”
En intervjuperson beskriver att information om sjukhusvistelser i regel går via vårdcentralen, men att den inte alltid når den kommunala sjuksköterskan:
”När patienter skickas in till sjukhus så har de överrapporteringsansvar, du vet med samverkan och för att säkra utskrivningar. Och då skickar ju de alltid via något som heter Webcare till vårdcentralen. […] Men då hör de aldrig av sig till mig. Så jag vet ju inte. Då är det oftast att omsorgspersonalen har fostrats att höra av sig till sjuksköterska. Men det är också fel, för de ska inte behöva bära ansvaret att vara budbärare och meddela olika saker, utan det här är ju ett sådant systemfel.”
Ett annat problem är bristen på aktuella och samlade läkemedelslistor. En intervjuperson beskriver att det skapar osäkerhet och innebär att sjuksköterskor behöver söka information i flera olika system:
”Som sjuksköterska tvingas jag in i olika system, till exempel Pascal, som egentligen är en receptbank och inte en läkemedelslista i lagens bemärkelse.”
Resultatet är ökad risk för att patienter inte får rätt läkemedel eller att ordinationer missas.
Flera intervjupersoner lyfter att det inte är realistiskt att sjuksköterskor ska kompensera för bristerna genom att regelbundet kontrollera journaler.
”Jag hinner inte gå in i alla de här journalerna och läsa dem på ungefär 54 patienter dagligen. Det är för mig helt omöjligt.”
5.7 Läkarnas engagemang och kompetens påverkar läkarmedverkan
Läkarnas kunskap om och engagemang för den kommunala hälso- och sjukvården inverkar också. Sjuksköterskorna beskriver att läkare som är intresserade av uppdraget i högre grad prioriterar patientgruppen och använder de kontaktvägar som finns samt är mer benägna att delta i arbetssätt som underlättar samverkan, exempelvis hembesök eller planerade avstämningar. På särskilda boenden för äldre lyfts även geriatrisk kompetens fram som särskilt värdefullt.
5.7.1 På särskilda boenden är engagemang och geriatrisk kompetens särskilt viktigt
Sjuksköterskor på särskilda boenden för äldre menar att engagemang och kompetens är centralt för att läkarmedverkan ska fungera väl. De beskriver att patienterna ofta har omfattande och komplexa vårdbehov, vilket ställer krav på medicinska bedömningar som tar hänsyn till skörhet, kognitiv svikt och behov i livets slutskede.
”På vårdcentralen så kan det vara läkare som är, ja, plastikkirurger och det kan vara mycket olika andra områden som de säkert är jättekompetenta i såklart. Men inte med äldre och personer med demenssjukdom. Och då ibland kan vissa läkare fråga mig vad de ska göra. Och det är ju inte okej.”
Flera intervjupersoner lyfter särskilt att geriatrisk kompetens bidrar till en mer anpassad vård. En sjuksköterska beskriver att geriatriker i högre grad arbetar utifrån ett helhetsperspektiv och att vården blir lugnare och mindre åtgärdsintensiv.
Inom primärvården är det inte alltid så attraktivt att arbeta med äldreomsorgens patientgrupper, vilket kan vara ett hinder för långsiktigt stabil läkarmedverkan. Men det finns även exempel på att engagemang kan utvecklas över tid, särskilt när flera läkare och sjuksköterskor kan arbeta som ett team för boendet.
”Från början var det en kompromiss inne på vårdcentralen att läkarna delade på ansvaret […] Ingen var jättesugen […] men det har utvecklats. Egentligen tror jag att det mycket ligger på att de började i det här att vi får hjälpas åt. […] Och jag ser ju att idag kommer de och tycker att det är kul.”
5.7.2 Engagemang underlättar läkarmedverkan i hemsjukvård
Även sjuksköterskor i hemsjukvården menar att läkarna behöver vara engagerade för att patienterna ska få vård i rätt tid och på rätt plats. De beskriver att hembesök kan vara avgörande för patienter som har svårt att ta sig till vårdcentralen, men att många läkare inte prioriterar detta. Flera intervjupersoner menar att det därför behövs läkare som tar ett tydligt ansvar för hemsjukvårdspatienterna och ser uppdraget som en del av sitt arbete.
”Det behöver finnas en läkare som faktiskt engagerar sig i hemsjukvården och tar det ansvaret.”
5.7.3 Sjuksköterskor på LSS-boenden kompenserar för bristfälliga läkarkontakter
I intervjuerna med sjuksköterskor på LSS-boenden betonas också betydelsen av läkares engagemang för att vården ska fungera väl. När ett sådant engagemang upplevs som begränsat beskriver sjuksköterskorna att de i större utsträckning behöver ta ett aktivt ansvar för att driva kontakter och säkerställa att patienternas vårdbehov tillgodoses. Uttryck som att ”vara patientens advokat” och ”behöva kämpa för patienternas rättigheter” återkommer i intervjuerna.
Det handlar om att ligga på läkare och andra delar av vården, påminna om uppföljningar och säkerställa att åtgärder genomförs. Flera uttrycker att dessa uppgifter egentligen ligger utanför deras formella roll, men att det är nödvändigt för att patienterna inte ska hamna mellan stolarna.
”Jag är på krigsstigen hela tiden för att mina patienter ska få den vård de behöver.”
5.8 Förbättringsidéer för stärkt läkarmedverkan i kommunal hälso- och sjukvård
Intervjupersonerna har även lyft sätt att förbättra läkarmedverkan i kommunal hälso- och sjukvård. Bland deras idéer finns begränsningar i vårdvalet, tydligare rutiner för läkarmedverkan, mer direkta kontaktvägar till läkare och möjlighet för kommuner att anställa läkare i patientnära kliniskt arbete.
5.8.1 Ett mer begränsat vårdval kan minska fragmenteringen
Flera intervjupersoner beskriver svårigheterna med att patienterna kan vara listade på en rad olika vårdcentraler, och vill därför se ett mer begränsat vårdval. Liknande resonemang har även förts i andra sammanhang. En tidigare utredning föreslog en begränsning av vårdvalet för äldre personer med omfattande behov (SOU 2016:2), men förslagen har inte tagits vidare av regeringen.
I vår utvärdering av omställningen till en god och nära vård konstaterade vi att valfrihetssystemet inom primärvården kan både främja och hindra arbetet med att nå omställningens mål. Som en hindrande faktor lyfte vi att förutsättningarna för samverkan minskar med många olika aktörer, om patienter i samma område är listade vid olika vårdcentraler. Vår bedömning var att det behövs mer kunskap om hur vårdvalssystemet påverkar omställningen och målet om en stärkt primärvård som navet i vården (Vård- och omsorgsanalys 2025a).
5.8.2 Gemensamma forum och avsatt tid stärker samverkan och minskar personberoendet
En annan faktor som lyfts fram i intervjuerna är behovet av tid för gemensamt arbete mellan kommun och region, som ofta har olika prioriteringar och arbetssätt. När det saknas tid för gemensam planering riskerar kontakterna att bli mer ad hoc och personberoende, vilket kan bli ett hinder för både tillgänglighet och kontinuitet i läkarkontakter.
Intervjupersonerna lyfter att gemensamma forum kan vara ett sätt att skapa mer stabila kontaktvägar, exempelvis avsatt rondtid, gemensamma avstämningar och utbildningsinsatser. En intervjuperson menar att det är särskilt viktigt när samarbetet inte fungerar, för att man ska komma överens om gemensamma arbetssätt och förbättra samverkan över tid.
”För det är ändå två olika huvudmän som ska jobba kring en sak tillsammans. […] Så att det inte bara rullar på och knakar och knakar och knakar och inte blir bra utan att man hittar en väg för samverkan.”
5.8.3 Tydligare och mer direkta kontaktvägar till läkare efterfrågas
Ett återkommande förbättringsförslag är tydligare och mer direkta kontaktvägar mellan sjuksköterskor i den kommunala hälso- och sjukvården och läkare i primärvården. Sjuksköterskorna beskriver att kontakten i dag ofta går via andra funktioner på vårdcentralen, vilket kan göra kommunikationen långsam och ineffektiv. Flera menar att det skulle underlätta om det fanns en direktkanal till läkare, särskilt i frågor som kräver snabb återkoppling.
”Jag skulle helst vilja kunna ringa direkt till en läkare, inte behöva gå via sköterskan. […] Det skulle vara fantastiskt om man hade kunnat ha någon avsatt tid som man kunde kontakta just den här personen. Och då kunde jag ju samla ihop allting som jag har frågor om.”
Sjuksköterskorna efterlyser också mer förutsägbarhet i kontakterna. Det kan handla om att det finns en fast läkare eller en tydligt utsedd kontaktperson, men också om att läkaren klargör hur man ska kommunicera, exempelvis vilka tider som gäller och hur akuta frågor ska hanteras.
Även säkra mejlkontakter lyfts fram som ett bra sätt att kommunicera. Samtidigt är det inte alla läkare som använder sådana kontaktvägar.
”Vissa läkare har jag fått mejlkontakt via TakeCare. Och det är ju perfekt. […] Men där har vi fått svar olika. Vissa läkare säger ja […] och vissa säger nej, det går absolut inte att göra.”
5.8.4 Kommunalt anställda läkare lyfts som ett sätt att stärka kontinuitet och kompetens
Flera intervjupersoner önskar att kommuner hade möjlighet att anställa läkare för att förbättra läkarmedverkan i kommunal hälso- och sjukvård. Förslaget kopplas främst till behovet av ökad kontinuitet, snabbare medicinska bedömningar och bättre anpassning till patientgrupper med omfattande och komplexa vårdbehov.
En återkommande tanke är att kommunanställda läkare skulle kunna arbeta mer patientnära i hemsjukvård och på särskilda boenden, med möjlighet till hembesök och gemensamma besök med sjuksköterska. En sjuksköterska beskriver att en sådan läkare skulle kunna fokusera mer på kommunal hälso- och sjukvård, utan att samtidigt behöva hantera mottagningsbesök på vårdcentralen.
En del tar också upp att en kommunal läkare skulle kunna bidra till ökad kompetens hos läkarna om patientgrupperna i kommunal hälso- och sjukvård. Detta lyfts särskilt inom LSS-verksamhet, där sjuksköterskor beskriver att det ibland saknas kunskap om patientgruppen i primärvården.
”Jag märker att det finns en inkompetens hos läkarna gällande målgruppen. […] Det hade varit bra om det var någon läkare som var anställd på kommunen för just det här. […] För ibland känns det som att det känns jobbigt och svårt. Och det fattar jag om man har tusen listade patienter och ingen tid.”
Frågan om kommunala läkare är omdiskuterad. En utredning 2022 bedömde att kommuner inte bör anställa läkare, eftersom det kan försvaga regionernas ansvar, skapa gränsdragningsproblem och förvärra problemen med läkarkompetensförsörjningen (SOU 2022:41). En utredning 2024 föreslog däremot att kommuner ska kunna anställa läkare för patientnära arbete i kommunal hälso- och sjukvård, bland annat för att snabbare kunna möta medicinska behov och stärka den egna kompetensen (SOU 2024:72). Utredningen betonar samtidigt att det viktigaste för bättre läkarmedverkan sannolikt är att stärka de befintliga strukturerna för samverkan mellan region och kommun.
6 Primärvårdsläkarnas förutsättningar
Detta kapitel har fokus på primärvårdsläkarnas egen syn på sin arbetsmiljö och sina möjligheter att bidra till samordnad vård för patienterna. Resultaten baseras på den internationella IHP-undersökningen 2025 (International Health Policy Survey). Detta är våra viktigaste resultat:
- Svenska primärvårdsläkare upplever sitt arbete som mer stressigt än genomsnittet i IHP-undersökningen.
- Sverige har den högsta andelen primärvårdsläkare som under de senaste två åren har upplevt psykisk ohälsa på grund av arbetet, och andelen primärvårdsläkare med utmattningssymtom ligger strax över genomsnittet för länderna i undersökningen.
- Många svenska primärvårdsläkare har en fast lista med patienter, men upplever bara delvis att de kan vara navet i sina patienters vård.
- Mer tid är det viktigaste för att läkarna ska kunna bidra till bättre samordning, och många lyfter behovet av att nå riktvärdet om 1 100 patienter per läkare.
6.1 IHP-undersökningen är en internationell enkätundersökning
IHP-undersökningen är en internationell enkätundersökning som vart tredje år vänder sig till primärvårdsläkare. År 2025 ingick Sverige och nio andra länder i undersökningen. Den svenska delen besvarades av 2 157 primärvårdsläkare, vilket motsvarade en svarsfrekvens på 37 procent. Detaljerad information om undersökningen finns i rapporten Vården ur primärvårdsläkarnas perspektiv 2025 (Vård- och omsorgsanalys 2026).
6.2 IHP-undersökningen 2025 visar en pressad arbetssituation för primärvårdsläkare
En bra arbetsmiljö lyfts av både professionsföreträdare och verksamhetschefer som den enskilt viktigaste faktorn för att attrahera och behålla medarbetare inom primärvården (Socialstyrelsen och Nationella vårdkompetensrådet 2022). Men tidigare IHP-undersökningar har visat att arbetsmiljön för läkare i primärvården är mycket pressad (Vård- och omsorgsanalys 2023c; Vårdanalys 2020). Dessa resultat kvarstår även i 2025 år undersökning. Primärvårdsläkare i Sverige träffar färre patienter per vecka och har mer tid per patientbesök än läkare i jämförelseländerna, men fler beskriver arbetet som mycket stressigt jämfört med läkare i många av de andra länderna. Dessutom har Sverige den högsta andelen primärvårdsläkare som under de senaste två åren upplevt psykisk ohälsa på grund av arbetet, och när det gäller andelen primärvårdsläkare med utmattningssymtom ligger Sverige strax över genomsnittet. Figur 18 ger en översiktlig bild av primärvårdsläkares arbetsmiljö i Sverige jämfört med genomsnittet i IHP-undersökningen 2025. Vi går närmare in på resultaten i de efterföljande avsnitten.
Figur 18. Andel primärvårdsläkare som instämmer med olika negativa aspekter av arbetssituationen, i Sverige och genomsnittet för länderna i IHP-undersökningen.
6.2.1 Många upplever hög stress på arbetet
Primärvårdsläkare har en stressig arbetsmiljö, både i Sverige och i många andra länder. Två av tre (64 procent) primärvårdsläkare i Sverige upplever arbetet som mycket eller oerhört stressigt enligt enkäten 2025, vilket är på ungefär samma nivå som 2022 (66 procent). Sverige tillhör de länder som haft högst andel som uppger hög stress i båda mätningarna. Genomsnittet i undersökningen är 52 procent. En av tre (34 procent) bedömer att de har symtom på utmattning, vilket är oförändrat sedan 2022 (35 procent). Genomsnittet i undersökningen är 30 procent.
Enkätresultaten visar också att psykisk ohälsa på grund av arbetet är betydligt vanligare än i de andra länderna. I Sverige anger 65 procent att de, under de senaste två åren, upplevt till exempel ångest, nedstämdhet, ilska eller känslor av hopplöshet på grund av arbetet, medan genomsnittet är 43 procent. Andelen läkare som sökt vård för psykisk ohälsa motsvarar däremot genomsnittet i undersökningen (17 procent).
6.2.2 För många patienter och för komplexa behov är vanligaste orsaken till utmattningssymtom
Bland primärvårdsläkare i Sverige som har utmattningssymtom svarar hälften (48 procent) att det framför allt beror på att de har för många patienter eller många patienter med komplexa besvär. Resultatet avviker från övriga länders; i genomsnitt är det en av fyra (26 procent) som anger det som främsta orsak till sina utmattningssymtom. Var tredje (35 procent) anger att administrativa arbetsuppgifter är huvudskälet i Sverige.
6.2.3 Få är nöjda med tiden per patient
Enkäten innehåller frågor om den tid man kan lägga på varje patient och om den dagliga arbetsbelastningen, och Sverige har bland de sämsta resultaten i undersökningen. Två av tre (68 procent) primärvårdsläkare i Sverige är missnöjda med tiden per patient och tre av fyra (75 procent) är missnöjda med den dagliga arbetsbelastningen. Genomsnittet för länderna i undersökningen är 53 respektive 64 procent.
6.2.4 Många planerar att lämna primärvården
Drygt en av fem (22 procent) primärvårdsläkare planerar att sluta träffa patienter regelbundet inom tre år. Det är på ungefär samma nivå som genomsnittet för länderna i undersökningen (25 procent). Andelen var lite högre 2022, men frågeformuleringen och svarsalternativen har ändrats något mellan undersökningarna vilket kan påverka utfallet.
Bland dem som tänker sluta att ta emot patienter planerar 39 procent att arbeta vidare i en annan roll inom hälso- och sjukvården eller inom ett annat fält, och 20 procent ska göra något annat eller vet ännu inte vad de ska göra. Resterande 41 procent tänker gå i pension.
Resultatet är bekymmersamt för kompetensförsörjningen inom primärvården och för tillgången till fasta läkare. Redan nu är cirka en tredjedel av specialisterna i allmän-medicin inte verksamma i primärvården (Socialstyrelsen och Nationella vårdkompetens-rådet 2022). Utöver det arbetar många primärvårdsläkare deltid. Den pressade arbets-miljön är sannolikt en bidragande förklaring, och vi har i flera tidigare rapporter lyft behovet av en förbättrad arbetsmiljö i primärvården (Vård- och omsorgsanalys 2023c, 2025a). Ändå ser vi att det behovet kvarstår.
6.3 Många har en fast lista men upplever bara delvis att de kan vara navet för sina patienters vård
IHP-undersökningen visar att tre av fyra primärvårdsläkare har en fast lista, men bara 13 procent svarar att de helt kan vara navet i sina patienters vård och ta huvudansvaret för att samordna deras vårdinsatser. Läkarna anger att det behövs mer tid per patient och fler läkare i primärvården för att de ska kunna ta ett ökat samordningsansvar för sina patienter.
6.3.1 De flesta har en fast lista
De flesta primärvårdsläkare har en lista med invånare som de är fast läkare för (76 procent). En liten andel, 3 procent, svarar att de inte vet.
6.3.2 Primärvårdsläkare kan delvis vara navet för sina patienters vård
Endast 13 procent av primärvårdsläkarna svarar att de helt har förutsättningar för att vara navet i sina patienters vård, och ta huvudansvaret för att koordinera och samordna deras vårdinsatser med andra vårdgivare, se figur 19. De flesta (63 procent) har i viss utsträckning rätt förutsättningar medan en av fem (18 procent) svarar att de inte alls har förutsättningarna för det. Ett fåtal tycker att det ansvaret ligger på andra professioner på vårdcentralen.
Figur 19. Fördelning av svar på frågan om förutsättningar för att vara navet i sina patienters vård, och ta huvudansvaret för att koordinera och samordna deras vårdinsatser med andra vårdgivare.
Källa: IHP-undersökningen 2025
6.3.3 Mer patienttid bedöms vara det viktigaste
En fråga gällde sätt att ge primärvårdsläkarna bättre förutsättningar för att ansvara för samordningen av sina patienters vård. Det vanligaste svaret bland de fördefinierade alternativen var mer tid, följt av förbättrade system och ökat stöd från andra vårdgivare, se figur 20. En stor andel av de svarande lämnade också fritextsvar på frågan.
Figur 20. Fördelning av svar på frågor om den viktigaste och näst viktigaste förändringen för att ge läkarna bättre förutsättningar för samordning.
Källa: IHP-undersökningen 2025
I fritextsvaren lyfter de flesta att det behövs färre patienter per heltidsläkare och många nämner Socialstyrelsens riktvärde om 1 100 patienter per heltidsarbetande specialist som något viktigt att sträva mot.
”Färre listade på mig. Jag räcker inte till.”
”Fler specialister i allmänmedicin.”
Mindre administration, bättre IT- och journalsystem och bättre informationsdelning är andra aspekter som förekommer i fritextsvaren:
”Mindre krav på administrativa åtgärder, bättre system. Det är ett litet helvete varje gång man ska sjukskriva, för inte nog med att det tar en stund att skriva ett bra intyg, on top of det så krånglar nästan alltid intygsmodulen, jag får nästan ångest bara jag tänker på det.”
”Mycket bättre och gemensamt journalsystem! Vi lägger i nuläget så oerhört mycket tid (och därmed pengar) på dåligt fungerande datorsystem och på att leta efter information från andra vårdgivare.”
Många vill också se ett tydligt, avgränsat uppdrag med mer professionell autonomi och tillitsbaserad styrning.
”Primärvården behöver fredas från ständiga ambitionshöjningar och avancerade nya riktlinjer utan förankring i verkligheten.”
”Att politik och sekundärvård ser oss som tillitsvärdiga, att vi blir lyssnade till med respekt och att vi ges mandaten.”
”Ökad egenmakt över min arbetssituation och tidbok.”
Många önskar att specialistsjukvården tar tydligare ansvar för sina patienter och att primärvården skyddas från uppgiftsökningar utan motsvarande resurser, men man efterfrågar också ett utökat stöd från specialistvården.
”Tydlig avgränsning gentemot sjukhusspecialister. Jag kan inte ta över mer av deras arbete.”
”Att läkare inom slutenvården tar ansvar för sina patienter, receptförnyelser, intyg etc.”
”En systemförändring i sjukvården med ett förbättrat samarbete med sjukhusvården.”
En mindre, men tydlig, minoritet ifrågasätter själva idén om primärvårdsläkaren som nav.
”Det är fel uppfattning att primärvårdsläkare ska vara ’navet i patienternas vård’. Det spär bara på bilden av att allmänläkare ska serva andra specialister. Det skapar undanträngningseffekt, onödig administration och besök. Det flyttar ansvar från andra vårdgivare och ökar belastningen på primärvården.”
”Jag vill inte vara navet. Det skulle knäcka mig fullständigt.”
7 Diskussion och slutsatser
I det här kapitlet diskuterar vi våra viktigaste resultat och redovisar våra slutsatser. Vi lämnar inga rekommendationer i den här delrapporten.
7.1 Tillgången till fast läkare tycks öka men är fortfarande långt ifrån att möta behovet
Tillgången till fast läkare har ökat. Andelen som uppger att de har en fast läkare har ökat från 26 procent 2024 till 31 procent 2025. Ökningen behöver tolkas med försiktighet, men det är en positiv utveckling som tyder på att regionernas arbete med att stärka tillgången börjar ge resultat.
Den nuvarande tillgången är dock långt ifrån att möta de behov som också uttrycks i våra undersökningar. Enligt enkäten till befolkningspanelen upplever sex av tio i befolkningen att de behöver en fast läkare i primärvården, men bara tre av tio har en sådan. Även patientföreningar uttrycker att tillgången till fasta läkare är för låg i förhållande till behoven.
Den låga tillgången till fast läkare kan delvis bero på begränsad kännedom, för endast fyra av tio i befolkningen känner till att man enligt HSL ska kunna välja och få tillgång till en fast läkarkontakt på vårdcentralen. Om fler bad om att få träffa samma läkare på vårdcentralen skulle kontinuiteten troligtvis öka.
Sjuksköterskor i kommunal hälso- och sjukvård ger flera exempel på en fungerande läkarmedverkan, men också tydliga tecken på att både tillgången och kontinuiteten i många fall är för låg. I kommunal hälso- och sjukvård verkar det vara särskilt svårt att få god tillgång och kontinuitet i läkarkontakterna när det gäller akuta behov. Flera sjuksköterskor lyfter att mottagningsverksamheten på vårdcentralerna prioriteras högre än akuta behov i den kommunala hälso- och sjukvården. Det kan vara ännu svårare att få tillgång till en läkare utanför ordinarie arbetstider, vilket även andra källor visar (SOU 2024:72). Rutinerna för läkarmedverkan under jourtid varierar och i många områden saknas en faktisk jourläkarresurs för den kommunala hälso- och sjukvården. Då är akutmottagningen ofta det enda alternativet.
7.2 Fasta läkare bidrar till trygghet och mer effektiv resursanvändning
Tillgång till fasta läkare har i de flesta fall positiv betydelse för både patienter och personal, och kan bidra till att hälso- och sjukvårdens resurser används på ett mer effektivt sätt. Enkätundersökningen till befolkningspanelen visar att personer med en fast läkare känner sig tryggare och har bättre erfarenheter av samordning. Patient-föreningarna lyfter trygghet och förtroende, och beskriver att brist på kontinuitet riskerar att skapa merarbete och rundgång i vården.
Kontinuitet i kontakten med både läkare och annan vård- och omsorgspersonal beskrivs som avgörande för en god vård och ett gott omhändertagande i kommunal hälso- och sjukvård, där många patienter har komplexa vårdbehov och kognitiva nedsättningar. Om läkaren känner sina patienter går det att minska på onödig och dyr sjukhusvård och minska behovet av omfattande utredningar, vilket kan minska kostnaderna för samhället. Brist på kontinuitet beskrivs i stället leda till överbehandling, otrygghet, sämre medicinsk kvalitet, minskat förtroende och begränsade möjligheter att planera vården på förhand.
Samtidigt beror utfallet till viss del på vem läkaren är. Flera sjuksköterskor i den kommunala hälso- och sjukvården beskriver stora skillnader i läkarnas engagemang, vilket påverkar kvaliteten i vården. På särskilda boenden för äldre framhålls geriatrisk kompetens som särskilt värdefull.
I vår befolkningspanel nämns potentiella nackdelar med att ha en fast läkare, bland annat att man kan få vänta längre på vård om läkaren inte är tillgänglig, eller att man går miste om möjligheten att få en ny medicinsk bedömning. Dessutom kan upplevelsen bli negativ om relationen inte fungerar, till exempel om man inte trivs med eller saknar förtroende för läkaren. Men sammantaget anser de flesta att funktionen är viktig och värdeskapande. Endast en av fem lyfter möjliga nackdelar med en fast läkare.
7.3 Det finns både motiverade och omotiverade skillnader i tillgång till fast läkare
Vår analys av tillgången till fasta läkare i primärvården i olika grupper i befolkningen visar att det finns både motiverade och omotiverade skillnader.
Tillgången till fast läkare är högre i grupper som generellt har större vårdbehov, till exempel äldre, personer med någon långvarig sjukdom och personer med ett sämre självskattat hälsotillstånd. Dessa skillnader tyder på att vårdcentraler i första hand fördelar fasta läkare till dem med störst behov. Men inte heller för dessa prioriterade grupper möter tillgången hela behovet.
Det finns också flera omotiverade skillnader i tillgången, som alltså inte kan förklaras av skillnader i behov. Exempelvis finns stora regionala skillnader, trots att det upplevda behovet är ungefär detsamma i regionerna. Patientföreningar och sjuksköterskor inom den kommunala hälso- och sjukvården beskriver också stora skillnader i tillgång till fast läkare mellan vårdcentraler, även inom samma kommun. Dessa omotiverade skillnader, beroende på var en person bor eller är listad, innebär en risk för ojämlik tillgång till vård.
7.4 Variationen i läkarmedverkan tyder på otydlig styrning och olika förutsättningar
Skillnaderna mellan vårdcentraler när det gäller fast läkare till patienter inom kommunal hälso- och sjukvård, även inom samma kommun, kan betyda att vårdcentralernas ansvar inte är tillräckligt tydligt. En annan förklaring kan vara att de har olika förutsättningar.
För att få tillgång till läkarinsatser för personer i kommunal hälso- och sjukvård behöver kommunen ingå avtal med regionen. Tidigare analyser visar att dessa avtal ofta inte är ändamålsenliga och har begränsad styrkraft. Avtalen följs dessutom sällan upp, vilket kan leda till brister i tillgång och kontinuitet samt sämre förutsättningar för samarbete med kommunens sjuksköterskor (Blomqvist & Winblad 2023).
Även utredningen om stärkt medicinsk kompetens i kommunal hälso- och sjukvård visar att det finns brister i avtalen om läkarmedverkan mellan region och kommun. Avtalen är ofta alltför allmänt hållna för att parterna ska förstå vad ansvaret för läkarmedverkan innebär och vilka krav som ställs på läkarmedverkan. Det finns även skillnader i hur läkarinsatser utförs för olika grupper, exempelvis mellan äldreomsorg, LSS-verksamhet och socialpsykiatri. För LSS-verksamhet och socialpsykiatri beskrivs insatserna ofta som särskilt otydliga, bland annat eftersom det gäller personer som vanligtvis har många olika vårdkontakter (SOU 2024:72). Våra intervjuer med sjuksköterskor bekräftar att läkarmedverkan varierar mellan olika grupper i den kommunala hälso- och sjukvården.
Vår utvärdering av omställningen till en god och nära vård visar att det finns skillnader i hur uppdraget för läkarmedverkan är formulerat. När ansvaret för specifika grupper framstår som tydligt i uppdragen till vårdcentralen verkar läkarmedverkan fungera bättre. Vi rekommenderade därför i utvärderingen att regionerna ser över vårdgivarnas uppdragsbeskrivningar så att ansvaret för läkarmedverkan för samtliga patientgrupper i kommunala boendeformer är tydligt formulerat. Översynen behöver kompletteras med en förstärkt avtalsuppföljning för att säkerställa att ansvaret för läkarmedverkan efterlevs (Vård- och omsorgsanalys 2025a).
Samtidigt räcker det kanske inte att förtydliga och följa upp ansvar. För att uppnå en mer samordnad vård kan det vara nödvändigt att kombinera olika former av styrning och styrmedel som tydliggör ansvar och roller men också skapar incitament och förutsättningar för samarbete liksom ett gemensamt ansvar för patientens samlade behov (Vård- och omsorgsanalys 2025b). Till slutrapporten 2027 kommer vi att fördjupa oss mer i styrningen av fast läkare.
De stora skillnaderna mellan vårdcentraler kan också bero på att vårdcentralerna har olika förutsättningar för att rekrytera och behålla personal. Flera intervjupersoner som beskriver god tillgång till fasta läkare anger också att vårdcentralen har en stabil bemanning, och de personer som beskriver brister i tillgången lyfter att vårdcentralerna har många stafettläkare och hög personalomsättning. Stora skillnader i stabilitet beror inte på grundförutsättningar när det gäller ekonomiska resurser eftersom alla vårdcentraler i en region ersätts enligt samma ersättningsmodell. Förklaringar kan i stället handla om organisatoriska faktorer, arbetsmiljö och lokala rekryteringsförutsättningar, som visserligen kan vara svåra att påverka men som ändå är angelägna att adressera för att få en mer stabil läkarbemanning.
7.5 Flera hinder för en välfungerade läkarmedverkan i kommunal hälso- och sjukvård
Sjuksköterskor i kommunal hälso- och sjukvård ser flera hinder för en välfungerande läkarmedverkan.
Ett genomgående tema är att informationsöverföringen brister i många delar. Det finns inget gemensamt journalsystem, och regionen har ofta inte koll på att en person är inskriven i hemsjukvården, vilket leder till merarbete och risk för missar i exempelvis läkemedelsbehandling. Vi har även tidigare sett att samordningen mellan kommunal och regional hälso- och sjukvård brister på grund av att system för informationsöverföring är tidskrävande, ineffektiva och inte ändamålsenliga, i vår utvärdering av bestämmelserna om sammanhållen individuell plan (SIP). Sammantaget blir systemen ett hinder för samverkan och gemensamt ansvar (Vård- och omsorgsanalys 2025b).
Många av sjuksköterskorna har också svårt att få direktkontakt med läkare. Med fungerande kontaktvägar kan vård sättas in snabbare, samtidigt som det främjar tillit och förståelse mellan verksamheter och därigenom bidrar till ett mer effektivt omhänder-tagande och bättre förutsättningar för samordning. Riksdagen har beslutat om en proposition om att förtydliga i HSL att regionerna vid behov ska erbjuda en medicinsk bedömning av läkare oavsett tid på dygnet till ”den som får kommunal hälso- och sjukvård i sådant boende eller bostad som anges i 12 kap. 1 eller 2 §” (prop. 2025/26:19 s. 46). Ett sådant förtydligande skulle kunna öka tillgängligheten till läkare vid akuta behov. Lagändringarna träder i kraft 1 juli 2026.
Det fria vårdvalet i primärvården upplevs också som ett problem. Det är vanligt att sjuksköterskor i kommunal hälso- och sjukvård måste ha kontakt med många olika läkare och vårdcentraler, på grund av stor spridning av var patienterna är listade. Flera vill därför se ett begränsat vårdval för vissa grupper. I vår utvärdering av omställningen till en god och nära vård konstaterade vi att vårdsvalssystemen inom primärvården kan hindra arbetet för att nå omställningens mål, eftersom mångfalden av aktörer ger sämre förutsättningar för samverkan (Vård- och omsorgsanalys 2025a).
Det delade huvudmannaskapet ses som ett strukturellt hinder. Flera sjuksköterskor lyfter att läkarna inte hinner göra hembesök för att de samtidigt arbetar på vårdcentraler och träffar mottagningspatienter. Det är också många läkare som inte förstår de speciella vårdbehov som finns i kommunal hälso- och sjukvård, enligt sjuksköterskorna, som lyfter att det skulle underlätta om läkare och sjuksköterskor fanns i samma organisation. Samtidigt finns exempel på välfungerande läkarmedverkan, vilket talar för att man kan komma långt genom att stärka de befintliga strukturerna.
7.6 Läkarbrist och hög personalomsättning i primärvården minskar tillgången till fasta läkare
Bristen på primärvårdsläkare är ett skäl till att tillgången till fasta läkare är betydligt lägre än behovet. Många väljer bort primärvården; 30 procent av alla utbildade specialister i allmänmedicin är inte verksamma i primärvården, och många arbetar också deltid. En orsak kan vara den pressade arbetsmiljön, som vi har lyft flera gånger och som också framträder i IHP-undersökningen 2025 (Vård- och omsorgsanalys 2026). En tidigare kartläggning av kompetensförsörjningen på vårdcentralerna visade att tillgången till specialister i allmänmedicin skulle behöva öka med 80 procent för att möta Socialstyrelsens riktvärde om 1 100 patienter per läkare (Vård- och omsorgsanalys 2023b).
Det är inte bara den generella läkarbristen som begränsar läkarkontinuiteten. Våra intervjupersoner beskriver också en hög personalomsättning bland läkare på vård-centralerna. Även det kan bero på en bristande arbetsmiljö.
Få primärvårdsläkare upplever att de fullt ut kan vara navet i sina patienters vård och ansvara för samordningen av deras vårdkontakter. Även resultaten från vår befolknings-panel visar att samordningen brister. Personer med en fast läkare har bättre erfarenheter av samordning än övriga, men även inom den gruppen är det bara hälften som upplever att deras vårdkontakter samordnas på ett bra sätt. Primärvårdsläkarna lyfter samstämmigt att de behöver mer tid per patient för att kunna vara navet i sina patienters vård, och för det krävs fler läkare i primärvården.
Vi har tidigare lyft att primärvården inte har tillräckliga resurser för sitt uppdrag, att det finns brister i arbetsmiljön och att det råder personalbrist (Vård- och omsorgsanalys 2025a). Vi bedömer att problemen kvarstår och bidrar till bristen på fasta läkare.
Med tanke på läkarbristen kan det finnas skäl att öka kontinuiteten i kontakter med annan vård- och omsorgspersonal. Våra resultat visar att sjuksköterskor tar ett stort samordningsansvar och att kontinuitet i kontakten med dem har stor betydelse, särskilt för personer med omfattande och långvariga vårdbehov. Samtidigt betonar flera intervjupersoner att läkares ansvar för medicinska bedömningar, diagnostik och förskrivning innebär att fasta läkare har en särskild betydelse som inte kan ersättas av kontinuitet till andra yrkesgrupper.
7.7 Fortsatt arbete
I den här delrapporten har vi undersökt tillgången till fasta läkare i olika grupper i primärvården och följt utvecklingen över tid. Vi kommer att upprepa mätningen med vår befolkningspanel inför slutrapporten som publiceras i juni 2027. Resultaten kommer även att valideras genom en kompletterande undersökning som genomförs av SCB.
Vi har också fördjupat oss i tillgången till fasta läkare för patienter inom den kommunala hälso- och sjukvården samt belyst primärvårdsläkarnas arbetsmiljö och förutsättningar för samordning. Dessa teman återkommer vi till i slutrapporten, bland annat genom en intervjustudie med äldre personer som har hemsjukvård eller bor på särskilt boende.
Vi kommer även att analysera styrningen av fast läkare samt undersöka hur regionerna arbetar för att stärka tillgången till fasta läkare och hur vårdcentraler organiserar sitt arbete för att främja kontinuitet.
8 Referenser
Baker, R., Freeman, G. K., Haggerty, J. L., Bankart, M. J., & Nockels, K. H. (2020). Primary medical care continuity and patient mortality: a systematic review. British journal of general practice, 70(698), s. e600–e611.
Barker, I., Steventon, A., & Deeny, S. R. (2017). Association between continuity of care in general practice and hospital admissions for ambulatory care sensitive conditions: cross sectional study of routinely collected, person level data. BMJ (Online), 356, s. j84–j84.
Blomqvist, P., & Winblad, U. (2023). Samverkan kring multisjuka äldre: lärdomar från praktik och forskning. SNS Förlag.
Cho, K. H., Nam, C. M., Choi, Y., Choi, J.-W., Lee, S.-H., & Park, E.-C. (2016). Impact of continuity of care on preventable hospitalization of patients with type 2 diabetes: a nationwide Korean cohort study, 2002–10. International journal for quality in health care, 28(4), s. 478–485.
Ellegård, L. M., Anell, A., & Kjellsson, G. (2024). Enabling patient-physician continuity in Swedish primary care: the importance of a named GP. A registry-based observational study. BJGP open, 8(4), s. BJGPO.2024.0118.
Engström, S., Borgquist, L., Nordvall, D., Albinsson, G., & Arvidsson, E. (2019). Hög personlig läkarkontinuitet i primärvård förenad med färre besök på akutmottagning [Personal physician continuity in primary care associated with fewer emergency room visits]. Läkartidningen, 116.
Inspektionen för vård och omsorg (2024). Patienter klagar över brist på tillgänglighet och samordning i primärvården.
Kao, Y.-H., Lin, W.-T., Chen, W.-H., Wu, S.-C., & Tseng, T.-S. (2019). Continuity of Outpatient Care and Avoidable Hospitalization: A Systematic Review. The American journal of managed care, 25(4), s. E126–e134.
Myndigheten för vårdanalys (2020). Vården ur primärvårdsläkarnas perspektiv 2019. En jämförelse mellan Sverige och tio andra länder. (Rapport 2020:5).
Myndigheten för vård- och omsorgsanalys (2020). Primärt i vården. En studie om befolkningens syn på kontinuitet vid vårdcentraler. (Rapport 2020:9).
Myndigheten för vård- och omsorgsanalys (2021). Nära vård i sikte? Utvärdering av omställningen till en god och nära vård: delrapport. (Rapport 2021: 8).
Myndigheten för vård- och omsorgsanalys (2023a). Kontinuitet och fast läkarkontakt Kartläggning av måluppfyllelsen i överenskommelserna om en god och nära vård. (PM 2023:3).
Myndigheten för vård- och omsorgsanalys (2023b). Ordnat för omställning? Utvärdering av omställningen till en god och nära vård: delrapport. (Rapport 2023:2 ).
Myndigheten för vård- och omsorgsanalys (2023c). Vården ur primärvårdsläkarnas perspektiv. International Health Policy (IHP) 2022. (Rapport 2023:1).
Myndigheten för vård- och omsorgsanalys (2024a). Fast läkarkontakt i primärvården 2024. Behov och tillgång ur befolkningens perspektiv. (PM 2024:5).
Myndigheten för vård- och omsorgsanalys (2024b). Vården ur befolkningens perspektiv International Health Policy Survey (IHP) 2023. (PM 2024:3).
Myndigheten för vård- och omsorgsanalys (2025a). Omtag för omställning. Utvärdering av omställningen till en god och nära vård: slutrapport. (Rapport 2025:1).
Myndigheten för vård- och omsorgsanalys (2025b). Samordning med svårigheter. Tillämpningen av samordnad individuell plan, SIP. (Rapport 2025:2).
Myndigheten för vård- och omsorgsanalys (2026). IHP 2026. Vården ur primrävårdsläkarnas perspektiv. (PM 2026:1).
Pereira Gray, D. J., Sidaway-Lee, K., White, E., Thorne, A., & Evans, P. H. (2018). Continuity of care with doctors—a matter of life and death? A systematic review of continuity of care and mortality. BMJ open, 8(6), s. e021161–e021161.
Prop. 1994/95:195 Primärvård, privata vårdgivare m.m.
Prop. 2019/20:164. Inriktning för nära och tillgänglig vård – en primärvårdsreform
Prop. 2025/26:19. Nästa steg för en god och nära vård
Sabety, A. H., Jena, A. B., & Barnett, M. L. (2021). Changes in health care use and outcomes after turnover in primary care. JAMA internal medicine, 181(2), s. 186–194.
Sandvik, H., Hetlevik, Ø., Blinkenberg, J., & Hunskaar, S. (2022). Continuity in general practice as predictor of mortality, acute hospitalisation, and use of out-of-hours care: a registry-based observational study in Norway. British journal of general practice, 72(715), s. e84–e90.
Saultz, J. W., & Albedaiwi, W. (2004). Interpersonal continuity of care and patient satisfaction: a critical review. Annals of family medicine, 2(5), s. 445–451.
Socialstyrelsen (2025). Uppföljning av omställningen till en god och nära vård. Delredovisning 2025
Socialstyrelsen och Nationella vårdkompetensrådet (2022). Kompetensförsörjning inom primärvården. Delrapport.
SOU 2016:2. Effektiv vård – Slutbetänkande av En nationell samordnare för effektivare resursutnyttjande inom hälso- och sjukvården
SOU 2022:41. Nästa steg. Ökad kvalitet och jämlikhet i vård och omsorg. Betänkande av Utredningen om en äldreomsorgslag och stärkt medicinsk kompetens i kommuner
SOU 2024:72. Stärkt medicinsk kompetens i kommunal hälso- och sjukvård
Starfield, B., Shi, L., & Macinko, J. (2005). Contribution of primary care to health systems and health. The milbank quarterly, 83(3), s. 457–502.
Bilaga 1 Enkätundersökning till Vård- och omsorgsanalys befolkningspanel
Vård- och omsorgsanalys befolkningspanel består av personer som rekryteras genom slumpmässiga urval. Nedan beskriver vi närmare panelens sammansättning, metoden för datainsamlingen, bortfallen och viktningen av materialet.
Population och urval
Befolkningspanelen bestod under hösten 2025 av cirka 22 000 personer, som alla har rekryterats genom slumpmässigt urval av befolkningen. Rekryteringen gjordes framför allt genom Statens personadressregister (SPAR):
- Vintern 2022/2023 valdes cirka 35 000 personer, varav cirka 1 500 tackade ja till att gå med i befolkningspanelen.
- Vintern 2023/2024 valdes cirka 100 000 personer, varav cirka 6 500 personer tackade ja till att gå med. Hälften av urvalet stratifierades på ålder.
- Vintern 2024/2025 valdes cirka 260 000 personer, varav cirka 14 000 personer tackade ja till att gå med. Hela urvalet stratifierades på län.
Inbjudan skickades via brev som innehöll en länk till vårt enkätverktyg där respondenterna kunde fylla i sina bakgrundsuppgifter.
De som valde att gå med i befolkningspanelen fick uppge sina bakgrundsuppgifter, bland annat kön, ålder, boendekommun, hälsa och utbildningsnivå. Dessa uppgifter ger oss en större förståelse för bortfall och representativitet i undersökningarna som omfattar panelen.
Datainsamling
Datainsamlingen pågick 19 augusti–10 september 2025 och inbjudan om att delta i enkätundersökningen skickades ut till samtliga personer i befolkningspanelen, cirka 22 000 personer. Enkäten skickades till deltagarnas e-post och besvarades digitalt i webbläsaren på dator eller mobil.
Svars- och bortfallsredovisning
När enkäten stängdes hade totalt 14 211 personer besvarat den, vilket motsvarar en deltagarfrekvens på 64 procent. De allra flesta svar inkom under de första dagarna, men fler svar inkom efter att vi skickade påminnelser.
I dagsläget finns vissa skillnader mellan befolkningen och populationen i befolkningspanelen, och därmed även i enkätundersökningen. Bland annat är det fler äldre än yngre som valt att gå med i panelen, och deltagarna tenderar att vara högutbildade. Vi ser även en överrepresentation av personer med svensk bakgrund. Skillnaden beror främst på bortfall i rekryteringen.
Viktning
Eftersom vissa grupper är över- eller underrepresenterade har vi beräknat vikter för att kompensera för skevheter. Vi har använt ”iterative proportional fitting”, även kallat ”raking”, för att beräkna kalibrerade vikter. Denna metod är fördelaktig om vikter ska beräknas på flera bakgrundsvariabler samtidigt.
Benägenheten att delta i undersökningar påverkas av en rad olika faktorer, och det är svårt att kompensera för alla. Ålder och kön samt interaktionen mellan dessa är kända faktorer som påverkar svarsbenägenhet, liksom utbildning och svensk kontra utländsk bakgrund. Därför är rake-vikterna beräknade på följande bakgrundsvariabler:
- ålder * kön (sju åldersgrupper)
- län/region
- utbildningsnivå (tre kategorier)
- utländsk bakgrund.
Vikterna utgår från sju åldersgrupper (18–29 år, 30–39 år, 40–49 år, 50–59 år, 60–69 år, 70–79 år och 80+ år), fördelat på kön eftersom ålder och kön ofta integrerar när det gäller svarsbenägenhet. Utbildningsnivå kategoriseras som grundskola eller lägre, gymnasial utbildning och eftergymnasial utbildning. Utländsk bakgrund definieras som att ha två utrikesfödda föräldrar.
I tidigare undersökningar exkluderade vi svarande som inte hade lämnat fullständig information för de bakgrundsvariabler som vi viktar på. Detta innebär att förhållandevis många svar behövde exkluderas på grund av ofullständig information. I denna undersökning har vi i stället använt imputering för svarande utan fullständig information, för att på så sätt behålla svaret. Imputeringen går ut på att hitta det mest sannolika värdet för en svarande med ofullständig information, och här har vi använt en regressionsbaserad modell för att komma fram till det mest sannolika värdet.
De imputerade variablerna användes endast i viktningen, och i sammanställningar används de ursprungliga bakgrundsvariablerna. Vi har även undersökt om resultaten ändras på grund av imputering, och drar slutsatsen att imputeringen inte har någon nämnvärd effekt på resultaten.
För att beräkna vikterna har vi utgått från den senast tillgängliga befolkningsstatistiken, 2024 års data, från SCB:s hemsida. Med de kalibrerade vikterna uppnår vi en fördelning för varje enskild bakgrundsvariabel som ligger nära motsvarande fördelning i befolkningen.
Tabell 2 visar den oviktade och den viktade fördelningen jämfört med fördelningen i befolkningen.
Tabell 2. Oviktad och viktad fördelning för relevanta bakgrundsvariabler i procent.
| Kön | Oviktad | Viktad |
| Kvinna | 59 | 50 |
| Man | 41 | 50 |
| Ålder | Oviktad | Viktad |
| 29 år eller yngre | 4 | 17 |
| 30–39 år | 8 | 18 |
| 40–49 år | 10 | 15 |
| 50–59 år | 19 | 16 |
| 60–69 år | 26 | 14 |
| 70–79 år | 25 | 12 |
| 80+ år | 7 | 8 |
| Utbildning | Oviktad | Viktad |
| Förgymnasial nivå | 5 | 15 |
| Gymnasienivå | 27 | 43 |
| Eftergymnasial nivå | 68 | 42 |
| Utländsk bakgrund | Oviktad | Viktad |
| Nej | 91 | 73 |
| Ja | 9 | 27 |
| Region | Oviktad | Viktad |
| Region Blekinge | 4 | 2 |
| Region Dalarna | 4 | 3 |
| Region Gotland | 3 | 1 |
| Region Gävleborg | 4 | 3 |
| Region Halland | 5 | 3 |
| Region Jämtland | 4 | 1 |
| Region Jönköpings län | 4 | 3 |
| Region Kalmar län | 4 | 2 |
| Region Kronoberg | 4 | 2 |
| Region Norrbotten | 4 | 2 |
| Region Skåne | 8 | 14 |
| Region Stockholm | 11 | 23 |
| Region Sörmland | 4 | 3 |
| Region Uppsala | 4 | 4 |
| Region Värmland | 4 | 3 |
| Region Västerbotten | 4 | 3 |
| Region Västernorrland | 5 | 2 |
| Region Västmanland | 4 | 3 |
| Region Örebro län | 4 | 3 |
| Region Östergötland | 4 | 5 |
| Västra Götalandsregionen | 10 | 17 |
Enkätexperiment om frågeformulering
- Under våren 2025 testade vi olika frågeformuleringar i syfte att undersöka hur resultaten påverkas av hur frågan om tillgång till fast läkare är formulerad. Experimentet genomfördes i en separat enkätundersökning till vår befolkningspanel; 14 404 personer svarade på enkäten och det motsvarar en deltagarfrekvens på 65 procent.
- Respondenterna delades slumpmässigt in i tre svarsgrupper: A, B och C. Tabell 3 visar vilka frågeformuleringar som testades i experimentet och vilken svarsgrupp som fick respektive formulering.
Tabell 3. Frågeformuleringar som ingick i experimentet.

- Svarsgrupp A fick den frågeformulering som vi tidigare använt i IHP-undersökningarna. Frågan hade även en stödtext som preciserade att den ordinarie läkaren ska finnas på vårdcentralen. Totalt 38 procent av de svarande angav att de hade en eller flera ordinarie läkare på vårdcentralen. Denna andel är högre än för de andra frågeformuleringarna.
- Svarsgrupp B fick den frågeformulering som vi använder i detta uppdrag och i den tidigare uppföljningen av omställningen till en god och nära vård. Totalt 31 procent svarade att de har en fast läkare på vårdcentralen, liksom i den undersökning som vi redovisar i denna rapport.
- Vi testade även att dela upp frågan i två. Grupp C fick först ange om de är listade på en namngiven läkare, och sedan om de upplever att de har en fast läkare på vårdcentralen. Totalt 38 procent svarade att de är listade på en namngiven läkare, men endast 25 procent att de har en fast läkare.
- Det är tydligt att andelen med fast läkare påverkas av hur vi ställer frågan. Vi har inte undersökt exakt hur respondenterna tolkar de olika frågeformuleringarna utan valde att gå vidare med kognitiva intervjuer för att undersöka hur respondenter tolkar den fråga som svarsgrupp B fick svara på. Resultaten från vårt experiment pekar på att formuleringarna tolkas på olika sätt och att detta är en anledning till att vi får olika resultat.
Kognitiva intervjuer
Vi gjorde kognitiva intervjuer som en del i arbetet med att ta fram enkäten. Syftet var att få en djupare förståelse för hur respondenter tolkar och besvarar de frågor vi planerade att ställa i enkäten. Intervjuerna genomfördes i början av sommaren 2025 och totalt intervjuades fyra personer med varierande erfarenheter av att vara patient i hälso- och sjukvården.
Intervjuerna genomfördes både fysiskt och digitalt. Under varje intervju gick vi igenom enkäten tillsammans med intervjupersonen, för att bland annat undersöka hur personerna tolkade frågor och hur de resonerade när de svarade på dem. Utöver detta fick intervjupersonerna reflektera över strukturen på enkäten, om det fanns några frågor som var särskilt svåra att besvara och om det fanns frågor som kunde uppfattas om känsliga. Intervjupersonerna hade fått förbereda sig genom att på förhand titta på ett utkast av enkäten.
Vi justerade enkäten efter varje intervju för att även testa ändringarna. De kognitiva intervjuerna resulterade i vissa justeringar i den slutgiltiga enkäten för att frågor och svarsalternativ bättre skulle spegla det vi ville mäta.
Bilaga 2 Resultat från regressionsanalyser
Vi har gjort logistiska regressionsanalyser av resultaten från enkätundersökningen till befolkningspanelen, för att närmare analysera skillnaderna i behov och tillgång till fast läkare mellan olika grupper i befolkningen. I denna bilaga redovisas regressionstabellerna i sin helhet.
Logistisk regression är en statistisk metod som används för att analysera samband mellan en eller flera oberoende variabler och ett utfall som kan anta två möjliga värden, till exempel ”ja” eller ”nej”. I tabell 4 är utfallen ”ja” eller ”nej” på frågorna om man behöver en fast läkare respektive om man har tillgång till en fast läkare. Svarsalternativet ”vet ej” ingår inte i analyserna utan räknas som bortfall. Som oberoende variabler inkluderar vi i regressionsmodellerna:
- kön: män och kvinnor
- ålder: 29 år och yngre, 30–39 år, 40–49 år, 50–59 år, 60–69 år, 70–79 år, 80 år och äldre
- utbildningsnivå: grundskola, gymnasieutbildning eller eftergymnasial utbildning som högsta avslutade utbildningsnivå
- bakgrund: utländsk bakgrund eller svensk bakgrund, personer vars båda föräldrar är födda utomlands definieras som att de har utländsk bakgrund
- självskattad hälsa: mycket dålig, dålig, varken bra eller dålig, bra, mycket bra.
Resultaten från de logistiska regressionerna uttrycks i tabell 4 i oddskvoter. En oddskvot beskriver sannolikheten för ett visst utfall i förhållande till en referenskategori. En oddskvot på 1 innebär att det inte finns någon skillnad mellan kategorierna. Om oddskvoten är större än 1 betyder det en högre sannolikhet för utfallet, medan en oddskvot mindre än 1 indikerar en lägre sannolikhet för utfallet jämfört med referenskategorin. Referenskategorierna är i tabellerna markerade med ordet ”referens” i stället för ett numeriskt värde
I tabell 4 är exempelvis ålder indelat i sju kategorier. Som referenskategori har vi valt åldersgruppen 50–59 år. Oddskvoten mellan åldersgruppen 80+ och referenskategorin är 4,1 vilket innebär att oddsen för att en person som är över 80 år gammal behöver en fast läkare är ungefär fyra gånger högre än för en person i åldern 50–59 år. Odds definieras som sannolikheten för att något ska inträffa dividerat med sannolikheten för att det inte ska inträffa. Högre odds är alltså förknippat med en högre sannolikhet.
För variabeln region har vi valt den region som har medianvärdet i modellens utfall som referenskategori. Detta innebär att vi har valt den region som ligger i mitten av utfallet från modellen, där hälften av regionerna har ett högre värde och hälften ett lägre, enligt modellens skattningar.
Resultat som är statistiskt signifikanta är markerade med grönt eller rött. Grönt betyder att oddskvoten är signifikant större än 1 (positivt samband), medan rött betyder att oddskvoten är signifikant mindre än 1 (negativt samband). Signifikansnivåerna är även markerade med stjärnor, där tre stjärnor markerar den starkaste signifikansnivån (p < 0,001).
Regressionsmodellerna inkluderar samma variabler som ingick i viktningen, och därmed är regressionerna oviktade.
Som alltid med statistiska regressionsmodeller kan det finnas andra viktiga förklaringsfaktorer utöver dem som vi har analyserat. De samband som framkommer i regressionerna i den här rapporten betyder inte heller nödvändigtvis att det finns ett kausalt samband mellan variablerna.
Tabell 4. Resultat från logistiska regressionsanalyser av tillgång till samt behov av fast läkarkontakt.
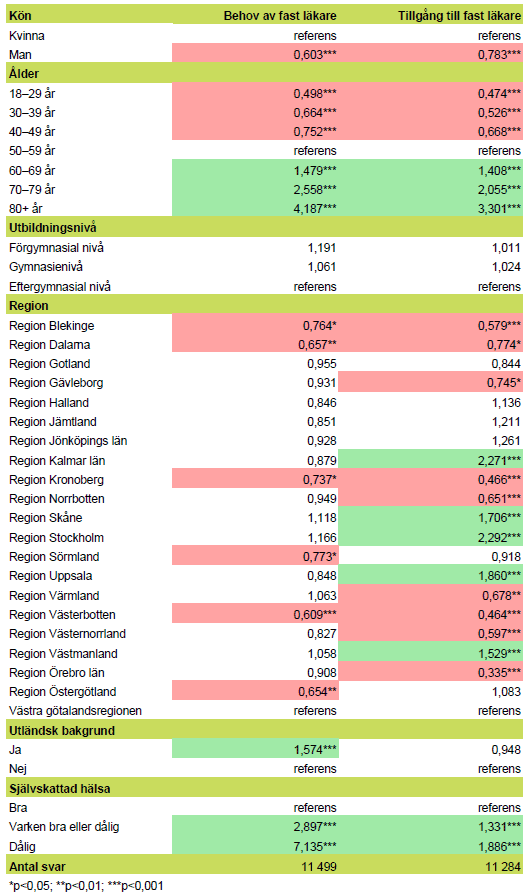
Tabell 4, informationen i tabellformat.
| Kön | Behov av fast läkare | Tillgång till fast läkare |
| Kvinna | referens | referens |
| Man | 0,603*** | 0,783*** |
| Ålder | ||
| 18–29 år | 0,498*** | 0,474*** |
| 30–39 år | 0,664*** | 0,526*** |
| 40–49 år | 0,752*** | 0,668*** |
| 50–59 år | referens | referens |
| 60–69 år | 1,479*** | 1,408*** |
| 70–79 år | 2,558*** | 2,055*** |
| 80+ år | 4,187*** | 3,301*** |
| Utbildningsnivå | ||
| Förgymnasial nivå | 1,191 | 1,011 |
| Gymnasienivå | 1,061 | 1,024 |
| Eftergymnasial nivå | referens | referens |
| Region | ||
| Region Blekinge | 0,764* | 0,579*** |
| Region Dalarna | 0,657** | 0,774* |
| Region Gotland | 0,955 | 0,844 |
| Region Gävleborg | 0,931 | 0,745* |
| Region Halland | 0,846 | 1,136 |
| Region Jämtland | 0,851 | 1,211 |
| Region Jönköpings län | 0,928 | 1,261 |
| Region Kalmar län | 0,879 | 2,271*** |
| Region Kronoberg | 0,737* | 0,466*** |
| Region Norrbotten | 0,949 | 0,651*** |
| Region Skåne | 1,118 | 1,706*** |
| Region Stockholm | 1,166 | 2,292*** |
| Region Sörmland | 0,773* | 0,918 |
| Region Uppsala | 0,848 | 1,860*** |
| Region Värmland | 1,063 | 0,678** |
| Region Västerbotten | 0,609*** | 0,464*** |
| Region Västernorrland | 0,827 | 0,597*** |
| Region Västmanland | 1,058 | 1,529*** |
| Region Örebro län | 0,908 | 0,335*** |
| Region Östergötland | 0,654** | 1,083 |
| Västra götalandsregionen | referens | referens |
| Utländsk bakgrund | ||
| Ja | 1,574*** | 0,948 |
| Nej | referens | referens |
| Självskattad hälsa | ||
| Bra | referens | referens |
| Varken bra eller dålig | 2,897*** | 1,331*** |
| Dålig | 7,135*** | 1,886*** |
| Antal svar | 11 499 | 11 284 |
*p<0,05; **p<0,01; ***p<0,001
Bilaga 3 Könsuppdelad statistik om tillgång till fast läkare i olika grupper i befolkningen
I denna bilaga redovisar vi kompletterande tabeller med könsuppdelad statistik om tillgången till fast läkare i olika grupper i befolkningen. Syftet med bilagan är att ge en fördjupad och mer detaljerad bild av hur tillgången till fast läkare varierar mellan kvinnor och män i relation till centrala bakgrundsfaktorer.
Tabellerna visar andelen i procent som uppger att de har respektive inte har fast läkarkontakt, samt andelen som svarar att de inte vet, fördelat på ålder, utbildningsbakgrund, svensk respektive utländsk bakgrund, förekomst av långvarig sjukdom samt självskattad hälsa. Uppdelningen möjliggör jämförelser både mellan kvinnor och män och mellan olika grupper inom respektive kön.
Bilagan är avsedd att fungera som ett komplement till redovisningen i rapportens huvuddel och ger underlag för vidare analyser av skillnader i tillgång till fast läkarkontakt mellan olika grupper i befolkningen.
Upplevt behov
Tabell 5. Behov av och tillgång till fast läkare bland kvinnor (andel).
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Har behov av fast läkarkontakt | 48 | 41 | 11 |
| Har inte behov | 13 | 71 | 16 |
| Vet inte | 13 | 63 | 24 |
Tabell 6. Behov av och tillgång till fast läkare bland män (andel).
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Har behov av fast läkarkontakt | 40 | 49 | 11 |
| Har inte behov | 10 | 68 | 22 |
| Vet inte | 13 | 65 | 22 |
Åldersgrupper
Tabell 7. Tillgång till fast läkare bland kvinnor, andel fördelat på ålder.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| 29 år eller yngre | 23 | 56 | 21 |
| 30–39 år | 25 | 59 | 16 |
| 40–49 år | 28 | 59 | 13 |
| 50–59 år | 35 | 53 | 12 |
| 60–69 år | 43 | 43 | 13 |
| 70–79 år | 48 | 41 | 10 |
| 80+ år | 64 | 27 | 9 |
Tabell 8. Tillgång till fast läkare bland män, andel fördelat på ålder.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| 29 år eller yngre | 9 | 71 | 20 |
| 30–39 år | 14 | 63 | 23 |
| 40–49 år | 20 | 62 | 18 |
| 50–59 år | 28 | 58 | 14 |
| 60–69 år | 41 | 49 | 10 |
| 70–79 år | 44 | 47 | 9 |
| 80+ år | 55 | 34 | 11 |
Utbildningsbakgrund
Tabell 9. Tillgång till fast läkare bland kvinnor, andel fördelat på utbildningsbakgrund.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Förgymnasial nivå | 45 | 43 | 12 |
| Gymnasienivå | 34 | 51 | 15 |
| Eftergymnasial nivå | 33 | 53 | 14 |
Tabell 10. Tillgång till fast läkare bland män, andel fördelat på utbildningsbakgrund.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Förgymnasial nivå | 37 | 50 | 12 |
| Gymnasienivå | 25 | 58 | 16 |
| Eftergymnasial nivå | 23 | 60 | 17 |
Utländsk bakgrund
Tabell 11. Tillgång till fast läkare bland kvinnor, andel fördelat på bakgrund.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Svensk bakgrund | 36 | 50 | 14 |
| Utländsk bakgrund | 35 | 52 | 13 |
Tabell 12. Tillgång till fast läkare bland män, andel fördelat på bakgrund.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Svensk bakgrund | 25 | 57 | 18 |
| Utländsk bakgrund | 27 | 61 | 12 |
Förekomst av långvarigt hälsotillstånd
Tabell 13. Tillgång till fast läkare bland kvinnor, andel fördelat på förekomst av långvarigt hälsotillstånd.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Ett eller flera långvariga hälsotillstånd | 44 | 45 | 11 |
| Inget långvarigt hälsotillstånd | 23 | 59 | 18 |
Tabell 14. Tillgång till fast läkare bland män, andel fördelat på förekomst av långvarigt hälsotillstånd.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Ett eller flera långvariga hälsotillstånd | 36 | 51 | 13 |
| Inget långvarigt hälsotillstånd | 14 | 67 | 19 |
Självskattad hälsa
Tabell 15. Tillgång till fast läkare bland kvinnor, andel fördelat på självskattad hälsa.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Mycket bra | 26 | 59 | 15 |
| Bra | 33 | 53 | 14 |
| Varken bra eller dålig | 39 | 47 | 14 |
| Dålig | 46 | 41 | 12 |
| Mycket dålig | 60 | 30 | 10 |
Tabell 16. Tillgång till fast läkare bland män, andel fördelat på självskattad hälsa.
| Har en fast läkare | Har inte en fast läkare | Vet inte | |
| Mycket bra | 15 | 62 | 22 |
| Bra | 23 | 62 | 15 |
| Varken bra eller dålig | 31 | 52 | 17 |
| Dålig | 43 | 45 | 12 |
| Mycket dålig | 59 | 40 | 2 |
Bilaga 4 Enkät till och dialogmöte med patientföreningar
Vi har vänt oss till ett antal patient- och anhörigföreningar med en enkätundersökning, för att få ett fördjupat patientperspektiv på frågan om tillgång till och betydelse av fast läkare i primärvården. Vi har även haft ett dialogmöte med några av föreningarna. Föreningarna har ombetts uppskatta hur många av medlemmarna som har en fast läkare och reflektera över fasta läkares funktion och betydelse som ett verktyg för att skapa kontinuitet i primärvården.
Enkäten till föreningarna bestod av följande frågor:
- I vilken utsträckning bedömer ni att era medlemmar har tillgång till en fast läkarkontakt i primärvården i dag?
- Är det viktigt för era medlemmar att ha en fast läkarkontakt i primärvården? På vilket sätt är det viktigt?
- Vilka konsekvenser får det för era medlemmar när de saknar en fast läkarkontakt eller kontinuitet i primärvården?
- Finns det särskilda patientgrupper inom er organisation som är mer beroende av fast läkarkontakt än andra?
- Är det viktigt att det är just en läkare i primärvården som är en fast kontakt? Varför eller varför inte?
a. Finns det andra delar av vården som kan ansvara för kontinuitet och samordning för era medlemmar, exempelvis specialistvården?
b. Finns det andra funktioner i vården som står för kontinuitet och samordning för era medlemmar? - Vad skulle behövas för att stärka kontinuiteten i primärvården, utifrån era medlemmars behov?
Tabell 17 visar vilka föreningar som deltog i enkäten.
Tabell 17. Deltagande patient- och anhörigföreningar.
| Afasiförbundet Sverige |
| Anhörigas riksförbund |
| Astma- och Allergiförbundet |
| Blodcancerförbundet |
| Cancerföreningen PALEMA |
| CP-Sverige |
| Demensförbundet |
| FUB |
| FUB Dalarna |
| FUB Jämtland |
| FUB Stockholm |
| FUB Värmland |
| FUB Västra Götaland |
| Föreningen SHEDO |
| ILCO tarm- och stomiförbundet |
| Mag- och tarmförbundet |
| OCD-förbundet |
| Prostatacancerförbundet |
| Psoriasisförbundet |
| Riksförbundet HjärtLung |
| SPF Seniorerna |
| Svenska Ödemförbundet |
| Ung Med MS |
Bilaga 5 Intervjustudie med sjuksköterskor i kommunal hälso- och sjukvård
Urval
Intervjustudien omfattar 21 sjuksköterskor som arbetar inom den kommunala hälso- och sjukvården, i bland annat hemsjukvård, särskilda boenden för äldre och LSS-boenden, och som dagligen möter patienter i sitt arbete. Totalt 4 intervjupersoner har en samordnande roll eller jobbar delvis med utbildning. Alla intervjuade har dock erfarenhet av patientnära arbete. Deltagarna kommer från tolv olika kommuner i sju län. Rekryteringen genomfördes dels genom direktkontakter till vårdgivare, dels med hjälp av Riksföreningen Medicinskt ansvariga sjuksköterskor och medicinskt ansvariga för rehabilitering, som bistod i kontakten med deltagare.
Genomförande
Intervjuerna genomfördes under perioden augusti–oktober 2025. Två intervjuer genomfördes fysiskt och resten digitalt. Intervjuerna utgick från en semistrukturerad intervjuguide. Samtliga intervjuer spelades in, transkriberades i sin helhet och analyserades med kvalitativ innehållsanalys i programmet NVivo.
Avgränsning
I denna studie har vi inte intervjuat sjuksköterskor som arbetar med patienter på socialpsykiatriska boenden och kan därför inte belysa dessa verksamheters specifika förutsättningar. Vi vill dock återkomma till patientgruppen i framtida analyser, eftersom resultaten från enkäten till MAS och MAR tyder på att dessa patienter har mindre tillgång till läkare och lägre kontinuitet i vården än patienter i andra kommunala boendeformer (Vård- och omsorgsanalys 2025a).
Resultaten ska ses som illustrativa exempel
Studien bygger på ett begränsat antal intervjuer med sjuksköterskor. Resultaten är därför inte direkt överförbara till andra verksamheter, utan ska ses som exempel på variationer, erfarenheter och förutsättningar när det gäller tillgången till fasta läkare i den kommunala hälso- och sjukvården.
Beslut
Beslut om den här rapporten har fattats av styrelsen för Myndigheten för vård- och omsorgsanalys. Utredaren Cecilia Dahlgren har varit föredragande. I den slutliga handläggningen har analyschefen Hanna Larheden deltagit.
Stockholm 2026-02-18
Myndigheten för vård- och omsorgsanalys
Thomas Pålsson
Styrelseordförande
Annika Taghizadeh Larsson
Styrelseledamot
Caroline Blomberg-Ohlström
Styrelseledamot
Sari Ponzer
Styrelseledamot
Ulrika Winblad
Styrelseledamot
Jean-Luc af Geijerstam
Generaldirektör
Cecilia Dahlgren
Föredragande
Om publikationen
En fast punkt?
Uppföljning av förekomsten av fast läkarkontakt i befolkningen: delrapport
Rapport 2026:2
ISBN: 978-91-89933-42-2
© Myndigheten för vård- och omsorgsanalys 2026
Myndigheten för vård- och omsorgsanalys publikationer redovisas i olika serier. Analyser, slutsatser och rekommendationer publiceras i rapporter i myndighetens rapportserie. Rapporter beslutas av myndighetens styrelse. Promemorior, metodresonemang och liknande material som utgör underlag eller stöd för myndighetens rapporter samlas i myndighetens serie för promemorior. Promemorior beslutas av myndighetens generaldirektör.
