
Vården ur primärvårdsläkarnas perspektiv
International Health Policy Survey (IHP) 2025
Innehåll
Förord
Resultat i korthet
1 Inledning
2 Övergripande resultat och slutsatser
3 Vårdcentralen som läkaren arbetar på
4 Arbetet som läkare
5 Vård på distans och digitala verktyg
6 Vård och omsorg om personer med långvarigt vårdbehov
Referenser
Bilaga Regressionstabeller
Beslut
Om publikationen
Förord
Sverige deltar varje år i en internationell jämförande undersökning av hälso- och sjukvården, för att öka lärandet mellan länder och ge underlag till förbättrat beslutsfattande inom sektorn. Undersökningen, International Health Policy Survey (IHP), leds av den amerikanska stiftelsen The Commonwealth Fund och genomförs i tio länder. Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) har sedan 2014 i uppdrag av regeringen att genomföra och redovisa den svenska delen av IHP-studien.
I den här rapporten redovisar vi resultat och analyser av 2025 års undersökning, där Australien, Frankrike, Kanada, Nederländerna, Nya Zeeland, Schweiz, Storbritannien, Sverige, Tyskland och USA deltog. IHP-undersökningen för 2025 undersöker hur primärvårdsläkare upplever hälso- och sjukvården.
Arbetet vid Vård- och omsorgsanalys har gjorts av Linn Wallén, Peter Nilsson, Cecilia Dahlgren, Agnes Lindvall och Åsa Ljungvall.
På uppdrag av The Commonwealth Fund har företaget SSRS ansvarat för den internationella samordningen av undersökningen. Statistiska centralbyrån har på uppdrag av Vård- och omsorgsanalys genomfört den svenska datainsamlingen.
Vi vill rikta ett varmt tack till alla som har besvarat enkäten. Vår förhoppning är att rapporten kan fungera som ett underlag för att förbättra svensk hälso- och sjukvård.
Stockholm 2026-03-12
Jean-Luc af Geijerstam, generaldirektör
Resultat i korthet
Vi har undersökt hur primärvårdsläkare upplever att vården i Sverige fungerar och jämfört resultaten med nio andra OECD-länders. Undersökningen är en del av International Health Policy Survey (IHP) som genomförs varje år. Resultaten visar en blandad bild av primärvården i Sverige i ett internationellt perspektiv.
Arbetsmiljö
- Arbetsmiljön i primärvården i Sverige har inte förbättrats sedan 2019 och är sämre än genomsnittet för länderna i undersökningen.
- Två av tre läkare i Sverige har upplevt psykisk ohälsa på grund av arbetet och lika många upplever arbetet som mycket stressigt.
- En av tre läkare i Sverige har symtom på utmattning.
Digitalisering
- Primärvården i Sverige har, jämfört med de andra länderna, god tillgång till digitala verktyg för patienterna, till exempel för att kontakta vården och ta del av provresultat.
- Vårdcentralerna i Sverige har även jämförelsevis goda möjligheter till digitalt informationsutbyte mellan vårdgivare, till exempel för att dela journaldata.
Samordning
- Trots god tillgång till digitala verktyg brister samordningen av information mellan olika delar av hälso- och sjukvårdssystemet.
- Samordningen mellan primärvården och specialistvården och sjukhusvården har försämrats sedan 2019.
Patientuppföljning
- Vårdcentraler i Sverige följer i internationell jämförelse i hög grad upp behandlingsresultat, läkemedelsförskrivningar och patientrapporterade utfallsmått.
- Uppföljningen i svensk primärvård har ökat sedan 2019.
Resultaten visar på både styrkor och svagheter i primärvården i Sverige. Vi ser förbättringar på många områden, samtidigt som primärvården inte har stärkts på flera centrala områden. Det gäller framför allt arbetsmiljö och samordning med andra delar av hälso- och sjukvårdssystemet, där Sverige har fortsatt svaga resultat. Sammantaget visar resultaten att primärvården inte har stärkts tillräckligt för att kunna ta rollen som vårdens nav i framtiden.
1 Inledning
Sverige deltar i en årlig internationell jämförande undersökning av hälso- och sjukvården, International Health Policy Survey (IHP). Undersökningen leds av den amerikanska stiftelsen The Commonwealth Fund och genomförs i tio länder. Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) har sedan 2014 i uppdrag av regeringen att genomföra och redovisa den svenska delen av IHP-undersökningen.
I den här rapporten redovisar vi resultaten från 2025 års undersökning, som handlar om primärvårdsläkarnas erfarenheter och upplevelser av hälso- och sjukvården. Länderna som deltog var Australien, Frankrike, Kanada, Nederländerna, Nya Zeeland, Schweiz, Storbritannien, Sverige, Tyskland och USA.
1.1 Uppföljning av primärvården
Primärvården har en viktig roll i hälso- och sjukvårdssystemet. Det är dit patienten först vänder sig för att få en bedömning eller behandling, eller för att skickas vidare för utredning eller behandling inom specialistvården. Samtidigt står primärvården inför stora förändringar. Omställningen till en god och nära vård innebär att primärvården ska blir ett tydligare nav i hälso- och sjukvården, och digitaliseringen fortsätter i snabb takt. Följaktligen kommer behovet av att följa upp hur primärvården fungerar och uppfyller sitt uppdrag troligtvis att öka de närmaste åren.
1.1.1 Svensk hälso- och sjukvård står sig väl i jämförelser
Svensk hälso- och sjukvård har goda medicinska resultat i internationella jämförelser (Myndigheten för vård- och omsorgsanalys 2022b). Trots att fler insjuknar i cancer är cancerdödligheten bland de lägsta i EU. Canceröverlevnaden i Sverige är dessutom den högsta bland de nordiska länderna efter att ha ökat avsevärt bland både män och kvinnor under de senaste årtiondena (Organisation for Economic Co-operation and Development 2025). De medicinska resultaten har förbättrats även på andra områden, och den sjukvårdsrelaterade åtgärdbara dödligheten är låg i jämförelse med övriga Europa (Sveriges Kommuner och Regioner 2025b). Antalet vårdtillfällen med vårdskador har också minskat över tid (SKR 2024b). Men det finns också områden där svensk sjukvård fortsatt har stora utmaningar. Sverige har till exempel långa väntetider i internationell jämförelse (Vård- och omsorgsanalys 2022b). Vi har även sett att det finns betydande demografiska, regionala och socioekonomiska skillnader i vårdens kvalitet (Vård- och omsorgsanalys 2019).
1.1.2 IHP-undersökningen kompletterar andra datakällor
Sverige har tillgång till relativt mycket statistik över hälso- och sjukvården jämfört med många andra länder, genom exempelvis nationella hälsodataregister och nationella kvalitetsregister. Utöver det finns till exempel nyckeltal och indikatorer för hälso- och sjukvårdens kvalitet och effektivitet inom ramen för Öppna jämförelser och statistik över patientupplevelser inom hälso- och sjukvården från Nationell patientenkät.
Det finns däremot begränsat med nationellt samlad information och statistik som specifikt beskriver primärvården. IHP-undersökningen bidrar därmed med viktig information om hur både patienter och läkare upplever primärvården i Sverige, som dessutom kan jämföras med andra länder. Genom jämförelser kan vi identifiera områden där svensk primärvård presterar relativt bra ur patienternas och läkarnas perspektiv, och därmed kan fungera som förebild för andra länder, samtidigt som vi kan identifiera länder att inspireras av i arbetet med att utveckla svensk primärvård.
Patienternas erfarenheter och upplevelser av vården är ett viktigt komplement till analysen, som dessutom kan jämföras med läkarnas erfarenheter och upplevelser. Därför har IHP-undersökningen tre olika inriktningar: primärvårdsläkare, befolkningen i åldern 18 år eller äldre och befolkningen i åldern 65 år eller äldre, enligt ett rullande treårsschema. Enkäten riktade sig till primärvårdsläkare senast 2022 (Vård- och omsorgsanalys 2023) och dessförinnan 2019 (Vård- och omsorgsanalys 2020). Även 2015, 2012 och 2009 var läkare i primärvården målgrupp för undersökningen, men vi har inte tillgång till grundmaterialet och har heller inte tillräcklig information om datakvaliteten så långt bakåt i tiden för att kunna jämföra resultaten.
1.2 Upplägg och frågeställningar
I arbetet med den här rapporten har vi utgått från följande frågeställningar:
- Hur förhåller sig Sveriges resultat till övriga länders?
- Hur har Sveriges resultat förändrats över tid?
Vi besvarar frågeställningarna genom att presentera resultatet för Sverige och de övriga nio länder som ingick i 2025 års IHP-undersökning, och jämför framför allt med resultatet från den senaste undersökningen till primärvårdsläkare 2022. I diagrammen i rapporten motsvarar svart punkt resultatet 2025 och vit punkt 2022. Frågornas och svarsalternativens jämförbarhet över tid varierar. På några områden (till exempel stress, problem relaterade till administration, och samordning med kommun, sjukhus och specialistvård) har vi jämförbara resultat för en eller flera frågor bakåt till 2019, och jämför därför över en längre period.
1.3 Sammanfattande metod
Enkäten och den övergripande metoden för undersökningen utformas av den oberoende sjukvårdsstiftelsen The Commonwealth Fund i USA. Länderna som deltar i undersökningen har sedan möjlighet att ge synpunkter på frågorna och göra vissa anpassningar utifrån lokala förutsättningar. Undersökningens målpopulation är enligt den internationella instruktionen ”primary care doctors”, där alla länder tillsammans med The Commonwealth Fund gör en lokal anpassning av begreppet. I den svenska undersökningen definieras det som specialistläkare, läkare i allmäntjänstgöring (AT-läkare) och läkare i specialisttjänstgöring (ST-läkare) inom allmänmedicin som arbetar på en fysisk vårdcentral. I den här rapporten kallas de för primärvårdsläkare eller läkare.
Här sammanfattar vi metoden för undersökningen avseende urval, enkäten och våra fördjupade analyser av det svenska resultatet. En närmare metod- och analysbeskrivning finns i metodbilagan på vår hemsida.
1.3.1 Urvalet är läkare som arbetar inom primärvården
Urvalsramen i undersökningen skapades med hjälp av data för 2023 från Statistiska centralbyråns (SCB:s) yrkesregister och utbildningsregister. Yrkesregistret begränsades till personer som enligt registret arbetade inom primärvården under 2023 och hade yrket läkare. Därefter gjordes en kontroll mot utbildningsregistret, där personer som inte hade en slutförd läkarutbildning uteslöts från urvalsramen. Antalet personer i urvalsramen var 7 919. Från urvalsramen drogs sedan ett obundet slumpmässigt urval om 6 000 personer.
1.3.2 Undersökningen genomförs som en webbenkät
Inbjudan till enkäten skickades som ett fysiskt brev till läkarens hemadress. Totalt gjordes tre utskick. Enkäten besvarades genom en webbenkät. Totalt svarade 2 157 personer på enkäten, vilket motsvarar en svarsfrekvens på cirka 37 procent. En bortfallsanalys av svaren genomfördes, och för att minska skevheten i bortfallet beräknades vikter som tar hänsyn till skillnader i svarsbenägenhet beroende på kön, ålder och region. Vikterna används för att kalibrera resultatet i undersökningen så att det blir mer representativt för hela populationen. Det är stor variation mellan länderna i antalet läkare som besvarade enkäten, från cirka 300 till 1 800 läkare. Frankrike, Nya Zeeland och Australien har under 500 svarande, och deras resultat bör därför tolkas med extra stor försiktighet.
Enkätfrågorna är indelade i ett antal områden där läkarna får svara på frågor om deras vårdcentral och hur de upplever vården. Det handlar till exempel om vårdens tillgänglighet, användning av digitala verktyg och digital vård, vård av personer med kroniska sjukdomar eller andra långvariga vårdbehov och samordning med andra delar av vården och socialtjänsten. Utöver det, tillkommer några frågor som bara har ställts i Sverige och som handlar om listning av patienter. Hela enkäten finns i metodbilagan på vår hemsida.
1.3.3 Vi fördjupar det svenska resultatet på fem områden
För att fördjupa förståelsen för det svenska resultatet analyserar vi effekten av olika bakgrundsfaktorer på individ- och mottagningsnivå. Vi använder regressionsanalyser för att ta hänsyn till flera faktorer samtidigt. Tidigare har vi analyserat läkarnas svar på samtliga enkätfrågor med en regressionsmodell, men i vissa analyser har vi även inkluderat enkätsvar från undersökningen. I år har vi gjort en ansats att förfina regressionerna. Vi har analyserat färre enkätfrågor men anpassat modellerna mer efter utfallen än vad vi tidigare har gjort. Vi undersöker hur läkarnas svar samvarierar med deras ålder, kön och yrke samt med vård- eller hälsocentralens (hädanefter vårdcentralens) driftsform, dess geografiska läge, antalet listade patienter och områdets socioekonomiska förutsättningar. Beroende på utfall inkluderar vi även svar på olika enkätfrågor. De gäller till exempel vårdcentralens förutsättningar (såsom antal listade patienter per heltidstjänst), den kompetens som finns på vårdcentralen, olika aspekter av informationsöverföring och läkarens nöjdhet med arbetet.
Vi analyserar resultatet för primärvårdsläkarna i Sverige på fem områden:
- om läkaren planerar att sluta träffa patienter regelbundet inom de kommande tre åren (avsnitt 4.1.1)
- om läkaren upplever hög stress i arbetet (avsnitt 4.5.1)
- om vårdcentralen använder artificiell intelligens (AI) i arbetet (avsnitt 5.5.1)
- om vårdcentralen är förberedd på att ge vård till patienter med kronisk sjukdom eller psykisk ohälsa (avsnitt 6.1.1)
- om vårdcentralen ofta samordnar vården med andra delar av vården (avsnitt 6.7.1).
De flesta fördjupningsanalyserna berör områden där vi sedan tidigare vet att det finns utmaningar inom svensk primärvård. Frågor om AI är nytt för 2025 års undersökning och ingår eftersom området är aktuellt och kan påverka vårdens kvalitet framåt. Regressionsresultaten presenteras i Bilaga Regressionstabeller i slutet av rapporten, medan en närmare beskrivning av metod och variabler finns i en metodbilaga på hemsidan.
1.4 Utmaningar med internationella jämförelser
Begreppet primärvård har olika innebörd och definition i de deltagande länderna, liksom begreppet primärvårdsläkare. Det komplicerar jämförelser mellan länderna och behöver beaktas när vi analyserar resultatet.
Den svenska delen av IHP-undersökningen har riktats till läkare med specialistbevis i allmänmedicin, AT-läkare och ST-läkare som arbetar på en fysisk vårdcentral. I andra länder varierar det vilka läkare som ingår i studien. Ofta har studien riktats till general practitioners, vilket i stort motsvarar betydelsen av allmänläkare. Men det är inte givet att en general practitioner är specialist inom allmänmedicin. I Tyskland, Schweiz och USA ingår även barnläkare och läkare inom internmedicin i undersökningen.
2 Övergripande resultat och slutsatser
I det här kapitlet gör vi en övergripande analys av dels de svenska resultaten jämfört med genomsnittet för alla länder i undersökningen 2025, dels förändringen i Sveriges resultat över tid. Vi har även ett diskussionsavsnitt.
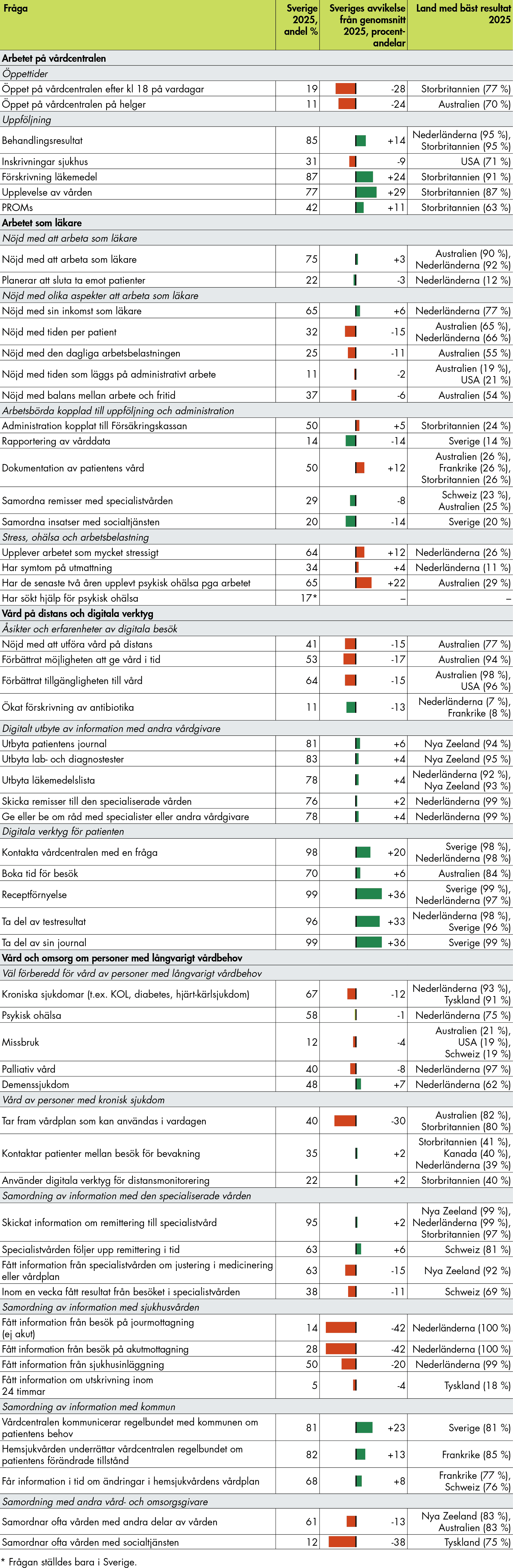
Tabell 1 ger en sammanfattande bild av de resultat där det går att avgöra en önskvärd riktning. Tabellen visar Sveriges resultat i förhållande till övriga länders, samt vilket land som visat bäst resultat i undersökningen 2025.
Så här läser du tabellen:
- Tabellens första kolumn innehåller de frågor för vilka det är möjligt att fastställa en önskvärd riktning (till exempel om en hög andel är positivt eller negativt).
- Kolumn 2 visar Sveriges resultat i årets undersökning, i procent. Det kan till exempel vara andelen som är nöjda med att arbeta som läkare.
- Kolumn 3 visar hur det svenska resultatet avviker från genomsnittet för alla tio länder, i procentenheter.
- Kolumn 4 visar vilket land som hade det bästa resultatet i årets undersökning.
Tabell 1. Sammanfattande tabell. Sveriges resultat jämfört med övriga länders resultat 2025.
2.1 Sveriges resultat internationellt
Resultaten från 2025 års IHP-undersökning visar att Sverige hamnar under genomsnittet i flera centrala områden, till exempel arbetsbelastning, informationsöverföring och samordning. Samtidigt framträder flera områden där läkarna i Sverige rapporterar starka resultat, framför allt inom digitalisering och patientuppföljning.
2.1.1 Områden där Sverige visar positiva resultat
Svensk primärvård har en hög digitalisering och användning av digitala verktyg
Sverige ligger långt över genomsnittet när det gäller patienternas möjligheter att använda digitala verktyg i vården. Nästan 100 procent av primärvårdsläkarna svarar att patienter kan kontakta vårdcentralen digitalt med en fråga, ta del av sin journal och sina testresultat digitalt liksom förnya recept digitalt.
Det finns även förhållandevis goda möjligheter till digitalt informationsutbyte mellan vårdgivare. Läkare i Sverige rapporterar i högre utsträckning än genomsnittet att det är möjligt att dela information om journaler, laboratorieresultat och läkemedelslistor med andra vårdgivare digitalt.
Uppföljning och dokumentation av vårdresultat är starka områden för Sverige
Sverige ligger också högt när det gäller systematisk kvalitetsuppföljning. Läkarna svarar i betydligt högre utsträckning än genomsnittet att deras vårdcentral följer upp behandlingsresultat, läkemedelsförskrivningar, patientupplevd kvalitet och patientrapporterade utfallsmått jämfört med läkare i de andra länderna.
Läkare i Sverige är i vissa avseenden mer nöjda med arbetet
Trots hög arbetsbelastning uppger tre av fyra (75 procent) att de är nöjda med sitt arbete som läkare, vilket ligger något över genomsnittet i undersökningen. Läkarna i Sverige är också något mer nöjda med sin inkomst än genomsnittet.
Vi ser vissa ljusglimtar för Sverige i vården av kroniskt sjuka
För vården av patienter med kroniska sjukdomar finns några positiva resultat. Läkare i Sverige upplever att deras vårdcentral är relativt väl förberedd för att hantera patienter med demenssjukdom. Det anger 48 procent av de svenska läkarna, vilket är 7 procentenheter över genomsnittet. Sveriges resultat ligger också något över genomsnittet när det gäller i vilken utsträckning man kontaktar patienter med kroniska sjukdomar mellan besöken och i vilken utsträckning man använder digitala verktyg för distansmonitorering.
Samordningen med kommunal hemsjukvård fungerar bättre i Sverige än genomsnittet
Samordningen med den kommunala hemsjukvården fungerar också relativt bra ur läkarnas perspektiv. Andelen svenska läkare ligger över genomsnittet när det gäller att ha regelbunden kommunikation med den kommunala hemsjukvården om patienters behov, att underrättas av hemsjukvården vid förändrade tillstånd och att få information i tid om ändringar i hemsjukvårdens vårdplan.
2.1.2 Områden där Sverige visar negativa resultat
Vårdcentraler i Sverige har sällan öppet utanför kontorstider
Sverige placerar sig långt under genomsnittet när det gäller vårdcentralernas öppettider. Endast 19 procent av vårdcentralerna har öppet efter klockan 18 på vardagar och bara 11 procent har öppet på helgen, vilket är 28 respektive 24 procentenheter under genomsnittet. Vi ser en viss ökning av kvällsöppna vårdcentraler i Sverige sedan 2022, men tillgängligheten är fortfarande låg i ett internationellt perspektiv.
Arbetsbelastning, stress och psykisk ohälsa är svaga områden för Sverige
Arbetsmiljön framstår som ett av de största problemen för svensk primärvård. Endast 25 procent av de svenska läkarna är nöjda med sin dagliga arbetsbelastning, och en tredjedel (34 procent) uppger att de har symtom på utmattning. Två tredjedelar (65 procent) har upplevt psykisk ohälsa på grund av arbetet under de senaste två åren, vilket är hela 22 procentenheter över genomsnittet. Dessa resultat tyder på en mycket pressad arbetsmiljö.
Samordningen mellan vårdnivåer fungerar sämre i Sverige
Sverige uppvisar konsekvent låga resultat när det gäller informationsöverföring mellan primärvården och andra delar av hälso- och sjukvårdssystemet. Endast 14 procent av de svenska läkarna får vanligtvis information från jourmottagningar och 28 procent från akutmottagningar, vilket är 42 procentenheter under genomsnittet för båda frågorna. Endast hälften får vanligtvis information om sjukhusinläggningar, vilket är 20 procentenheter under genomsnittet, och 5 procent får information inom 24 timmar efter utskrivning från sjukhusvård vilket också är under genomsnittet.
Även kommunikationen med specialistvården fungerar sämre enligt de svenska läkarna än i undersökningen i stort. Enbart 38 procent får resultat från specialistbesök inom en vecka och 63 procent får information om ändringar i medicinering. Det är 11 respektive 15 procentenheter lägre än genomsnittet.
Även samordningen med socialtjänsten är svag. Endast 12 procent av läkarna i Sverige uppger att man ofta samordnar vården med socialtjänsten. Det är 38 procentenheter lägre än i undersökningen i stort.
Vårdcentraler i Sverige är mindre förberedda för att ge vård till patienter med kronisk sjukdom
Endast 67 procent av de svenska läkarna svarar att deras vårdcentral är väl förberedd för att vårda personer med kroniska sjukdomar, vilket är 12 procentenheter lägre än genomsnittet. Även när det gäller att ge palliativ vård och vård för missbruk är andelen förberedda lägre i Sverige. Det är också endast 40 procent av de svenska läkarna som arbetar på en vårdcentral som tar fram vårdplaner som kan användas i vardagen för patienter med kroniska sjukdomar, medan genomsnittet i undersökningen är 70 procent.
Erfarenheterna av digitala patientbesök är sämre i Sverige
Trots den höga användningen av digitala tjänster i Sverige har läkarna inte särskilt goda erfarenheter av distansvård. Endast 41 procent av de svenska läkarna är nöjda med att utföra vård på distans, jämfört med 56 procent i undersökningen i stort. Färre än i övriga länder upplever också att distansbesök har förbättrat tillgängligheten och möjligheten att ge vård i tid.
2.1.3 Länderna har olika styrkeområden
IHP-undersökningen visar att många utmaningar är gemensamma för länderna, men också att länderna har olika styrkor. Några länder som utmärker sig med topplaceringar är Storbritannien, Australien och Nederländerna. Storbritannien har de starkaste resultaten när det gäller uppföljning. Australien utmärker sig genom högst andel läkare som är nöjda med sitt arbete och med olika aspekter av arbetsmiljön. Australienska läkare är dessutom mest nöjda med att ge vård på distans. Nederländerna visar starka resultat inom flera centrala områden. De har lägst nivåer av stress, har goda möjligheter till digitalt informationsutbyte med andra vårdgivare, anser att primärvårdsmottagningarna i hög utsträckning är väl förberedda för att vårda personer med kroniska sjukdomar och har bäst samordning av information med sjukhusvården.
2.2 Förändring av de svenska resultaten över tid
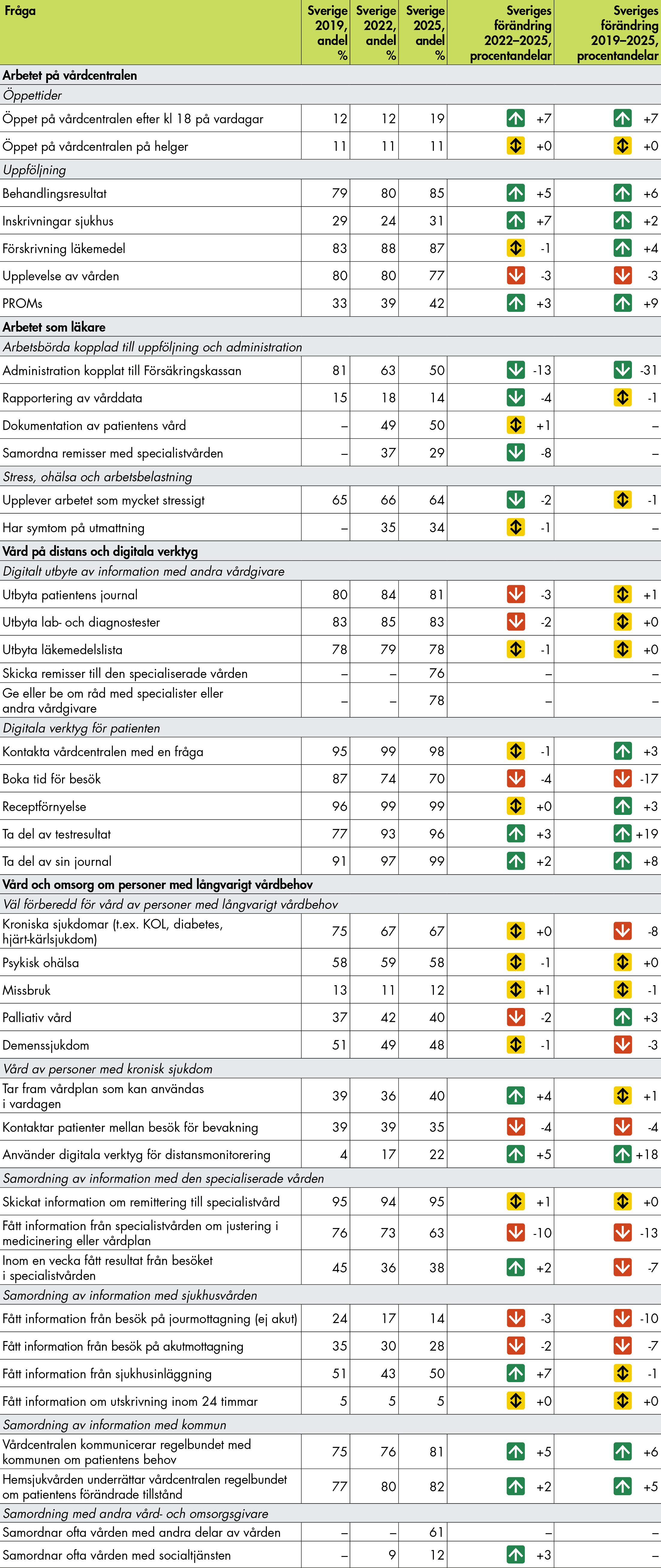
De flesta frågor i undersökningen har jämförts över tre mätår: 2019, 2022 och 2025. Sverige har förbättrat sina resultat på vissa områden, särskilt inom digitalisering och uppföljning, medan utvecklingen är negativ eller nästan oförändrad för arbetsmiljö, samordning och vård av patienter med kronisk sjukdom. Tabell 2 visar utvecklingen av Sveriges resultat för de frågor där vi har uppgifter från minst två mätpunkter och där det är möjligt att fastställa en önskvärd riktning.
Så här läser du tabellen:
- Tabellens första kolumn innehåller de frågor för vilka det är möjligt att fastställa en önskvärd riktning (till exempel om en hög andel är positivt eller negativt).
- Kolumn 2–4 visar Sveriges resultat för 2019, 2022 respektive 2025.
- Kolumn 5 visar om den kortsiktiga utvecklingen sedan 2022 har varit positiv (grön pil), negativ (röd pil) eller oförändrad (gul pil).
- Kolumn 6 visar om den långsiktiga utvecklingen sedan 2019 har varit positiv (grön pil), negativ (röd pil) eller oförändrad (gul pil).
Tabell 2. Sammanfattande tabell. Sveriges resultat 2019, 2022 och 2025.
2.2.1 Områden där de svenska resultaten har förbättrats
Svensk primärvård ökar uppföljningen och möjligheterna för patienter att få information och göra ärenden digitalt
Sverige har förbättrat sina resultat inom uppföljning av behandlingsresultat och användningen av patientrapporterade utfallsmått. Patienter har också fått större möjligheter att använda digitala verktyg i vården, och nästan 100 procent anger att patienter på digital väg kan ta del av journaler och testresultat, förnya recept och kontakta vårdcentralen med en fråga.
Svensk primärvård har förbättrat samordningen med kommunal hemsjukvård
Kommunikationen med den kommunala hemsjukvården har stärkts sedan 2019, och andelen läkare som svarar att man regelbundet kommunicerar om patienters behov har ökat från 75 procent till 81 procent. För informationsöverföring från hemsjukvården ses också en förbättring. Totalt 82 procent av primärvårdsläkarna svarar att hemsjukvården regelbundet underrättar vårdcentralen om patientens förändrade tillstånd, jämfört med 77 procent 2019.
Viss förbättring för vård av personer med kronisk sjukdom i svensk primärvård
Vi ser en viss förbättring för vården av personer med kroniska sjukdomar. Andelen läkare som arbetar på en vårdcentral som tar fram vårdplaner har ökat med 4 procentenheter sedan 2022, vilket bryter en tidigare nedåtgående trend. Dessutom har användningen av digitala verktyg för distansmonitorering ökat kraftigt, från 4 procent 2019 till 22 procent 2025.
Vissa förbättringar i administrativ börda för läkare i Sverige
Arbetsbördan för administrationen kopplat till Försäkringskassan har minskat avsevärt sedan 2019. Andelen läkare som upplever den som problematisk har minskat från 81 till 50 procent. Vi ser även förbättringar när det gäller att samordna remisser med specialistvården och att rapportera vårddata, men däremot inga förbättringar i dokumentationen av patientens vård.
2.2.2 Områden där de svenska resultaten har försämrats
Samordningen mellan vårdnivåer har försämrats på flera sätt i Sverige
Flera indikatorer på samordning har försämrats. Andelen primärvårdsläkare som vanligtvis får information om ändrad medicinering från specialistvården har minskat med 10 procentenheter sedan 2022, och resultaten ligger nu 15 procentenheter under genomsnittet. Informationsöverföring från jourmottagningar och akutmottagningar fortsätter att utvecklas negativt, medan information från sjukhusinskrivningar och -utskrivningar i stort sett står stilla på låga nivåer.
Svensk primärvård är mindre förberedd på att vårda personer med kroniska sjukdomar än tidigare
Andelen primärvårdsläkare som svarar att deras vårdcentral är väl förberedd för att ta hand om personer med kroniska sjukdomar har minskat, från 75 procent 2019 till 67 procent 2025. Även för övriga patientgrupper med stora vårdbehov har nivån minskat eller ligger oförändrad. Ett undantag är patienter med behov av palliativ vård där en något större andel svarar att vårdcentralen är väl förberedd jämfört med 2019.
Arbetsmiljö och stress är bestående problem i svensk primärvård
En fortsatt hög andel läkare (64 procent) upplever arbetet som mycket stressigt, utan någon förbättring över tid. Förekomsten av utmattningssymtom och psykisk ohälsa ligger på samma nivåer som i tidigare mätningar, vilket tyder på att arbetsmiljöproblemen är bestående.
2.3 Diskussion
Sammantaget utmärker sig Sverige genom hög digital mognad och hög grad av systematisk kvalitetsuppföljning. Men flera centrala utmaningar kvarstår, framför allt en bristande arbetsmiljö och en bristande samverkan med den specialiserade vården. De följande avsnitten sammanfattar de viktigaste slutsatserna av resultaten och lyfter fram områden som behöver analyseras vidare.
2.3.1 IHP-undersökningen visar en fortsatt pressad arbetsmiljö för primärvårdsläkare i Sverige och internationellt
Resultaten visar att svenska primärvårdsläkare är nöjda med sin inkomst, men mindre nöjda med andra delar av sitt arbete. De träffar i genomsnitt färre patienter och har längre besök än läkare i andra länder, men är mindre nöjda med tiden per patient och upplever stress i högre grad. Två av tre svenska primärvårdsläkare upplever arbetet som mycket stressigt och en av tre har symtom på utmattning.
Våra analyser visar att läkare som upplever att arbetet är mycket stressigt planerar att sluta i större utsträckning än de som upplever arbetet som mindre stressigt. Nästan en fjärdedel (22 procent) av primärvårdsläkarna överväger att lämna yrket, vilket är allvarligt med tanke på bristen på primärvårdsläkare (Vård- och omsorgsanalys 2025a). Redan i dag är det en stor andel, cirka tre av tio, av specialisterna i allmänmedicin som arbetar utanför primärvården och vi bedömer att den bristande arbetsmiljön är en orsak till det. Vi har tidigare lämnat rekommendationer om att vårdcentralerna, regionerna och regeringen behöver intensifiera arbetet med att förbättra läkarnas arbetssituation och erbjuda stöd och hjälp till läkare som mår dåligt på grund av sitt arbete (Vård- och omsorgsanalys 2023). Vi ser att de här behoven finns kvar.
Stress och psykisk ohälsa kopplat till arbetet är ett problem även för många av de andra länderna i undersökningen. I nästan alla länder, med undantag för Nederländerna och Schweiz, svarar minst en av fem primärvårdsläkare att de har symtom på utmattning.
Det finns vissa skillnader mellan länderna i vilka orsaker till utmattning som läkarna anger. Stor administrativ börda är en vanlig orsak i många länder, inklusive i Sverige. Men i Sverige är den vanligaste orsaken att man har för många patienter eller att man har patienter med komplexa behov. Även fritextsvaren visar tydligt att svenska läkare ser sig som underbemannade i förhållande till antalet patienter. Detta resultat betonar vikten av att stärka kompetensförsörjningen i primärvården. I Sverige är det däremot få som uppger att deras arbete inte värdesätts, medan det är en vanligare orsak till utmattning i till exempel Australien, Frankrike och Storbritannien.
2.3.2 Flera orsaker till att svenska läkare är missnöjda med tiden per patient
Det kan verka motsägelsefullt att svenska primärvårdsläkare är mer missnöjda med tiden per patient och upplever mer stress, trots att de har mer tid per patient och träffar färre patienter per vecka jämfört med genomsnittet. Men antalet patientbesök säger inget om vad som faktiskt sker i vårdmötet. Vi vet genom dialoger med andra deltagande länder att det finns stora skillnader i besökens innehåll och komplexitet mellan exempelvis Tyskland och Sverige. Sådana skillnader behöver man beakta i tolkningar av resultaten.
Svenska vårdcentraler ersätts huvudsakligen genom kapitering, det vill säga en fast ersättning som är kopplad till varje listad person, och det finns inga stora ekonomiska fördelar med att redovisa många besök så som det gör i till exempel Tyskland. Detta skapar incitament för längre och mer omfattande kontakter, i stället för press på läkarna att dela upp ärenden i flera korta besök.
Det kan också finnas andra skäl till att patientbesök i Sverige kräver mer tid. En möjlig förklaring är att läkarna möter fler patienter med komplexa vårdbehov och att enklare ärenden, såsom receptförnyelser, ofta hanteras digitalt och därmed inte syns i antalet patientbesök.
Svenska vårdcentraler är även multiprofessionellt organiserade, vilket innebär att mindre medicinskt komplexa ärenden i många fall tas om hand av andra professioner. Detta kan också bidra till att de patienter som faktiskt träffar läkare har mer omfattande behov och därmed kräver längre besök.
Bristande kontinuitet kan också bidra till att besöken blir mer tidskrävande. IHP-undersökningen 2023, som riktades till befolkningen 18 år och äldre, visade att endast omkring en tredjedel av svenskarna har en fast läkare att vända sig till (Vård- och omsorgsanalys 2024). I övriga länder har de allra flesta en fast läkare. En läkare som träffar en patient för första gången har begränsad bakgrundsinformation och kännedom om patientens medicinska historia, vilket också kan leda till behov av mer tid per patient.
2.3.3 Den administrativa belastningen behöver belysas djupare
Även om många patienter per läkare och patienter med komplexa behov utgör den främsta orsaken till symtom på utmattning bland svenska primärvårdsläkare, visar resultaten att den administrativa belastningen också spelar en betydande roll.
Vi ser dock vissa förbättringar när det gäller en del administrativa uppgifter. Till exempel har andelen läkare som uppger att administration kopplat till Försäkringskassan utgör ett stort problem minskat från 81 till 50 procent sedan 2019, efter flera insatser för att effektivera intygsprocessen (SOU 2022:22). Samtidigt är det endast 11 procent av de svenska läkarna som är nöjda med tiden som de lägger på administrativt arbete. Ett skäl kan vara att det är ovanligt med läkarassistenter på svenska vårdcentraler, och att läkarna därför inte får tillräckligt administrativt stöd.
Sverige visar höga resultat när det gäller uppföljning och dokumentation, men det innebär också en alternativkostnad att lägga tiden på detta. Patientdokumentation är den del av administrationen som svenska läkare är mest missnöjda med i jämförelse med genomsnittet i undersökningen, och för denna fråga ser vi inga förbättringar.
För kommande mätningar vore det värdefullt att närmare undersöka hur läkare i primärvården använder sin arbetstid och i vilken utsträckning den administrativa tiden upplevs som motiverad. Det skulle också vara angeläget att studera hur olika administrativa uppgifter påverkar arbetstillfredsställelsen och om det finns potential att använda arbetstiden mer effektivt.
2.3.4 Möjlighet till professionell utveckling och stöd från andra yrkesgrupper bidrar till ökad arbetstillfredsställelse
Vi ser flera skyddande faktorer i de fördjupade analyserna av vad som bidrar till stress och planer på att lämna primärvården.
Läkare som har rimliga förutsättningar för att utföra sitt arbete rapporterar lägre stress och överväger i lägre grad att lämna yrket. Det handlar till exempel om att de arbetar på en vårdcentral med färre listade patienter per heltidstjänst, har tillräcklig tid per patient och har en hanterbar administrativ arbetsbörda. Det är också viktigt med möjligheter till professionell utveckling och stöd från andra yrkesgrupper.
När det gäller vårdcentralernas driftsform ser vi inga skillnader mellan mottagningar i privat och offentlig regi, men det kan finnas en variation inom de privata mottagningarna som vi inte fångar i vår analys. Privata vårdcentraler som inte tillhör en koncern eller ett större företag har högst läkarbemanning, enligt en bemanningsenkät från Läkarförbundet (2025), vilket borde kunna samvariera med lägre stress bland medarbetarna. I framtida analyser vore det relevant att separera de privata mindre aktörerna och större koncernerna från varandra.
Vårdcentralens storlek får däremot genomslag i våra analyser. Läkare på större vårdcentraler svarar i lägre utsträckning att de planerar att sluta. Det är svårt att med säkerhet avgöra vad det beror på, men på större vårdcentraler kan det till exempel finnas fler kollegor, bredare kompetensmix och mer administrativt stöd.
De multiprofessionella vårdcentralerna i svensk primärvård ses som ett föredöme av andra länder, exempelvis Nederländerna. Denna modell kan också vara en förutsättning för att primärvården i många länder ska kunna axla en utökad roll framöver, men den behöver kombineras med rimliga arbetsförutsättningar och ett långsiktigt fokus på personalens arbetsmiljö och utveckling.
2.3.5 Bristande informationsutbyte med sjukhus en utmaning för framtidens primärvård
Svenska primärvårdsläkare rapporterar goda möjligheter att dela information digitalt med andra vårdgivare. Samtidigt rapporterar de sämre utfall för de flesta frågor som rör samordningen av information från specialiserad vård och sjukhus. Resultaten har dessutom försämrats över tid. Andelen läkare som svarar att de får information om ändrad medicinering från specialistvården har minskat med 10 procentenheter sedan 2022 och resultaten ligger nu 15 procentenheter under genomsnittet. Vi ser fortsatt en negativ utveckling för informationsöverföring från jourmottagningar och akutmottagningar, medan resultatet är oförändrat lågt när det gäller information om sjukhusinskrivningar och -utskrivningar.
Det är oklart om de dåliga resultaten beror på att primärvården efterfrågar mindre information eller om sjukhusvården inte möter primärvårdens informationsbehov. Däremot är det tydligt att informationsutbytet mellan primärvård och sjukhus behöver stärkas för att primärvården ska kunna fullgöra sitt uppdrag. Våra fördjupade analyser visar också att läkare som får information från specialistvården samordnar vården i högre utsträckning än andra, vilket ytterligare betonar vikten av ett förbättrat informationsutbyte.
Bättre förutsättningar för samordning är angeläget för både patienter och samhället. För patienter kan bristande samordning leda till oro och fördröjd eller utebliven behandling. När vårdens och omsorgens insatser inte är samordnade får dessutom patienten eller de närstående ta ett stort ansvar för att hålla ihop vårdkontakterna (Myndigheten för vårdanalys 2016a). Ur ett samhällsperspektiv riskerar bristande samordning att leda till ett ineffektivt resursutnyttjande.
Bristerna i informationsöverföring från sjukhusvården är en central utmaning för primärvården som förväntas ta en allt större roll framöver. För den kommunala hemsjukvården rapporterar svenska primärvårdsläkare däremot mer positiva erfarenheter än genomsnittet i undersökningen, och informationsutbytet tycks också förbättras över tid.
2.3.6 Trots förbättringar på flera områden tyder resultaten på att primärvården inte har stärkts där det är mest avgörande
I vår utvärdering av omställningen till en god och nära vård konstaterade vi att målet om en stärkt primärvård är det mål i omställningen som fått minst uppmärksamhet. En av utvärderingens centrala slutsatser är att primärvården inte har stärkts och att det saknas resurser för att primärvården ska kunna nå omställningens mål. För att stärka primärvården krävs både mer ekonomiska resurser och åtgärder för att bättre kompetensförsörjning, på kort och lång sikt. Enligt utvärderingen är en stärkt primärvård en förutsättning för arbetet med omställningens övriga mål, såsom hög kontinuitet, god samordning och tillgänglighet samt att primärvården ska fungera som vårdens nav (Vård- och omsorgsanalys 2025a).
IHP-undersökningen 2025 visar förbättringar på flera områden, till exempel ökad tillgång till digitala verktyg för patienter, ökad patientuppföljning, bättre samordning med kommuner och viss minskning av den administrativa bördan. På flera avgörande områden är dock läget oförändrat eller sämre. Det gäller samordning med specialiserad vård och arbetsmiljön i primärvården. Vi ser inte heller några förbättringar i primärvårdsläkarnas bedömning av hur förberedd deras vårdcentral är för att ta emot patienter med kroniska sjukdomar. Tvärtom syns tecken på försämringar och resultaten ligger fortsatt under genomsnittet i undersökningen.
Brist på personal anges i Sverige som den främsta orsaken till att läkarna inte bedömer att deras vårdcentral är tillräckligt förberedd. Våra fördjupade analyser visar att läkare på vårdcentraler med fler listade patienter per heltidstjänst i lägre utsträckning anger att vårdcentralen är förberedd på att vårda patienter med kronisk sjukdom, jämfört med de på vårdcentraler med färre patienter per heltidstjänst. För att primärvården ska kunna axla sin framtida roll behöver dessa områden utvecklas ytterligare.
2.3.7 Andelen distansbesök ökar inte trots hög tillgång till digitala verktyg och tjänster
Trots att Sverige ligger i topp vad gäller digitala verktyg för patienter har andelen distansbesök inte ökat. Det kan innebära att digitaliseringens fulla potential ännu inte nås i primärvården. En möjlig förklaring kan vara att digitala lösningar i praktiken inte sparar tid för vårdpersonalen. Läkare i Sverige svarar i lägre utsträckning än läkare i andra länder att de är nöjda med att utföra vård på distans och att vård på distans har förbättrat möjligheten att ge vård i tid. För framtida analyser vore det värdefullt att närmare undersöka hur digitalisering påverkar läkarnas arbetsbörda, både positivt och negativt.
2.3.8 Användning av artificiell intelligens är ett nytt område i årets IHP-undersökning
Ett nytt område i årets undersökning är användningen av AI i primärvården. En av tre svenska primärvårdsläkare arbetar på vårdcentraler där man använder AI i någon form i arbetet. Det motsvarar genomsnittet i undersökningen. Äldre läkare och män svarar i något lägre utsträckning att deras vårdcentral använder AI än yngre och kvinnor. Användningen är även större i Stockholm, på privata vårdcentraler och på större vårdcentraler.
AI används främst för anteckningar och dokumentation, både i Sverige och i andra länder. Vi bedömer att AI kan bidra till att minska den administrativa börda som många läkare upplever, men det finns också risker med användningen. Området blir därför angeläget att följa framåt.
3 Vårdcentralen som läkaren arbetar på
I det här kapitlet presenterar vi resultaten från IHP-undersökningen som berör vårdcentralerna som läkarna arbetar på. Det handlar om vårdcentralernas öppettider och den personal som arbetar där, men även om vårdcentralernas övergripande kvalitetsuppföljning, exempelvis i vilken utsträckning man systematiskt följer upp behandlingsresultat och patienternas upplevelser av vården. Detta är våra sammanfattade resultat:
- Det är ovanligt att vårdcentraler i Sverige har öppet på kvällar och helger.
- Vårdcentraler i Sverige är ofta multiprofessionella.
- Sverige följer upp primärvårdens kvalitet i jämförelsevis hög utsträckning.
3.1 Det är ovanligt att vårdcentraler i Sverige har öppet på kvällar och helger
Att primärvården har hög tillgänglighet är viktigt för att den ska kunna fungera som ett nav i hälso- och sjukvården. Tillgänglighet är samtidigt ett mångfasetterat begrepp som innefattar väntetider och geografiska avstånd, men även mycket mer. De tillgänglighetsaspekter som IHP-undersökningen berör är bland annat öppettider på vårdcentralerna och möjligheter att erbjuda vård utanför kontorstid, vid sidan av sjukhusens akutmottagningar (Figur 1).
Figur 1. Öppettider på vårdcentralen där läkaren arbetar.
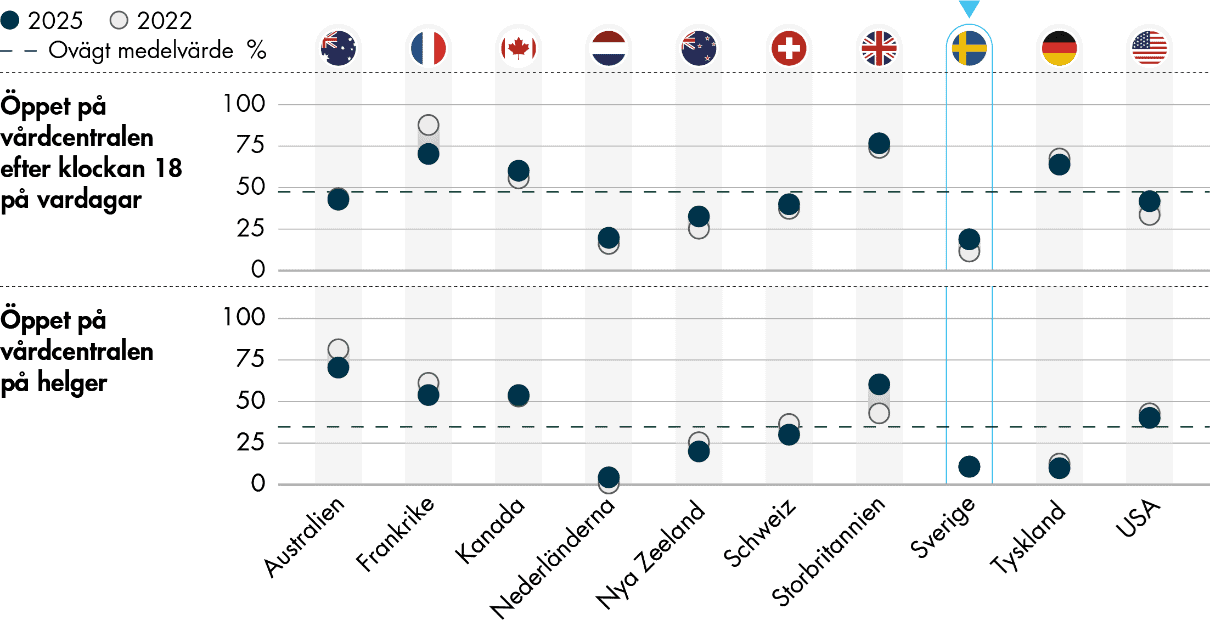
Vårdcentraler i Sverige har ofta öppet på kontorstid på vardagar, men få har öppet på kvällar och helger jämfört med vårdcentraler i andra länder i undersökningen. Bara 19 procent av primärvårdsläkarna i Sverige svarar att de arbetar på en mottagning som har öppet efter klockan 18 på vardagar. Det är dock en ökning med 7 procentenheter sedan den förra mätningen 2022. Högsta andelen kvällsöppna vårdcentraler har Storbritannien, där 77 procent av läkarna svarar att de har öppet.
Det är också ovanligt att vårdcentraler i Sverige har öppet på helger. Bara 11 procent av primärvårdsläkarna i Sverige svarar att de arbetar på en mottagning med helgöppet, vilket är oförändrat sedan 2022. Det är vanligast med helgöppet i Australien, där 70 procent svarar att de arbetar på en sådan vårdcentral.
3.2 Vårdcentraler i Sverige är ofta multiprofessionella
Det finns skillnader mellan länderna i vilka professioner som finns på primärvårdsmottagningarna. I undersökningen tillfrågas läkarna om i vilken utsträckning det finns sjuksköterskor, specialistsjuksköterskor, läkarassistenter, dietister, apotekare eller receptarier, psykologer eller kuratorer och fysioterapeuter eller arbetsterapeuter på deras mottagning (Figur 2). Svaren visar att vårdcentraler i Sverige är multiprofessionella i högre uträckning än i jämförelseländerna. Generellt är det vanligt att ländernas primärvårdsmottagningar har sjuksköterskor, utöver läkarna.
Figur 2. Professioner på vårdcentralen där läkaren arbetar.
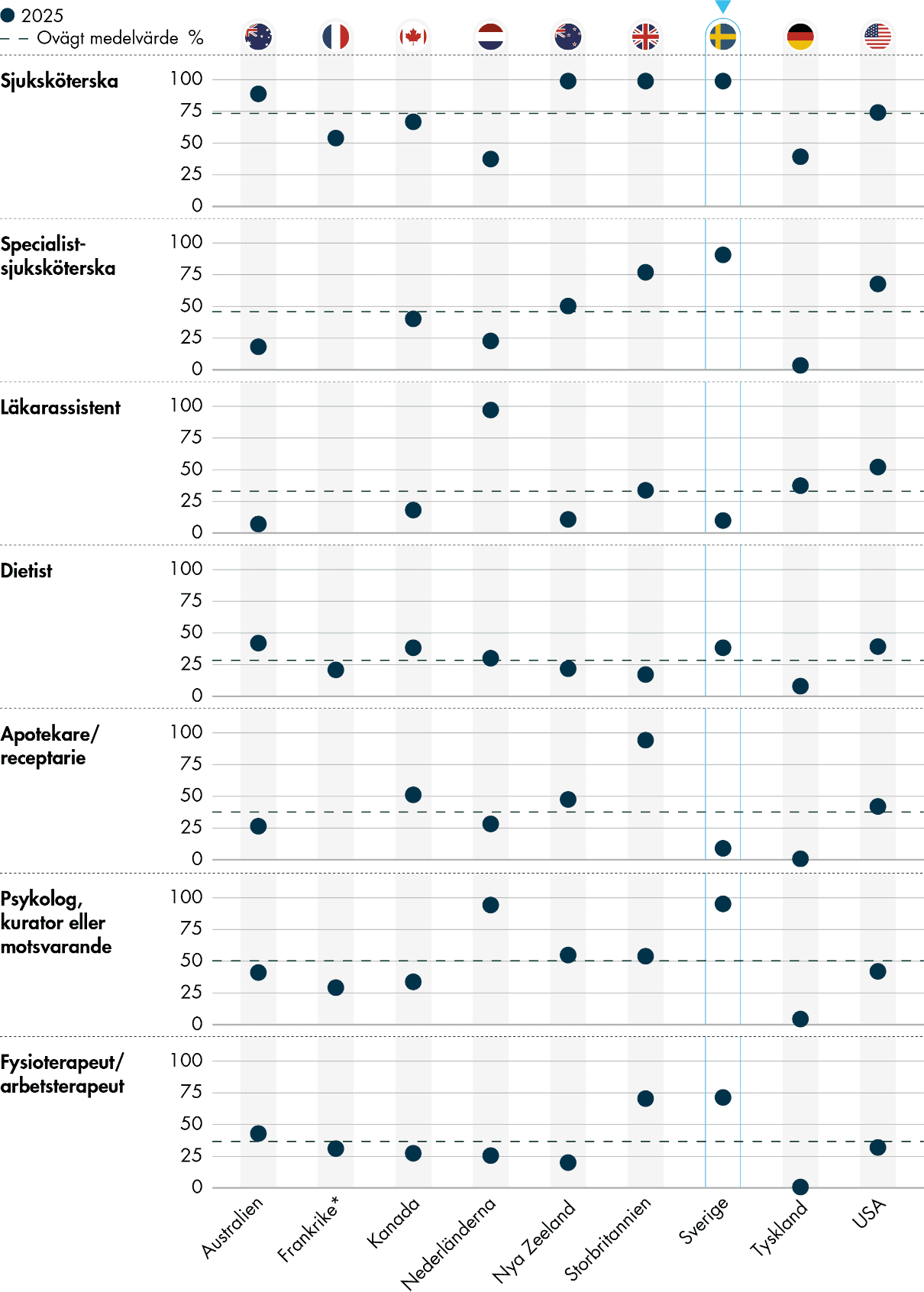
* Alla frågor har inte ställts.
I Sverige är det fler yrkesgrupper på mottagningarna än i de andra länderna. Knappt fyra av tio (38 procent) primärvårdsläkare i Sverige arbetar på vårdcentraler med 5 eller fler av de angivna yrkesgrupperna, utöver läkare. Bara 6 procent arbetar på vårdcentraler som har 0–2 av dessa professioner, utöver läkarna. Det är ovanligt med enbart läkare, och drygt 4 procent har 1–2 ytterligare professioner. Flera av de undersökta yrkena är legitimationsyrken i Sverige och dessutom reglerade i lag, främst genom patientsäkerhetslagen och patientsäkerhetsförordningen.
Sverige är ett av de länder där sjuksköterskor är vanligast förekommande, och särskilt specialistsjuksköterskor. De flesta läkare i Sverige (90 procent) uppger att det finns minst en specialistsjuksköterska på vårdcentralen där de arbetar. Nästan alla (95 procent) svarar att de har en psykolog eller kurator, och sju av tio (71 procent) att de har en fysioterapeut eller arbetsterapeut på vårdcentralen. Det är mindre vanligt med läkarassistenter och apotekare, som vi ser att bara 9–10 procent av läkare i Sverige har på sin vårdcentral, och dietister (38 procent). Sveriges resultat är i stort sett oförändrat sedan 2019, vilket är senaste gången som en sådan fråga ställdes i IHP-undersökningen.
Inom svensk primärvård finns psykologer eller kuratorer på nästan alla mottagningar, och likadant är det i Nederländerna. På samma vis finns det yrkesgrupper som är särskilt vanliga i vissa av de andra länderna. I Storbritannien har nästan alla mottagningar en apotekare eller receptarie, och i stort sett alla läkare i Nederländerna har till exempel läkarassistenter på sin mottagning.
3.3 Sverige följer upp primärvårdens kvalitet i jämförelsevis hög utsträckning
Vårdcentraler i Sverige har en hög nivå av systematisk kvalitetsuppföljning jämfört med de andra länderna i undersökningen. Sveriges resultat ligger generellt över genomsnittet på det här området, förutom när det gäller uppföljning av sjukhusinläggningar, inklusive besök på akutmottagningar, där Sveriges resultat i stället är sämre än genomsnittet. Läkare i Sverige svarar i hög uträckning att deras vårdcentral regelbundet granskar behandlingsresultat, förskrivning av läkemedel och patienternas upplevelser av vården, det vill säga varje år eller varje kvartal. Patientrapporterade utfallsmått följs upp i lägre utsträckning än övriga kvalitetsmått, men Sverige ligger ändå över genomsnittet. Även inskrivningar vid sjukhus, inklusive besök på akutmottagningar, följs upp i lägre utsträckning, och där hamnar Sverige under genomsnittet i undersökningen. Andelen läkare i Sverige vars vårdcentral regelbundet följer upp behandlingsresultat och inskrivningar har ökat sedan 2022, medan övriga typer av uppföljning ligger kvar på ungefär samma nivåer (Figur 3).
Figur 3. Uppföljning av vården på vårdcentralen där läkaren arbetar.
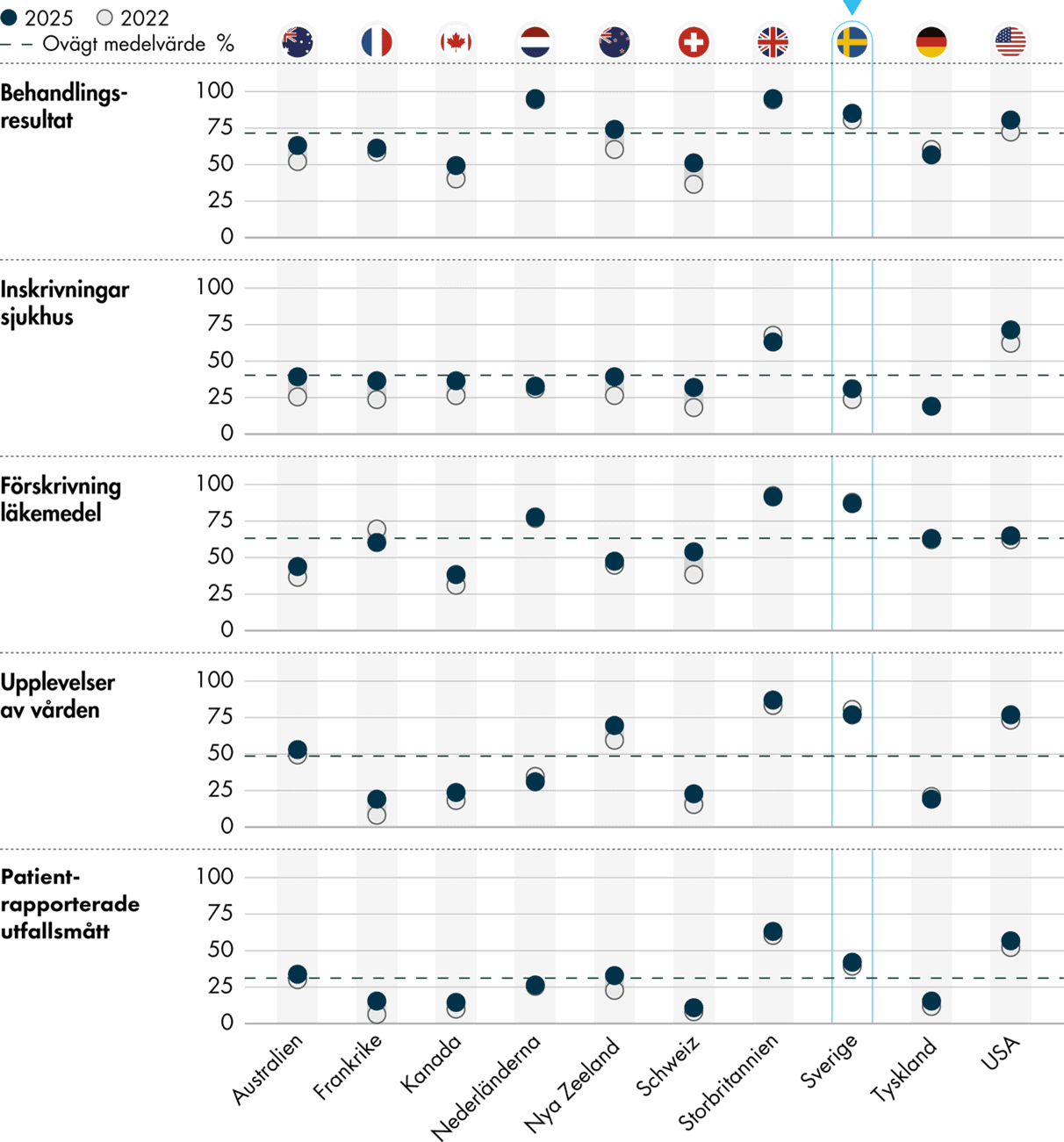
Bland primärvårdsläkarna i Sverige svarar 85 procent att deras vårdcentral regelbundet granskar behandlingsresultat, såsom hur stor andel av patienterna med diabetes som har god sjukdomskontroll. Det motsvarar en förbättring med 5 procentenheter sedan 2022. Ungefär lika många (87 procent) svarar att man regelbundet följer upp läkemedelsförskrivningar, till exempel av antibiotika eller narkotiska preparat.
Patienters nöjdhet och upplevelser av vården, svarar 77 procent av läkarna i Sverige att man granskar regelbundet. Även om det är en högre andel än i de flesta andra länder, så innebär det att 23 procent av läkarna arbetar på vårdcentraler som inte gör det. Därmed finns utrymme för förbättring.
Inläggningar på sjukhus, inklusive besök på akutmottagningar, och patientrapporterade utfallsmått följs upp i lägre utsträckning, såväl i Sverige som i undersökningen i stort. Bara 31 procent av läkarna i Sverige svarar att deras vårdcentral regelbundet granskar hur ofta patienterna läggs in på sjukhus eller besöker en akutmottagning, vilket är under genomsnittet (40 procent) men en ökning med 7 procentenheter sedan 2022. Nivån är i linje med de flesta andra jämförelseländer med undantag för USA och Storbritannien, där en större andel (71 respektive 63 procent) av läkarna svarar att den typen av uppföljning görs regelbundet.
Patientrapporterade utfallsmått följs upp regelbundet av vårdcentralen, enligt 42 procent av läkarna i Sverige. Det är en ökning med 3 procentenheter sedan 2022, och över genomsnittet för länderna (31 procent). Läkare i Storbritannien och USA svarar i störst utsträckning (63 respektive 57 procent) att patientrapporterade utfallsmått följs upp regelbundet.
4 Arbetet som läkare
I det här kapitlet presenterar vi resultaten om arbetet som läkare ur olika perspektiv. Det berör hur nöjda läkarna är med sitt arbete, generellt och utifrån olika aspekter, men även hur läkarnas arbetstid är fördelad och hur de upplever arbetsbördan kopplad till samordning och administration. Vi tar även upp läkares planer på att sluta träffa patienter inom de närmaste åren. Utöver det, redovisar vi besvär av stress eller annan psykisk ohälsa, både generellt och i relation till arbetsbelastningen. Vi analyserar hur arbetsrelaterad stress och planer på att sluta ta emot patienter samvarierar med olika bakgrundsfaktorer, kopplat till både läkaren och vårdcentralen. Detta är våra sammanfattade resultat:
- De flesta är nöjda med att arbeta som läkare.
- Läkare i Sverige är nöjda med sin inkomst men mindre nöjda med tiden per patient och med arbetsbelastningen.
- Läkare i Sverige träffar färre patienter och har längre besök än läkare i de andra länderna.
- Tiden som läggs på administration kopplad till Försäkringskassan är ett mindre problem än tidigare.
- Stress och psykisk ohälsa på grund av arbetet är vanligare i Sverige än i de andra länderna.
- För många patienter eller patienter med komplexa behov är en vanlig anledning till att läkare i Sverige blir utmattade.
4.1 De flesta är nöjda med att arbeta som läkare
I enkäten finns två generella frågor om primärvårdsläkarnas upplevelse av sitt arbete. Det är dels hur nöjd man är, på det hela taget, med att arbeta som läkare, dels om man planerar att sluta träffa patienter regelbundet inom de kommande tre åren. Sammantaget är läkarna i undersökningen nöjda med sitt arbete, men i genomsnitt en av fyra läkare planerar att sluta träffa patienter (Figur 4).
Figur 4. Generell nöjdhet.
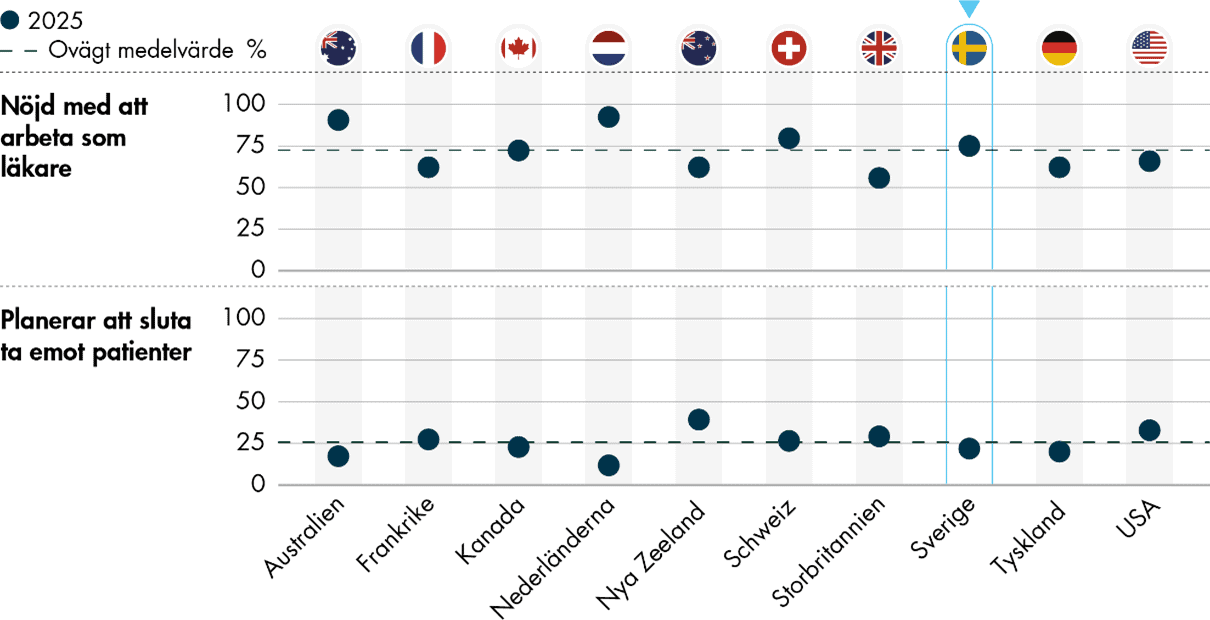
Tre av fyra (75 procent) primärvårdsläkare i Sverige är på det hela taget mycket eller ganska nöjda med att arbeta som läkare. Det är strax över medelvärdet för länderna i undersökningen (72 procent). Australien och Nederländerna sticker ut, genom att nio av tio (90 respektive 92 procent) är nöjda. Resultaten är inte helt jämförbara med dem från tidigare enkäter eftersom svarsskalan har förändrats, och mittenalternativet ”varken nöjd eller missnöjd” lades till i enkäten 2025. I undersökningen 2022 svarade i stället 52 procent av läkarna i Sverige att de var helt eller mycket nöjda med att arbeta som läkare, vilket var oförändrat sedan 2019 (53 procent).
En annan aspekt av generell nöjdhet är i vilken utsträckning läkarna inom den närmaste framtiden planerar att sluta ta emot patienter. Drygt en av fem (22 procent) primärvårdsläkare i Sverige planerar att sluta träffa patienter regelbundet inom de kommande tre åren. Det är något under genomsnittet i undersökningen (25 procent), men variationen är stor mellan länderna. Nederländerna har bäst resultat även här, med enbart 12 procent, medan Nya Zeeland har högsta andelen med 39 procent. Forskning visar att läkare och sjuksköterskor som anger att de överväger att lämna arbetet också slutar i större utsträckning än andra. Dessutom har viljan att lämna arbetet samband med högre sjukfrånvaro, lägre arbetsprestation, lågt arbetsengagemang och låg arbetstillfredsställelse (Myndigheten för arbetsmiljökunskap 2023a).
Andelen läkare i Sverige som planerar att sluta träffa patienter regelbundet har minskat med 6 procentenheter sedan 2022 (28 procent), men resultaten är inte säkert jämförbara. I 2022 års enkät fanns svarsalternativet ”vet ej”, som bytts mot ”osäker” i enkäten 2025. Resultatet tyder ändå på en förbättring, men vi vet inte hur mycket svarsalternativens utformning påverkar den förändringen.
Bland primärvårdsläkarna i Sverige som planerar att sluta träffa patienter regelbundet är det 39 procent som tänker fortsätta inom hälso- och sjukvården i en annan roll eller inom ett annat fält, och 41 procent som planerar att gå i pension. Övriga 20 procent ska göra något annat eller vet ännu inte vad de ska göra. Det är första gången som den här följdfrågan ställs till läkarna.
4.1.1 Fördjupad analys av planer på att sluta ta emot patienter bland läkare i Sverige
I det här avsnittet redovisar vi resultaten av fördjupade regressionsanalyser av svenska läkares planer på att sluta träffa patienter regelbundet inom de kommande åren, och sambanden vi ser med bakgrundsvariabler hos läkaren och den vårdcentral hen arbetar på när vi tar hänsyn till flera faktorer samtidigt. I analyserna utgår vi från att läkaren svarat ”ja” eller ”vet ej” på frågan om man planerar att sluta träffa patienter regelbundet inom de kommande åren.
Resultaten visar att det starkaste sambandet är med ålder, vilket är en naturlig följd av att 40 procent av dem svarade att de skulle gå i pension. Planer på att sluta träffa patienter är även vanligare bland läkare i sjukvårdsregionen Stockholm-Gotland och bland läkare som arbetar i områden med socioekonomiska utmaningar. Hög belastning, mätt som många listade patienter per heltidstjänst, är också kopplat till planer på att sluta. Läkare som arbetar på större vårdcentraler, sett till antalet listade patienter, svarar i lägre utsträckning att de planerar att sluta träffa patienter inom de kommande åren, än läkare som arbetar på vårdcentraler med färre listade patienter. Även tillgång till specialistsjuksköterskor, möjligheter till professionell utveckling och lägre stress är i förknippat med färre som planerar att sluta träffa patienter regelbundet.
Ålder är det starkaste sambandet men kön har ingen effekt
Hög ålder är den faktor som starkast samvarierar med att läkarna planerar att sluta träffa patienter inom de kommande åren. Det överensstämmer med resultatet att 40 procent av de som svarade att de planerar att sluta träffa patienter inom de kommande åren ska gå i pension. Läkarens kön visar däremot inget samband med planerna på att sluta träffa patienter.
Läkare i Stockholm och i områden med socioekonomiska utmaningar planerar att sluta i högre utsträckning
Regionala skillnader i vården kan påverka i vilken utsträckning läkare planerar att sluta träffa patienter eftersom förutsättningarna för en god arbetsmiljö kan variera, liksom möjligheterna att byta yrkesroll eller arbetsplats. Även socioekonomiska faktorer kan inverka eftersom vårdcentraler i områden med socioekonomiska utmaningar ofta har sämre förutsättningar. Patienterna i dessa områden har generellt större behov samtidigt som vårdcentralerna har större utmaningar med kompetensförsörjningen (Vård- och omsorgsanalys 2025a).
Skillnader över landet framkommer också som viktiga i vår analys. Primärvårdsläkare i sjukvårdsregionen Stockholm-Gotland planerar att sluta träffa patienter regelbundet i högre utsträckning än läkare i de andra sjukvårdsregionerna. En trolig förklaring är att det är lättare att byta arbetsplats eller yrkesroll i Stockholm än i övriga landet. Vår analys visar också att läkare som arbetar i områden med socioekonomiska utmaningar i större utsträckning svarar att de planerar att sluta träffa patienter regelbundet jämfört med läkare i områden med bättre socioekonomiska förutsättningar. Det är i linje med större svårigheter med att rekrytera och behålla personal på dessa vårdcentraler, eftersom arbetsförhållandena är sämre.
Läkare på vårdcentraler med fler listade patienter planerar i lägre utsträckning att sluta
Även vårdcentralens storlek och belastning kan påverka arbetsmiljön, och i förlängningen om läkarna vill stanna kvar eller inte i det patientnära arbetet. Vårt resultat visar att läkare på vårdcentraler med fler listade patienter i lägre utsträckning planerar att sluta träffa patienter regelbundet. En förklaring kan vara att större vårdcentraler ofta har bättre tillgång till resurser, såsom fler kollegor, bredare kompetensmix och mer administrativt stöd, som bidrar till en mer attraktiv arbetsplats.
När vi i stället sätter antalet listade patienter i relation till antalet heltidstjänster, som en indikation på vårdcentralens belastning, ser vi att läkare på vårdcentraler med fler listade per heltidstjänst i högre utsträckning planerar att sluta träffa patienter regelbundet. Det kan vara en konsekvens av att vårdcentralen är överbelastad.
Läkare på vårdcentraler med specialistsjuksköterskor planerar i lägre utsträckning att sluta
På vårdcentraler som har specialistsjuksköterskor svarar läkarna i lägre utsträckning att de planerar att sluta träffa patienter regelbundet. Det kan handla om att specialistsjuksköterskorna fungerar som ett stöd för läkarna. Tillgång till fler professioner kan också tyda på att vårdcentralen är en attraktiv arbetsplats. Det råder brist på specialistsjuksköterskor (Socialstyrelsen 2023), men en arbetsplats med bättre arbetsmiljö kan tänkas locka mer svårrekryterade yrkesgrupper samtidigt som läkarna som arbetar där inte planerar att sluta träffa patienter i samma utsträckning.
Möjlighet till professionell utveckling och upplevd nöjdhet samvarierar med färre som vill sluta
Vi använder möjlighet till professionell utveckling och upplevd nöjdhet med olika aspekter av arbetet som indikatorer på en bättre arbetstillfredsställelse som kan samvariera med en mindre benägenhet att vilja sluta arbeta med patientnära arbete. I vår analys av förra enkäten till primärvårdsläkare 2022 kunde vi se att professionell utveckling gjorde arbetet mer attraktivt, men då utifrån en fråga om läkarna fick tillräckligt med fortbildning (Vård- och omsorgsanalys 2023). Även den här analysen visar att läkare som lägger mer tid på professionell utveckling i lägre utsträckning planerar att sluta träffa patienter inom de kommande åren.
Vi inkluderar även om läkarna är nöjda med tiden de kan lägga på varje patient, tiden de lägger på administration och den dagliga arbetsbelastningen i analysen. Detta eftersom arbetsmiljön kan påverka viljan att lämna arbetet bland anställda inom primärvården (Region Stockholm 2019). Analysen visar också att läkare som är mer nöjda med tiden per patient och den dagliga arbetsbelastningen i lägre utsträckning planerar att sluta träffa patienter än de som inte är nöjda. Vi kan däremot inte identifiera något samband mellan hur nöjd läkaren är med tiden som läggs på administration och planerna på att sluta träffa patienter.
Stress och problem i arbetet är förknippat med att vilja sluta
Vi använder upplevda problem (kring vårddokumentation och samordning med Försäkringskassan) och stress som indikationer på en sämre arbetstillfredsställelse i analysen, och riskfaktorer för att läkaren ska planera att sluta med patientnära arbete. När personal slutar eller blir sjukskrivna kan arbetsbelastningen och stressen dessutom öka för personalen som är kvar, vilket leder till en negativ spiral (Myndigheten för arbetsmiljökunskap 2023a).
Analysen visar att läkare som upplever problem i arbetet i högre utsträckning planerar att sluta, eller svarar att de inte vet, än de som inte upplever sådana problem. Analysen visar också att primärvårdsläkare som är mycket eller oerhört stressade i högre utsträckning planerar att sluta träffa patienter inom de kommande åren.
4.2 Läkare i Sverige är nöjda med sin inkomst men mindre nöjda med tiden per patient och arbetsbelastningen
Primärvårdsläkare i Sverige är mindre nöjda än genomsnittet med sin fördelning av tid, dagliga arbetsbelastning och balans mellan arbete och fritid. De är däremot nöjda med sin inkomst i större utsträckning än genomsnittet för länderna i undersökningen (Figur 5). Frågorna har ställts i tidigare enkäter men i enkäten 2025 tillkom mittenalternativet ”varken nöjd eller missnöjd”. Resultaten från 2025 är därmed inte jämförbara med de tidigare.
Figur 5. Nöjdhet med olika aspekter av arbetet.
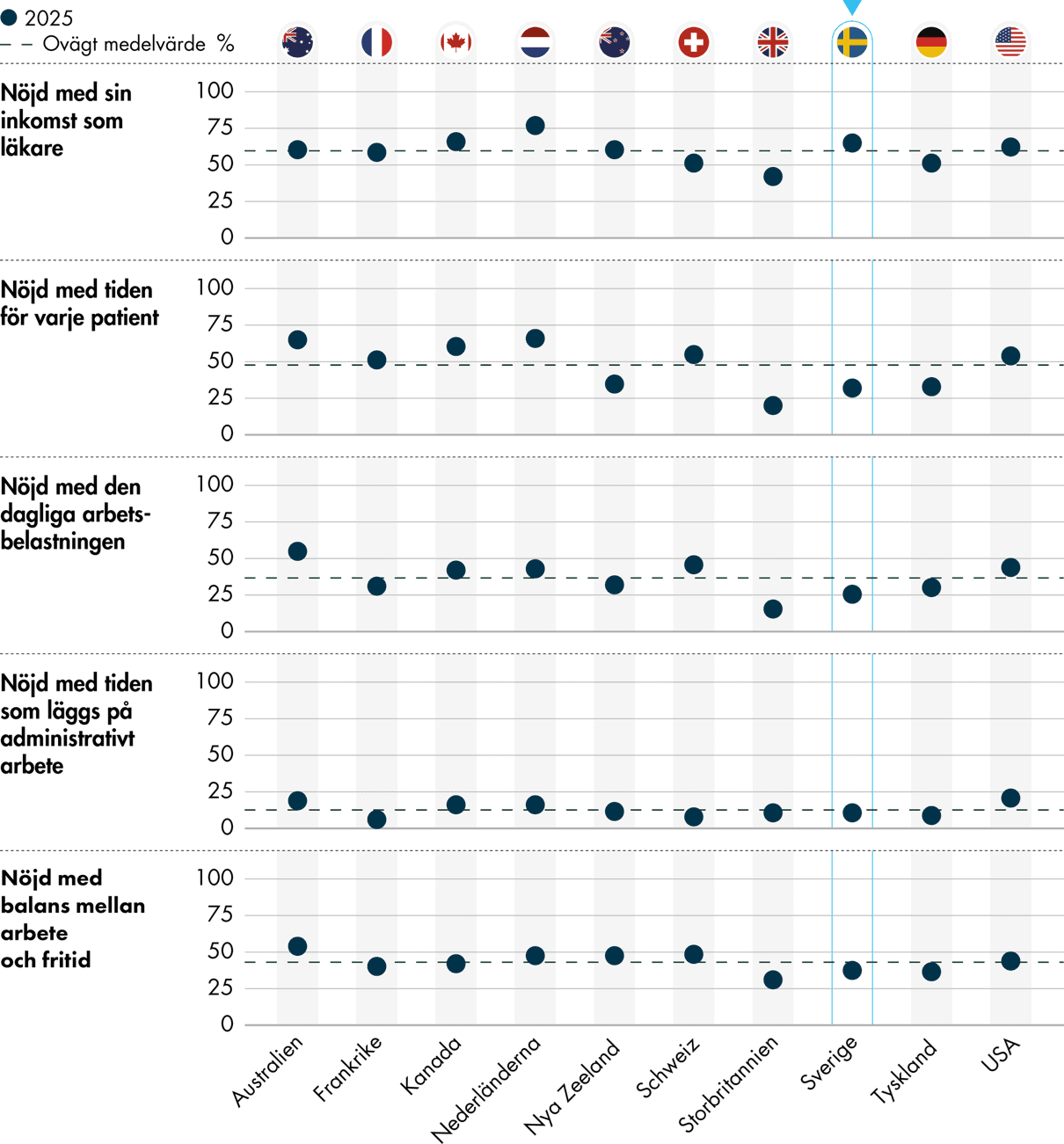
Primärvårdsläkare i Sverige är bland de som är mest nöjda med sin inkomst, med 65 procent, vilket är 6 procentenheter över undersökningens genomsnitt (59 procent) och på samma nivå som Kanada (66 procent). Nederländerna har däremot undersökningens högsta resultat med 77 procent som är nöjda. I Storbritannien är enbart drygt fyra av tio (42 procent) nöjda med sin inkomst som läkare.
På frågorna om hur nöjd man är med tiden per patient och den dagliga arbetsbelastningen, har Sverige bland de sämsta resultaten i undersökningen. En av tre (32 procent) primärvårdsläkare i Sverige är nöjd med tiden per patient och enbart en av fyra (25 procent) är nöjd med den dagliga arbetsbelastningen. Genomsnittet för länderna i undersökningen är 47 respektive 36 procent. Bara Storbritannien har sämre resultat än Sverige, där 20 procent är nöjda med tiden per patient och 15 procent är nöjda med den dagliga arbetsbelastningen. Australien har bland de bästa resultaten för båda frågorna, och även Nederländerna är i toppen för andelen som är nöjda med tiden per patient.
Läkarna i undersökningen upplever att de lägger för mycket tid på administration. En av tio (11 procent) primärvårdsläkare i Sverige är nöjd med tiden som det administrativa arbetet tar, vilket är strax under genomsnittet (13 procent). I USA och Australien är en av fem (21 respektive 19 procent) nöjda med tiden, men i Frankrike är det enbart 6 procent.
Många läkare tycker inte att de har balans mellan arbete och fritid. I genomsnitt svarar enbart 43 procent att de är nöjda med balansen, och Sverige ligger under genomsnittet med 37 procent. Australien är det enda landet där över hälften (54 procent) svarar att de är nöjda med balansen mellan arbete och fritid.
4.3 Läkare i Sverige träffar färre patienter och har längre besök än läkare i de andra länderna
Vi belyser även läkarnas faktiska arbetsförhållanden. Frågorna på det här området handlar om hur många patienter de i genomsnitt träffar per vecka och hur lång tid de i genomsnitt kan ägna åt en patient under ett rutinbesök. Analysen visar att primärvårdsläkare i Sverige har färre patienter per vecka och mer tid per patient än läkare i övriga länder i undersökningen (Figur 6).
Figur 6. Arbetstid.
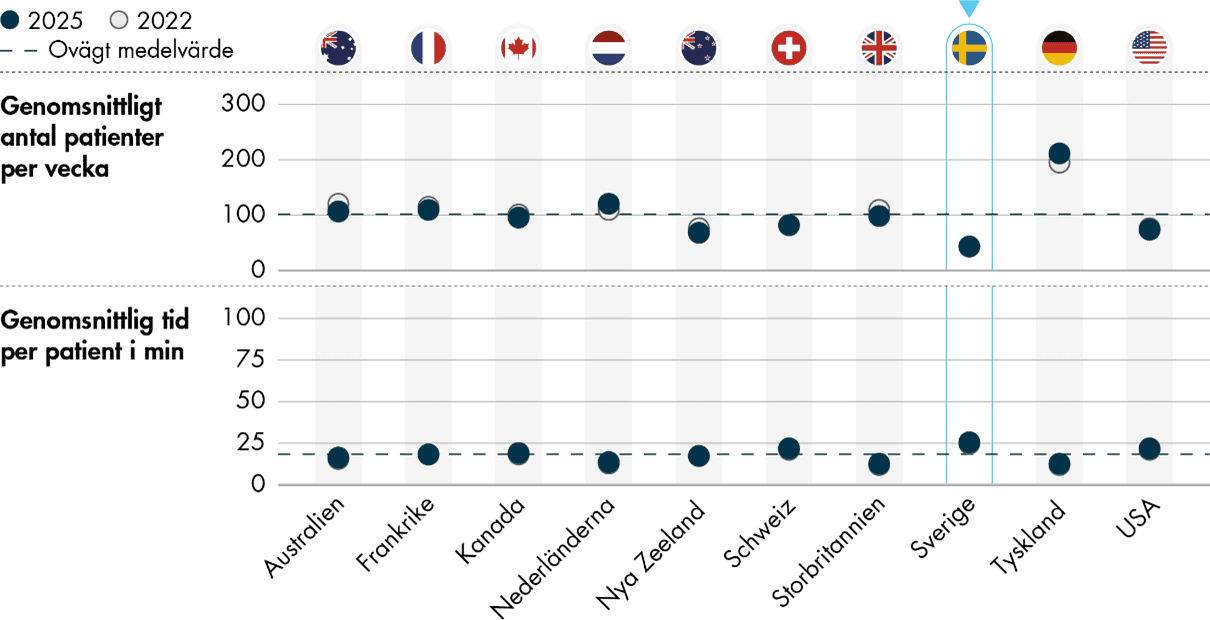
Läkare i de flesta länder träffar ungefär 70–120 patienter per vecka, och då räknas både fysiska patientmöten och patientmöten på distans. Det är inga stora förändringar sedan 2022. Genomsnittet 2025 är 100 patienter per vecka, vilket är oförändrat sedan 2022 (102 patienter). Läkare i Sverige träffar färre patienter per vecka än läkare i de andra länderna, i genomsnitt 44 stycken både 2022 och 2025. I Tyskland träffar läkarna i genomsnitt ungefär 2oo patienter per vecka, och antalet har dessutom ökat något (193 stycken 2o22 och 211 stycken 2025).
Läkarnas tjänstgöringsgrad påverkar hur många patienter läkarna kan träffa per vecka, men eftersom vi saknar uppgifter om det har vi svårt att analysera det här resultatet närmare. Vi vet dock att många läkare inom primärvården arbetar deltid. Nästan 60 procent av primärvårdsläkarna angav att de arbetade deltid i Läkarförbundets primärvårdsenkät 2020, vilket då var en ökning från ungefär hälften 2015 (Sveriges läkarförbund 2021). Samtidigt hade Sverige i genomsnitt färre patienter per vecka än de övriga länderna även i förra undersökningen, när vi med hjälp av data om läkarnas tjänstgöringsgrad hade möjlighet att räkna ut det genomsnittliga antalet patienter per 40-timmarsvecka (Vård- och omsorgsanalys 2023).
Primärvårdsläkare i Sverige lägger även mer tid per patient än läkare i övriga länder. Ett rutinbesök tar i genomsnitt 25 minuter, vilket är oförändrat sedan 2022 (24 minuter). Tiden per patient har inte förändrats för de övriga länderna heller, och följaktligen är genomsnittet detsamma (17 minuter 2022 och 18 minuter 2025). Primärvårdsläkare i Tyskland, Storbritannien och Nederländerna har i genomsnitt kortare patientbesök än de i andra länder.
Primärvårdsläkare i Sverige är alltså i lägre utsträckning nöjda med sin dagliga arbetsbelastning och tiden som de kan lägga på varje patient, trots att de har längre patientbesök och träffar färre patienter per vecka. Möjliga förklaringar till det här kan vara den fasta ersättningen till vårdcentraler, brister i kontinuiteten och det multiprofessionella arbetssättet. Sverige utmärker sig bland länderna i undersökningen genom att vårdcentralerna främst ersätts via kapitering. Länder med en rörlig ersättning per besök har starkare incitament att utföra fler och kortare läkarbesök. Den bristande kontinuiteten i svensk primärvård kan också göra att besöken tar längre tid eftersom de i högre utsträckning behöver omfatta till exempel patientens bakgrund och sjukdomshistoria. Även det multiprofessionella arbetet på vårdcentralerna i Sverige kan vara en förklaring till de längre läkarbesöken, om det framför allt är patienter med större vårdbehov som träffar läkare medan patienter med mindre vårdbehov träffar andra yrkesgrupper. Vi beskriver det här närmare i den förra rapporten om primärvårdsläkarnas upplevelse av vården (Vård- och omsorgsanalys 2023).
4.4 Tiden som läggs på administration kopplad till Försäkringskassan är ett mindre problem än tidigare
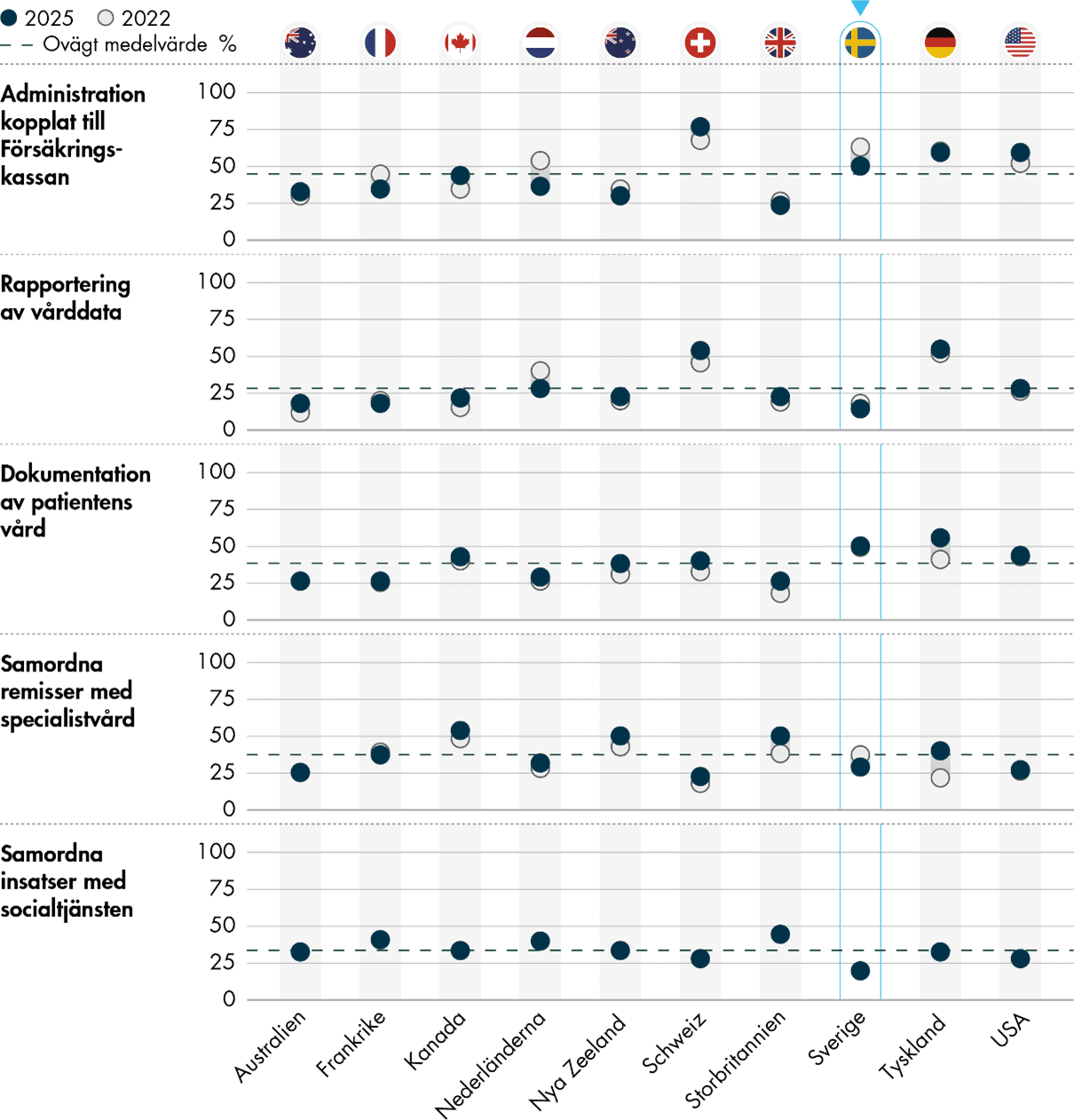
Uppföljning och administration upplevs generellt som för tidskrävande av läkarna i undersökningen. Det är vanligare att primärvårdsläkare i Sverige tycker att tiden de lägger på att dokumentera patientens vård och besök är ett stort problem jämfört med läkare i många av de andra länderna. Likaså upplever läkare i Sverige att tiden de lägger på administration kopplat till Försäkringskassan är ett större problem än läkare i många av de andra länderna, men här ser vi samtidigt en tydlig förbättring över tid. De upplever istället i mindre grad än andra att tiden de lägger på att samordna insatser med socialtjänsten är betungande, och tycker också i lägre utsträckning att de lägger problematiskt mycket tid på att samordna remisser med specialistvården, till exempel för att följa upp uteblivna svar och avslag. Likaså upplever läkare i Sverige tiden som går till att rapportera vårddata mer sällan som problematisk än läkare i de andra länderna (Figur 7).
Figur 7. Arbetsbörda kopplad till uppföljning och administration.
Figur 8. Arbetsbörda kopplad till uppföljning och administration, utveckling i Sverige sedan 2019 respektive 2022.
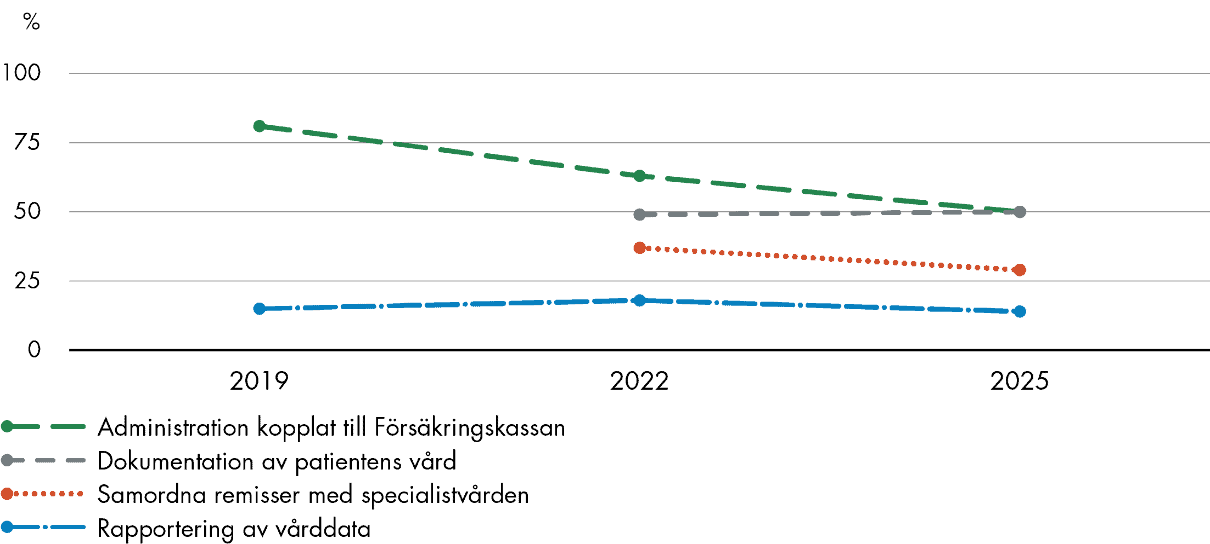
Administrativa ärenden som rör Försäkringskassan, såsom läkarintyg till sjukpenning, har ofta beskrivits som mycket tids- och resurskrävande för läkare. Flera insatser har också gjorts för att effektivera intygsprocessen i Sverige; bland annat är processen numera digitaliserad (SOU 2022:22). Resultaten från 2022 års IHP-undersökning tydde på att insatserna hade gett viss effekt, men administrationen kopplad till Försäkringskassan framstod ändå som ett betydande problem (Vård- och omsorgsanalys 2023). Nu kan vi se en ytterligare förbättring på det här området. Andelen läkare som upplever stora problem med administration av ärenden hos Försäkringskassan har successivt minskat: 81 procent 2019, 63 procent 2022, och 50 procent 2025 (Figur 8). Ändå ligger Sverige över genomsnittet som bara har minskat marginellt, från 47 procent 2022 till 45 procent 2025. I Schweiz framstår detta som ett större problem än i övriga länder. Där svarar nästan åtta av tio (77 procent) läkare att tiden som läggs på sådan administration är ett stort problem, vilket också är i linje med deras resultat 2022.
Det är vanligare att läkare i Sverige beskriver tiden som de lägger på att dokumentera patientens vård och besök, inklusive läkaranteckningar och elektronisk journalföring, som ett stort problem jämfört med läkare i många av de andra länderna. Hälften (50 procent) svarar att det är ett stort problem 2025, precis som 2022 (49 procent) när frågan ställdes för första gången (Figur 8). Sverige hade sämst resultat 2022 men 2025 har Tyskland gått om, efter en stor försämring från 41 till 56 procent.
Primärvårdsläkare i Sverige upplever i lägre utsträckning än andra tiden de lägger på att rapportera kliniska data eller vårdkvalitetsdata som problematisk, till exempel data till statliga myndigheter eller regionledning. Totalt 14 procent upplever stora sådana problem, vilket är en minskning från 18 procent 2022, men ungefär samma som 15 procent 2019 (Figur 8). Även 2019 och 2022 hade Sverige bland de bästa resultaten i undersökningen. I Tyskland och Schweiz är det ungefär hälften av läkarna som anger att de har stora sådana problem både 2022 (46 respektive 52 procent) och 2025 (55 respektive 54 procent). Nederländerna har haft en stor förbättring, från 40 procent 2022 till 28 procent 2025, medan flera länder har haft mindre försämringar. Genomsnittet är därmed oförändrat mellan 2022 (27 procent) och 2025 (28 procent).
Vi ser en generell ökning när det gäller hur läkarna upplever problem med tiden som läggs på att samordna remisser med specialistvården, till exempel för att ta hand om uteblivna svar och följa upp avslag på remisser. Genomsnittet har ökat från 32 procent 2022 till 37 procent 2025. Sveriges resultat har däremot förbättrats med 8 procentenheter sedan senaste enkäten, från 37 procent 2022 till 29 procent 2025 (Figur 8). Frågan fanns inte med i enkäten 2019.
Enbart en av fem (20 procent) primärvårdsläkare i Sverige anger att tiden som de lägger på att samordna insatser med socialtjänsten är ett stort problem. Det är ett lägre resultat än i de andra länderna, och genomsnittet motsvarar ungefär en av tre (34 procent). Storbritannien, Frankrike och Nederländerna upplever större problem på det här området, med andelar på 40–45 procent. Skillnaderna kan vara en följd av i vilken utsträckning man ägnar sig åt den här typen av samordning. Vårdcentraler i Sverige samordnar vården med socialtjänsten i väldigt liten utsträckning, medan det är vanligt i till exempel Nederländerna. Frågan är ny i undersökningen.
4.5 Stress och psykisk ohälsa på grund av arbetet är vanligare i Sverige än i de andra länderna
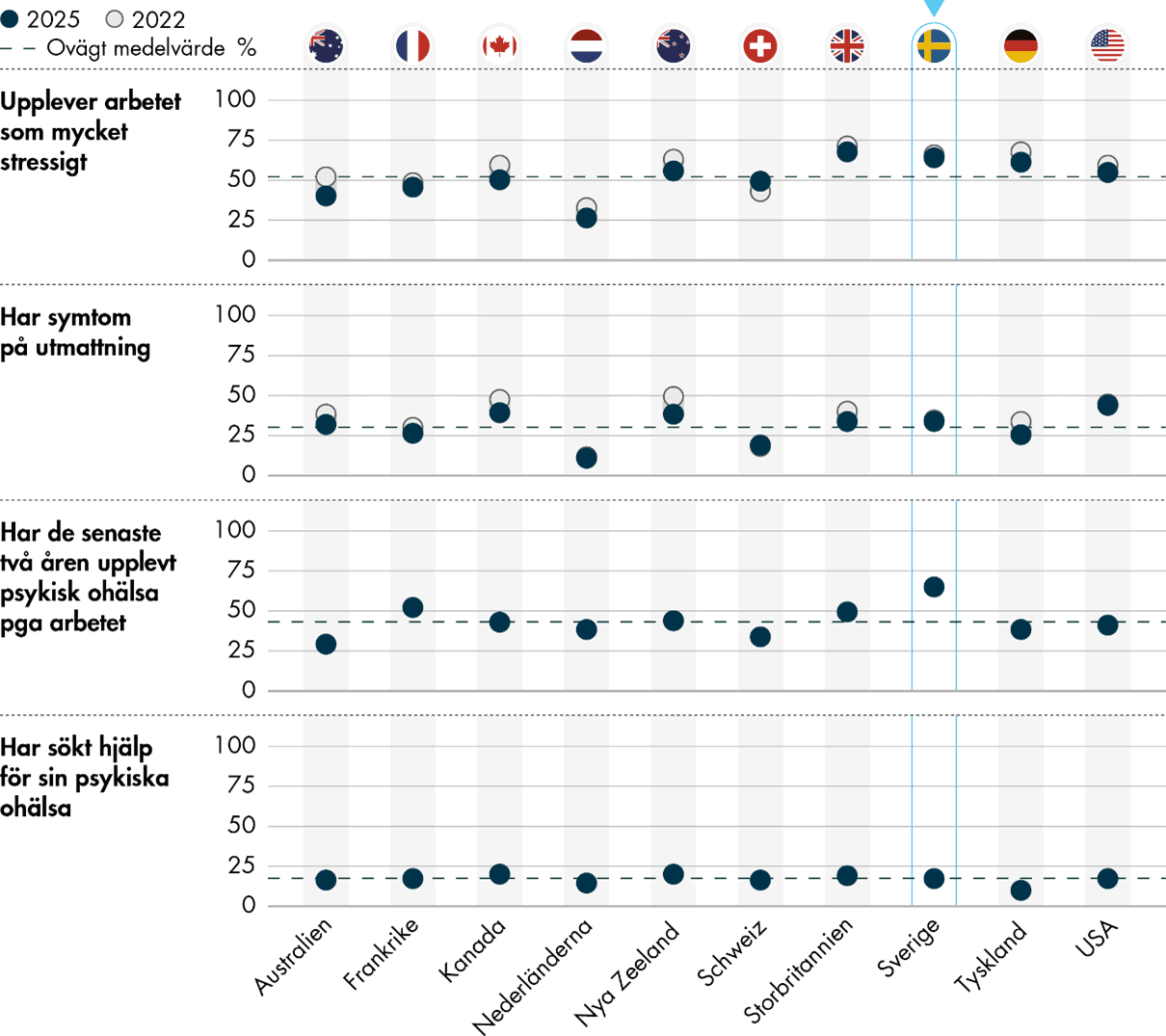
Primärvårdsläkare i Sverige rapporterar mer stress än primärvårdsläkare i andra länder i IHP-undersökningen, både i år och tidigare (Vård- och omsorgsanalys 2020, 2023). Ändå träffar primärvårdsläkare i Sverige färre patienter per vecka och har mer tid per patientbesök. Dessutom har Sverige den högsta andelen primärvårdsläkare som under de senaste två åren har upplevt psykisk ohälsa på grund av arbetet, och andelen med utmattningssymtom ligger över genomsnittet (Figur 9).
Figur 9. Stress och psykisk ohälsa på grund av arbetet.
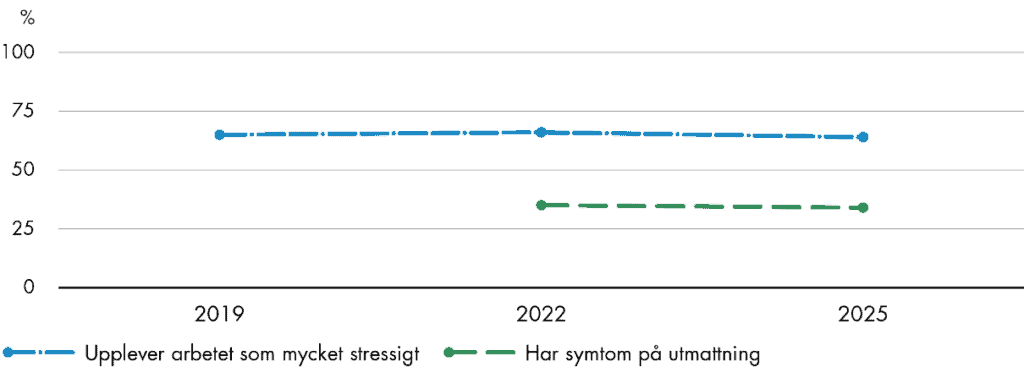
Figur 10. Stress och symtom på utmattning, utveckling i Sverige sedan 2019 respektive 2022.
Primärvårdsläkare har en stressig arbetsmiljö, både i Sverige och i många andra länder. Stress kan ha negativa konsekvenser för läkarnas hälsa, men även för vårdkvalitet och patientsäkerhet (Myndigheten för arbetsmiljökunskap 2023a).
Mer än sex av tio (64 procent) läkare i Sverige upplever arbetet som mycket eller oerhört stressigt, vilket är på ungefär samma nivå som 2022 (66 procent) och 2019 (65 procent) (Figur 10). Sverige har bland de sämsta resultaten över tid. Nederländerna hade bäst resultat både 2022 och 2025. Andelen läkare i Nederländerna med hög stress ökade visserligen från 31 procent 2019 till 33 procent 2022, men har därefter sjunkit till 26 procent 2025.
Utmattning har blivit vanligare i samhället i stort, men kan få särskilda konsekvenser för hälso- och sjukvårdspersonal, genom att till exempel öka risken för felbehandling och vårdskador (Hodkinson m.fl. 2022). En av tre (34 procent) primärvårdsläkare i Sverige bedömer att de har symtom på utmattning, liksom 2022 (35 procent) när frågan ställdes för första gången (Figur 10). Sveriges resultat är över genomsnittet (30 procent). I åtta av de deltagande länderna svarar minst en av fem primärvårdsläkare att de har symtom på utmattning i undersökningen 2025. Nederländerna har bäst resultat även på det här området, med 11 procent 2025 och 12 procent 2022. Bland primärvårdsläkare i USA, Kanada och Nya Zeeland är det vanligare med symtom på utmattning. Där svarar ungefär fyra av tio (44, 39 respektive 38 procent) att de har utmattningssymtom, vilket trots allt innebär förbättringar för USA och Kanada med 8 respektive 11 procentenheter sedan 2022. Samtidigt ser vi att inget av länderna i undersökningen har försämrat sina resultat sedan 2022, och den genomsnittliga andelen läkare med symtom på utmattning har minskat från 35 till 30 procent.
Nya frågor i enkäten gällde om läkarna under de senaste två åren har upplevt psykisk ohälsa på grund av sitt arbete, såsom ångest, nedstämdhet, ilska eller känslor av hopplöshet, liksom om de under samma tidsperiod har sökt professionell hjälp för psykisk ohälsa. Den senare frågan ställs till alla, oavsett om de upplevt psykisk ohälsa på grund av arbetet eller inte. Resultaten visar att psykisk ohälsa är betydligt vanligare bland primärvårdsläkare i Sverige än i de andra länderna. Nästan två av tre (65 procent) läkare i Sverige anser att arbetet har orsakat psykisk ohälsa, vilket är 22 procentenheter över genomsnittet (43 procent). Det är 17 procent av läkarna i Sverige som har sökt vård för psykisk ohälsa under samma tidsperiod, och det motsvarar genomsnittet i undersökningen.
För att förstå varför så många har upplevt psykisk ohälsa på grund av sitt arbete behöver man se till hur frågan är formulerad. Att uppleva ångest, nedstämdhet, ilska eller känslor av hopplöshet på grund av arbetet är en bred formulering som täcker in mer än vad vi skulle diagnostisera som psykisk ohälsa. Sådana känslor skulle kunna vara reaktioner på olika typer av problem i arbetet, exempelvis att behöva lägga mycket tid på administration med Försäkringskassan och dokumentation av patientens vård och besök, som är problem för läkare i Sverige. I Sverige finns även en lägre andel primärvårdsläkare som är nöjda med tiden per patient och den dagliga arbetsbelastningen.
Sammantaget ser vi ändå att primärvårdsläkare i Sverige sticker även ut när det gäller stress, liksom i tidigare IHP-undersökningar (Vård- och omsorgsanalys 2020, 2023). I förra rapporten lämnade vi en rekommendation om att vårdcentralerna, regionerna och regeringen behövde intensifiera arbetet med att förbättra läkarnas arbetssituation samt erbjuda stöd och hjälp till läkare som mår dåligt på grund av sitt arbete. Vi ser att de här behoven kvarstår. För att primärvården ska kunna utföra sitt uppdrag behöver man erbjuda en god arbetsmiljö så att människor vill arbeta där och dessutom väljer att stanna kvar.
4.5.1 Fördjupad analys av stress bland läkare i Sverige
I det här avsnittet fördjupar vi analysen av hög stress bland primärvårdsläkare i Sverige, och de samband vi ser med bakgrundsvariabler hos läkaren och den vårdcentral hen arbetar på när vi tar hänsyn till flera faktorer samtidigt.
Resultaten visar att kvinnliga läkare och läkare i åldern 35–44 år rapporterar hög stress i större utsträckning än andra. Läkare som arbetar på vårdcentraler med många listade patienter per heltidstjänst är också mer stressade. Möjlighet till professionell utveckling är förknippat med mindre stress, liksom att vara nöjd med tiden per patient, den dagliga arbetsbelastningen och tiden som läggs på administration.
Kvinnliga läkare och yngre läkare rapporterar högre stress
Vår analys visar att kön och ålder samvarierar med stress. Kvinnliga primärvårdsläkare upplever att arbetet är mycket eller oerhört stressigt i högre utsträckning än männen, liksom läkare i åldern 35–44 år jämfört med övriga åldersgrupper. Dessa resultat ligger i linje med tidigare studier som visar att kvinnliga läkare, yngre läkare och läkare med kortare arbetslivserfarenhet upplever sämre arbetsmiljö än andra grupper (Myndigheten för arbetsmiljökunskap 2023a). Läkarens yrkesroll (specialistläkare, AT, ST eller övriga läkare) visade däremot inget samband med upplevd stress i vår analys.
Hög arbetsbelastning är kopplad till hög stress
Vi har även analyserat ett antal förutsättningar på vårdcentralen som kan ha betydelse för stress, och ser bland annat att läkare på vårdcentraler med fler listade patienter per heltidstjänst är mer stressade än de på vårdcentraler med färre patienter per heltidstjänst. Analysen omfattade också tiden som läkaren kan lägga per patient, eftersom det kan påverka hur nöjda allmänläkare är med sin arbetssituation (Myndigheten för arbetsmiljökunskap 2023b). Vi såg dock inget samband mellan tid i patientmötet och upplevd stress.
Höga krav i kombination med bristande resurser i arbetet ökar risken för ohälsa (Myndigheten för arbetsmiljökunskap 2023b). Många specialister i allmänmedicin väljer att arbeta utanför primärvården, och enbart 73 procent är sysselsatta på vårdcentralerna (Socialstyrelsen 2023). Arbetsbelastningen blir följaktligen högre för de läkare som arbetar i verksamheterna, och många läkare upplever att de inte kan göra ett bra arbete för sina patienter (Sveriges läkarförbund 2025). Bristen på resurser och personal innebär i förlängningen att man saknar förutsättningar för att nå målet om en stärkt primärvård, i enlighet med omställningen till en god och nära vård (Socialstyrelsen 2025; Vård- och omsorgsanalys 2025a).
Nöjdhet skyddar mot stress
Många läkare upplever att tid som borde användas för patientarbete i stället går till administration och byråkrati (Sveriges läkarförbund 2021). Vi har analyserat hur upplevd stress samvarierar med läkarens nöjdhet med tiden per patient, den dagliga arbetsbelastningen och tiden som läggs på administration. Resultaten visar en lägre andel med hög stress bland läkare som är mer nöjda med dessa aspekter.
Möjlighet till professionell utveckling är en skyddsfaktor mot stress
Möjlighet till professionell utveckling verkar skydda mot stress. Det såg vi i förra IHP-undersökningen till primärvårdsläkare, då enkäten hade en fråga om läkarna upplevde att de fick tillräckligt med fortbildning (Vård- och omsorgsanalys 2023). Professionell utveckling framstår som viktig för stressupplevelsen även i årets undersökning. Andelen som anger att de är mycket eller oerhört stressade är mindre bland primärvårdsläkare som lägger mer tid på professionell utveckling.
Antalet professioner på vårdcentralen samvarierar inte med stress
Ett välfungerande samarbete mellan olika professioner, exempelvis i team, kan både öka kontinuiteten och effektiviteten i vården, men även göra arbetet mer attraktivt (Socialstyrelsen 2022). I analysen har vi därför inkluderat antalet professioner på vårdcentralen som en möjlig skyddsfaktor mot stress. Resultaten visar dock inget samband mellan antalet professioner och läkarnas upplevda stress.
Socioekonomiska förutsättningar och vårdcentralens driftsform samvarierar inte med stress
Patienter i områden med socioekonomiska utmaningar har generellt större vårdbehov än andra, samtidigt som vårdcentraler i de här områdena har större läkarbrist och svårare att rekrytera personal (Vård- och omsorgsanalys 2025a). I vår analys av IHP-undersökningen kan vi däremot inte identifiera något samband mellan områdets socioekonomiska förutsättningar och läkarnas upplevda stress. En möjlig förklaring är att vårdcentraler delvis kompenseras för socioekonomiska utmaningar genom ersättningssystemet, och att vårdcentralernas patientunderlag inte nödvändigtvis speglar befolkningen i närområdet.
Vi har även analyserat om vårdcentralens driftsform har betydelse för upplevelsen av stress. Privata vårdcentraler som inte tillhör en koncern eller ett större företag har till exempel både högst läkarbemanning och bäst resultat för patientnöjdhet enligt Läkarförbundets (2025) bemanningsenkät. Vi kunde dock inte påvisa något samband mellan driftsform och stress, men det kan bero på att vi inte har kunnat separera privata mindre aktörer från större koncerner.
4.6 För många patienter eller patienter med komplexa behov är en vanlig anledning till att läkare i Sverige blir utmattade
Tidskrävande administrativa arbetsuppgifter är den vanligaste orsaken till utmattningssymtom bland primärvårdsläkarna i IHP-länderna. Det framgår när läkare med utmattningssymtom för första gången har fått ange vad de ser som den främsta orsaken, utifrån ett antal förangivna svarsalternativ. En annan vanlig orsak är att man har för många patienter, eller patienter med komplexa behov, och där har Sverige sämre resultat än övriga länder. Brist på uppskattning är däremot en ovanlig orsak till utmattningssymtomen, och här har Sverige bättre resultat än övriga (Figur 11).
Figur 11. Främsta orsakerna till utmattningssymtom.
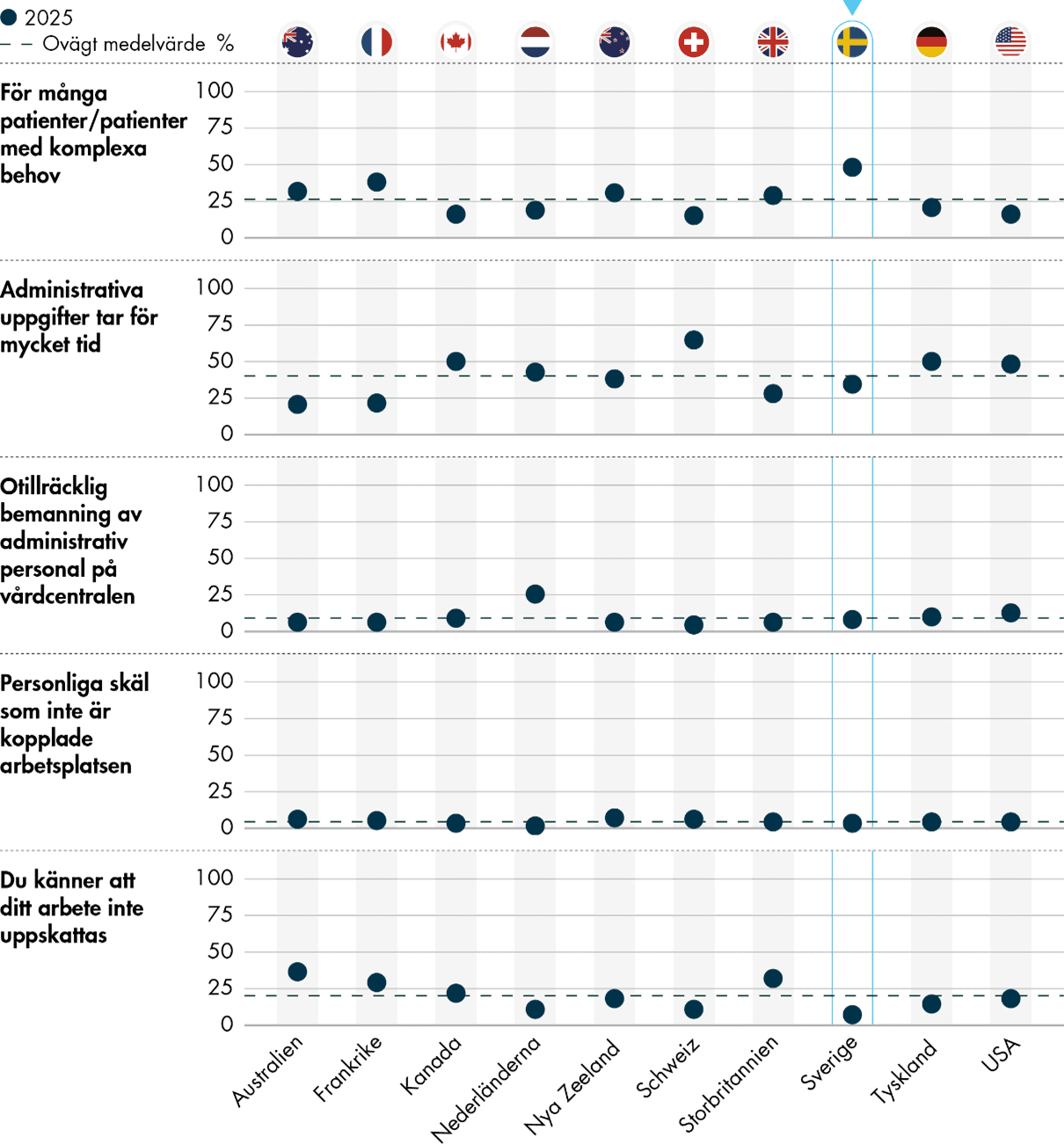
Primärvårdsläkare i Sverige upplever i högre utsträckning än andra att deras utmattningssymtom framför allt orsakas av att de har för många patienter, eller patienter med komplexa behov. Ungefär hälften (48 procent) anger det som främsta orsaken, medan genomsnittet bara är en av fyra (26 procent). Det kan vara ett uttryck för att läkare i Sverige känner sig underbemannade trots att de har mer tid per patient och träffar färre patienter per vecka än läkare i andra länder, vilket bekräftas i fritextsvaren i undersökningen.
Att administrativa uppgifter tar för mycket tid är den vanligaste anledningen till utmattningssymtom totalt sett i undersökningen. I genomsnitt fyra av tio (40 procent) svarar att det är den främsta orsaken. Sveriges resultat ligger under genomsnittet, med 35 procent. Det är stor spridning mellan länderna: från 65 procent i Schweiz till 21 och 22 procent i Australien respektive Frankrike.
Otillräcklig bemanning av administrativ personal är ingen stor anledning till utmattning totalt sett. I Sverige är det 8 procent som svarar att det är främsta anledningen, vilket är på samma nivå som genomsnittet (9 procent). I Nederländerna är det däremot en av fyra (25 procent) som beskriver otillräcklig bemanning av administrativ personal som den främsta orsaken.
Få läkare i Sverige svarar att deras utmattningssymtom framförallt beror på att deras arbete inte uppskattas, och här sticker Sverige ut på ett positivt sätt. Det är enbart 7 procent av läkarna i Sverige som anger det som främsta anledningen, vilket är lägst i undersökningen och långt under genomsnittet på 20 procent. Det är en vanligare orsak i Australien (36 procent), men även i Storbritannien (32 procent) och Frankrike (29 procent).
Personliga skäl som inte är kopplade till arbetsplatsen är genomgående en ovanlig orsak. I Sverige anger 3 procent av läkarna det svarsalternativet, och genomsnittet för länderna är 4 procent.
Anställda i vård och omsorg vittnar generellt om hög arbetsbelastning, och detsamma gäller utbildningssektorn (Arbetsmiljöverket 2025). IHP-resultatet från primärvårdsläkarna liknar i stor utsträckning resultatet från en internationell studie om yrkesvardagen inom förskolan (Skolverket 2025). Likheterna gäller förekomsten av stress i arbetet, andel med planer på att sluta och orsakerna till stress och utmattning. Undersökningen visar att över 90 procent är nöjda med sitt yrke inom förskolan, men hälften anger att de är ganska eller mycket stressade i sitt arbete, och fyra av tio svarar att det är troligt eller mycket troligt att de inom fem år har lämnat förskolesektorn. Det är framför allt de stora barngrupperna som skapar hög stress (Skolverket 2025).
5 Vård på distans och digitala verktyg
I det här kapitlet presenterar vi resultaten som rör vård på distans, primärvårdsläkarnas användning av digitala verktyg för att dela information och patienters möjligheter att använda digitala verktyg i vården. Det handlar om i vilken utsträckning primärvårdsläkarna i de olika länderna gör digitala patientbesök, men även om läkarnas erfarenheter av att ge vård på distans. Kapitlet berör även hur primärvården använder digitala verktyg för informationsutbyte med andra vårdgivare och hur patienterna kan göra vårdärenden digitalt. Utöver det, presenterar vi ett nytt område i årets undersökning som handlar om i vilken utsträckning vårdcentralerna använder AI, och i så fall för vilka arbetsuppgifter. Vi analyserar även hur användning av AI på vårdcentraler i Sverige samvarierar med olika bakgrundsfaktorer bland både läkarna och vårdcentralerna. Detta är våra sammanfattade resultat:
- Digitala patientbesök är ovanligt bland läkarna i undersökningen.
- Läkare i Sverige har sämre erfarenheter av digitala patientbesök än läkare i många av de andra länderna.
- Sverige har goda förutsättningar för digitalt informationsutbyte med andra vårdgivare.
- Det är vanligt att patienter i Sverige kan göra vårdärenden digitalt.
- Sveriges användning av AI motsvarar genomsnittet i undersökningen.
- AI används främst för anteckningar och dokumentation.
5.1 Digitala patientbesök är ovanligt bland läkarna i undersökningen
Läkarna får ange hur stor andel av sina patientbesök som de genomför fysiskt, via telefon (samtal eller textmeddelanden) och över video, under en typisk arbetsvecka. Vård på distans ökade under covid-19-pandemin, men videobesök är ovanligt bland läkarna i IHP-länderna, både 2025 och 2022. I Sverige är telefonbesök vanligare än i många av de andra länderna, och fysiska besök lite mindre vanliga (Figur 12).
Figur 12. Andel besök fördelat på olika former.
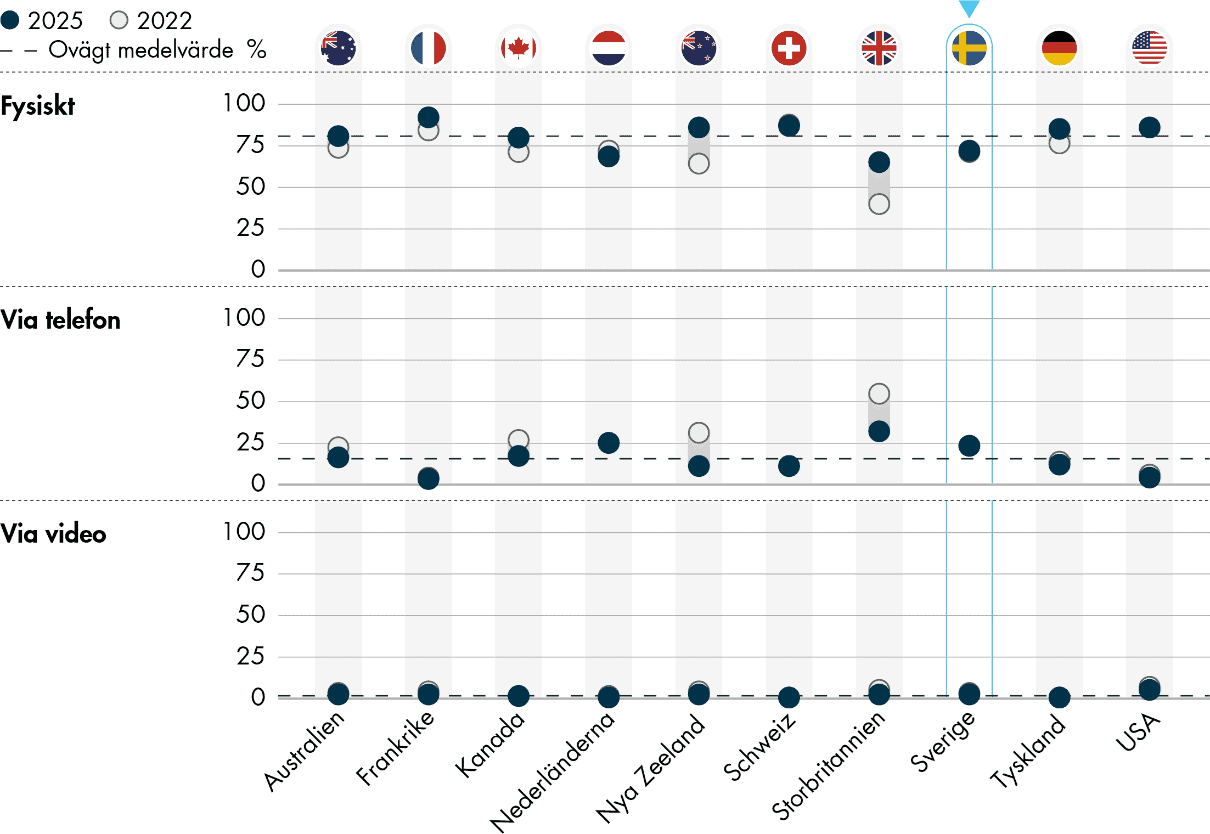
Fysiska läkarbesök är vanligast bland primärvårdsläkarna i undersökningen, och andelen har ökat från i genomsnitt 73 procent 2022 till i genomsnitt 81 procent 2025. Frågan fanns inte med 2019 så vi kan inte jämföra längre bakåt i tiden, men ökningen skulle kunna förklaras av förändringar till följd av covid-19-pandemin som sedan börjat gå tillbaka.
Storbritannien var ett undantag 2022, där 55 procent av besöken utfördes över telefon. Det var då vanligare än fysiska besök. Sedan dess har telefonbesöken minskat i både Nya Zeeland och Storbritannien, medan andelen fysiska besök har ökat mycket i båda länderna. I Nya Zeeland har andelen fysiska besök ökat från 72 procent 2022 till 86 procent 2025, och i Storbritannien från 40 till 65 procent. I Sverige är 73 procent av besöken fysiska under en typisk arbetsvecka, vilket är en liten ökning från 71 procent 2022. Men i flera av de andra länderna har de fysiska besöken alltså ökat mer.
Telefonbesöken har minskat bland länderna i undersökningen, från i genomsnitt 22 procent under en typisk arbetsvecka 2022 till 15 procent 2025. I Frankrike och USA är det ovanligt med telefonbesök (6 procent eller mindre både 2022 och 2025) medan det är vanligare i Storbritannien (55 procent 2022 och 32 procent 2025). Primärvårdsläkarna i Sverige gör knappt ett av fyra besök per telefon (24 procent 2022 och 23 procent 2025).
IHP-enkäten går bara ut till primärvårdsläkare som arbetar på en fysisk vårdcentral, och de helt digitala utförarna omfattas alltså inte av undersökningen. När frågorna ställdes för första gången 2022 hade samtidigt även den ordinarie primärvården i Sverige gjort en omfattande omställning till videomöten på grund av covid-19-pandemin (Socialstyrelsen 2021). Digitala primärvårdsbesök hade dock börjat öka tidigare än så, framför allt på grund av att de nationella digitala vårdgivare som i början verkade vid sidan av det ordinarie primärvårdsutbudet slöt avtal med allt fler regioner (Vård- och omsorgsanalys 2022a).
Andelen videobesök är låg i undersökningens samtliga länder (i genomsnitt 3 procent 2022 och 2 procent 2025). I Sverige gjorde primärvårdsläkarna 3 procent av besöken över video i 2025 års undersökning, jämfört med 4 procent 2022. USA har en något högre användning av videobesök än övriga länder, med 6–7 procent av besöken under en typisk arbetsvecka.
5.2 Läkare i Sverige har sämre erfarenheter av digitala patientbesök än läkare i många av de andra länderna
Primärvårdsläkarna får svara på hur de upplever det att ge vård på distans, samt hur de anser att vård på distans har påverkat vårdens tillgänglighet för deras patienter och om det har ökat deras förskrivning av antibiotika. Primärvårdsläkarna i Sverige har sämre erfarenheter av digitala vårdbesök än läkare i många av de andra länderna, men Tyskland ligger genomgående allra lägst i undersökningen på det här området. I Sverige upplever en låg andel att digitala vårdbesök har ökat förskrivningen av antibiotika (Figur 13). Resultaten för 2025 är inte jämförbara med 2022 eftersom flera av länderna har ändrat definitionen av digital vård. Dessutom tillkom svarsalternativet ”varken nöjd eller missnöjd” för frågan om läkarnas nöjdhet med att ge vård på distans, vilket begränsar jämförbarheten bakåt.
Figur 13. Erfarenheter av digitala vårdbesök.
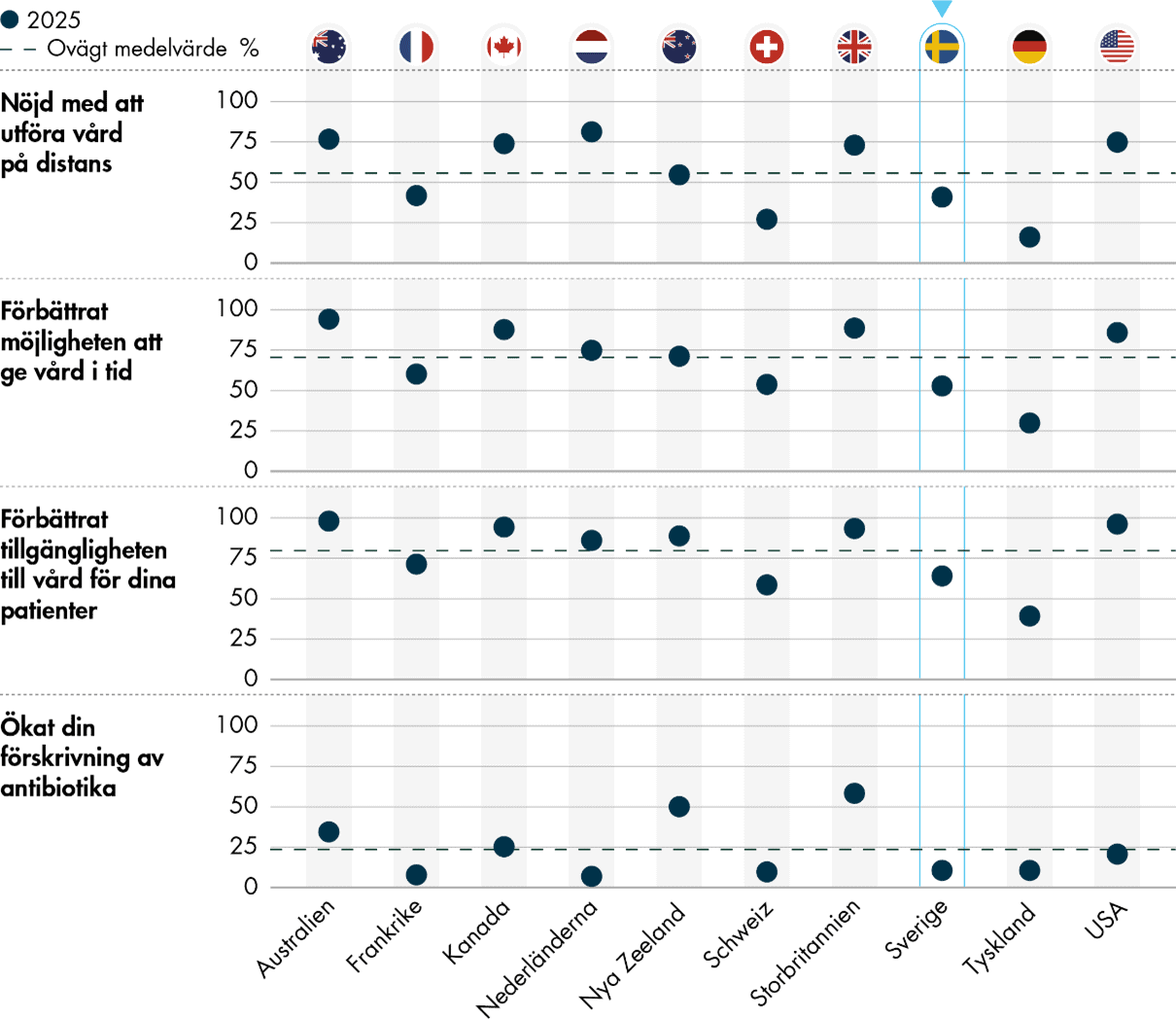
I genomsnitt svarar över hälften (56 procent) av läkarna i undersökningen att de är nöjda med att utföra vård på distans, men i flera av länderna är andelen över 70 procent. Australien ligger högst med 77 procent. I Sverige är andelen 41 procent, men Tyskland ligger klart lägst där bara 16 procent av läkarna är nöjda med att ge distansvård.
Generellt upplever läkarna att distansvård har förbättrat möjligheterna att ge vård i tid, i genomsnitt sju av tio (70 procent) 2025. I Sverige är motsvarande bara drygt hälften (53 procent). I Tyskland anser enbart 30 procent att distansvård har förbättrat möjligheterna, vilket är markant lägre än övriga.
I genomsnitt åtta av tio (79 procent) menar att vård på distans har förbättrat tillgängligheten till vård för deras patienter, som svar på en ny fråga i undersökningen 2025. Även här ligger Sverige under genomsnittet, med 64 procent. Tysklands resultat är enbart 39 procent vilket avviker från de övriga.
I Storbritannien och Nya Zeeland upplever läkarna i hög utsträckning (58 respektive 50 procent) att distansvård har ökat deras förskrivning av antibiotika. I Sverige är andelen 11 procent, vilket är på samma nivå som Tyskland (11 procent) och Schweiz (10 procent). Frankrike och Nederländerna ligger under 10 procent. Genomsnittet för länderna i undersökningen är 24 procent.
5.3 Sverige har goda förutsättningar för digitalt informationsutbyte med andra vårdgivare
Digitalisering kan öka kvaliteten och jämlikheten i vården, men även bidra till att resurserna används mer effektivt. Säker och snabb informationsdelning är en del i detta (SKR 2025a). I enkäten får läkarna ange om de kan utbyta information elektroniskt med vårdgivare utanför den egna vårdcentralen. Frågorna gäller patientens journal, laboratorietester och diagnostiska tester, läkemedelslista och remisser till den specialiserade vården. En annan fråga gäller om läkaren på elektronisk väg kan utbyta råd och erfarenheter med andra vårdgivare eller specialister utanför den egna vårdcentralen. Sveriges resultat ligger strax över genomsnittet för alla enkätfrågor som berör digitalt informationsutbyte med andra vårdgivare (Figur 14).
Figur 14. Digitalt informationsutbyte.
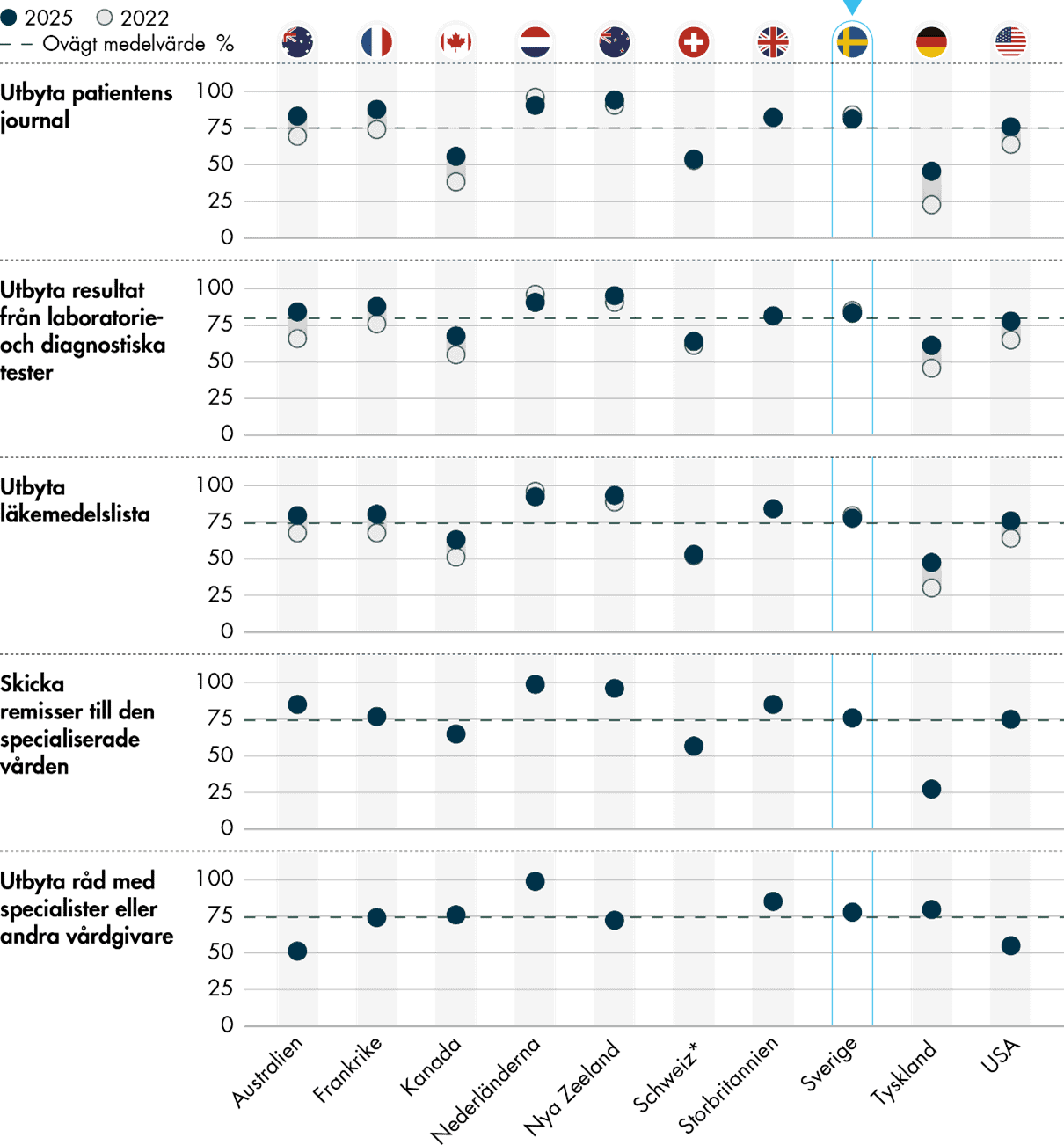
* Alla frågor har inte ställts.
Nederländerna och Nya Zeeland har generellt högst resultat på frågorna om digitalt informationsutbyte. Även primärvården i Sverige har goda förutsättningar för att utbyta information digitalt, och resultaten är genomgående över genomsnittet.
Åtta av tio (81 procent) primärvårdsläkare i Sverige kan utbyta patientjournaler digitalt, vilket är över genomsnittet för länderna i undersökningen (75 procent), men en minskning från 84 procent 2022.
Drygt åtta av tio (83 procent) kan utbyta laboratorietester och diagnostiska tester digitalt. Även det är över genomsnittet (79 procent), men en minskning med två procentenheter sedan 2022 (85 procent).
Knappt åtta av tio (78 procent) kan utbyta en lista över alla läkemedel som en patient tar, inklusive läkemedel som ordinerats av andra läkare, på digital väg. Det är oförändrat sedan 2022 (79 procent) och över genomsnittet vid båda tillfällena (68 procent 2022 och 74 procent 2025).
Tre av fyra (76 procent) primärvårdsläkare i Sverige kan skicka digitala remisser till den specialiserade vården. Det är ungefär lika vanligt (78 procent) att på elektronisk väg kunna utbyta råd och erfarenheter med andra vårdgivare och specialister utanför den egna vårdcentralen. Genomsnittet är 74 procent. De här frågorna är nya i undersökningen.
5.4 Vanligt att patienter i Sverige kan göra vårdärenden digitalt
Läkarna får svara på om deras vårdcentral erbjuder patienterna möjlighet att göra vårdärenden digitalt. I Sverige finns generellt större möjligheter att använda digitala verktyg för sina vårdärenden, liksom i Nederländerna (Figur 15). Digitala verktyg i kontakten med vården kan öka tillgängligheten för patienterna, men kan också ge sämre tillgänglighet för patienter med sämre förutsättningar för att nyttja dessa, om andra kontaktvägar försvinner (Internetstiftelsen 2025).
Figur 15. Möjligheter att göra vårdärenden digitalt.
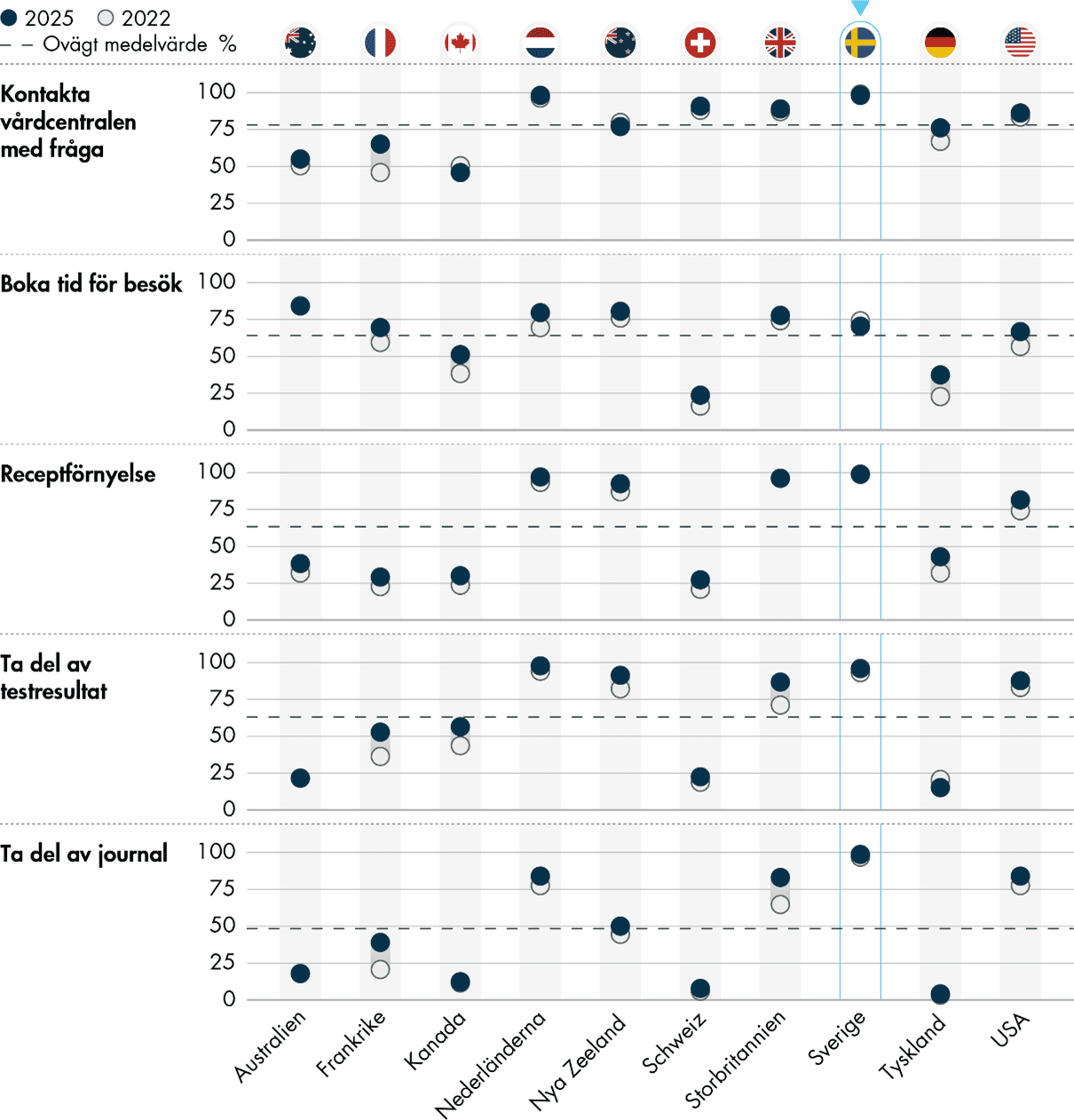
Nästan alla (96–99 procent) primärvårdsläkare i Sverige svarar att deras vårdcentral erbjuder patienterna möjlighet att använda en säker webbplats, till exempel 1177, för att ta upp en medicinsk fråga eller ett medicinskt problem, lämna förfrågningar om receptförnyelse, ta del av testresultat och ta del av sina journaler. Det är bland de högsta resultaten i undersökningen. Genomsnittet är 78 procent när det gäller att kontakta vårdcentralen med en fråga digitalt, 63 procent för att förnya recept och ta del av testresultat, och 48 procent för att ta del av sina journaluppgifter.
Vi ser en kraftig ökning av vårdcentraler i Sverige som erbjuder möjlighet att ta del av testresultat digitalt, framför allt mellan 2019 (77 procent) och 2022 (93 procent). Möjligheten att boka besök digitalt har dock minskat kraftigt sedan 2019 (87 procent). I 2025 års undersökning svarar sju av tio (70 procent) att deras vårdcentral erbjuder den tjänsten, vilket är något lägre än 2022 (74 procent). Sveriges resultat är trots detta över genomsnittet för länderna i undersökningen 2025 (64 procent). I befolkningen är det däremot bara 42 procent som har kommunicerat digitalt med sin vårdcentral och 72 procent som har tagit del av journaluppgifter eller andra hälsouppgifter digitalt, vilket tyder på att många inte utnyttjar de digitala möjligheterna (Vård- och omsorgsanalys 2024).
5.5 Sveriges användning av AI motsvarar genomsnittet i undersökningen
Användning av AI inom hälso- och sjukvården är ett forskningsområde under utveckling och det finns ännu ett stort glapp mellan forskningen och de praktiska tillämpningarna (Research Institute of Sweden 2026). Det pågår mycket forskning för att göra AI till en både säker och användbar del av hälso- och sjukvården (Karolinska Institutet 2026). RISE (2026) menar samtidigt att forskningen behöver gå fortare framåt. Viktiga aspekter är till exempel hur systemen kan bli tillräckligt stabila för att hantera till exempel korrupta data eller cyberattacker. Även snedvridna data kan göra att modellerna blir partiska, och här betonar RISE (2026) vikten av transparens och av att förstå vad som ligger bakom resultaten.
Primärvårdens användning av AI är ett nytt område i IHP-undersökningen. Läkarna får bland annat svara på om deras vårdcentralerna använder AI i någon form, till exempel för kliniska, administrativa eller andra uppgifter.
Figur 16. Användning av AI.
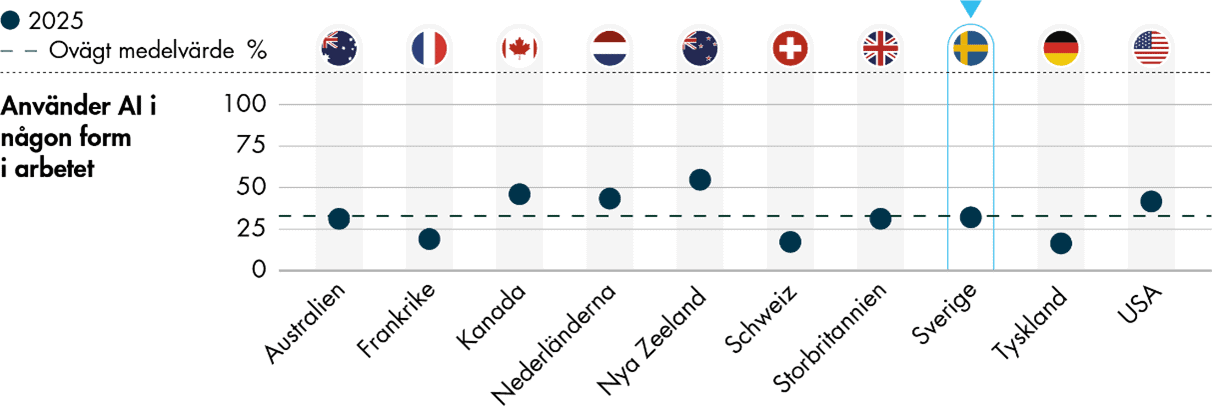
Det varierar i vilken utsträckning primärvården i de olika länderna använder AI i arbetet. I Nya Zeeland svarar över hälften (55 procent) att deras vårdcentral använder AI i någon form. I Tyskland, Schweiz och Frankrike är andelen enbart 16–19 procent. I Sverige svarar en av tre primärvårdsläkare (32 procent) att deras vårdcentral använder AI i någon form, och det är på samma nivå som genomsnittet i undersökningen (33 procent) (Figur 16).
5.5.1 Fördjupad analys av användning av AI i primärvården i Sverige
I det här avsnittet fördjupar vi oss i AI-användningen på svenska vårdcentraler. Vi analyserar effekten av olika bakgrundsfaktorer på om vårdcentralerna använder AI i arbetet, när vi tar hänsyn till flera faktorer samtidigt. Det ger en bild av vilka faktorer som verkar göra att vårdcentralerna använder AI, även om det kan förändras i takt med att området utvecklas framöver. Resultaten kan också jämföras med befolkningens uppfattning om AI-användning i vården, i kommande IHP-undersökning.
Analysen visar att det är vanligare att använda AI på vårdcentraler i Stockholm, på vårdcentraler i privat regi och på större vårdcentraler. Men även faktorer som rör läkaren samvarierar med vårdcentralens användning av AI. Äldre och manliga läkare svarar i lägre utsträckning att vårdcentralen där de arbetar använder AI, jämfört med yngre och kvinnor. Vi kan inte utesluta att detta beror på att läkarna svarat utifrån sin egen användning av AI snarare än vårdcentralens.
Vårdcentraler i Stockholm använder AI i högre utsträckning
Fem regioner, däribland Stockholm och Västra Götaland, står för över 60 procent av alla AI-initiativ i vården, enligt en kartläggning av AI Sweden (2025). De menar vidare att den ojämna regionala spridningen på sikt kan ge allt större skillnader i vårdkvalitet över landet och ökad risk för ojämlik vård (AI Sweden 2025). Vår analys visar på samma sätt att läkare i Stockholm (sjukvårdsregion Stockholm-Gotland) i högre utsträckning svarar att deras vårdcentral använder AI i arbetet, än läkare i de andra sjukvårdsregionerna.
Privata och större vårdcentraler använder AI i högre utsträckning
Vårdcentralens driftsform kan påverka förutsättningarna för att införa nya system i verksamheten, såsom AI-verktyg. Capio (2025) har exempelvis breddinfört ett AI-verktyg för journaldokumentation för att minska den administrativa bördan för läkarna och förbättra arbetsmiljön. Vår analys visar på samma sätt att läkarna på privata vårdcentraler i högre utsträckning svarar att verksamheten använder AI.
Antalet listade patienter är ett mått på vårdcentralens storlek, som kan påverka både möjligheterna och den potentiella nyttan av att använda AI i arbetet. Analysen visar också att vårdcentraler med fler listade patienter använder AI i högre utsträckning än de med färre listade, men det finns fler möjliga förklaringar till det här sambandet.
Äldre manliga läkare arbetar mer sällan på vårdcentraler som använder AI
Äldre personer använder generellt digitala verktyg i lägre utsträckning än yngre. Många äldre använder internet i samma utsträckning som yngre, men andelen icke-användare ökar med stigande ålder. Tre av tio svenskar över 75 år använder inte internet, visar en rapport från Internetstiftelsen (2023). Ålderns betydelse syns också i IHP-undersökningen. Läkare som är 65 år eller äldre svarar i lägre utsträckning att de arbetar på en vårdcentral där man använder AI i arbetet, jämfört med läkare i åldern 35–44 år. Likaså visar analysen att en lägre andel män arbetar på vårdcentraler som använder AI. Det säger emot tidigare resultat om att män generellt använder AI mer än kvinnor, och också är mer positiva till det (Internetstiftelsen 2025). Frågan avser i vilken utsträckning vårdcentralen använder AI i arbetet, och även om varken ålder eller kön är kopplade till vårdcentralen så går det inte att utesluta att läkarna har svarat utifrån sin egen användning. En annan förklaring kan vara att yngre läkare i högre utsträckning än äldre väljer att arbeta på vårdcentraler som använder AI.
5.6 AI används främst för anteckningar och dokumentation
Primärvårdsläkarna som svarar att deras vårdcentral använder AI, får ange utsträckningen för ett antal fördefinierade arbetsuppgifter. Vi presenterar hur stora andelar som vanligtvis eller ofta använder AI för olika typer av uppgifter. Läkarna använder framförallt AI för anteckningar och dokumentation. Primärvården i Nya Zeeland har generellt en högre användning av AI i arbetet, men resultaten är i linje med övriga länders när det gäller i vilken utsträckning man använder AI för olika typer av arbetsuppgifter (Figur 17).
Figur 17. Användning av AI för olika arbetsuppgifter.
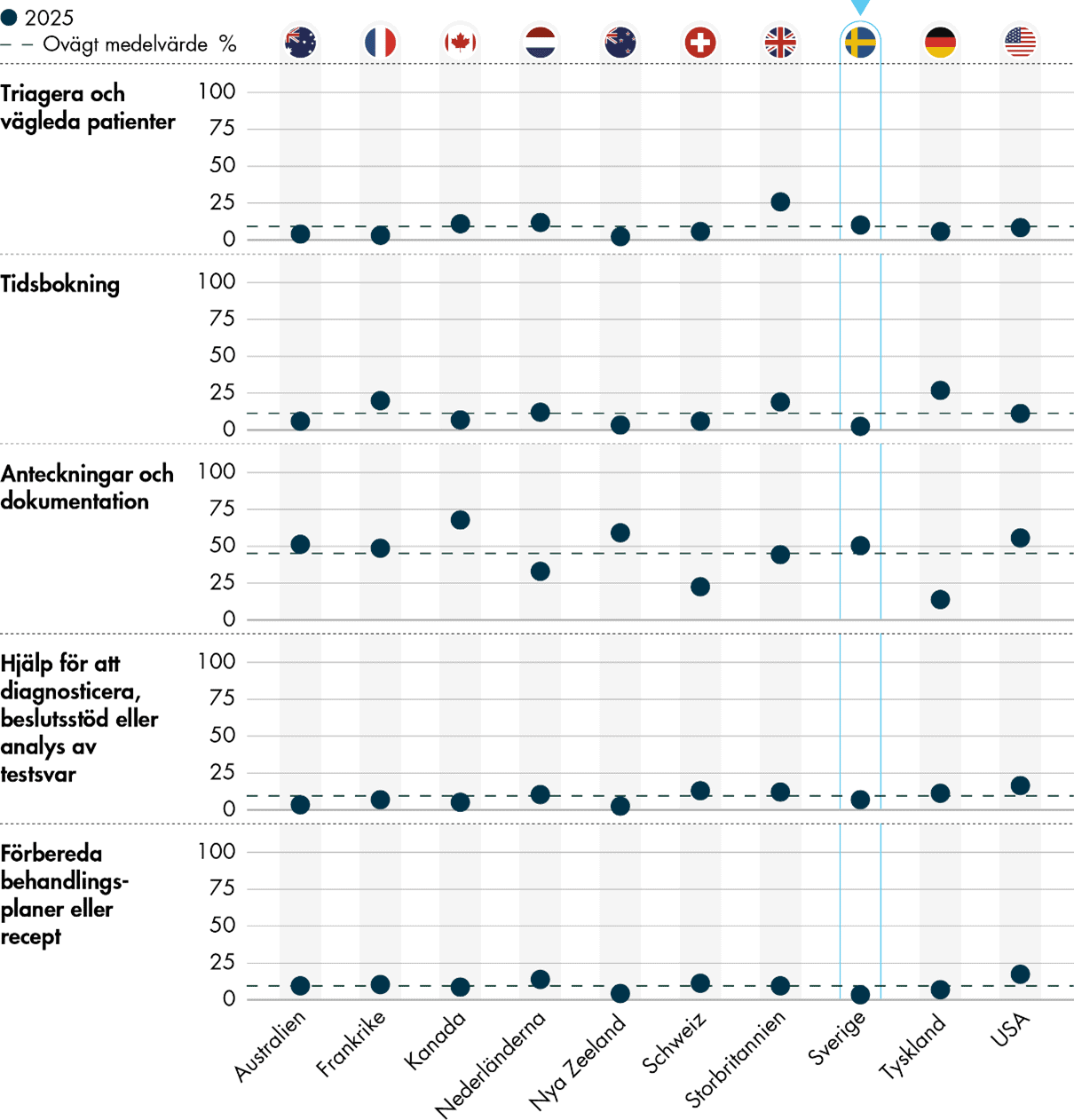
Det är vanligast att använda AI för anteckningar och dokumentation. I genomsnitt 45 procent av de som svarar att deras vårdcentral använder AI, gör det vanligtvis eller ofta för att anteckna och dokumentera. I Sverige är andelen 50 procent. En svensk kartläggning bekräftar att effektivisering av administrativa processer för svensk vård är ett stort område för AI (AI Sweden 2025).
I Kanada är det nästan sju av tio (68 procent) som vanligtvis eller ofta använder AI för anteckningar och dokumentation, och i Tyskland bara 14 procent. I Tyskland är det i stället vanligare att använda AI för tidsbokning.
Bland primärvårdsläkare på vårdcentraler som använder AI anger drygt en av fyra (27 procent) att man vanligtvis eller ofta gör det för att boka tider. I Sverige är andelen bara 2 procent, vilket är lägst i undersökningen tillsammans med Nya Zeeland (3 procent). Genomsnittet är 11 procent.
I Storbritannien är det vanligare att använda AI för att triagera och vägleda patienter än i övriga länder. Drygt en av fyra (27 procent) läkare på vårdcentraler i Storbritannien som använder AI, anger att man vanligtvis eller ofta gör det för att triagera och vägleda patienter i vården. Det är ett mycket högre resultat än för övriga länder. Genomsnittet är 9 procent, vilket motsvarar Sveriges resultat (10 procent).
Det varierar mindre mellan länderna om man vanligtvis eller ofta använder AI för att få hjälp med att ställa diagnoser, som kliniskt beslutsstöd eller för att tolka testresultat, eller för att förbereda behandlingsplaner eller recept. Genomsnittet är 9 procent för båda användningsområdena. Andelen är högre i USA, där 16–17 procent av läkarna arbetar på vårdcentraler som ofta eller vanligtvis använder AI för att få hjälp med att ställa diagnoser, som kliniskt beslutsstöd eller för att tolka testresultat, eller för att förbereda behandlingsplaner eller recept. Bland primärvårdsläkarna i Sverige svarar 7 procent att deras vårdcentral vanligtvis eller ofta använder AI som stöd för diagnostisering, som kliniskt beslutsstöd eller för att tolka testresultat, och 3 procent för att förbereda behandlingsplaner eller recept.
6 Vård och omsorg om personer med långvarigt vårdbehov
I det här kapitlet presenterar vi resultaten som berör vård och omsorg om personer med långvarigt vårdbehov, för vilka även samordning är en viktig aspekt. Vården för personer med långvarigt vårdbehov handlar dels om hur väl förberedd vårdcentralen är på att möta sådana patientgrupper, och anledningar till att vårdcentraler inte är förberedda, dels om i vilken utsträckning vårdcentraler använder strukturerade och proaktiva arbetssätt i vården till patienter med kronisk sjukdom. Vi analyserar vad som samvarierar med att vårdcentraler i Sverige är förberedda på att ge vård till patienter med psykisk ohälsa och patienter med kronisk sjukdom såsom KOL, diabetes och hjärt-kärlsjukdom.
Patienter med någon kronisk sjukdom eller andra långvariga vårdbehov har ofta kontakt med flera delar av vården, och ibland även med omsorgen. Därför kan samordning vara särskilt viktigt för de här patienterna. Samordning analyserar vi utifrån frågor om i vilken utsträckning vårdcentralen samordnar information med den specialiserade vården, sjukhusvården, kommunen och andra vård- och omsorgsgivare, och genom generella frågor om i vilken utsträckning vårdcentralen samordnar vården med andra delar av vården och med omsorgen. Vi analyserar även vad som samvarierar med att vårdcentraler i Sverige ofta samordnar vården med andra delar av vården, utifrån bakgrundsvariabler som är kopplade till läkaren och till vårdcentralen. Detta är våra sammanfattade resultat:
- I Sverige är vårdcentralerna mindre förberedda på att ge vård för kroniska sjukdomar än i övriga länder.
- Brist på kunskap och administrativ personal är vanliga anledningar till att svenska vårdcentraler inte är förberedda.
- Det är ovanligt att vårdcentraler i Sverige tar fram en vårdplan som patienten kan använda i vardagen.
- Samordning kan vara särskilt viktigt för patienter med långvarigt vårdbehov.
- Samordning av information med den specialiserade vården fungerar ur flera aspekter sämre i Sverige.
- Samordning av information med sjukhusvården fungerar sämre i Sverige än i de andra länderna.
- Sveriges resultat är över genomsnittet för samordning av information med kommunen.
- Sverige samordnar sällan vården med andra delar av vården och med socialtjänsten.
6.1 I Sverige är vårdcentralerna mindre förberedda på att ge vård för kroniska sjukdomar än i övriga länder
Medellivslängden i Sverige ökar. Samtidigt minskar antalet barn som föds i relation till antalet kvinnor i barnafödande ålder. Det innebär att både antalet och andelen äldre i befolkningen ökar, vilket får effekter på folkhälsan i stort. Antalet friska år i befolkningen verkar inte öka i samma takt som livslängden, och det leder bland annat till att många lever med kroniska sjukdomar som är vanliga bland äldre (Folkhälsomyndigheten 2025).
I enkäten ställs ett antal frågor om hur väl förberedda vårdcentralerna är på att möta patienter med kronisk sjukdom, eller patienter som på grund av andra diagnoser har långvariga vårdbehov. Det berör patienter med kroniska sjukdomar som diabetes, KOL eller hjärt-kärlsjukdom, psykisk ohälsa, missbruksproblematik, demenssjukdom och behov av palliativ vård. Primärvården i Nederländerna är överlag bäst förberedd på att ge vård till de här patientgrupperna, bortsett från patienter med missbruksproblematik där Australien placerar sig i topp. Sveriges resultat är under genomsnittet när det gäller vårdcentralernas beredskap att möta patienter med kronisk sjukdom, missbruksproblematik och behov av palliativ vård, men ligger över genomsnittet för patienter med demens (Figur 18).
Generellt är länderna bättre förberedda på att ge vård till patienter med kronisk sjukdom såsom diabetes, KOL eller hjärt-kärlsjukdom än till de andra patientgrupperna. Sverige har däremot fortsatt bland de sämsta resultaten i IHP-undersökningen när det gäller beredskap för att möta patienter med dessa kroniska sjukdomar, och nivån har heller inte höjts sedan 2022. För patienter med psykisk ohälsa är beredskapen i Sverige ungefär som genomsnittet i undersökningen, men utan någon förbättring sedan den senaste undersökningen (Vård- och omsorgsanalys 2023). Det här är två stora patientgrupper i primärvården, och när primärvårdens uppdrag dessutom utökas är det centralt att vårdcentralerna kan ge dessa patienter den vård som de behöver.
Figur 18. Beredskap att möta patientgrupper med stora vårdbehov.
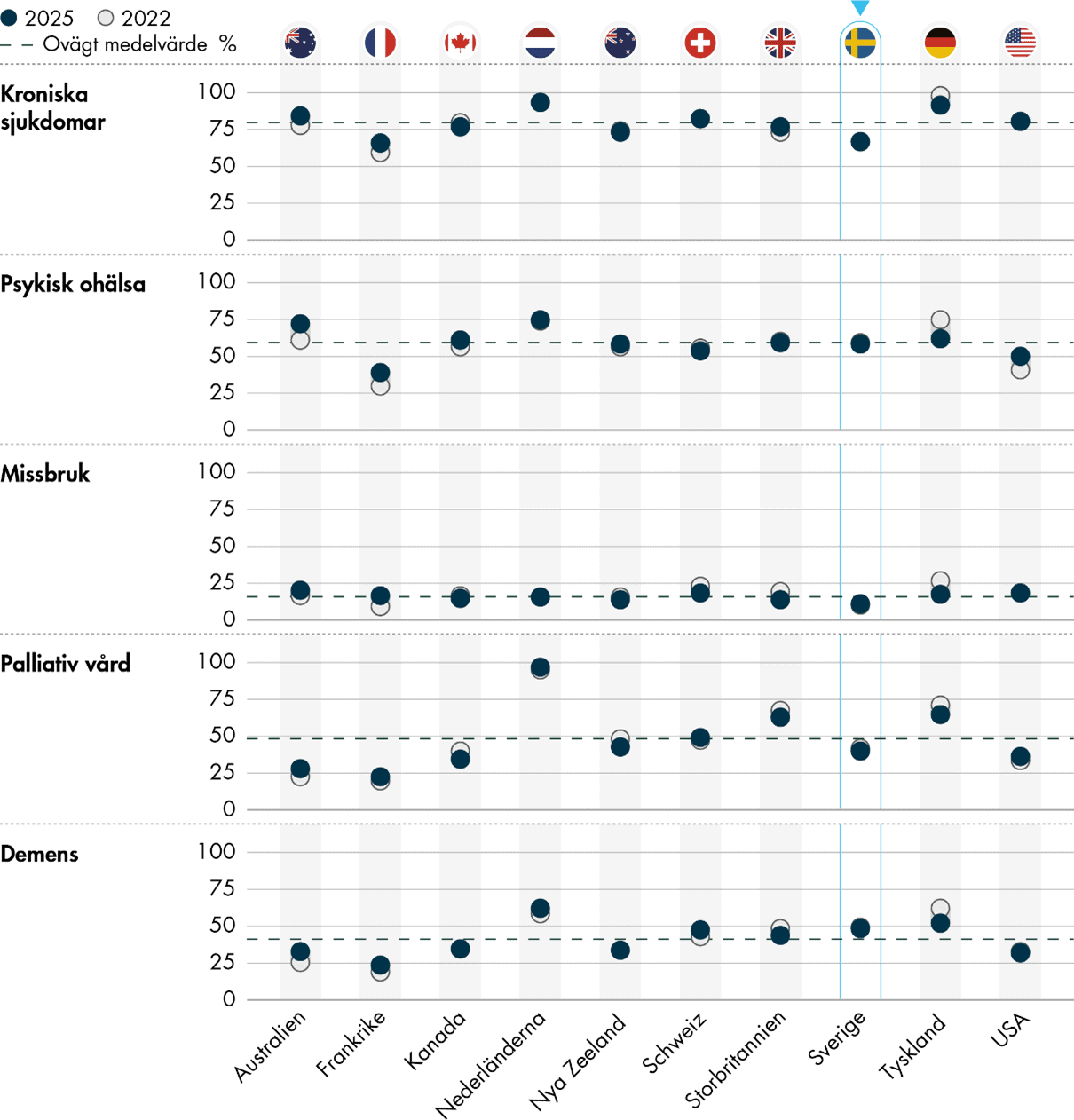
Knappt sju av tio (67 procent) primärvårdsläkare i Sverige anser att deras vårdcentral är väl förberedd på att erbjuda vård till patienter med kronisk sjukdom såsom diabetes, KOL eller hjärt-kärlsjukdom. Det är oförändrat sedan 2022 (67 procent), och fortsatt med marginal under genomsnittet (78 procent 2022 och 79 procent 2025). Sverige har fortfarande ett av de sämsta resultaten i undersökningen trots att det gäller några av de vanligaste folksjukdomarna, och trots att primärvården ofta är den första och kontinuerliga kontakten för patienterna (SKR 2024a).
Nästan sex av tio (58 procent) primärvårdsläkare i Sverige anser att deras vårdcentral är väl förberedd på att erbjuda vård till patienter med psykisk ohälsa såsom ångest eller mild till medelsvår depression. Även det är oförändrat sedan 2022 (59 procent). Genomsnittet för länderna har ökat marginellt, från 57 procent 2022 till 59 procent 2025.
Gemensamt för länderna är att primärvården är mindre förberedd på att ge vård till patienter med missbruksproblematik såsom drog-, alkohol- och spelmissbruk än till de andra patientgrupperna. Alla länder har alltså låga resultat, men Sverige har bland de allra lägsta. Enbart 12 procent av läkarna (11 procent 2022) svarar att deras vårdcentral är väl förberedd på att vårda patientgruppen. Medelvärdet har minskat marginellt från 18 procent 2022 till 16 procent 2025.
Fyra av tio primärvårdsläkare i Sverige svarar att deras vårdcentral är väl förberedd på att ge palliativ vård (42 procent 2022 och 40 procent 2025), vilket är under genomsnittet (49 procent 2022 och 48 procent 2025). Andelen varierar från 23 procent i Frankrike till 97 procent i Nederländerna 2025. Den stora variationen kan bero på att länderna har organiserat palliativ vård på olika sätt. I Sverige är det till exempel vanligt med specialiserade palliativa team inom hemsjukvården.
Vårdcentraler i Sverige är däremot mer förberedda på att ge vård till patienter med demenssjukdom än många av de andra länderna i undersökningen. Hälften av primärvårdsläkarna anser att deras vårdcentral är väl förberedd på att ge sådan vård, både 2025 (48 procent) och 2022 (49 procent). Genomsnittet är 41 procent för båda mätningarna.
6.1.1 Fördjupad analys av beredskapen för att ge vård till patienter med kroniska sjukdomar och psykisk ohälsa på vårdcentraler i Sverige
I det här avsnittet fördjupar vi analyserna av i vilken utsträckning primärvårdsläkare i Sverige upplever att deras vårdcentral är förberedd på att ge vård till patienter med psykisk ohälsa eller kroniska sjukdomar såsom KOL, diabetes och hjärt-kärlsjukdom. Vi analyserar effekten av olika bakgrundsfaktorer på vårdcentralernas beredskap, när vi tar hänsyn till flera faktorer samtidigt.
Resultaten visar att beredskapen för patienter med psykisk ohälsa i högre grad hänger samman med läkarens erfarenhet och upplevda stress, medan beredskapen för att möta patienter med kroniska sjukdomar samvarierar med vårdcentralens belastning och användning av strukturerade arbetssätt. Samordning med specialistvården är den enda faktor som samvarierar med beredskapen för att möta båda patientgrupperna.
Läkarens erfarenhet och stress har betydelse för beredskapen för att möta psykisk ohälsa
Läkarnas erfarenhet kan vara en viktig aspekt i en analys av vårdcentralernas beredskap för att möta patienter med stora vårdbehov, och kanske särskilt patienter med psykisk ohälsa. Kompetens i bemötande och samtal om psykisk ohälsa kan minska medarbetarnas känsla av otillräcklighet i mötet med patientgruppen, skriver till exempel Socialstyrelsen (2024) i Nationell målbild för vårdcentralers omhändertagande av psykisk ohälsa för att ge befolkningen en god och nära vård. Vårt resultat visar också att AT-läkare i lägre utsträckning än specialister i allmänmedicin svarar att vårdcentralen är väl förberedd på att ge vård till patienter med psykisk ohälsa. Det beror troligen på att AT-läkarna inte har samma erfarenhet som specialisterna. Även om frågan egentligen avser vårdcentralen i sin helhet kan vi inte utesluta att läkarna har svarat utifrån sig själva.
Stress är en annan relevant komponent i vårdcentralernas förmåga att ge vård till patienter med stora vårdbehov. Hög stress gör det till exempel svårare att lösa problem, och det är heller inte ovanligt att avvikelser i hälso- och sjukvården beror på brister i arbetsmiljön (Socialstyrelsen 2026). Likaså visar analysen att läkare som upplever arbetet som mycket stressigt i lägre utsträckning svarar att deras vårdcentral är förberedd på att ge vård till patienter med psykisk ohälsa. Även om stressen avser den enskilde läkaren kan det ge en indikation på arbetsmiljön på arbetsplatsen som helhet. Det kan också ta tid att identifiera och vårda patienter med psykisk ohälsa. Det är därmed inte förvånande att stressade läkare upplever att arbetsplatsen har sämre förutsättningar för att möta patientgruppen, och att arbetsplatser med en stressigare arbetsmiljö kanske faktiskt inte har tillräckliga förutsättningar. Analysen visar inte ett motsvarande samband för vårdcentralernas beredskap för att ge vård till patienter med kroniska sjukdomar.
Vårdcentralens belastning samvarierar med beredskapen för att möta patienter med kroniska sjukdomar
Brist på personal är den vanligaste anledningen till att läkare i Sverige bedömer att deras vårdcentral inte är förberedd på att vårda patienter med stora vårdbehov, enligt 2025 års IHP-undersökning. Vi vet också att primärvården har för lite resurser och personal för att klara målen med omställningen till en god och nära vård (Socialstyrelsen 2025; Vård- och omsorgsanalys 2025a). Det gör att antalet listade patienter i relation till antalet heltidstjänster på vårdcentralen är en annan viktig variabel i den här analysen. Vi ser också att läkare på vårdcentraler med fler listade patienter per heltidstjänst också i lägre utsträckning anger att vårdcentralen är väl förberedd på att erbjuda vård till patienter med kroniska sjukdomar. Däremot visar inte analysen ett motsvarande samband för vårdcentralernas beredskap för att ge vård till patienter med psykisk ohälsa.
Arbetssätt som är anpassade för kroniska sjukdomar har starkt samband med högre beredskap
Det finns strukturerade och proaktiva arbetssätt som är framtagna för vården av patienter med kroniska sjukdomar, men årets IHP-undersökning visar att vårdcentralerna sällan använder sådana. Det handlar om att tillsammans med patienterna ta fram en vårdplan som de kan använda i vardagen, att kontakta patienter mellan besök för att övervaka deras tillstånd och att använda digitala verktyg för distansmonitorering. Arbetssättet med en sådan vårdplan är dessutom mycket ovanligare i Sverige än i de andra länderna i undersökningen.
Därför ser vi användningen av sådana strukturerade och proaktiva arbetssätt som en viktig variabel i en fördjupning av den svenska primärvårdens beredskap för att ge vård till patienter med kronisk sjukdom. Vår analys visar också att vårdcentraler som vanligtvis tar fram en vårdplan tillsammans med patienten, och vanligtvis kontaktar patienten mellan besöken, i betydligt högre utsträckning är förberedda på att ge vård till patienter med kronisk sjukdom än de som mer sällan använder sådana arbetssätt. Vi kan dock inte säga att det handlar om ett orsakssamband, eller i vilken riktning ett eventuellt orsakssamband går. Det är möjligt att vårdcentraler blir mer förberedda att ge vård till patienter med kronisk sjukdom genom att använda anpassade arbetssätt för patientgruppen. Sambandet skulle dock också kunna förklaras av att de mer förberedda vårdcentralerna är det till följd av att de har tillräcklig kompetens, som också skapar bättre förutsättningar för att använda den här typen av strukturerade och proaktiva arbetssätt.
Samordning med specialistvården är central för beredskapen för att möta båda patientgrupperna
God samordning kan vara särskilt viktigt i vården av patienter med långvariga vårdbehov (Vårdanalys 2016b), och därför inkluderar vi samordning av information mellan primärvården och specialistvården i analysen. Vår analys visar att läkare som vanligtvis får information om ändringar från specialistvården i högre grad upplever att vårdcentralen de arbetar på är väl förberedd på att möta både patienter med kronisk sjukdom och patienter med psykisk ohälsa. När samordningen fungerar bättre så är det möjligen lättare att vårda de här patienterna. Vi har tidigare resonerat om att mer erfarna läkare har bättre förutsättningar för att samordna vården till följd av sina upparbetade kontakter (Vård- och omsorgsanalys 2023). Varken ålder eller yrkesroll, som båda kan antas relatera till erfarenhet, har dock effekt i vår analys.
6.2 Brist på kunskap och administrativ personal är vanliga anledningar till att svenska vårdcentraler inte är förberedda
Nytt för undersökningen 2025 är att primärvårdsläkare får ange varför deras vårdcentral inte är förberedd på att ge vård till patienter med stora vårdbehov. Flera anledningar kan ges (Figur 19).
Figur 19. Anledningar till att vårdcentralerna inte för förberedda att möta patienter med stora vårdbehov.
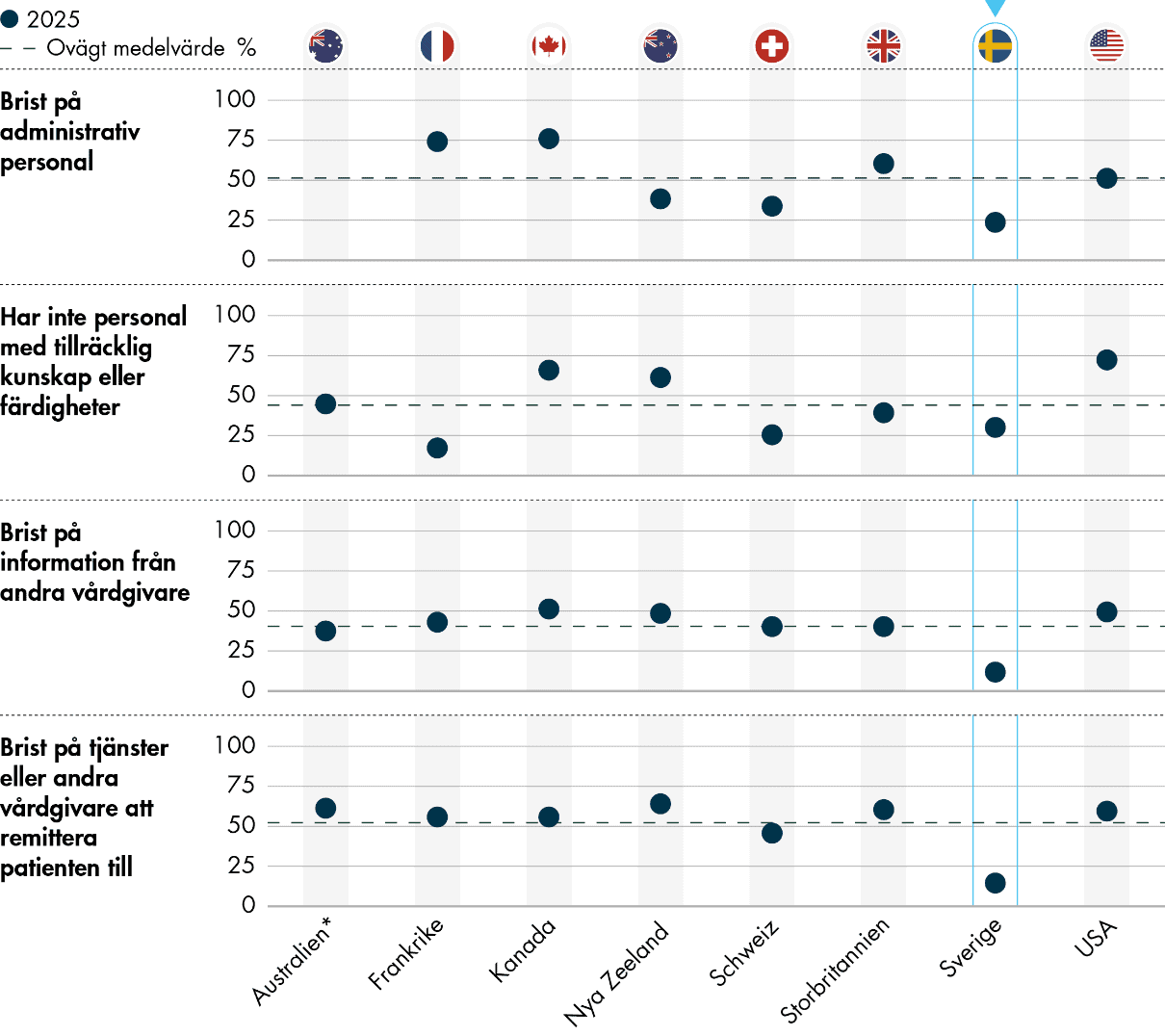
* Alla frågor har inte ställts.
I Sverige är de främsta orsakerna att det saknas personal med tillräckliga kunskaper eller färdigheter (30 procent) och att det råder brist på administrativ personal (24 procent). Brist på administrativ personal är även den vanligaste orsaken i undersökningen i stort (genomsnitt 51 procent).
Brist på tjänster eller andra vårdgivare att remittera patienten till, och brist på information från andra vårdgivare, är mindre vanliga orsaker till att vårdcentraler i Sverige inte är förberedda. Här skiljer Sveriges resultat sig från övriga länders. De anledningarna anges av enbart 14 respektive 12 procent av primärvårdsläkarna i Sverige, men genomsnittet i undersökningen är 52 respektive 40 procent. Vi ser samtidigt att Sveriges resultat ligger under IHP-ländernas medelvärde för samtliga anledningar till att vårdcentralerna inte är förberedda. Det indikerar att det finns anledningar som de fördefinierade svarsalternativen inte fångar. Det kan exempelvis handla om att man har få specialistläkare, även om de som finns på vårdcentralen har tillräcklig kompetens. Ett ytterligare svarsalternativ hade behövts för att förstå det här resultatet bättre.
6.3 Det är ovanligt att vårdcentraler i Sverige tar fram en vårdplan som patienten kan använda i vardagen
Det är viktigt att sjukvården kan förutsäga och förebygga långvariga vårdbehov baserat på en helhetsbedömning av patienten. Förebyggande arbete, genom att stödja patienterna och ta tillvara deras kraft, ökar samtidigt patientens och de närståendes förutsättningar för att vara delaktiga i vården och påverka dess utformning (Vårdanalys 2016b).
IHP-undersökningen har ett antal frågor om vårdcentralernas användning av strukturerade och proaktiva arbetssätt för patienter med kronisk sjukdom. Läkarna får ange om vårdcentralerna där de arbetar tar fram en vårdplan som patienten kan använda i vardagen, om de kontaktar patienten mellan besök för att övervaka hens tillstånd och om de använder digitala verktyg för distansmonitorering (Figur 20).
Figur 20. Insatser för patienter med kronisk sjukdom.
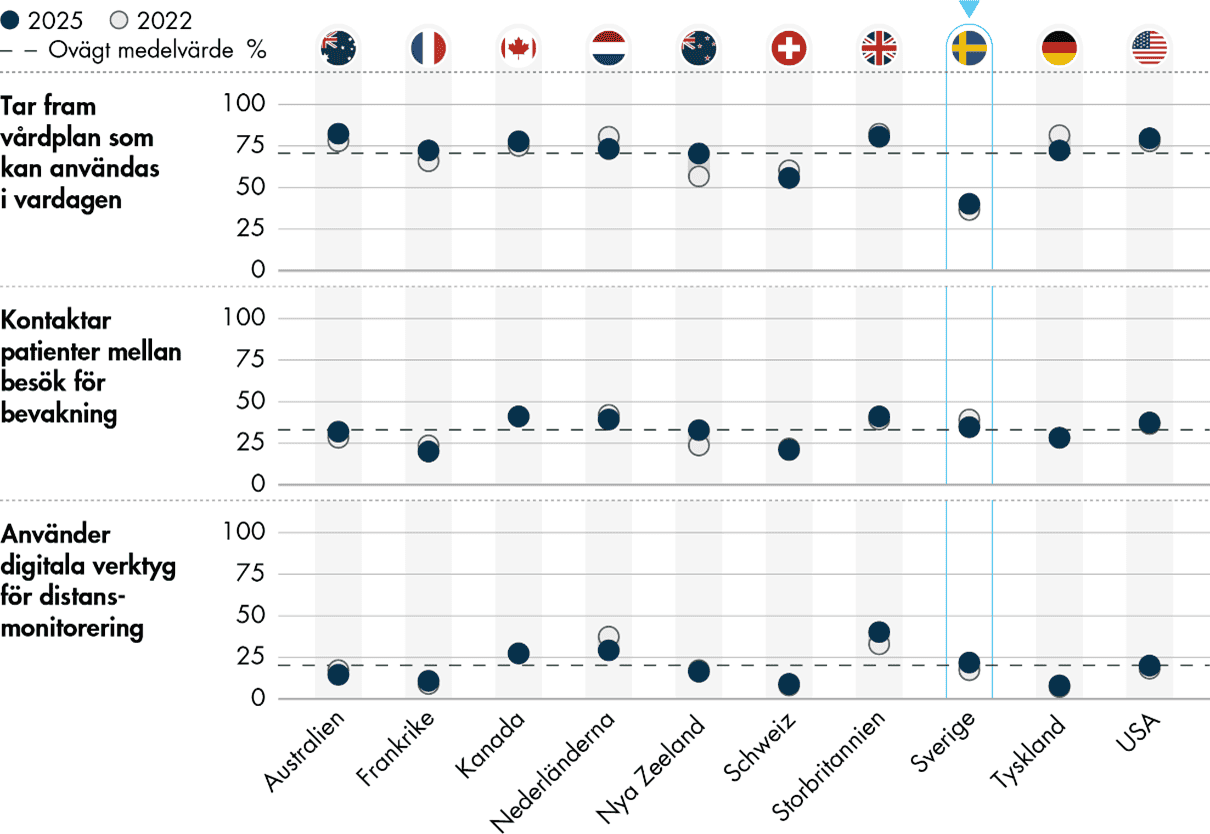
Enbart fyra av tio (40 procent) primärvårdsläkare i Sverige svarar att deras vårdcentral vanligtvis eller ofta tar fram en vårdplan tillsammans med sina patienter med kronisk sjukdom, som de kan använda i vardagen. Det är en ökning med fyra procentenheter sedan 2022 men fortfarande ett mycket lägre resultat än för övriga länder i undersökningen. I de flesta länder svarar sju av tio eller fler att de vanligtvis eller ofta tar fram en sådan vårdplan tillsammans med patienter med kronisk sjukdom. Genomsnittet är ungefär sju av tio (69 procent 2022 och 70 procent 2025).
Bland läkarna i Sverige svarar 35 procent att deras vårdcentral vanligtvis eller ofta kontaktar patienter mellan besök för att övervaka deras tillstånd. Det är något över IHP-ländernas genomsnitt (33 procent), men andelen i Sverige har minskat med fyra procentenheter sedan den senaste undersökningen.
Drygt en av fem (22 procent) primärvårdsläkare i Sverige arbetar på vårdcentraler som vanligtvis eller ofta använder digitala verktyg för att monitorera patienternas tillstånd på distans, om det är lämpligt, till exempel för att bevaka blodtryck, blodsockernivåer eller vikt. Sveriges resultat är något över genomsnittet i undersökningen 2025 (20 procent). Andelen som vanligtvis eller ofta använder distansmonitorering har ökat med 5 procentenheter sedan 2022, men med hela 18 procentenheter sedan 2019. För flera länder ser vi stora förändringar i distansmonitorering sedan 2022, både ökad och minskad användning. I Nederländerna har andelen minskat från 37 procent 2022 till 29 procent 2025, men man ligger fortfarande över genomsnittet. Storbritanniens resultat har i stället ökat från 33 procent 2022 till 40 procent 2025. Frankrike, Schweiz och Tyskland ligger fortsatt på en lägre nivå än övriga länder.
6.4 Samordning av information med den specialiserade vården fungerar ur flera aspekter sämre i Sverige
Många patienter med långvariga vårdbehov har kontakt med flera delar av vården. Då är det särskilt viktigt att primärvården kan samordna information med specialistvården och andra aktörer. Samordning med specialistvården undersöks genom en fråga om i vilken utsträckning primärvårdsläkaren skickar information till specialistvården i samband med remittering, och genom ett antal frågor om i vilken utsträckning primärvårdsläkaren får information och uppföljning från specialistvården i samband med remittering och patientens besök.
Primärvårdsläkare i Sverige upplever i lägre utsträckning än andra att de får information från specialistvården i tid, både om resultat från besök och om justeringar i medicinering eller vårdplan. För övriga två frågor på området ligger Sveriges resultat strax över genomsnittet (Figur 21).
Figur 21. Samordning med den specialiserade vården.
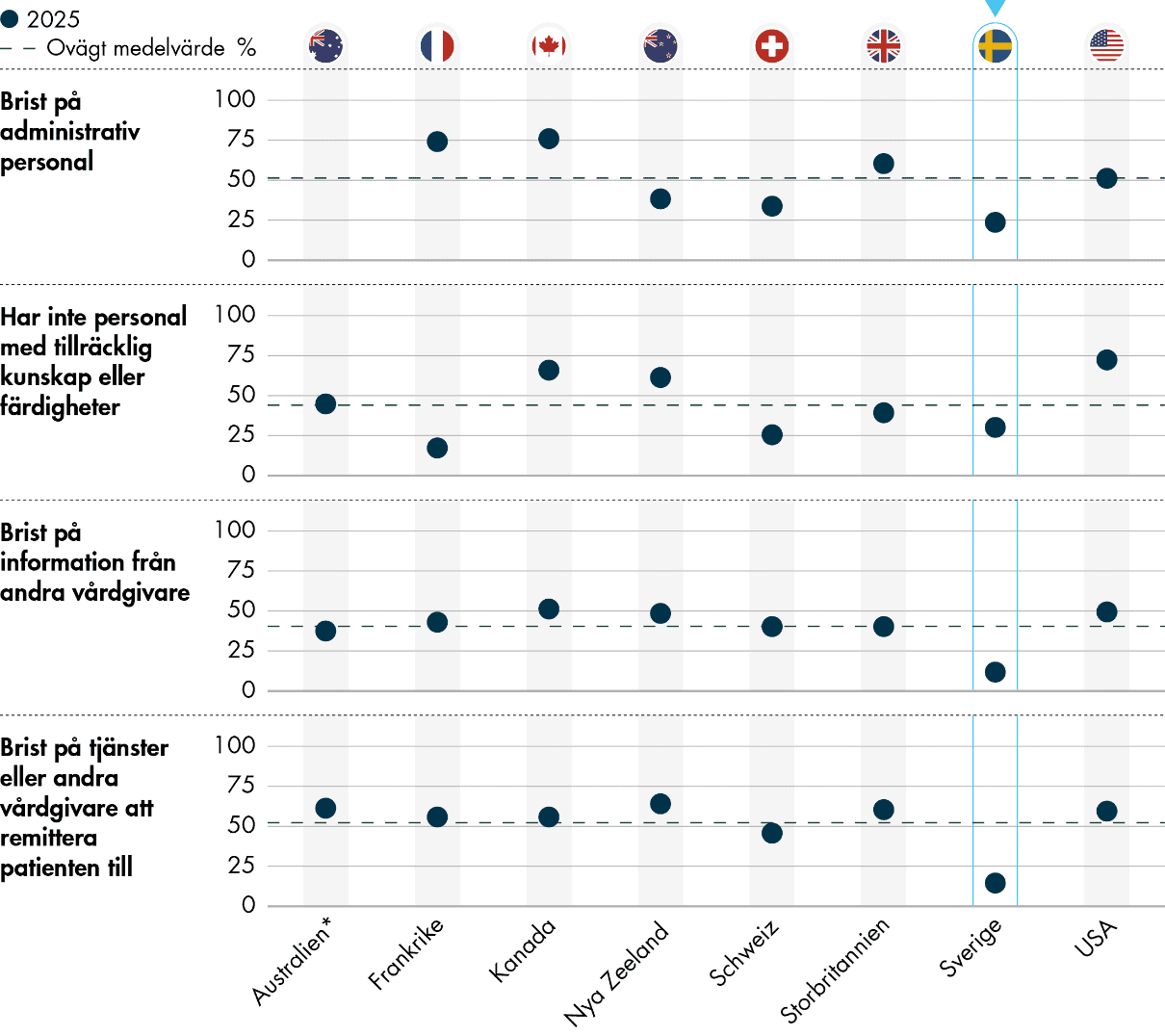
Figur 22. Samordning med den specialiserade vården, utveckling i Sverige sedan 2019.
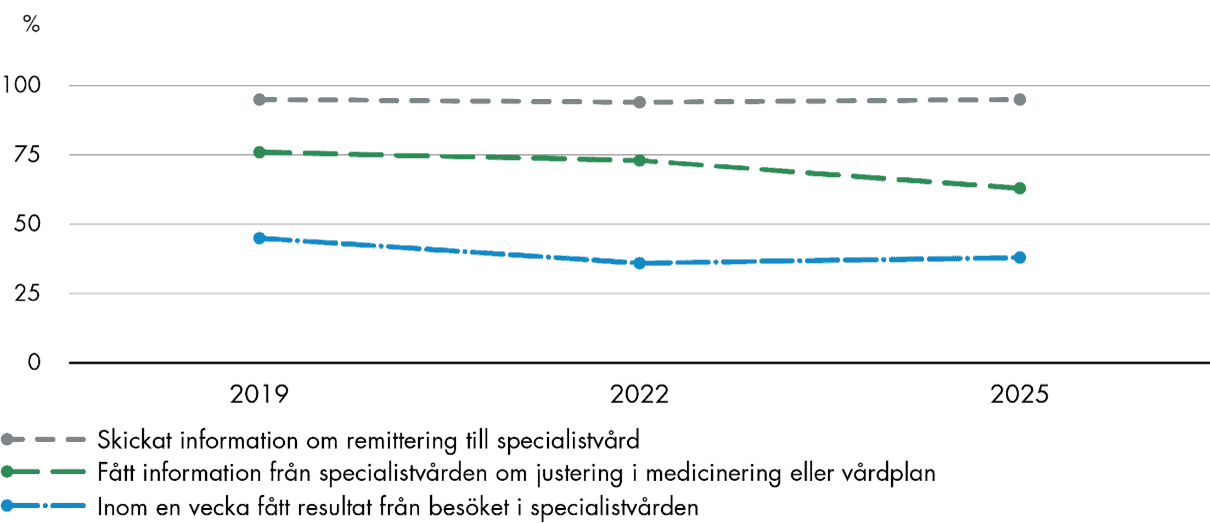
I samtliga länder anger en hög andel av primärvårdsläkarna att de vanligtvis eller ofta skickar patienthistorik och orsaken för remitteringen till den specialiserade vården, alternativt har gemensamt journalsystem med den specialiserade vården. Andelen är 90–99 procent, förutom för Tyskland med 72 procent. Bland primärvårdsläkarna i Sverige svarar 95 procent att de delar information med specialistvården, vilket är oförändrat sedan 2022 och 2019 (Figur 22). Ländernas resultat har generellt inte förändrats sedan enkäten 2022, bortsett från att Tyskland då hade ett högre resultat på 80 procent. Genomsnittet är 93 procent, både 2022 och 2025.
En ny fråga i årets enkät är om läkaren inom specialistvården följer upp remitteringen från primärvården i tid. Svaret varierar mellan länderna, men i genomsnitt anger 57 procent att specialistvården vanligtvis eller ofta följer upp remitteringen i tid. I Sverige är det drygt sex av tio (63 procent). Andelen är högre i Nederländerna och Schweiz med åtta av tio läkare (78 respektive 81 procent) som upplever detta, men i Storbritannien är det enbart 28 procent.
Andelen primärvårdsläkare som vanligtvis eller ofta får information om ändringar som den specialiserade vården gjort i patientens medicinering eller vårdplan har generellt sjunkit sedan 2022, bortsett från i Schweiz där den är oförändrad. Sverige har ett av de lägsta resultaten både 2022 och 2025. Det har dessutom sjunkit för varje mätning: 76 procent 2019, 73 procent 2022 och 63 procent 2025 (Figur 22). Sveriges resultat är 15 procentenheter under genomsnittet (78 procent) 2025, vilket är ungefär samma avstånd som 2022 när genomsnittet var 85 procent. Nya Zeeland har i stället högst resultat vid båda de senaste undersökningarna, trots att andelen sjunkit från 97 procent 2022 till 92 procent 2025.
I genomsnitt hälften av primärvårdsläkarna svarar att de vanligtvis eller ofta får information om resultatet från den specialiserade vården inom en vecka, efter remittering av en patient. Det gäller för både 2022 (51 procent) och 2025 (49 procent). Sverige har bland de lägsta resultaten vid båda tillfällena (36 respektive 38 procent), och vi ser dessutom en minskning sedan 2019 (45 procent) (Figur 22). Schweiz har åt andra hållet höga resultat med sju av tio (72 procent 2022 och 69 procent 2025) primärvårdsläkare som svarar att de vanligtvis eller ofta får sådan information.
6.5 Samordning av information med sjukhusvården fungerar sämre i Sverige än i de andra länderna
Primärvårdens samordning med sjukhusvården är viktig för patienter som besökt en akut- eller jourmottagning eller lagts in för sjukhusvård, och som sedan ska följas upp på vårdcentralen. Primärvårdsläkarna får svara på i vilken utsträckning de får information om besök som deras patienter har gjort på en jourmottagning respektive akutmottagning, hur ofta de får information om att deras patienter blivit inlagda på sjukhus, och hur lång tid det tar efter utskrivning från sjukhusvård innan de får nödvändig information för att kunna fortsätta att vårda patienten.
Sverige har genomgående låga resultat på det här området jämfört med de andra länderna i undersökningen, medan Nya Zeeland, Nederländerna och Storbritannien har jämförelsevis höga resultat. Sveriges resultat har dessutom försämrats när det gäller informationsöverföring från jourmottagningar och akutmottagningar, och nivån är oförändrat låg när det gäller information från sjukhusinskrivningar och -utskrivningar (Figur 23).
Figur 23. Samordning med sjukhusvården.
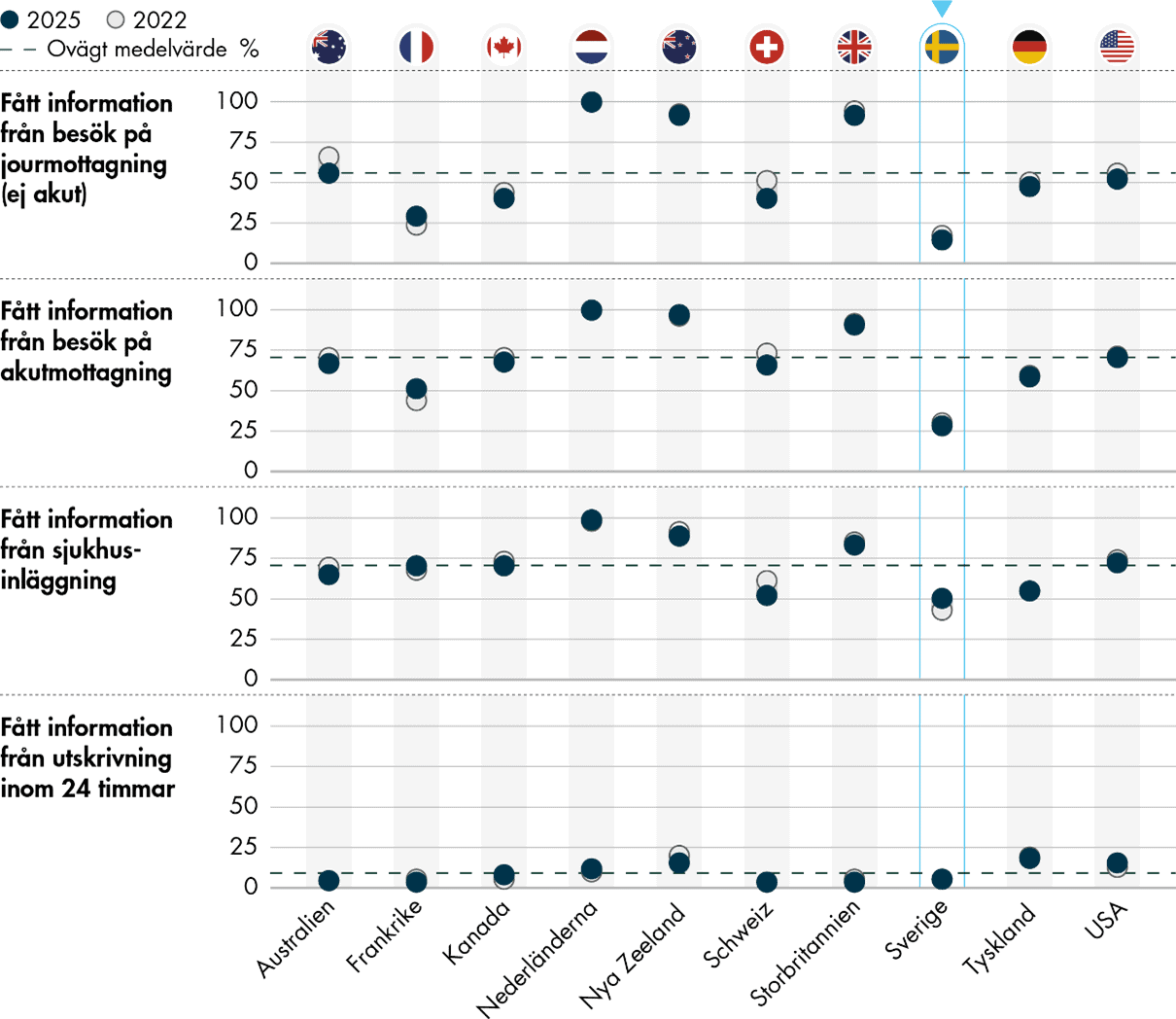
Figur 24. Samordning med sjukhusvården, utveckling i Sverige sedan 2019.
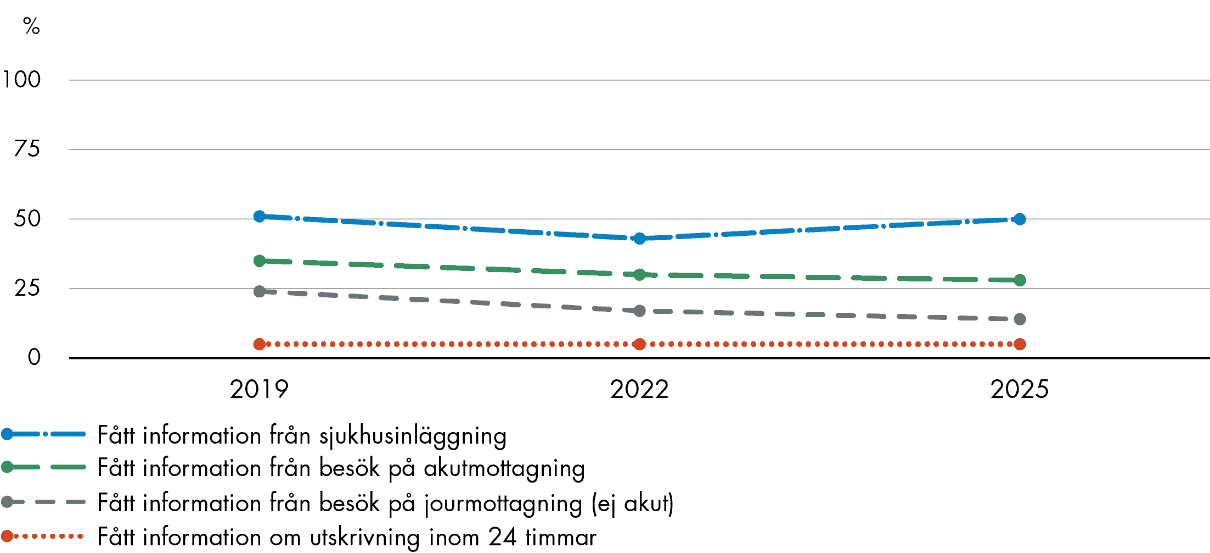
Enbart 14 procent av primärvårdsläkarna i Sverige svarar att de vanligtvis eller ofta får information om att deras patient besökt en jourmottagning, vilket är långt under genomsnittet på 56 procent. Sveriges resultat innebär dessutom en försämring med tre procentenheter sedan 2022, och en försämring med 10 procentenheter sedan 2019 (Figur 24).
Ungefär tre av tio primärvårdsläkare i Sverige får vanligtvis eller ofta information om att deras patient besökt en akutmottagning. Andelen har minskat för varje undersökning: från 35 procent 2019 till 30 procent 2022 och 28 procent 2025 (Figur 24). Sveriges resultat är betydligt sämre än genomsnittet på 70 procent 2025.
Hälften (50 procent) av primärvårdsläkarna i Sverige får vanligtvis eller ofta information om att deras patient blivit inlagd på sjukhus, vilket är 20 procentenheter under genomsnittet trots en ökning från 43 procent 2022. Andelen är därmed tillbaka på samma nivå som 2019 (Figur 24). Sverige har lägst resultat även på det här området.
I Nederländerna, Nya Zeeland och Storbritannien fungerar den här typen av informationsöverföring avsevärt bättre. I Nederländerna svarar samtliga primärvårdsläkare (98–100 procent) att de ofta eller alltid får veta att deras patienter besökt en jourmottagning, besökt en akutmottagning eller blivit inlagda på sjukhus, liksom 2022. Även Storbritannien och Nya Zeeland har resultat på 90 procent eller mer både 2022 och 2025, när det gäller information om besök på akut- och jourmottagningar. Nio av tio primärvårdsläkare i Nya Zeeland svarar även att de vanligtvis eller ofta får veta att deras patienter blivit inlagda på sjukhus, både 2022 (91 procent) och 2025 (89 procent). I Storbritannien har andelen minskat från 85 procent 2022 till 83 procent 2025.
Läkarna får också ange hur länge de i genomsnitt får vänta efter att deras patient skrivits ut från ett sjukhus, innan de får den information som de behöver för att kunna fortsätta vårda patienten, inklusive information om rekommenderad eftervård. Bland primärvårdsläkarna i Sverige svarar 5 procent att de får informationen inom 24 timmar. Sveriges resultat är oförändrat sedan mätningarna 2022 och 2019 (Figur 24), trots att det sedan 2017 är ett lagkrav att den behandlande läkaren ska få ett utskrivningsmeddelande inom 24 timmar, om det gäller en läkare i primärvården (lagen [2017:612] om samverkan vid utskrivning från sluten hälso- och sjukvård). Information inom 24 timmar är ovanligt i alla länder. Det är dock vanligast i Tyskland med 18 procent. De hade bland de högsta resultaten även 2022 (19 procent) tillsammans med Nya Zeeland, vars resultat har minskat från 20 procent 2022 till 15 procent 2025. Genomsnittet för länderna är 9 procent både 2022 och 2025.
6.6 Sveriges resultat är över genomsnittet för samordning av information med kommunen
För personer med långvariga vårdbehov är det också viktigt med samordnad information mellan primärvården och den kommunala vården och omsorgen. Läkarna får svara på hur informationsöverföringen med kommunen fungerar i de fall någon av deras patienter får vård och omsorg i hemmet. Även här varierar det mycket mellan länderna. Sverige har genomgående höga resultat på de här frågorna, liksom Schweiz och Frankrike. I Nya Zeeland och Australien fungerar samordningen med kommunen genomgående sämre (Figur 25).
Figur 25. Samordning med kommunen.
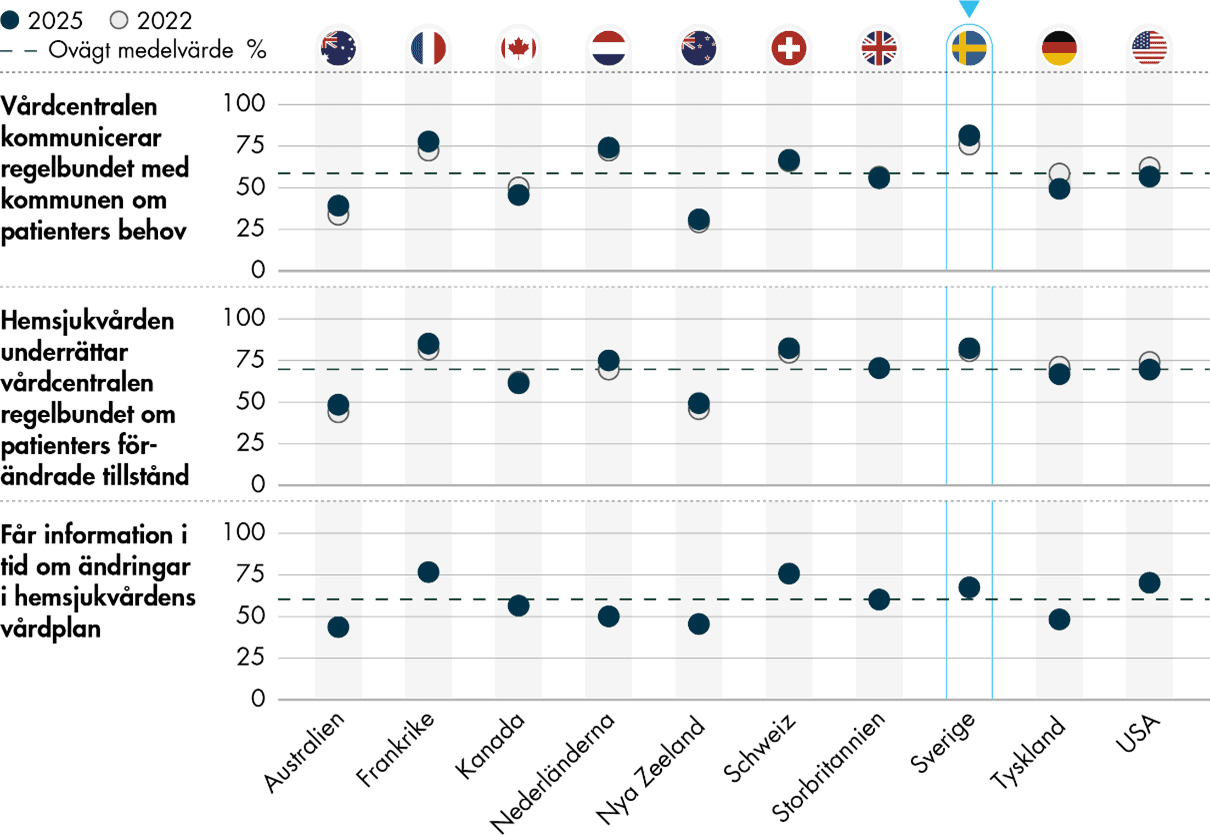
Figur 26. Samordning med kommunen, utveckling i Sverige sedan 2019.
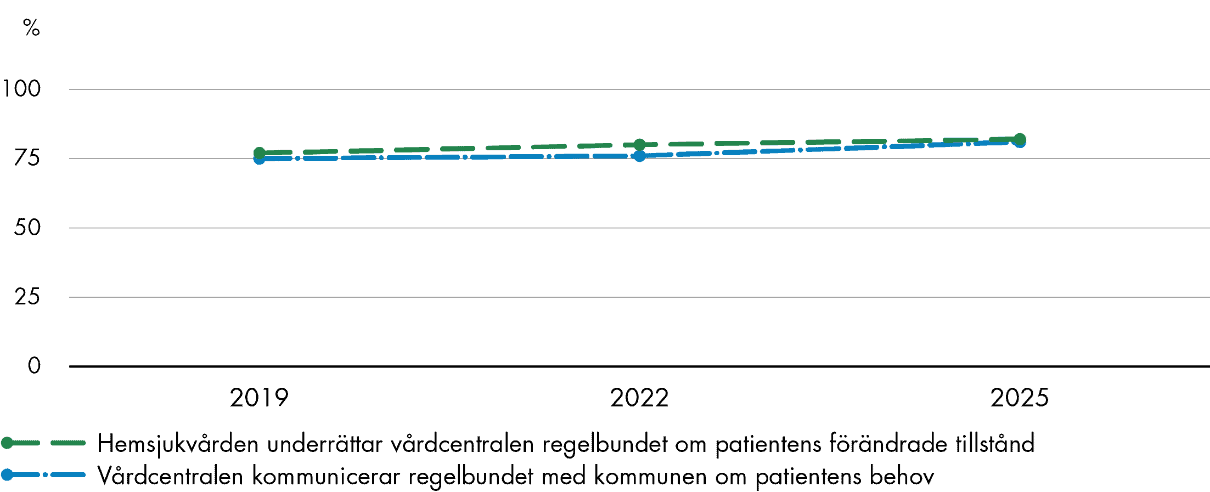
Åtta av tio (81 procent) primärvårdsläkare i Sverige svarar att de eller någon annan på vårdcentralen vanligtvis eller ofta kommunicerar med kommunen om patientens behov och den service som ska ges, när patienten får vård och omsorg i hemmet. Det är fem procentenheter högre än 2022 och 2019 (Figur 26). I genomsnitt svarar knappt sex av tio (58 procent) att deras vårdcentral vanligtvis eller ofta kommunicerar med kommunen om patientens behov och den service som ska ges, både 2025 och 2022. Det är stor spridning mellan länderna i undersökningen. Frankrike och Nederländerna ligger nära Sveriges resultat men i Nya Zeeland är motsvarande enbart tre av tio (29 procent 2022 och 31 procent 2025). Resultatet har generellt legat stabilt sedan 2022, och bara Tyskland har haft en större försämring, från 58 till 49 procent.
Åtta av tio (82 procent) primärvårdsläkare i Sverige svarar att de vanligtvis eller ofta blir underrättade om hemsjukvården har identifierat relevanta förändringar av patientens tillstånd eller hälsostatus, vilket är på samma nivå som 2022 (80 procent) men en liten ökning sedan 2019 (77 procent) (Figur 26). Sveriges resultat är över genomsnittet vid alla tillfällen. Även det generella resultatet är i stort sett oförändrat sedan förra undersökningen, och i genomsnitt är det fortsatt sju av tio (69 procent 2022 och 68 procent 2025) som svarar att de får sådan information. Australien och Nya Zeeland har lägre resultat medan Schweiz och Frankrike tillsammans med Sverige har de bättre resultaten i undersökningen.
En ny fråga i enkäten gäller om primärvårdsläkaren informeras i tid ifall vårdplanen ändras för en patient som får vård och omsorg i hemmet, och det behövs. Sju av tio (68 procent) primärvårdsläkare i Sverige får vanligtvis eller ofta sådan information, vilket är över genomsnittet (60 procent). Det är stor variation mellan länderna. I Frankrike och Schweiz är det närmare åtta av tio, medan det i Tyskland, Nya Zeeland och Australien är färre än hälften som vanligtvis eller ofta får sådan information.
6.7 Sverige samordnar sällan vården med andra delar av vården och med socialtjänsten
Sverige har svaga resultat när det gäller vårdens samordning. I förra IHP-undersökningen till den äldre befolkningen hade Sverige det lägsta sammanvägda resultatet på frågor om samordning, med stort avstånd till övriga länder över tid (Vård- och omsorgsanalys 2025c). Resultaten är även under genomsnittet när det gäller om läkaren eller någon annan personal på vårdcentralen samordnar vården med andra delar av vården, och markant sämre än andra länders när det gäller om man samordnar vården med socialtjänsten (Figur 27).
Figur 27. Samordning med andra delar av vården och med socialtjänsten.
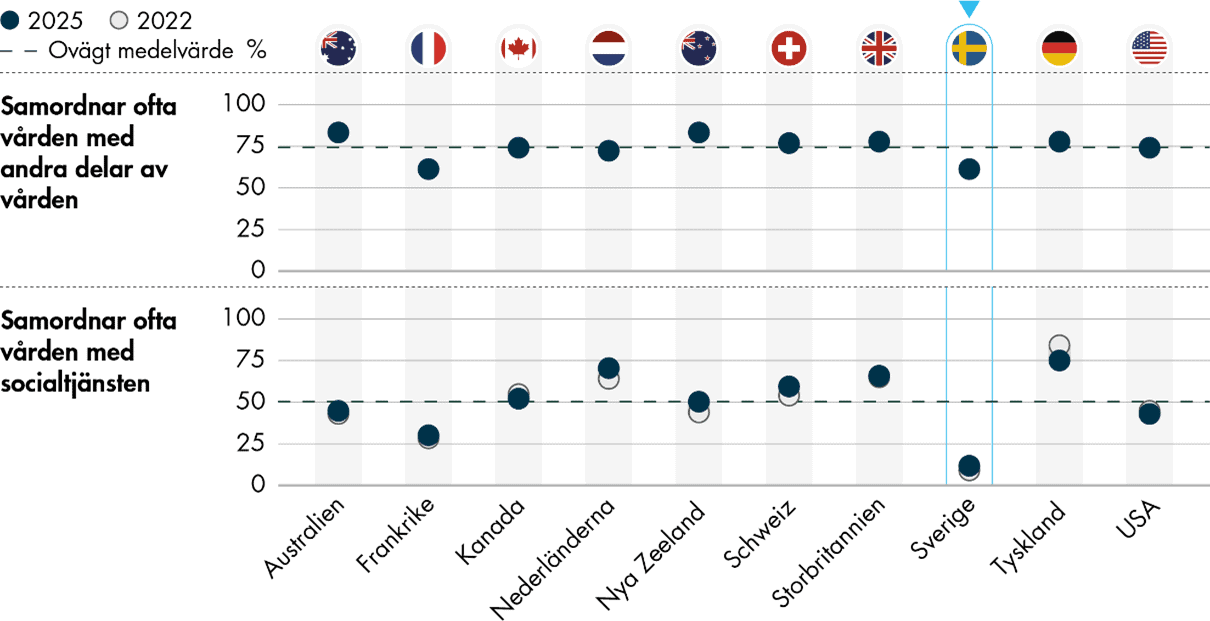
I genomsnitt tre av fyra (74 procent) läkare svarar att de själva eller någon annan på deras vårdcentral ofta samordnar vården med andra delar av vården. Sverige har det lägsta resultatet tillsammans med Frankrike, 61 procent, medan det är 83 procent i Australien och Nya Zeeland som svarar att deras vårdcentral ofta samordnar vården med andra delar av vården.
När det gäller samordning med socialtjänsten svarar bara 12 procent av läkarna i Sverige att de själva eller någon annan på vårdcentralen ofta samordnar vården med socialtjänsten. Det är en liten ökning från 9 procent 2022, men 38 procentenheter under genomsnittet. Resultatet är också det lägsta i undersökningen, både 2022 och 2025. Det tyder på ett behov av ökad samordning. Det bekräftas av en rapport från Samordningsförbundet Stockholms stad (2024), där det uttrycks att även socialsekreterarna behöver mer tid för samordning med hälso- och sjukvården. Enligt bestämmelserna ska en samordnad individuell plan (SIP) initieras när den enskilde har behov av insatser både från hälso- och sjukvården och från socialtjänsten, för att den enskilde ska få sina behov tillgodosedda (prop. 2008/09:193). Vi har i en tidigare rapport konstaterat att den regionala primärvården saknar både resursmässiga förutsättningar, tid och personal, men även kunskap, vana och kännedom om SIP. Förutsättningarna varierar mellan olika vårdcentraler, och fungerar bättre på vårdcentraler som har samordnande funktioner som har avsatt tid, kompetens och stöd (Vård- och omsorgsanalys 2025b).
Primärvårdens samordning med socialtjänsten fungerar bättre i Tyskland, där 75 procent svarar att de själva eller någon annan på vårdcentralen ofta samordnar vården med socialtjänsten. Undersökningens genomsnitt är ungefär hälften (49 procent 2022 och 50 procent 2025).
6.7.1 Fördjupad analys av primärvårdens samordning med andra delar av vården i Sverige
I det här avsnittet fördjupar vi analysen av om läkarna i Sverige svarar att de själva eller någon annan på deras vårdcentral ofta samordnar vården med andra delar av vården. Vi analyserar effekten av olika bakgrundsfaktorer på om man samordnar vården med andra delar av vården, när vi tar hänsyn till flera faktorer samtidigt.
Resultatet visar att de bakgrundsfaktorer för läkaren och vårdcentralen som vi använder i analysen inte har något samband med om primärvårdsläkarna svarar att de själva eller någon annan personal på deras vårdcentral ofta samordnar vården med andra delar av vården. Däremot ser vi att samordningen av vården med andra delar av vården samvarierar med hur väl informationsöverföringen från specialistvården fungerar.
Få strukturella och organisatoriska faktorer samvarierar med samordning
Analysen visar att inga bakgrundsfaktorer som rör läkaren eller vårdcentralen samvarierar med i vilken utsträckning primärvården samordnar vården med andra delar av vården. Vi ser inga skillnader mellan olika delar av landet eller mellan områden med olika socioekonomiska förutsättningar. Inte heller ses något samband med vårdcentralens belastning, tiden per patient, möjligheterna till professionell utveckling eller läkarnas upplevda stress.
Informationsöverföring från specialistvården hänger samman med högre grad av samordning
Däremot ser vi ett samband mellan primärvårdens samordning med andra delar av vården och informationsöverföringen från specialistvården. Läkare som i högre utsträckning uppger att de vanligtvis eller ofta får information om ändringar från specialistvården svarar också i högre utsträckning att deras vårdcentral ofta samordnar vården med andra delar av vården. Sambandet behöver dock inte vara kausalt. Vi har tidigare resonerat om att mer erfarna läkare har bättre förutsättningar för att samordna vården till följd av sina upparbetade kontakter (Vård- och omsorgsanalys 2023), och det borde då kunna korrelera både med att man får relevant information från specialistvården och att man samordnar vården i högre utsträckning. Varken ålder eller yrkesroll, som båda kan antas relatera till erfarenhet, har dock effekt i vår analys.
Digital journalåtkomst visar inget samband med samordning
Vi har även analyserat betydelsen av digital informationsöverföring, såsom möjligheten att utbyta journalinformation elektroniskt. Vår analys visar dock inte att digital journalåtkomst är förknippad med ökad samordning med andra delar av vården.
Samordning påverkas sannolikt av faktorer som inte fångas i analysen
Sammantaget visar analysen att de faktorer som ingår i modellen i begränsad utsträckning förklarar om primärvården samordnas med andra delar av vården. För att bättre förstå primärvårdens förutsättningar för samordning krävs sannolikt mer detaljerad information om arbetssätt, rutiner och samordningen i praktiken.
Referenser
AI Sweden (2025). Vårdkartan. En kartläggning av svenska regioners AI-initiativ inom vårdsektorn.
Arbetsmiljöverket (2025). Fokus på för hög arbetsbelastning.
Capio (2025). Första europeiska storskaliga kliniska studien visar att AI-assistenter minskar dokumentationstiden. https://www.capio.se/nyheter-pressrum/nyhetsarkiv/forsta-europeiska-storskaliga-kliniska-studien-visar-att-ai-assistenter-minskar-dokumentationstiden–efter-375-000-skapade-journalanteckningar/ [2026-02-20].
Folkhälsomyndigheten (2025). Hälsans bestämningsfaktorer. https://www.folkhalsomyndigheten.se/folkhalsorapportering-statistik/tolkad-rapportering/folkhalsan-i-sverige/halsans-bestamningsfaktorer/ [2026-02-06].
Hodkinson, A., Zhou, A., Johnson, J., Geraghty, K., Riley, R., Zhou, A., Panagioti, M. (2022). Associations of physician burnout with career engagement and quality of patient care: systematic review and meta-analysis. British Medical Journal (Online), 378: e070442.
Internetstiftelsen (2023). Svenskarna och internet 2023.
Internetstiftelsen (2025). Svenskarna och internet 2025.
Karolinska Institutet (2026). Tema: AI inom medicin och hälsa. https://ki.se/forskning/popularvetenskap-och-dialog/popularvetenskapliga-teman/tema-ai-inom-medicin-och-halsa [2026-02-06].
Myndigheten för arbetsmiljökunskap (2023a). En kartläggning av arbetsmiljö och hälsa hos undersköterskor, sjuksköterskor och läkare i den offentliga hälso- och sjukvården (Rapport 2023:12).
Myndigheten för arbetsmiljökunskap (2023b). Risk- och friskfaktorer i hälso- och sjukvården – organisatoriska faktorer av betydelse för medarbetarnas hälsa.
OECD – Organisation for Economic Co-operation and Development (2025). Landsprofil om cancer 2025. Sverige.
prop. 2008/09:193. Vissa psykiatrifrågor m.m.
Region Stockholm (2019). Arbetsmiljön i primärvården. Intervjuer med läkare och sjuksköterskor.
RISE – Research Institute of Sweden (2026). Dags att släppa in AI i sjukvården – men se upp för fallgroparna.
Samordningsförbundet Stockholms stad (2024). Samverkan mellan socialtjänsten och hälso- och sjukvården kring individen i Stockholms stad. Ett kunskaps- och diskussionsunderlag inför beslut om Samordningsförbundet Stockholms stads fortsatta stöd till sina medlemmar.
Skolverket (2025). Talis förskolan 2024. En studie om personalens och rektorernas yrkesvardag i förskolan.
SKR – Sveriges Kommuner och Regioner (2024a). Primärvård i Sverige. Uppdrag, organisation, kontinuitet och prioriteringar.
SKR – Sveriges Kommuner och Regioner (2024b). Skador i somatisk vård 2023.
SKR – Sveriges Kommuner och Regioner (2025a). Digitalisering inom hälso- och sjukvården. https://skr.se/halsaochsjukvard/utvecklingavverksamhetinomhalsaochsjukvard/digitaliseringinomhalsoochsjukvarden.7889.html [2026-02-06].
SKR – Sveriges Kommuner och Regioner (2025b). Kvalitet och kostnader i vården 2025.
Socialstyrelsen (2021). Uppföljning av omställningen till en mer nära vård 2020. Utvecklingen i regioner och kommuner samt förslag på indikatorer.
Socialstyrelsen (2022). Kompetensförsörjning inom primärvården. Slutrapport.
Socialstyrelsen (2023). Bedömning av tillgång och efterfrågan på legitimerad personal i hälso- och sjukvård samt tandvård. Nationella planeringsstödet 2023.
Socialstyrelsen (2024). Nationell målbild för vårdcentralers omhändertagande av psykisk ohälsa för att ge befolkningen en god och nära vård.
Socialstyrelsen (2025). Uppföljning av omställningen till en god och nära vård. Delredovisning 2025.
Socialstyrelsen (2026). Samlat stöd för patientsäkerhet. Arbetsmiljö.
SOU 2022:22. Vägen till ökad tillgänglighet – delaktighet, tidiga insatser och inom lagens ram.
Sveriges läkarförbund (2021). Arbetsmiljö. Delrapport 5: Primärvårdsenkäten.
Sveriges läkarförbund (2025). 1 100 invånare per läkare? Vårdcentralens bemanning.
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2019). Med örat mot marken (Rapport 2019:2).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2020). Vården ur primärvårdsläkarnas perspektiv 2019. International Health Policy (IHP) 2019 (PM 2020:5).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2022a). Besök via nätet. Resursutnyttjande och jämlikhet kopplat till digitala vårdbesök (Rapport 2022:1).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2022b). Nationell uppföljning av hälso- och sjukvården 2022. Indikatorer på kvalitet, jämlikhet och effektivitet (PM 2022:3).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2023). Vården ur primärvårdsläkarnas perspektiv. International Health Policy (IHP) 2022 (Rapport 2023:1).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2024). Vården ur befolkningens perspektiv. International Health Policy Survey (IHP) 2023 (PM 2024:3).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2025a). Omtag för omställning (Rapport 2025:1).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2025b). Samordning med svårigheter. Tillämpning av samordnad individuell plan, SIP (Rapport 2025:2).
Vård- och omsorgsanalys – Myndigheten för vård- och omsorgsanalys (2025c). Vården ur befolkningens perspektiv, 65 år och äldre. International Health Policy Survey (IHP) 2024 (PM 2025:1).
Vårdanalys – Myndigheten för vårdanalys (2016a). Samordnad vård och omsorg. En analys av samordningsutmaningar i ett fragmenterat vård- och omsorgssystem (PM 2016:1).
Vårdanalys – Myndigheten för vårdanalys (2016b). VIP i vården? Om utmaningar i vården av personer med kronisk sjukdom (Rapport 2014:2).
Bilaga Regressionstabeller
Här redovisar vi regressionsresultaten för de genomförda regressionsanalyserna. Vi har använt logistisk regressionsanalys, som är en statistisk metod som används för att analysera samband mellan en eller flera oberoende variabler och ett utfall som kan anta två möjliga värden, till exempel ”ja” eller ”nej”.
Resultaten från de logistiska regressionerna uttrycks i oddskvoter. En oddskvot beskriver sannolikheten för ett visst utfall i förhållande till en referenskategori (markerad med ref i tabellerna). En oddskvot på 1 innebär att det inte finns någon skillnad mellan kategorierna. Om oddskvoten är större än 1 betyder det en högre sannolikhet för utfallet, medan en oddskvot mindre än 1 indikerar en lägre sannolikhet för utfallet jämfört med referenskategorin. En närmare beskrivning av metod och analys finns i metodbilagan på vår hemsida.
Tabell 3 visar regressionsresultaten för hög stress bland primärvårdsläkarna. Ålder är indelat i fem kategorier, och som referenskategori har vi valt åldersgruppen 35–44 år. Oddskvoten mellan åldersgruppen 45–54 år och referenskategorin är 0,55 vilket innebär att oddsen för att en läkare som är 35–44 år är mycket stressad är ungefär hälften jämfört med för en läkare i åldersgruppen 45–54 år. Odds definieras som sannolikheten för att något ska inträffa dividerat med sannolikheten för att det inte ska inträffa. Högre odds är alltså förknippat med en högre sannolikhet, och lägre odds med lägre sannolikhet.
Antalet observationer varierar mellan analyserna eftersom majoriteten av frågorna i enkätundersökningen visas för olika respondenter beroende på hur de svarat på tidigare frågor. Skattningarna i tabellerna avser oddskvoten (* indikerar p <0,05, ** att p <0,01 och *** att p <0,001).
Tabell 3. Regressionsresultat stress (n=1673).
| Ålder, 34 år eller yngre | 0,65* |
| Ålder, 35–44 år (ref) | 1 |
| Ålder, 45–54 år | 0,55*** |
| Ålder, 55–64 år | 0,66* |
| Ålder, 65–99 år | 0,36*** |
| Kön, Man | 0,67*** |
| Kön, Kvinna (ref) | 1 |
| Yrke, ST-läkare | 1,05 |
| Yrke, Övriga inkl. AT-läkare | 0,68 |
| Yrke, Specialistläkare (ref) | 1 |
| Sjukvårdsregion, Mellansverige | 0,87 |
| Sjukvårdsregion, Norra | 0,87 |
| Sjukvårdsregion, Stockholm-Gotland (ref) | 1 |
| Sjukvårdsregion, Sydöstra | 0,78 |
| Sjukvårdsregion, Södra | 1,07 |
| Sjukvårdsregion, Västra | 1,03 |
| Områdestyp socioekonomi, Blandat | 1,14 |
| Områdestyp socioekonomi, Utmaningar | 1,29 |
| Områdestyp socioekonomi, Goda förutsättningar (ref) | 1 |
| Urbanisering, Främst utanför centralort | 1,12 |
| Urbanisering, Främst centralort (ref) | 1 |
| Driftsform, Privat | 1,21 |
| Driftsform, Offentlig (ref) | 1 |
| Antal listade på VC (num) | 1,00 |
| Listade per heltidstjänst, Färre än 1100 (ref) | 1 |
| Listade per heltidstjänst, 1100–1400 | 1,65** |
| Listade per heltidstjänst, 1400–1700 | 1,74** |
| Listade per heltidstjänst, 1700–2000 | 2,16*** |
| Listade per heltidstjänst, Fler än 2000 | 2,84*** |
| Tid per patient, Mindre än 20 min | 1,20 |
| Tid per patient, 20-25min (ref) | 1 |
| Tid per patient, 25–30 min | 1,07 |
| Tid per patient, 30–60 min | 1,03 |
| Andel professionell utveckling (num) | 0,96*** |
| Antal professioner (num) | 0,86 |
| Nöjd tid per patient, Nöjd | 0,54*** |
| Nöjd tid per patient, Varken eller/missnöjd (ref) | 1 |
| Nöjd daglig arbetsbelastning, Nöjd | 0,1*** |
| Nöjd daglig arbetsbelastning, Varken eller/missnöjd (ref) | 1 |
| Nöjd tid admin, Nöjd | 0,59* |
| Nöjd tid admin, Varken eller/missnöjd (ref) | 1 |
| Andel besök fysiskt, Mindre än 60% (ref) | 1 |
| Andel besök fysiskt, 60–75% | 0,93 |
| Andel besök fysiskt, 75–85% | 1,05 |
| Andel besök fysiskt, 85–100% | 0,95 |
| Sjuksköterska, JA | 1,57 |
| Sjuksköterska, NEJ (ref) | 1 |
| Specialistsjuksköterska, JA | 0,76 |
| Specialistsjuksköterska, NEJ (ref) | 1 |
| Läkarassistent, JA | 1,31 |
| Läkarassistent, NEJ (ref) | 1 |
| Dietist, JA | 1,14 |
| Dietist, NEJ (ref) | 1 |
| Apotekare/receptarie, JA | 2,03** |
| Apotekare/receptarie, NEJ (ref) | 1 |
| Psykolog/kurator, JA | 2,21* |
| Psykolog/kurator, NEJ (ref) | 1 |
| Fysioterapeut/arbetsterapeut, JA | NA |
| Fysioterapeut/arbetsterapeut, NEJ (ref) | NA |
Tabell 4. Regressionsresultat planerar att sluta (n=1844).
| Ålder, 34 år eller yngre | 0,85 |
| Ålder, 35–44 år (ref) | 1 |
| Ålder, 45–54 år | 0,80 |
| Ålder, 55–64 år | 1,47* |
| Ålder, 65–99 år | 20,49*** |
| Kön, Man | 0,97 |
| Kön, Kvinna (ref) | 1 |
| Yrke, ST-läkare | 1,10 |
| Yrke, Övriga inkl. AT-läkare | 1,22 |
| Yrke, Specialistläkare (ref) | 1 |
| Sjukvårdsregion, Mellansverige | 0,60* |
| Sjukvårdsregion, Norra | 0,46*** |
| Sjukvårdsregion, Sydöstra | 0,62* |
| Sjukvårdsregion, Södra | 0,56** |
| Sjukvårdsregion, Västra | 0,59** |
| Sjukvårdsregion, Stockholm-Gotland (ref) | 1 |
| Områdestyp socioekonomi, Blandat | 0,98 |
| Områdestyp socioekonomi, Utmaningar | 1,38* |
| Områdestyp socioekonomi, Goda förutsättningar (ref) | 1 |
| Driftsform, Privat | 0,81 |
| Driftsform, Offentlig (ref) | 1 |
| Urbanisering, Främst utanför centralort | 1,06 |
| Urbanisering, Främst centralort (ref) | 1 |
| Antal listade på VC (num) | 1,00* |
| Listade per heltidstjänst, Färre än 1100 (ref) | 1 |
| Listade per heltidstjänst, 1100–1400 | 1,17 |
| Listade per heltidstjänst, 1400–1700 | 1,45 |
| Listade per heltidstjänst, 1700–2000 | 1,52* |
| Listade per heltidstjänst, Fler än 2000 | 1,68** |
| Tid per patient, Mindre än 20 min | 0,85 |
| Tid per patient, 20-25min (ref) | 1 |
| Tid per patient, 25–30 min | 0,86 |
| Tid per patient, 30–60 min | 0,99 |
| Andel professionell utveckling (num) | 0,96*** |
| Problem admin FK, Stort problem | 1,72*** |
| Problem admin FK, Mindre/inget problem | 1 |
| Problem admin dok, Stort problem | 1,33* |
| Problem admin dok, Mindre/inget problem | 1 |
| Andel besök fysiskt, Mindre än 60% (ref) | 1 |
| Andel besök fysiskt, 60–75% | 1,24 |
| Andel besök fysiskt, 75–85% | 1,18 |
| Andel besök fysiskt, 85–100% | 1,25 |
| Sjuksköterska, JA | 1,53 |
| Sjuksköterska, NEJ (ref) | 1 |
| Specialistsjuksköterska, JA | 0,60** |
| Specialistsjuksköterska, NEJ (ref) | 1 |
| Läkarassistent, JA | 1,27 |
| Läkarassistent, NEJ (ref) | 1 |
| Dietist, JA | 1,07 |
| Dietist, NEJ (ref) | 1 |
| Apotekare/receptarie, JA | 1,02 |
| Apotekare/receptarie, NEJ (ref) | 1 |
| Psykolog/kurator, JA | 0,86 |
| Psykolog/kurator, NEJ (ref) | 1 |
| Fysioterapeut/arbetsterapeut, JA | 1,18 |
| Fysioterapeut/arbetsterapeut, NEJ (ref) | 1 |
| Nöjd tid per patient, Nöjd | 0,64*** |
| Nöjd tid per patient, Varken eller/missnöjd (ref) | 1 |
| Nöjd daglig arbetsbelastning, Nöjd | 0,59** |
| Nöjd daglig arbetsbelastning, Varken eller/missnöjd (ref) | 1 |
| Nöjd tid admin, Nöjd | 1,22 |
| Nöjd tid admin, Varken eller/missnöjd (ref) | 1 |
| Stress, Mycket stressigt | 2,14*** |
| Stress, Ganska/inte stressigt (ref) | 1 |
Tabell 5. Regressionsresultat beredskap kronisk sjukdom (n=1847).
| Ålder, 34 år eller yngre | 0,37 |
| Ålder, 35–44 år (ref) | 1 |
| Ålder, 45–54 år | 1,63 |
| Ålder, 55–64 år | 1,12 |
| Ålder, 65–99 år | 0,57 |
| Kön, Man | 1,27 |
| Kön, Kvinna (ref) | 1 |
| Yrke, ST-läkare | 1,07 |
| Yrke, Övriga inkl. AT-läkare | 1,54 |
| Yrke, Specialistläkare (ref) | 1 |
| Sjukvårdsregion, Mellansverige | 0,63 |
| Sjukvårdsregion, Norra | 0,29 |
| Sjukvårdsregion, Sydöstra | 0,64 |
| Sjukvårdsregion, Södra | 1,13 |
| Sjukvårdsregion, Västra | 1,70 |
| Sjukvårdsregion, Stockholm-Gotland (ref) | 1 |
| Områdestyp socioekonomi, Blandat | 0,70 |
| Områdestyp socioekonomi, Utmaningar | 0,46 |
| Områdestyp socioekonomi, Goda förutsättningar (ref) | 1 |
| Driftsform, Privat | 1,06 |
| Driftsform, Offentlig (ref) | 1 |
| Urbanisering, Främst utanför centralort | 0,54 |
| Urbanisering, Främst centralort (ref) | 1 |
| Antal listade på VC (num) | 1,00 |
| Listade per heltidstjänst, Färre än 1100 (ref) | 1 |
| Listade per heltidstjänst, 1100–1400 | 5,35 |
| Listade per heltidstjänst, 1400–1700 | 0,50 |
| Listade per heltidstjänst, 1700–2000 | 0,24* |
| Listade per heltidstjänst, Fler än 2000 | 0,20* |
| Tid per patient, Mindre än 20 min | 0,58 |
| Tid per patient, 20–25 min (ref) | 1 |
| Tid per patient, 25–30 min | 2,45 |
| Tid per patient, 30–60 min | 0,67 |
| Andel professionell utveckling (num) | 1,07 |
| Antal professioner (num) | 1,64 |
| Skickar patienthistorik, Ofta/vanligtvis | 0,83 |
| Skickar patienthistorik, Ibland/sällan/aldrig (ref) | 1 |
| SV följer upp, Ofta/vanligtvis | 1,56 |
| SV följer upp, Ibland/sällan/aldrig (ref) | 1 |
| Får info om ändringar SV, Ofta/vanligtvis | 2,20* |
| Får info om ändringar från SV, Ibland/sällan/aldrig (ref) | 1 |
| Info från SV inom en vecka, Ofta/vanligtvis | 0,80 |
| Info från SV inom en vecka, Ibland/sällan/aldrig (ref) | 1 |
| Andel besök fysiskt, Mindre än 60% (ref) | 1 |
| Andel besök fysiskt, 60–75% | 4,41* |
| Andel besök fysiskt, 75–85% | 2,56 |
| Andel besök fysiskt, 85–100% | 1,30 |
| Sjuksköterska, JA | 0,00 |
| Sjuksköterska, NEJ (ref) | 1 |
| Specialistsjuksköterska, JA | 1,16 |
| Specialistsjuksköterska, NEJ (ref) | 1 |
| Läkarassistent, JA | 0,32 |
| Läkarassistent, NEJ (ref) | 1 |
| Dietist, JA | 0,32 |
| Dietist, NEJ (ref) | 1 |
| Apotekare/receptarie, JA | 0,82 |
| Apotekare/receptarie, NEJ (ref) | 1 |
| Psykolog/kurator, JA | 1,78 |
| Psykolog/kurator, NEJ (ref) | 1 |
| Fysioterapeut/arbetsterapeut, JA | NA |
| Fysioterapeut/arbetsterapeut, NEJ (ref) | 1 |
| Tar fram vårdplan, Ofta/vanligtvis | 4,91** |
| Tar fram vårdplan, Ibland/sällan/aldrig (ref) | 1 |
| Kontaktar mellan besök, Ofta/vanligtvis | 7,20** |
| Kontaktar mellan besök, Ibland/sällan/aldrig (ref) | 1 |
| Distansmonitorering, Ofta/vanligtvis | 0,97 |
| Distansmonitorering, Ibland/sällan/aldrig (ref) | 1 |
| Stress, Mycket stressigt | 0,38 |
| Stress, Ganska/inte stressigt (ref) | 1 |
Tabell 6. Regressionsresultat beredskap psykisk ohälsa (n=1863).
| Ålder, 34 år eller yngre | 0,53 |
| Ålder, 35–44 år (ref) | 1 |
| Ålder, 45–54 år | 1,69 |
| Ålder, 55–64 år | 0,80 |
| Ålder, 65–99 år | 0,53 |
| Kön, Man | 0,67 |
| Kön, Kvinna (ref) | 1 |
| Yrke, ST-läkare | 0,56 |
| Yrke, Övriga inkl. AT-läkare | 0,33* |
| Yrke, Specialistläkare (ref) | 1 |
| Sjukvårdsregion, Mellansverige | 0,62 |
| Sjukvårdsregion, Norra | 0,25 |
| Sjukvårdsregion, Sydöstra | 0,41 |
| Sjukvårdsregion, Södra | 0,64 |
| Sjukvårdsregion, Västra | 1,74 |
| Sjukvårdsregion, Stockholm-Gotland (ref) | 1 |
| Områdestyp socioekonomi, Blandat | 1,95 |
| Områdestyp socioekonomi, Utmaningar | 0,96 |
| Områdestyp socioekonomi, Goda förutsättningar (ref) | 1 |
| Urbanisering, Främst utanför centralort | 0,68 |
| Urbanisering, Främst centralort (ref) | 1 |
| Driftsform, Privat | 0,94 |
| Driftsform, Offentlig (ref) | 1 |
| Antal listade på VC (num) | 1,00 |
| Listade per heltidstjänst, Färre än 1100 (ref) | 1 |
| Listade per heltidstjänst, 1100–1400 | 1,91 |
| Listade per heltidstjänst, 1400–1700 | 1,00 |
| Listade per heltidstjänst, 1700–2000 | 0,39 |
| Listade per heltidstjänst, Fler än 2000 | 0,38 |
| Tid per patient, Mindre än 20 min | 0,93 |
| Tid per patient, 20–25 min (ref) | 1 |
| Tid per patient, 25–30 min | 1,38 |
| Tid per patient, 30–60 min | 0,75 |
| Andel professionell utveckling (num) | 1,08 |
| Antal professioner (num) | 1,37 |
| Skickar patienthistorik, Ofta/vanligtvis | 0,24 |
| Skickar patienthistorik, Ibland/sällan/aldrig (ref) | 1 |
| SV följer upp, Ofta/vanligtvis | 1,23 |
| SV följer upp, Ibland/sällan/aldrig (ref) | 1 |
| Får info om ändringar SV, Ofta/vanligtvis | 2,30* |
| Får info om ändringar från SV, Ibland/sällan/aldrig (ref) | 1 |
| Info från SV inom en vecka, Ofta/vanligtvis | 0,99 |
| Info från SV inom en vecka, Ibland/sällan/aldrig (ref) | 1 |
| Sjuksköterska, JA | 5,55 |
| Sjuksköterska, NEJ (ref) | 1 |
| Specialistsjuksköterska, JA | 0,68 |
| Specialistsjuksköterska, NEJ (ref) | 1 |
| Läkarassistent, JA | 0,40 |
| Läkarassistent, NEJ (ref) | 1 |
| Dietist, JA | 0,55 |
| Dietist, NEJ (ref) | 1 |
| Apotekare/receptarie, JA | 4,18 |
| Apotekare/receptarie, NEJ (ref) | 1 |
| Psykolog/kurator, JA | 1,32 |
| Psykolog/kurator, NEJ (ref) | 1 |
| Fysioterapeut/arbetsterapeut, JA | NA |
| Fysioterapeut/arbetsterapeut, NEJ (ref) | 1 |
| Andel besök fysiskt, Mindre än 60% (ref) | 1 |
| Andel besök fysiskt, 60–75% | 1,90 |
| Andel besök fysiskt, 75–85% | 1,87 |
| Andel besök fysiskt, 85–100% | 1,29 |
| Stress, Mycket stressigt | 0,24** |
| Stress, Ganska/inte stressigt (ref) | 1 |
Tabell 7. Regressionsresultat samordnar ofta vården med andra delar av vården (n=1718).
| Ålder, 34 år eller yngre | 1,15 |
| Ålder, 35–44 år (ref) | 1 |
| Ålder, 45–54 år | 1,15 |
| Ålder, 55–64 år | 0,79 |
| Ålder, 65–99 år | 0,79 |
| Kön, Man | 0,98 |
| Kön, Kvinna (ref) | 1 |
| Yrke, ST-läkare | 0,90 |
| Yrke, Övriga inkl. AT-läkare | 0,86 |
| Yrke, Specialistläkare (ref) | 1 |
| Sjukvårdsregion, Mellansverige | 0,76 |
| Sjukvårdsregion, Norra | 1,08 |
| Sjukvårdsregion, Sydöstra | 1,13 |
| Sjukvårdsregion, Södra | 1,03 |
| Sjukvårdsregion, Västra | 0,94 |
| Sjukvårdsregion, Stockholm-Gotland (ref) | 1 |
| Områdestyp socioekonomi, Blandat | 0,99 |
| Områdestyp socioekonomi, Utmaningar | 0,94 |
| Områdestyp socioekonomi, Goda förutsättningar (ref) | 1 |
| Urbanisering, Främst utanför centralort | 0,89 |
| Urbanisering, Främst centralort (ref) | 1 |
| Driftsform, Privat | 0,82 |
| Driftsform, Offentlig (ref) | 1 |
| Antal listade på VC (num) | 1,00 |
| Listade per heltidstjänst, Färre än 1100 (ref) | 1 |
| Listade per heltidstjänst, 1100–1400 | 1,14 |
| Listade per heltidstjänst, 1400–1700 | 0,99 |
| Listade per heltidstjänst, 1700–2000 | 0,81 |
| Listade per heltidstjänst, Fler än 2000 | 0,89 |
| Tid per patient, Mindre än 20 min | 0,96 |
| Tid per patient, 20–25 min (ref) | 1 |
| Tid per patient, 25–30 min | 1,03 |
| Tid per patient, 30–60 min | 0,88 |
| Andel professionell utveckling (num) | 1,00 |
| Skickar patienthistorik, Ofta/vanligtvis | 1,15 |
| Skickar patienthistorik, Ibland/sällan/aldrig (ref) | 1 |
| SV följer upp, Ofta/vanligtvis | 1,14 |
| SV följer upp, Ibland/sällan/aldrig (ref) | 1 |
| Får info om ändringar SV, Ofta/vanligtvis | 1,36** |
| Får info om ändringar från SV, Ibland/sällan/aldrig (ref) | 1 |
| Info från SV inom en vecka, Ofta/vanligtvis | 1,17 |
| Info från SV inom en vecka, Ibland/sällan/aldrig (ref) | 1 |
| Problem samordna remisser, Stort problem | 0,97 |
| Problem samordna remisser, Mindre/inget problem (ref) | 1 |
| Elektronisk journaldelning, JA | 1,12 |
| Elektronisk journaldelning, NEJ (ref) | 1 |
| Sjuksköterska, JA | 0,90 |
| Sjuksköterska, NEJ (ref) | 1 |
| Specialistsjuksköterska, JA | 1,30 |
| Specialistsjuksköterska, NEJ (ref) | 1 |
| Läkarassistent, JA | 1,18 |
| Läkarassistent, NEJ (ref) | 1 |
| Dietist, JA | 1,14 |
| Dietist, NEJ (ref) | 1 |
| Apotekare/receptarie, JA | 0,96 |
| Apotekare/receptarie, NEJ (ref) | 1 |
| Psykolog/kurator, JA | 1,09 |
| Psykolog/kurator, NEJ (ref) | 1 |
| Fysioterapeut/arbetsterapeut, JA | 0,96 |
| Fysioterapeut/arbetsterapeut, NEJ (ref) | 1 |
| Andel besök fysiskt, Mindre än 60% (ref) | 1 |
| Andel besök fysiskt, 60–75% | 0,94 |
| Andel besök fysiskt, 75–85% | 0,96 |
| Andel besök fysiskt, 85–100% | 0,75 |
| Stress, Mycket stressigt | 1,08 |
| Stress, Ganska/inte stressigt (ref) | 1 |
Tabell 8. Regressionsresultat använder AI i arbete (n=1685).
| Ålder, 34 år eller yngre | 1,12 |
| Ålder, 35–44 år (ref) | 1 |
| Ålder, 45–54 år | 0,97 |
| Ålder, 55–64 år | 0,84 |
| Ålder, 65–99 år | 0,53** |
| Kön, Man | 0,77* |
| Kön, Kvinna (ref) | 1 |
| Yrke, ST-läkare | 1,19 |
| Yrke, Övriga inkl. AT-läkare | 1,70** |
| Yrke, Specialistläkare (ref) | 1 |
| Sjukvårdsregion, Mellansverige | 0,23*** |
| Sjukvårdsregion, Norra | 0,21*** |
| Sjukvårdsregion, Sydöstra | 0,45*** |
| Sjukvårdsregion, Södra | 0,28*** |
| Sjukvårdsregion, Västra | 0,71*** |
| Sjukvårdsregion, Stockholm-Gotland (ref) | 1 |
| Områdestyp socioekonomi, Blandat | 0,87 |
| Områdestyp socioekonomi, Utmaningar | 1,39* |
| Områdestyp socioekonomi, Goda förutsättningar (ref) | 1 |
| Urbanisering, Främst utanför centralort | 0,94 |
| Urbanisering, Främst centralort (ref) | 1 |
| Driftsform, Privat | 1,76*** |
| Driftsform, Offentlig (ref) | 1 |
| Antal listade på VC (num) | 1,00*** |
| Listade per heltidstjänst, Färre än 1100 (ref) | 1 |
| Listade per heltidstjänst, 1100–1400 | 1,14 |
| Listade per heltidstjänst, 1400–1700 | 1,23 |
| Listade per heltidstjänst, 1700–2000 | 1,21 |
| Listade per heltidstjänst, Fler än 2000 | 1,14 |
| Andel professionell utveckling (num) | 0,99 |
| Antal professioner (num) | 0,99 |
| Andel besök fysiskt, Mindre än 60% (ref) | 1 |
| Andel besök fysiskt, 60–75% | 0,91 |
| Andel besök fysiskt, 75–85% | 0,88 |
| Andel besök fysiskt, 85–100% | 0,88 |
Beslut
Beslut om den här promemorian har fattats av generaldirektören för Myndigheten för vård- och omsorgsanalys. Utredaren Linn Wallén har varit föredragande. I den slutliga handläggningen har även utredarna Agnes Lindvall och Cecilia Dahlgren samt projektdirektören Åsa Ljungvall, analyschefen Hanna Larheden och chefsjuristen Angelica Bagger deltagit.
Stockholm 2026-02-13
Om publikationen
Vården ur primärvårdsläkarnas perspektiv
International Health Policy Survey (IHP) 2025
PM 2026:1
ISBN: 978-91-89933-40-8
© Myndigheten för vård- och omsorgsanalys 2026
The Commonwealth Fund står bakom den huvudsakliga finansieringen av undersökningen The Commonwealth Fund’s 2025 International Health Policy Survey of Primary Care Physicians. Följande organisationer är medfinansiärer:
– Canadian Institute for Health Information (Kanada)
– Commissaire à la santé et au bien-être du Québec (Kanada)
– Ministère de la Santé et des Services sociaux (Kanada)
– Ontario Health (Kanada)
– German Ministry of Health and the Robert Koch Institute (Tyskland)
– Stichting Radboud universitair medisch centrum vid Radboud University Medical Center (Nederländerna)
– The Dutch Ministry of Health (Nederländerna)
– Vård- och omsorgsanalys (Sverige)
– Federal Office of Public Health (Schweiz)
– The Health Foundation (Storbritannien).
