
På stabil grund?
Delredovisning av uppdrag att utvärdera lagstiftningen om primärvårdens grunduppdrag
Innehåll
Förord
Sammanfattning
1 Utvärdering av primärvårdens grunduppdrag
2 En ambition om en mer likvärdig vård
3 Implementering av grunduppdraget
4 Förutsättningarna för verksamheterna
5 Vårt uppdrag fortsätter
Referenser
Bilaga 1. Kartläggning av regionernas styrning och organisering
Bilaga 2. Kartläggning av verksamheternas förutsättningar
Beslut
Om publikationen
Förord
Betydelsen av en stark primärvård har under lång tid varit föremål för diskussion. Primärvården ska vara den tydliga basen i hälso- och sjukvården, med ett tydligt definierat ansvar. Det är särskilt betydelsefullt i takt med att befolkningen växer och medellivslängden stiger. En stark primärvård är dessutom centralt i den större omställningen till god och nära vård om pågår i regioner och kommuner. I och med lagändringen i hälso- och sjukvårdslagen, 2021, formaliserades primärvårdens uppdrag.
Myndigheten för vård- och omsorgsanalys har fått regeringens uppdrag att utvärdera primärvårdens lagstiftade grunduppdrag. Den här promemorian är en första delredovisning av uppdraget. Vi fokuserar på att sammanställa den kunskap vi har i dag om hur regioner implementerar lagstiftningen och vilka förutsättningar verksamheterna har att genomföra uppdraget. För att lagstiftningen ska få genomslag krävs att verksamheterna har goda förutsättningar att leva upp till bestämmelsen.
Projektledare för arbetet har varit utredaren Matilda Jonung. Projektgruppen har bestått av analytikern Ida Hedenskog och juristen Ellen Ringqvist. Projektdirektören Marianne Svensson och utredarna Daniel Zetterberg, Cecilia Dahlgren, Siri Bokvist och Sara Korlén samt analytikern Judith Höglin Forsberg har också deltagit i arbetet.
Stockholm i december 2025
Jean-Luc af Geijerstam, generaldirektör
Sammanfattning
Den 1 juli 2021 ändrades hälso- och sjukvårdslagen (HSL 2017:30) genom att primärvårdens grunduppdrag definierades i 13a kap. HSL. I bestämmelsen klargörs primärvårdens ansvar och de grundläggande krav som fordras för att fullgöra dess uppdrag. Från och med den 1 januari 2024 omfattar grunduppdraget även rehabiliterande insatser, efter ett tillägg i samma kapitel. Myndigheten för vård- och omsorgsanalys har fått i uppdrag att utvärdera lagstiftningen.
I den här första delredovisningen sammanställer vi kunskap som finns i dag om hur regionerna har implementerat lagstiftningen och vilka förutsättningar att fullfölja uppdraget som verksamheterna har. Sammanställningen bygger på våra tidigare analyser av primärvården.
Vår samlade bild är att formaliseringen av primärvårdens grunduppdrag tydliggör grunduppdraget, men att det i nuläget saknas både grundläggande och specifika förutsättningar för att klara uppdraget. Utifrån den kunskap vi har nu, ser vi att det skulle kunna vara en utmaning att nå målet med det lagstiftade grunduppdraget om en mer likvärdig vård på grund av den fragmenterade styrningen och organiseringen av primärvården.
Få tecken på mer enhetlig styrning och organisering av primärvården
Det är svårt att bedöma om det lagreglerade grunduppdraget har haft någon genomgående påverkan på den regionala styrningen av primärvården. I vissa regioner har styrningen av primärvården förändrats till följd av den större omställningen till god och nära vård, bland annat genom en breddad formulering av primärvårdsuppdraget och viss justering av ersättningsmodeller.
Implementeringen av grunduppdraget i regionerna verkar inte ha bidragit till en ökad enhetlighet i regionernas organisering av primärvården enligt regeringens ambition. Vårdcentralerna är den centrala vårdgivaren i samtliga regioner, men det finns fortfarande skillnader i hur övrig primärvård etableras och organiseras. Exempelvis varierar antalet kompletterande vårdval i primärvården i regionerna.
Vi ser även att systemet med vårdval främjar vissa delar av grunduppdraget, som tillgänglighet, men försvårar andra, som samordning. Vi saknar dock fördjupad kunskap om hur olika modeller påverkar vårdens kvalitet och likvärdighet. Här ser vi att mer kunskap behövs.
Brister i de grundläggande förutsättningarna
Vi bedömer att primärvården har otillräckliga förutsättningar att genomföra sitt lagstiftade grunduppdrag. En viktig förutsättning är tillräckliga ekonomiska resurser.
En adekvat kompetensförsörjning är en annan viktig förutsättning. Utan dessa grundläggande förutsättningar är det svårt för verksamheterna i primärvården att leva upp till lagstiftningens specifika områden.
Primärvården har under senare år bara stärkts i begränsad omfattning, och ett fåtal regioner har ökat primärvårdens andel av de totala hälso- och sjukvårdskostnaderna. Verksamhetsföreträdare rapporterar om otillräckliga ekonomiska resurser för att fullt ut kunna genomföra sitt uppdrag. Samtidigt försvårar avsaknaden av samlad och detaljerad kostnadsstatistik för den kommunalt utförda primärvården en heltäckande bedömning av de ekonomiska förutsättningarna i kommunerna.
Kompetensförsörjningen utgör samtidigt en fortsatt utmaning. Bristen på specialistläkare inom primärvården är särskilt framträdande, och även inom den kommunala hälso- och sjukvården finns ett behov av ökad kompetens. Bemanningssvårigheterna har flera orsaker, däribland begränsade ekonomiska resurser och konkurrens om kvalificerad personal. Den pressade arbetsmiljön försvårar dessutom både möjligheten att behålla befintliga medarbetare och att attrahera nya. Kompetensbristen är särskilt tydlig på landsbygden och i socioekonomiskt utsatta områden.
Olika förutsättningar att genomföra specifika delar av grunduppdraget
Verksamheternas förutsättningar att genomföra specifika delar av grunduppdraget varierar mellan de olika delarna av grunduppdraget. Förutsättningarna (tillgodose vanligt förekommande vårdbehov, vara lätt tillgänglig, arbeta förebyggande, samordna vården, erbjuda rehabilitering och delta i forskning) är i sig också avhängiga tillgången till ekonomiska resurser och en fullgod kompetensförsörjning.
Verksamheternas förutsättningar att tillgodose vanligt förekommande vårdbehov har inte stärkts under perioden 2019–2022. Läkarna i primärvården rapporterar en något försämrad beredskap för vårdcentralen att hantera kroniska sjukdomar och demens, marginella förbättringar för psykisk ohälsa och palliativ vård samt fortsatt sämre möjligheter att ge vård till patienter med missbruksproblematik. Det finns dock tydliga skillnader mellan olika delar av landet i hur väl förberedd vårdcentralsläkarna upplever att de är att möta patienter med olika sjukdomstillstånd. Samtidigt är detta område svårt att analysera, eftersom det är svårt att definiera vad som är ett vanligt förekommande vårdbehov.
Tillgängligheten i form av öppettider inom primärvården på kvällar och helger är begränsad. Få läkare uppger att deras vårdcentral håller öppet på kvällar och helger. Tillgången till medicinsk bedömning inom tre dagar har däremot ökat något sedan 2020. Även här ser vi skillnader mellan regionerna. Digitaliseringen har medfört nya vägar och sätt att möta de patienter som har möjlighet att ta del av utvecklingen.
Förutsättningarna för ett förebyggande och hälsofrämjande arbete varierar mellan verksamheter, kommuner och regioner, men en gemensam uppfattning är att arbetet begränsas av brist på ekonomiska resurser och kompetens. Förebyggande insatser riskerar därför att nedprioriteras till förmån för akuta vårdbehov.
Samverkan är en förutsättning, men ingen garanti för en fungerande samordning av patientens vårdinsatser. Samverkan fungerar olika väl beroende på vårdnivå. Mellan den regionala och kommunala primärvården fungerar samarbetet överlag relativt väl, medan primärvårdens samverkan med den specialiserade vården fungerar mindre väl. Vårdcentralerna uppger att den specialiserade vården inte alltid har möjlighet att fullt ut delta i samverkansarbetet, bland annat vid planering för utskrivningsklara patienter, och processen försvåras av otydliga rollfördelningar och avsaknad av etablerade strukturer. Brist på resurser anges ofta som ett hinder för att prioritera samverkan, och både kommuner och vårdcentraler betonar behovet av ett stärkt samarbete med den specialiserade vården. En majoritet av primärvårdsläkarna upplever att de helt eller i viss utsträckning har förutsättningar att vara navet i sina patienters vård samt ta huvudansvaret för att koordinera och samordna deras vårdinsatser med andra vårdgivare.
Förutsättningarna för rehabilitering inom den kommunala primärvården anses relativt goda, särskilt jämfört med förutsättningar för det förebyggande och hälsofrämjande arbetet. Samtidigt förekommer variationer mellan kommuntyper och insatserna riskerar ofta att nedprioriteras.
Primärvårdens förutsättningar att medverka i forskning är begränsade. Deltagandet hindras ofta av resurs- och personalbrist, även om det finns engagemang för forskning på vårdcentralerna.
Vårt arbete fortsätter
Vårt arbete med att utvärdera införandet av primärvårdens grunduppdrag i lagstiftningen fortsätter. Vi kommer under det följande året fördjupa vår kunskap om grunduppdraget utifrån tre frågor:
- Hur har regioner och kommuner implementerat lagstiftningen om primärvårdens grunduppdrag?
- Hur ser förutsättningarna ut för verksamheter inom primärvården att genomföra grunduppdraget?
- Vilka är effekterna av lagstiftningen om primärvårdens grunduppdrag?
För att besvara frågorna i sin helhet kommer vi under hösten och våren intervjua nyckelaktörer inom förvaltningen i regioner och kommuner. Vi kommer också intervjua verksamhetsföreträdare och patientorganisationer, för att fördjupa vår kunskap om primärvårdens grunduppdrag.
Slutrapporten publiceras den 1 december 2026.
1 Utvärdering av primärvårdens grunduppdrag
Den 1 juli 2021 trädde en ändring av hälso-och sjukvårdslagen (2017:30), HSL, i kraft, som innebar att primärvårdens grunduppdrag definierades i 13 a kap. 1 §. Den 1 januari 2024 uppdaterades bestämmelsen, och sedan dess är det förtydligat att även rehabiliterande insatser är en del av primärvårdens grunduppdrag.
Myndigheten för vård- och omsorgsanalys har fått i uppdrag att utvärdera lagstiftningen om primärvårdens grunduppdrag. I den här första promemorian sammanställer vi den kunskap vi har om regionernas implementering av lagstiftningen samt verksamheternas förutsättningar att genomföra den. I det här inledande kapitlet beskriver vi vårt uppdrag och hur vi genomfört det. Sist beskriver vi promemorians disposition.
1.1 Primärvård utförs av regioner och kommuner
Med primärvård avses enligt 2 kap. 6 § HSL hälso- och sjukvårdsverksamhet där öppen vård ges utan avgränsning när det gäller sjukdomar, ålder eller patientgrupper. Primärvården svarar för behovet av sådana åtgärder i form av medicinsk bedömning och behandling, omvårdnad, förebyggande arbete samt rehabilitering som inte kräver särskilda medicinska eller tekniska resurser eller någon annan särskild kompetens. Regionen ska enligt 7 kap. 3 § första stycket HSL organisera primärvården i vårdvalssystem, så att alla som omfattas av regionens ansvar för hälso- och sjukvård kan välja vårdgivare samt välja och få tillgång till en fast läkarkontakt.
1.1.1 Vårdcentralerna har en central roll
Den vård som bedrivs med utgångspunkt i vårdcentralerna är kärnan i den regionala primärvården. Med vårdcentral avser vi i den här promemorian de vårdcentraler, hälsocentraler eller motsvarande som är godkända i regionen och ingår i vårdvalet. Det obligatoriska vårdvalssystem som finns för vårdcentraler har olika namn i olika regioner. Vi kommer använda begreppet vårdval vårdcentral. Regionerna avgör själva den närmare organiseringen av primärvården, och vissa regioner organiserar till exempel mödravård, barnhälsovård och rehabilitering i egna vårdval separat från vårdcentralerna (Vård- och omsorgsanalys 2025).
1.1.2 Regioner och kommuner delar på ansvaret för primärvården
Enligt 8 kap. 1 § HSL är regionen övergripande ansvarig för att invånarna får en god hälso- och sjukvård, men ansvaret för primärvården delas med kommunerna när det gäller vissa grupper. Kommunerna är enligt 12 kap. 1 § HSL ansvariga för att erbjuda vissa hälso- och sjukvårdsinsatser i
- permanent särskilt boende, korttidsboende och dagverksamhet som är reglerade i socialtjänstlagen (exempelvis särskilt boende för äldre)
- bostad med särskild service och daglig verksamhet som är reglerad i lagen (1993:387) om stöd och service till vissa funktionshindrade, LSS (exempelvis LSS-boenden och socialpsykiatriska boenden).
Kommunerna får även ta över ansvaret för andra grupper när det gäller hälso- och sjukvårdsinsatser i hemmet. Detta är frivilligt, och bygger på att regionen och kommunen kommer överens om det (12 kap. 2 § och 14 kap. 1 § HSL). Kommunens ansvar för att erbjuda hälso- och sjukvård omfattar dock inte insatser av läkare, förutsatt att regionen fullgör sin skyldighet att erbjuda det (12 kap. 3 § och 16 kap. 1 § HSL).
1.2 Lagändring om primärvårdens grunduppdrag
En ny bestämmelse infördes i 13 a kap. 1 § HSL med syftet att säkerställa en mer likvärdig vård i hela landet. I bestämmelsen klargörs primärvårdens ansvar och de grundläggande krav som fodras för att fullgöra dess uppdrag. Den nya bestämmelsen började gälla den 1 juli 2021 (prop. 2019/20:164), och ett tillägg om att rehabiliterande insatser ingår i grunduppdraget trädde i kraft den 1 januari 2024 (prop. 2021/22:260).
Enligt bestämmelsen ska regioner och kommuner inom ramen för verksamhet som utgör primärvård särskilt
- tillhandahålla de hälso- och sjukvårdstjänster som krävs för att tillgodose vanligt förekommande vårdbehov,
- se till att vården är lätt tillgänglig,
- tillhandahålla förebyggande insatser utifrån såväl befolkningens behov som patientens individuella behov och förutsättningar,
- tillhandahålla rehabiliterande insatser utifrån patientens individuella behov och förutsättningar,
- samordna olika insatser för patienten i de fall det är mest ändamålsenligt att samordningen sker inom primärvården, och
- möjliggöra medverkan vid genomförande av forskningsarbete.
1.2.1 Rehabilitering tillkom senare
Ett förslag om att inkludera rehabiliterande insatser i grunduppdraget fanns i delbetänkandet God och nära vård: En primärvårdsreform (SOU 2018:39). Förslaget togs däremot inte vidare i den efterföljande propositionen. Regeringen gjorde bedömningen att det inte var nödvändigt att ytterligare förtydliga primärvårdens ansvar för rehabilitering eftersom det redan framgick i 2 kap. 6 § HSL (prop. 2019/20:164 s. 86).
I propositionen som kom 2021 gjorde regeringen dock bedömningen att det skulle tydliggöras att rehabiliterande insatser omfattas av primärvårdens grunduppdrag. Regeringen konstaterade att rehabiliterande insatser ska vara högt prioriterade, men att det är ett område som visat sig många gånger vara eftersatt. Regeringen bedömde att behoven är stora och att de till följd av bland annat coronapandemin under en överskådlig framtid kommer få än större betydelse för omhändertagande efter sviterna av olika sjukdomstillstånd och för att möjliggöra återgång i arbete (prop. 2021/22:260 s.28).
1.2.2 Förslag om att tydliggöra primärvårdens ansvar för psykisk ohälsa
Regeringen har nyligen i en proposition föreslagit ett förtydligande i 13 a kap. 1 § HSL om att regioner och kommuner inom ramen för primärvården ska tillgodose både fysiska och psykiska vanligt förekommande vårdbehov (prop. 2025/26:19).
Regeringen uppger att ändringen inte innebär någon ändring i sak eftersom primärvårdens grunduppdrag redan i dag omfattar psykiska vårdbehov. Samtidigt visar upprepade utredningar att insatser vid psykisk ohälsa ofta saknar samma struktur och uppföljning som vid fysiska besvär, och regeringen anser därför att ett förtydligande av primärvårdens ansvar för psykisk ohälsa är motiverat. Bakgrunden till förslaget är den utbredda psykiska ohälsan i befolkningen och behovet av ett starkare förebyggande arbete. Regeringen förväntar sig att ändringen bidrar till ett mer jämlikt omhändertagande av psykisk ohälsa, samt till ett tydliggörande av primärvårdens roll som första instans att möta människor med psykisk ohälsa (prop. 2025/26:19).
I den här promemorian fokuserar vi på lagstiftningens nuvarande utformning.
1.3 Vi ska utvärdera lagstiftningen
Vi har fått i uppdrag att under 2025–2026 utvärdera primärvårdens grunduppdrag. Myndigheten för vård och omsorgsanalys ska kartlägga hälso- och sjukvårdsverksamheters förutsättningar bland annat i form av resurser för att bedriva ett hälsofrämjande, sjukdomsförebyggande och rehabiliterande arbete och vid behov lämna förslag på åtgärder som kan skapa bättre förutsättningar. Vidare ska vi kartlägga hur regioner och kommuner infört lagstiftningen om primärvårdens grunduppdrag. Vi ska även utvärdera effekterna av lagstiftningen. Uppdraget beskrivs i myndighetens regleringsbrev (Socialdepartementet 2024).
1.3.1 Vår tolkning av uppdraget
Uppdraget syftar till att utvärdera hur lagstiftningen om primärvårdens grunduppdrag har implementerats, förutsättningarna att följa den, samt vilka effekter den har resulterat i. Om vi ser att det finns behov, kommer vi även ta fram rekommendationer med syfte att bidra till primärvårdens förmåga att leva upp till sitt grunduppdrag. Vi utgår från tre centrala frågor:
- Hur har regioner och kommuner implementerat lagstiftningen om primärvårdens grunduppdrag?
- Hur ser förutsättningarna ut för verksamheter inom primärvården att genomföra grunduppdraget?
- Vilka är effekterna av lagstiftningen om primärvårdens grunduppdrag?
Att 13 a kap. 1 § infördes är en del av den större omställningen till en god och nära vård. Myndigheten har på regeringens uppdrag följt omställningen under 2020–2025, vilket resulterat i totalt sju rapporter.[1] Våra tidigare uppföljningar och analyser är en grund för analysen i den här promemorian och i slutrapporten. Vårt nuvarande uppdrag handlar därför snarare om att snäva in och ge fördjupning utifrån den kunskap vi redan har genom tidigare analyser av omställningen till en god och nära vård.
1.3.2 Två avrapporteringar
Uppdraget kommer att rapporteras vid två tillfällen:
- Den här promemorian som fokuserar på att sammanställa det underlag vi har i dag med fokus på hur regionerna har implementerat lagstiftningen och verksamheternas förutsättningar att genomföra lagstiftningen.
- En slutrapport av uppdraget i sin helhet kommer att levereras i december 2026. Inför den rapporten kommer vi genomföra intervjuer med förvaltningen, verksamheterna och patientorganisationerna. För en mer utförlig beskrivning av det fortsatta uppdraget se kapitel 5. Vårt uppdrag fortsätter.
1.3.3 Våra frågor i den här promemorian
I den här första promemorian fokuserar vi på att sammanställa den kunskap vi redan har om primärvårdens grunduppdrag utifrån de två första frågorna:
- Hur har regioner implementerat lagstiftningen om primärvårdens grunduppdrag?
- Hur ser förutsättningarna ut för verksamheter inom primärvården att genomföra grunduppdraget?
Analysen av hur bestämmelsen implementerats fokuserar framför allt på regionernas styrning och organisering av primärvården. Regionerna står för en majoritet av primärvården. Samtidigt står kommunerna för drygt en tredjedel av primärvården (Vård- och omsorgsanalys 2021b). Vi berör kommunernas styrning, men det är givet uppdragets storlek och omfång inte fokus för den här promemorian eller projektet i stort. Myndigheten avser däremot genomföra en egeninitierad studie för att öka kunskapen om den kommunala hälso- och sjukvårdens roll och insatser under kommande år (Vård- och omsorgsanalys 2024a).
I den här promemorian använder vi begreppet styrning av primärvården för att diskutera primärvårdsuppdraget i sin helhet, ersättningsmodeller till vårdcentraler och uppföljning av uppdraget. Primärvårdens organisering använder vi för att diskutera regionernas val av organisering av primärvårdens verksamhetsområden, exempelvis i olika vårdval eller frivilliga tilläggsuppdrag. Det är dock av vikt att betona att styrning, organisering och uppföljning är nära sammanlänkande och ömsesidigt beroende. Därför är de ibland svåra att särskilja.
Vårt fokus för analysen är primärvården och dess uppdrag. Samtidigt är det viktigt att beakta att primärvården är en del av ett större hälso- och sjukvårdssystem. Om det sker förändringar i primärvården kommer det att påverka hela systemet, och om ytterligare resurser ska skjutas till primärvården behövs en omprioritering hela hälso- och sjukvården, om inte den totala budgeten ökar.
1.4 Vi utgår från tidigare analyser
Vård- och omsorgsanalys har tidigare följt omställningen till god och nära vård i en rad rapporter där vi har berört flera delar av grunduppdraget. Dessa uppföljningar och analyser är en grund för vår kartläggning och analys. Följande rapporter är en särskilt viktig grund för den här promemorian.
I delrapporten Ordnat för omställning? (2023) genomförde vi en enkät till chefer på landets samtliga vårdcentraler (vårdcentralschefsenkäten). För att belysa primärvårdens förutsättningar att genomföra grunduppdraget utifrån de yrkesverksammas perspektiv med fokus på kompetensförsörjning utgår vi från den enkäten. Vi kombinerar underlaget med data från den internationella enkätundersökningen International Health Policy Survey (IHP), som 2022 riktades till primärvårdsläkare.
I slutrapporten Omtag för omställning (2025) gjorde vi ett antal analyser som vi använder oss av i den här promemorian. Dels gjorde vi en kartläggning av regionernas styrning och organisering av primärvården. Vi utgick från SKR:s vårdvalsenkät till regionerna som behandlar primärvårdens styrning och organisering på regional nivå. I enkäten fick regionerna ta ställning till hur en lång rad verksamhetsområden inom primärvården var organiserade i regionen. Enkäten innehöll också frågor om geografiskt avgränsade vårdval samt om hur styrningen av primärvården förändrats till följd av omställningen till en god och nära vård eller förtydligandet om förebyggande och rehabiliterande insatser i primärvårdens grunduppdrag. Enkäten genomfördes under våren 2024 och besvarades av regionföreträdare. Dels använde vi oss av Socialstyrelsens enkät till regioner och kommuner via regionala samverkans- och stödstrukturer (RSS), som genomfördes inom ramen för Socialstyrelsens uppföljning av god och nära vård och besvarades under våren 2024. I enkäten ombads respondenterna att svara på hur styrningen av primärvården förändrats till följd av omställningen.
Vi gick även själva igenom samtliga regioners förfrågningsunderlag, regelböcker eller motsvarande dokument som formellt reglerar uppdraget till vårdgivare inom vårdvalet för vårdcentraler. Fortsättningsvis kallar vi de underlagen förfrågningsunderlag. Analysen genomfördes 2024 och utgör ett underlag för sammanställningen av organiseringen av primärvården.
Vår diskussion om de ekonomiska förutsättningarna bygger på en sammanställning av regionernas budgetar och årsredovisningar som genomfördes av oss 2023 och 2024. Vi har också använt av oss av vår tidigare granskning av regionrevisorernas revisionsrapporter. De frågor vi har studerat i den här promemorian gäller om regionerna tillskjutit resurser till primärvården. Vi har kompletterat analysen med uppdaterad statistik från statistikmyndigheten SCB.
Inom ramen för slutrapporten genomförde vi även tre fallstudier i tre län och kommuner 2025. I den här promemorian använder vi underlaget från fallstudierna för diskussion om verksamheternas förutsättningar att arbeta förebyggande.
För att få kunskap om kommunernas förutsättningar för att bedriva primärvård genomförde vi en enkät till kommunernas medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR) (MAS-/MAR-enkäten). Cirka 87 procent av kommunerna svarade. Underlaget inkluderade även en intervjustudie med MAS och MAR som var anställda hos privata vårdgivare. Enkäten och intervjustudien genomfördes 2024.
En mer detaljerad sammanställning av analyser och uppföljningar som ligger till grund för vår promemoria finns bilaga 1 och 2.
1.5 Promemorians disposition
Det här är en promemoria som beskriver nuläget för primärvårdens grunduppdrag utifrån vår redan befintliga kunskap på området.
I kapitel 2 beskriver vi det lagstiftade grunduppdraget, dess bakgrund, syfte och innehåll.
I kapitel 3 beskriver vi den kunskap vi har om hur regionerna har implementerat lagstiftningen om primärvårdens grunduppdrag. Vi diskuterar hur styrningen av primärvården, i termer av uppdrag och ersättningsmodeller, har anpassats till grunduppdraget. Vi redogör även för det vi vet om hur regionerna har anpassat sin uppföljning till grunduppdraget. Slutligen beskriver vi regionernas organisering av primärvården.
I kapitel 4 redogör vi för verksamheternas förutsättningar att genomföra grunduppdraget. Vi sammanställer den fakta vi har om förutsättningarna i termer av ekonomiska och personella resurser. Vi belyser också verksamheternas förutsättningar att genomföra de specifika delarna av grunduppdraget.
I kapitel 5 sammanfattar vi vårt fortsatta arbete med att bland annat utvärdera effekterna av lagstiftningen som reglerar primärvårdens grunduppdrag.
2 En ambition om en mer likvärdig vård
Införandet av 13 a kap. 1 § HSL innebar ett förtydligande i styrningen av primärvårdens ansvar. Tidigare saknades en formell gemensam och innehållsmässig definition av primärvårdens grunduppdrag. Bestämmelsen avser att öka tydligheten, skapa enhetlighet och främja en mer likvärdig vård över landet.
Det här kapitlet innehåller en närmare redogörelse för lagstiftningens bakgrund, syfte och innehåll. Vi beskriver mer i detalj de centrala uppgifterna i primärvårdens grunduppdrag. Vi redogör också för vår syn på innebörden av formaliseringen av primärvårdens grunduppdrag.
2.1 En del av omställningen till en god och nära vård
Regeringen tog för ett par år sedan initiativ till omställningen till en god och nära vård genom att förordna en särskild utredare. Regeringen motiverade utredningen med att hälso- och sjukvårdens struktur och organisation behövde förändras, bland annat på grund av den demografiska utvecklingen och fler personer med kroniska sjukdomar, i kombination med begränsade resurser. Målet var att på sikt förverkliga en strukturreform med fokus på primärvården (dir. 2017:24).
Därefter har en rad styrmedel använts för att ställa om hälso- och sjukvården enligt omställningen. Styrningen omfattar både lagändringar, stimulansmedel och uppdrag till ett antal myndigheter. En central del av regeringens insatser inom omställningen till god och nära vård är ett tydliggörande av primärvårdens grunduppdrag.
Parallellt med att lagstiftningen trädde i kraft genomfördes flera andra förändringar i lagstiftningen för att förtydliga flera mål i omställningen till en god och nära vård. Vi fokuserar i vårt uppdrag på förtydligandet av primärvårdens grunduppdrag i 13 a kap. 1 § HSL. Samtidigt är det viktigt att beakta att införandet av bestämmelsen skedde parallellt med flera andra förändringar i den nationella styrningen av primärvården.
Lagstiftningsförändringar med anknytning till omställningen till god och nära vård
Nära vård. För att tydliggöra att regionerna ska organisera vården så att den ges nära befolkningen infördes 7 kap. 2 a § HSL. Bestämmelsen innebär att vårdcentraler och liknande verksamheter ska finnas geografiskt nära befolkningen. Regionerna ska också sträva efter att öka sin användning av teknik, exempelvis olika distanslösningar (prop. 2017/18:83 s. 46). Bestämmelsen trädde i kraft den 1 januari 2019.
Tillgänglighet. För att förtydliga kraven och öka tillgängligheten i primärvården genomfördes en ändring av vårdgarantin i 9 kap. 1 § HSL och 2 kap. 3 § patientlagen (2014:821). Innan ändringen var kravet att patienten skulle få träffa en läkare inom en viss tid. Lagen var formulerad som en besöksgaranti. I och med ändringen ska patienten få en medicinsk bedömning av en läkare eller annan legitimerad hälso- och sjukvårdspersonal utifrån sitt vårdbehov. Bedömningen kan både göras fysiskt och på distans genom tekniska lösningar. Syftet var att stärka vårdgarantin samtidigt som den blev professionsneutral. Det blev också ett skifte från en besöksgaranti till en bedömningsgaranti (prop. 2017/18:83 s. 28–33). Bestämmelserna trädde i kraft den 1 januari 2019.
Definitionen av primärvården ändras. Definitionen av primärvård i 2 kap. 6 § HSL ändrades genom att kopplingen till sjukhus togs bort, det vill säga skrivningen om att primärvården ansvarar för medicinska bedömningar (jfr 9 kap. 1 § 2 HSL), mer kvalificerad vård och insatser som inte kräver sjukhusens särskilda resurser eller kompetens. Ändringen markerar en förstärkning av primärvårdens roll utan att förändra gränsdragningen mot specialistvård (prop. 2019/20:164). Bestämmelsen trädde i kraft den 1 juli 2021.
Listningsregler. Listningsreglerna i primärvården har begränsats genom ändringar i 3 kap. 2 § patientlagen och 7 kap. 3 a–c §§ HSL. Patienter får sedan ändringarna vara listade hos endast en vårdgivare åt gången, och omlistning får ske högst två gånger per år. Lagändringarna syftar till att stärka kontinuitet, planering och arbetsmiljö inom primärvården (prop. 2021/22:72 s. 20–23). Bestämmelserna trädde i kraft den 1 januari 2024.
Geografiska områden. Sedan den 1 juli 2022 framgår det i 7 kap. 3 § HSL att regioner får dela in sina geografiska områden i två eller flera delområden med separata vårdvalssystem. Syftet är att ge bättre villkor för vårdgivare i områden med brist på primärvård, exempelvis i glesbygd eller socioekonomiskt utsatta delar av regionen (prop. 2021/22:72).
2.2 Reglering av primärvårdens grunduppdrag
Den 1 juli 2021 trädde 13 a kap. 1 § HSL i kraft. Den 1 januari 2024 kompletterades bestämmelsen med ett tillägg som klargör att även rehabiliterande insatser är en del av primärvårdens grunduppdrag.
2.1.1 Ambitionen med lagstiftningen är en mer likvärdig vård
Regeringens intention med att definiera primärvårdens grunduppdrag i 13 a kap. 1 § HSL var först och främst att främja en mer likvärdig vård över landet. Enligt motiven till bestämmelsen medförde skillnaderna i primärvårdens innehåll och organisering att hälso- och sjukvårdens grundläggande principer om likvärdig vård för alla och prioritering av de svårast sjuka inte uppfylldes. Genom lagstiftningen ville regeringen tydliggöra förväntningarna på primärvårdens funktion och ansvar. Enligt regeringen kan detta i sin tur också bidra till att underlätta primärvårdens samverkan med andra delar av vården och omsorgen samt öka befolkningens förtroende för primärvården (prop. 2019/20:164).
Genom analys av lagstiftningens förarbeten har vi utifrån intentionerna med lagen identifierat effektkedjan som framgår i figuren nedan.
Figur 1. Effektkedja – införandet av primärvårdens grunduppdrag.
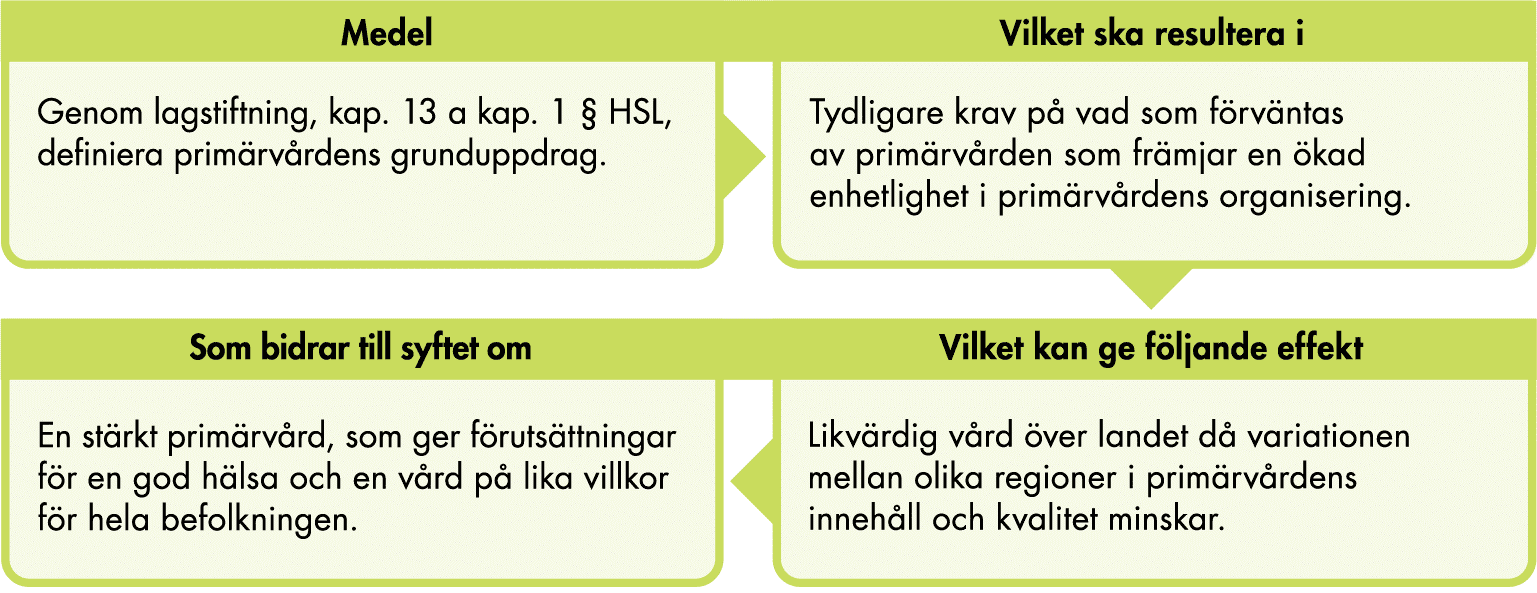
HSL som helhet är en målinriktad ramlag, vilket innebär att den innehåller övergripande mål och riktlinjer för hälso- och sjukvården. Lagen detaljstyr inte hälso- och sjukvårdsverksamheterna, eftersom regioner och kommuner i och med det kommunala självstyret har viss frihet att utforma insatserna efter lokala och regionala behov (Socialstyrelsen 2022a).
Att grunduppdraget reglerades i lag motiverades med att det gav en högre grad av långsiktighet och stabilitet. Dessutom ansåg regeringen att eventuella förändringar i grunduppdraget får en bredare och starkare förankring bland huvudmännen, vilket innebär större möjligheter för dem att anpassa sig till ändringarna (prop. 2019/20:164 s.77).
2.1.2 Innan bestämmelsen fanns inget nationellt primärvårdsuppdrag definierat
Innan bestämmelsen i 13 a kap. 1 § HSL fanns inte primärvårdens grunduppdrag definierat i lag. En legaldefinition av primärvården fanns i exempelvis 2 kap. 6 § HSL. Vad som ingick i uppdraget till primärvården påverkades av regionernas bedömning av vilka insatser som krävde sjukhusens medicinska och tekniska resurser eller annan särskild kompetens. Innehållet i primärvårdens uppdrag definierades med andra ord snarare funktionellt än innehållsmässigt och det var upp till varje region att definiera uppgiften.
Det kommunala självstyret innebär att huvudmännen har stor frihet att själva besluta om hur hälso- och sjukvården ska organiseras och nivåstruktureras. Samtidigt har det sedan vårdvalet i primärvården blev obligatoriskt 2010 pågått en generell diskussion om behovet att tydliggöra innebörden av primärvårdens grunduppdrag (Lindgren 2014; SKR 2022). Behovet av en tydligare definition i lag har även diskuterats i flera olika utredningar (se exempelvis prop. 2008/98:74 och Riksrevisionen 2014).
2.1.3 Bestämmelserna förtydligar befintliga skyldigheter för huvudmännen
Bestämmelsen om primärvårdens grunduppdrag innebär framför allt ett förtydligande av en minsta gemensam nivå för vad som redan tidigare var skyldigheter för regioner och kommuner. Det förtydligas i det bakomliggande betänkandet till lagstiftningen (SOU 2018:39). Regeringen bedömde samtidigt att bestämmelsen innebär en viss inskränkning i den kommunala självstyrelsen, eftersom det inte längre står huvudmännen helt fritt att själva bestämma på vilken nivå i hälso- och sjukvårdssystemet vissa insatser ska utföras (prop. 2019/20:164).
Hälso- och sjukvårdstjänster som krävs för att tillgodose vanligt förekommande vårdbehov
Grunduppdragets första punkt syftar till att ge en allmänt hållen bestämmelse med en tydlig koppling till vilka behov som primärvården ska tillgodose. Enligt punkt 1 ska regioner och kommuner inom ramen för primärvården tillhandahålla de hälso- och sjukvårdstjänster som krävs för att tillgodose vanligt förekommande vårdbehov. Det kan vara fråga om både enkla och mer kvalificerade hälso- och sjukvårdstjänster. Vad som närmare avses med vanligt förekommande vårdbehov får avgöras av respektive huvudman (prop. 2019/20:164 s. 117).
Lätt tillgänglig hälso- och sjukvård
I den andra punkten tydliggörs att primärvården ska vara lätt tillgänglig. Regeringen uttrycker att det är centralt att primärvården har en god tillgänglighet för att kunna möta framtida vårdbehov och vara det naturliga förstahandsvalet för befolkningen. Med tillgänglighet avses enligt regeringen främst geografiska förhållanden, men även öppettider, jourtjänstgöring och köer inom hälso- och sjukvården. Regeringen menar också att hälso- och sjukvården kan vara tillgänglig genom icke-fysisk kommunikation, exempelvis genom digitala möten (prop. 2019/20:164 s. 79 och 118).
Förebyggande insatser
I den tredje punkten anges primärvårdens skyldighet att tillhandahålla förebyggande insatser utifrån både befolkningens behov samt patientens individuella behov och förutsättningar. Det förebyggande arbetet anser regeringen är avgörande för att samhället ska klara framtidens vårdbehov, och primärvården har en särskilt central roll med tanke på att den är nära människors vardag. Samtidigt som det förebyggande arbetet ska vara högt prioriterat så prioriteras det ofta ned till förmån för mer synliga behov, vilket motiverar att förebyggande insatser ska ingå i primärvårdens grunduppdrag (prop. 2019/20:164 s. 80).
Rehabilitering
Den fjärde punkten handlar om primärvårdens skyldighet att tillhandahålla rehabilitering utifrån patientens individuella behov och förutsättningar. Rehabilitering är de insatser som ska bidra till att en person med förvärvad funktionsnedsättning, utifrån dennes behov och förutsättningar, återvinner eller bibehåller bästa möjliga funktionsförmåga samt skapar goda villkor för ett självständigt liv och ett aktivt deltagande i samhällslivet (Socialstyrelsen 2007). Regeringen motiverar att det finns skäl att inkludera även rehabiliterande insatser i primärvårdens grunduppdrag, eftersom rehabilitering är ett område där behovet är stort men samtidigt visat sig ofta vara eftersatt (prop. 2021/22:260 s .28).
Samordning
I uppdragets femte punkt framgår att primärvården särskilt ska ansvara för att samordna vården av patienten där det är mest ändamålsenligt. En tydligt utpekad person ska bistå patienten med att samordna vårdens insatser, informera om vårdsituationen, förmedla kontakter med andra relevanta personer inom hälso- och sjukvården och vara kontaktperson för övriga delar av hälso- och sjukvården och för andra myndigheter. Regeringen uttalade att utgångspunkten bör vara att om en patient har en fast läkarkontakt inom primärvården bör denne ansvara för samordning av de medicinska åtgärderna, men att det i vissa fall kan vara lämpligare att samordningsansvaret fullgörs av en fast vårdkontakt som kan finnas någon annanstans inom hälso- och sjukvården än inom primärvården (prop. 2019/20:164 s. 83).
Forskning
I bestämmelsens sjätte punkt lyfts forskning in som en del av primärvårdens grunduppdrag. I förarbetena framgår att det behöver skapas förutsättningar för primärvårdens medarbetare att bedriva och delta i forskningsprojekt både inom och utom primärvårdens särskilda kompetensområden. Primärvården ska även aktivt kunna delta i kliniska prövningar, epidemiologisk forskning samt vid utvärderingar av medicinska eller tekniska insatser. Att regioner och kommuner ska möjliggöra medverkan vid genomförande av forskningsarbete innebär emellertid inte att mängden forskningsprojekt inom primärvården behöver öka, utan att primärvården på ett konstruktivt sätt ska få möjligheten att medverka (prop. 2019/20:164 s. 84 och 85).
2.1.4 Uppdraget innebär en viss ambitionsökning
Till stor del ser vi att införandet av definitionen av primärvårdens grunduppdrag handlar om att förtydliga det som redan tidigare låg inom primärvårdens ansvar. Samtidigt bedömer vi att det nya grunduppdraget tillsammans med övriga mål för omställningen till en god och nära vård i praktiken innebär ett visst utökat ansvar och en ambitionshöjning för primärvården. Det resonerar vi om i Omtag för omställning (Vård- och omsorgsanalys 2025).
Ambitionshöjningen gäller i synnerhet förtydligandena om att primärvården ska erbjuda förebyggande insatser utifrån befolkningens behov, samordna insatserna för patienterna och möjliggöra forskningsarbete. Förändringarna påverkar delvis omfattningen av primärvårdens uppdrag och innebär en fördjupning och breddning av uppdraget.
Fördjupningen betyder att primärvården tar ett större ansvar för samordning och förebyggande insatser riktade mot befintliga patienter. Samtidigt innebär uppdraget en breddning, där primärvården förväntas ta ett större ansvar för patientgrupper som tidigare har vårdats inom den specialiserade vården.
För att primärvården ska kunna axla ett ansvar som både utökats på bredden och på djupet, behöver den förstärkas på flera sätt. Det kräver till exempel en förstärkning av personal och ekonomiska resurser.
3 Implementering av grunduppdraget
Regionerna har det övergripande ansvaret för att erbjuda hälso- och sjukvård till sin befolkning. De måste följa ramar från riksdag och regering, men har rätt att bestämma hur behovet av vård ska tillgodoses och besluta om den närmare organiseringen och styrningen av hälso- och sjukvården. För att förstå hur primärvårdens grunduppdrag implementerats sammanställer vi därför vår analys av regionernas styrning och organisering av primärvårdens grunduppdrag.
I det här kapitlet fokuserar vi initialt på vad vi vet om regionernas styrning i termer av formulering av primärvårduppdraget, ersättningsmodeller och uppföljning, följt av organiseringen av primärvården. I vissa fall resonerar vi utifrån den kunskap vi har om omställningen till god och nära vård som helhet, där implementeringen av grunduppdraget är en viktig del. Inför vår slutrapport kommer vi fördjupa oss ytterligare hur styrningen och organiseringen har utvecklats.
Det här är våra viktigaste iakttagelser:
- Formaliseringen av primärvårdens grunduppdrag verkar ha haft en viss påverkan på styrningen av primärvården. Samtidigt verkar det inte ha bidragit till den ökade enhetlighet i organiseringen av primärvården mellan regionerna som regeringen önskat. Den fragmenterade organiseringen av primärvården kan utmana målet med det lagstiftade grunduppdraget om en mer likvärdig vård.
- Det lagstiftade grunduppdraget, och omställningen till en god och nära vård, verkar ha lett till vissa förändringar av primärvårdsuppdraget och ersättningsmodeller inom primärvården. Samtidigt beskrivs förändringarna på en mycket övergripande nivå, och det är svårt att se hur lagstiftningen konkret fått genomslag i regionernas styrning.
- Vårdcentralerna är på många sätt den mest centrala vårdgivaren i primärvården i samtliga regioner och betydande andelar av det allmänmedicinska omhändertagandet sker där. Samtidigt skiljer sig regionerna åt väsentligt när det gäller att etablera annan primärvård. Vi ser inga tecken på att organiseringen förändrats de senaste åren.
- Hur primärvården är organiserad kan påverka genomförandet av primärvårdens grunduppdrag. Vi vet att det finns för- och nackdelar med olika former av organisering, men också att den måste anpassas till regionala skillnader. Men vi saknar i dag kunskap om effekterna av olika former av organisering. Det finns därför behov av mer kunskap om hur olika organisationsformer påverkar innehållet och utfallet av insatser i primärvården.
3.1 Viss förändring av styrningen
I det här avsnittet redovisar vi det vi sedan tidigare vet om hur regionernas styrning av primärvårdsuppdraget har förändrats i och med omställningen till en god och nära vård. Utifrån det resonerar vi om hur styrningen av primärvårdsuppdraget har förändrats för att anpassas till lagstiftningen om primärvårdens grunduppdrag. Vi utgår även från två enkätfrågor som särskilt rör förändringar till följd av lagstiftningen om primärvårdens grunduppdrag. Vi fokuserar på styrning utifrån formuleringar av primärvårdsuppdraget, ersättningsmodeller och uppföljning.
Vi utgår ifrån regionernas egna beskrivningar av hur styrningen har förändrats, utifrån enkätunderlag från Socialstyrelsen och SKR. Enkätunderlagen är sammanställda i sin helhet i vår rapport Omtag för omställning (Vård- och omsorgsanalys 2025). De frågor om förändrad styrning som regionerna har fått ta ställning till är:
- Har regionen gjort några formella förändringar av primärvårdsuppdraget i syfte att ställa om till en god och nära vård sedan arbetet med omställningen inleddes 2019?
- Har regionen genomfört några ändringar av ersättningsmodellen till primärvården för att ställa om till en god och nära vård sedan arbetet med omställningen inleddes 2019?
- Har uppdraget att ”tillhandahålla förebyggande insatser utifrån såväl befolkningens behov som patientens individuella behov och förutsättningar” som är definierat i det nationella primärvårdsuppdraget fått genomslag i styrningen?
- Har förtydligandet i HSL med ikraftträdande januari 2024 om ”rehabiliterande insatser utifrån patientens individuella behov och förutsättningar” föranlett förändringar i styrningen/uppdraget till vårdval vårdcentral, vårdval fysioterapi/rehabilitering på primärvårdsnivå?
Att underlagen vi utgår ifrån bygger på självrapporterade beskrivningar av hur regionerna har förändrat sin styrning är en begränsning. I enkätsvaren från regionerna saknar vi också information om hur omfattande förändringarna är samt vilka konsekvenser den förändrade styrningen har fått. I vissa fall, där samma fråga ställts i de två enkäterna, skiljer sig svaren mellan Socialstyrelsens och SKR:s enkät åt. Det finns flera tänkbara förklaringar till det. Enkätfrågorna är inte identiskt formulerade och kan tolkas olika, och enkäterna kan ha besvarats av olika personer i regionerna. I första hand använder vi Socialstyrelsens enkät i vår sammanställning.
3.1.1 Primärvårdsuppdraget definieras i förfrågningsunderlaget
Regionerna styr primärvården genom att formulera krav på vårdgivarna i förfrågningsunderlag, som reglerar vilka krav som privata vårdgivare och vårdgivare i egen regi ska uppfylla för att få bedriva primärvård och ta del av offentlig finansiering i regionen. Regionerna har därmed möjlighet att påverka vårdgivarnas arbete genom hur uppdragen inom primärvården formuleras i förfrågningsunderlagen.
Alla regioner är skyldiga att införa valfrihetssystem inom primärvården, så kallade vårdvalssystem (enligt 7 kap. 3 § HSL och lagen (2008:962) om valfrihetssystem, LOV). Därmed har alla regioner minst ett vårdval inom primärvården, och det finns minst ett förfrågningsunderlag i varje region som specificerar vårdcentralernas uppdrag. Beroende på hur en region har valt att organisera primärvårdens olika verksamhetsområden (se vidare 3.2) finns det sedan i vissa regioner flera separata uppdrag inom primärvården, som inte är en del av vårdval vårdcentral. Det gäller exempelvis Region Stockholm, som organiserar primärvården i tio separata vårdval inom primärvården. Därmed styrs primärvårdsuppdraget i Stockholm via flera olika förfrågningsunderlag – exempelvis specificeras uppdraget för de vårdgivare som har avtal inom vårdval primärvårdsrehabilitering i ett separat förfrågningsunderlag.
När vi diskuterar förändringar i styrningen av primärvården som förändringar av formuleringen av primärvårdsuppdraget avses en regions hela primärvårdsuppdrag – det vill säga, samtliga uppdragsbeskrivningar som finns på primärvårdsnivå i en viss region. Dessa är i vissa fall få till antalet och breda, eftersom de spänner över hela primärvårdens olika verksamhetsområden, medan de i andra fall är flera till antalet och smalare i sin utformning. Ersättningsmodellerna till vårdcentralerna finns i eller som bilaga till förfrågningsunderlagen.
3.1.2 Regionerna rapporterar vissa förändringar i primärvårdens uppdrag
I Socialstyrelsens och SKR:s enkäter fick de svarande ta ställning till om regionen genomfört förändringar av primärvårdsuppdraget till följd av omställningen till en god och nära vård. Sammantaget beskriver en majoritet av regionerna att primärvårdsuppdraget har ändrats, men det är svårt att utläsa hur styrningen faktiskt har utvecklats. I Socialstyrelsens enkät svarar 16 regioner att de gjort förändringar av primärvårdsuppdraget. Vi ser dock att svaren skiljer något i SKR:s enkät.
Vissa regioner har förändrat styrningen
Flera av de regioner som anger att primärvårdsuppdraget ändrats i sina svar till Socialstyrelsen beskriver förändringarna på en mycket övergripande nivå. Det handlar exempelvis om att uppdraget till primärvården har förstärkts eller att uppdraget har anpassats efter de lagändringar som genomförts. Det är med andra ord svårt att bedöma hur konkreta krav i uppdraget till primärvården förändrats utifrån regionernas enkätsvar (Vård- och omsorgsanalys 2025).
Ett gemensamt tema som återkommer är att förändringarna av primärvårdsuppdraget har inneburit en minskad detaljstyrning och att vårdgivarna fått ett ökat handlingsutrymme. Flera regioner uppger även att de breddat primärvårdsuppdraget genom att inkludera flera verksamhetsområden i vårdcentralernas grunduppdrag, exempelvis psykisk hälsa för barn och unga. Ett annat exempel är att regionerna förtydligat vissa krav som ställs på vårdgivarna, som tydligare ansvar för samverkan med kommunerna (Vård- och omsorgsanalys 2025).
Kraven på hälsofrämjande åtgärder har i några fall förtydligats
Vi vet i dag inte exakt hur styrningen har påverkats av grunduppdragets specifika områden. Den rapporterade förändringen i uppdraget som tydligast går att koppla till 13 a kap. 1 § HSL är förändrade krav på hälsofrämjande arbete. I Socialstyrelsens enkät ser vi att två regioner beskriver att primärvårdens uppdrag förändrats genom att kraven på olika typer av hälsofrämjande åtgärder har förtydligats i förfrågningsunderlagen. En region beskriver att vårdcentralernas närområdesansvar har utökats, vilket innebär att de ska genomföra insatser för att förbättra folkhälsan inom sitt geografiska närområde. Krav på hälsosamtal ska också ha införts från 2020, med ett breddat införande i regionen från 2022. En annan region beskriver liknande förändringar i hälsovalsuppdraget, med krav på att alla vårdcentraler från 2023 ska erbjuda hälsosamtal till alla 40-åringar (Vård- och omsorgsanalys 2025).
I SKR:s enkät finns en närliggande fråga där regionerna ska ta ställning till om förändringen av det lagreglerade grunduppdraget för primärvården att tillhandahålla förebyggande insatser har fått genomslag i styrningen. Här svarar åtta regioner ja. Det är dock inte helt tydligt vilka typer av förändringar som avses. Ett fåtal regioner beskriver konkreta förändringar, till exempel har två regioner infört riktade hälsosamtal. Återigen ser vi samtidigt tecken på att våra dataunderlag inte helt stämmer överens, vilket innebär viss osäkerhet i vår tolkning (Vård- och omsorgsanalys 2025).
Få förändringar i styrningen av rehabilitering till följd av lagstiftningen
Få regioner verkar ha förändrat sin styrning av rehabilitering i primärvården till följd av tillägget om rehabilitering i primärvårdens grunduppdrag. En majoritet av regionerna svarar att ingen förändring i styrningen har skett, som svar på SKR:s enkätfråga om ifall förtydligandet av primärvårdens ansvar för rehabilitering har påverkat regionens styrning. Några regioner svarar att rehabiliteringsuppdraget ses över. Ett antal regioner svarar att de inte vet eller inte har tagit ställning till frågan (Vård- och omsorgsanalys 2025).
3.1.3 Regionerna rapporterar vissa förändringar i ersättningsmodellerna men svårt att se tydligt genomslag
Regionerna kan styra genom den ekonomiska ersättning som vårdgivaren får, vilket bestäms genom val av ersättningsmodell. Alla regioner i Sverige tillämpar en blandning av fast och rörlig ersättning för vårdval vårdcentral. Ersättningen består av en övervägande del kapiteringsersättning (baserad på antalet listade patienter och riskjusterad för variabler som ålder och vårdtyngd), kompletterad med aktivitets- och resultatbaserade komponenter samt särskilda tillägg. Regionerna har stort självstyre, vilket innebär att modellerna varierar mellan olika delar av landet (SKR 2022).
En tydlig majoritet av regionerna, 17 regioner, uppger att de förändrat sina ersättningsmodeller för att ställa om till en god och nära vård. Även här skiljer sig svaren åt i SKR:s enkät. Det tyder på att svaret inte är självklart och att frågan kan vara svårtolkad för regionerna (Vård- och omsorgsanalys 2025).
Det tydligaste temat för hur regionerna har förändrat sina ersättningsmodeller är en ökad andel kapiteringsersättning. I flera fall beskrivs det som en form av tillitsbaserad styrning som syftar till att öka vårdgivarnas handlingsutrymme och förutsägbarhet i den ekonomiska styrningen. Ytterligare ett framträdande tema är att flera regioner infört en ökad andel behovsjusterad ersättning. En region skriver exempelvis att de omfördelat ersättningen, så att den blivit cirka 18 procent högre till åldersgruppen 75 år och äldre (Vård- och omsorgsanalys 2025).
Ökad ersättning för läkarmedverkan och hälsofrämjande arbete
Vi ser exempel på förändringar i ersättningsmodellerna som kopplar till lagstiftningen om primärvårdens grunduppdrag – mer specifikt till primärvårdens ansvar för samordning och förebyggande insatser.
Flera regioner beskriver att de ökat ersättningen för särskilda delar av primärvårdsuppdraget. Det handlar bland annat om en ökad ersättning för vårdcentralernas läkarmedverkan på särskilda boenden samt i ordinärt boende. En region beskriver att de också ökat ersättningen för läkarmedverkan på LSS-boenden och korttidsboenden (Vård- och omsorgsanalys 2025).
Förändringar av ersättningsmodellen specifikt kopplat till det förebyggande och hälsofrämjande arbetet förekommer också. Exempelvis ökad ersättning för hälsosamtal. Vi ser också exempel på ökad ersättning kopplat till kontinuitet, som ersättning för fast läkarkontakt (Vård- och omsorgsanalys 2025).
3.1.4 Vi behöver mer kunskap om hur uppföljningen har utvecklats
Regionerna kan även styra sin primärvård genom sin uppföljning. Vi behöver emellertid mer kunskap om hur regionerna och kommunerna följer upp genomförandet av primärvårdens grunduppdrag och avtalen som styr uppdraget.
Vi vet sedan tidigare att omställningen till god och nära vård haft viss påverkan på uppföljningen. I Socialstyrelsens enkät uppger 19 regioner att de har ändrat sin uppföljning av avtalen i primärvården för att ställa om till en god och nära vård. Regionernas beskrivningar är dock generella och det finns en stor variation i de exempel som regionerna lyfter fram. Flera regioner beskriver sin uppföljning som dialogbaserad, med syfte att stimulera och stödja utveckling och förbättringsarbete. Vad en dialogbaserad uppföljning innebär mer specifikt är svårt att avgöra – men av flera regioner beskrivs den som ett verktyg för lärande. Färre regioner beskriver att den ska vara mer kontrollerande när det gäller vårdgivarens efterlevnad av avtalskraven (Vård- och omsorgsanalys 2025). Detta ligger i linje med vad vi tidigare konstaterat om den ekonomiska styrningen, det vill säga att den blir mer tillitsbaserad.
Flera regioner lyfter även särskilda områden i sina beskrivningar av sin uppföljning. Ett sådant område är hur olika vårdcentraler lever upp till kraven på kontinuitet och tillgång till fast läkarkontakt. Ett antal regioner nämner också en stärkt uppföljning av det hälsofrämjande arbetet (Vård- och omsorgsanalys 2025).
I Socialstyrelsens uppföljning av omställningen till god och nära vård framgår att det fokusområde för regioners och kommuners uppföljningar eller utvärderingar är samverkan. På kommunal nivå anger över hälften (57 procent) att de genomfört övergripande uppföljningar eller utvärderingar av det hälsofrämjande, förebyggande och rehabiliterande arbetet. På regional nivå tycks fokus för de tematiska uppföljningarna i stället vara tillgänglighet, kontinuitet och delaktighet (Socialstyrelsen 2025).
3.2 Hittills få tecken på en mer enhetlig organisering
Regionerna ska organisera primärvården genom vårdvalsystem. Varje region är dock fri att besluta om hur verksamhetsområdena inom primärvården organiseras genom exempelvis olika separata vårdval, frivilliga tilläggsuppdrag för de vårdgivare som vill åta sig ett särskilt verksamhetsområde, eller genom att bedriva ett verksamhetsområde helt i egen regi.
I förarbetena till lagstiftningen om primärvårdens grunduppdrag uttrycker regeringen en förväntan om att det lagreglerade grunduppdraget ska bidra till en ökad enhetlighet när det gäller hur primärvården är organiserad. En ökad enhetlighet beskrivs som önskvärd, eftersom en alltför stor variation kan vara ett tecken på en ojämlik tillgång till primärvård och till en variation i primärvårdens utbud, samt leda till en otydlighet för invånarna när det gäller val av vårdgivare och vad man kan förvänta sig av primärvården (prop. 2019/20:164).
Det finns inga tydliga beskrivningar av hur regionerna ska förändra sin organisering av primärvården i och med omställningen till god och nära vård eller införandet av det nationella grunduppdraget (prop. 2019/20:164; SOU 2018:39). Enligt regeringen finns det dock ingen anledning för primärvårdens grundläggande utbud att variera, eftersom det är rimligt att utgå ifrån att alla har samma behov av hälso- och sjukvård oavsett var man bor i landet. Samtidigt uttrycker regeringen att hur vården utformas fortsatt behöver anpassas till regionala och kommunala förutsättningar (prop. 2019/20:164).
Kartläggningen av primärvårdens organisering utgår ifrån SKR:s nationella enkät till regionerna om primärvårdens organisering. I enkäten fick regionerna ta ställning till hur en lång rad verksamhetsområden inom primärvården är organiserade i regionen. Vi har valt att fokusera vår analys på de delar av enkäten som beskriver hur regionerna organiserar följande verksamhetsområden: allmänmedicinsk verksamhet; psykisk ohälsa/psykosocial verksamhet; rehabilitering; barnhälsovård (BVC); mödrahälsovård (MVC); läkarmedverkan på kommunala boendeenheter. Vi kompletterar SKR:s enkät med vår egen genomgång av regionernas förfrågningsunderlag.
3.2.1 Få tecken på ökad enhetlighet i primärvårdens organisering
Vi ser fortfarande en stor variation i organiseringen av primärvården mellan regionerna, även om det finns en gemensam kärna för vad som ingår i samtliga regioners vårdcentraler. Detta åskådliggör vår kartläggning, i likhet med vad tidigare genomgångar av primärvårdens organisering visar (Socialstyrelsen 2016, Praktikertjänst 2022). En stor variation över landet riskerar att leda till att tillgången till primärvård blir ojämlik över landet.
Vi har inte haft möjlighet att göra en totalundersökning av organiseringen av primärvårdens samtliga verksamhetsområden och jämföra den med hur organiseringen såg ut innan lagstiftningen om primärvårdens grunduppdrag infördes. Vi vet alltså inte om eller i vilken utsträckning omställningen till god och nära vård eller införandet av lagstiftningen om primärvårdens grunduppdrag har påverkat regionernas nuvarande organisering (Lindgren 2014; SKR 2022).
Vi kan däremot konstatera att organiseringen i dag inte är enhetlig. Med andra ord verkar det lagreglerade nationella grunduppdraget för primärvården inte ha bidragit till den ökade enhetlighet som regeringen önskat.
Vårdcentralen har en central roll i primärvården
Vi kan se att mer än hälften av regionerna har valt att organisera stora delar av primärvårdens uppdrag genom ett omhändertagande på vårdcentraler, som en del av vårdval vårdcentral (Vård- och omsorgsanalys 2025).
I åtta regioner ingår samtliga verksamhetsområden som vi har inkluderat i vår analys i vårdcentralernas uppdrag. Det kan både ingå i vårdcentralernas grunduppdrag eller i obligatoriska tilläggsuppdrag. Ett fåtal regioner har valt att organisera de områden vi inkluderat i analysen i form av fristående vårdval. Det innebär att uppdraget är frikopplat från vårdcentralernas uppdrag (Vård- och omsorgsanalys 2025).
Allmänmedicinsk verksamhet och psykisk ohälsa ingår i vårdcentralernas uppdrag
I alla regioner ingår att bedriva allmänmedicinsk verksamhet i vårdcentralernas grunduppdrag. I en majoritet av regionerna ingår också vård vid psykisk ohälsa i vårdcentralernas grunduppdrag. En region har organiserat det breda omhändertagandet av psykisk ohälsa på primärvårdsnivå som ett separat vårdval, vilket ställer krav på att vårdgivarna har samarbetsavtal med de vårdcentraler där patienterna är listade. En annan region har upprättat ett specifikt kompletterande vårdval som enbart gäller psykoterapeutisk behandling på primärvårdsnivå, där ansvaret för exempelvis läkarbedömning ligger på den vårdcentral där patienterna är listade (Vård- och omsorgsanalys 2025).
Rehabilitering ingår i vårdcentralernas uppdrag i de flesta regioner
I totalt 16 regioner ingår rehabilitering i vårdcentralernas grunduppdrag. Flera regioner poängterar dock att rehabilitering är ett brett verksamhetsområde och att ansvaret för olika typer av rehabilitering kan vara mer komplext än vad kategoriseringen i enkäten tillåter. I två regioner har man valt att inrätta fristående vårdval för rehabilitering på primärvårdsnivå (Vård- och omsorgsanalys 2025).
Få regioner verkar ha förändrat sin organisering av rehabilitering i primärvården till följd av tillägget om rehabilitering i primärvårdens grunduppdrag. Några regioner beskriver att ansvaret för rehabilitering sedan tidigare har ingått i vårdcentralernas grunduppdrag och att förtydligandet i HSL därför inte lett till några tydliga förändringar (Vård- och omsorgsanalys 2025).
Barnhälsovården ingår i de flesta fall i vårdcentralernas uppdrag
För 16 regioner ingår ansvaret för barnhälsovård i vårdcentralernas uppdrag. Det sker antingen som en del av vårdcentralernas grunduppdrag (13 regioner) eller som ett frivilligt tilläggsuppdrag för de vårdcentraler som vill bedriva sådan verksamhet (3 regioner). Frivilliga tilläggsuppdrag innebär att alla vårdcentraler inte har identiska verksamheter, vilket betyder att en familj som har behov av barnhälsovård behöver lista sitt barn vid en vårdcentral som valt att bedriva sådan verksamhet. Två regioner har valt att upprätta separata vårdval för barnhälsovården. Tre regioner driver barnhälsovård i verksamheter i egen regi, där uppdraget är helt fristående från vårdcentralernas verksamhet (Vård- och omsorgsanalys 2025).
Mödrahälsovård ingår oftast inte i vårdcentralernas uppdrag
Mödrahälsovård ingår oftast inte i vårdcentralernas uppdrag. I nio regioner drivs mödrahälsovård i verksamheter utanför primärvården, exempelvis som en del av kvinnoklinikernas verksamhet inom den specialiserade vården. I en region drivs mödrahälsovård i form av primärvårdsverksamhet i egen regi. I sju regioner ingår mödravården i vårdcentralernas grunduppdrag och i en region är det ett frivilligt tilläggsuppdrag. Det innebär att patienter som har behov av mödravård behöver söka sig till de vårdcentraler som har det uppdraget. Tre regioner har valt att organisera mödrahälsovården som ett fristående kompletterande vårdval (Vård- och omsorgsanalys 2025).
Kompletterande vårdval har olika innehåll och skiljer sig åt
I tio regioner har man valt att dela upp primärvårdsuppdraget i flera separata vårdvalsuppdrag. De verksamhetsområden som är vanliga att organisera i separata vårdval är ofta mer avgränsade och specialiserade, som medicinsk fotvård, grundläggande hörselrehabilitering och vaccinationer. Även mer breda uppdrag förekommer som separata vårdval i ett fåtal regioner, som mödrahälsovård, rehabilitering på primärvårdsnivå och fysioterapi (Vård- och omsorgsanalys 2025).
Antalet kompletterande vårdval varierar stort mellan regioner. Skåne och Uppsala är de regioner som tillsammans med Stockholm har flest vårdval på primärvårdsnivå. Den region som har flest är Stockholm, med tio vårdval på primärvårdsnivå (Vård- och omsorgsanalys 2025).
I de regioner som inte har några kompletterande vårdval i primärvården ingår motsvarande verksamhetsområden i de flesta fall i vårdcentralernas grunduppdrag. Det förekommer också att vårdval kombineras med uppdrag i egen regi. Exempelvis har en region kompletterande vårdval, men har valt att organisera sin rehabiliteringsverksamhet och barnhälsovården i egen regi. I den regionen ingår alltså inte rehabiliteringsverksamhet och barnhälsovården i vårdcentralernas ansvar (Vård- och omsorgsanalys 2025).
Läkarmedverkan ingår i vårdcentralernas uppdrag
Organiseringen av läkarmedverkan i den kommunala hälso- och sjukvården varierar mellan regioner och mellan olika boendeformer. Läkarmedverkan innebär att läkare, ofta från primärvården, ansvarar för medicinska insatser i kommunala vård- och omsorgsboenden och hemsjukvård. I vår kartläggning av vårdcentralernas ansvar för läkarmedverkan avses följande kommunala boendeformer: särskilda boenden för äldre, korttidsboenden, LSS-boenden och hemsjukvård i ordinärt boende.
I SKR:s enkät svarar en majoritet av regionerna att läkarmedverkan ingår i vårdcentralernas grunduppdrag eller som ett obligatoriskt tilläggsuppdrag. I vissa fall är det ett frivilligt tilläggsuppdrag som vårdcentraler kan ansöka om att bedriva. Region Stockholm har valt en särskild modell med ett separat vårdval för läkarmedverkan i särskilda boenden för äldre (Vård- och omsorgsanalys 2025).
Även om en tydlig majoritet av regionerna organiserar ansvaret för läkarmedverkan hos samtliga vårdcentraler, så varierar den princip som avgör för vilka boenden vårdcentralerna är ansvariga. Ansvaret regleras antingen genom geografiskt områdesansvar eller som ansvar för vårdcentralens listade patienter. Det geografiska områdesansvaret innebär att en vårdcentral ansvarar för boenden inom ett visst område, oavsett patienternas listning. Den principen är vanligast vid särskilda boenden för äldre och korttidsboenden. Vid listningsansvar omfattar ansvaret bara de patienter som är listade på vårdcentralen, och det är den vanligaste principen för hemsjukvård. Den principen för ansvarsfördelning kan innebära utmaningar för både vårdcentraler och kommuner – särskilt i områden med många vårdcentraler, eftersom ett och samma kommunala boende kan behöva samverka med läkare från många olika vårdcentraler. När läkarmedverkan styrs av ett geografiskt områdesansvar har vårdcentralerna sannolikt bättre möjligheter att förutse och planera sin medverkan (Vård- och omsorgsanalys 2025).
Vissa regioner tillämpar olika principer för ansvarsfördelning för olika boendeformer, medan andra har en enhetlig ansvarsfördelning med samma princip för samtliga kommunala boendeformer. I flera fall tillåts även lokala överenskommelser som kompletterar eller ersätter de generella principerna i regionernas förfrågningsunderlag. Det innebär en möjlighet att frångå de generella principer för fördelning av ansvar för läkarmedverkan som beskrivs i förfrågningsunderlagen (Vård- och omsorgsanalys 2025).
Det varierar även hur tydligt ansvaret för olika boendeformer är beskrivet i förfrågningsunderlagen. För särskilda boenden och korttidsboenden är ansvaret oftast tydligt formulerat, medan det för LSS-boenden ofta saknas eller är otydligt angivet (Vård- och omsorgsanalys 2025).
3.2.2 Organiseringen av primärvården genom vårdvalssystem kan vara hindrande
Resultatet från våra tidigare utvärderingar visar att vårdvalet kan påverka regioners och kommuners möjlighet att införa lagstiftningen, samt möjligheten att uppnå intentionerna med lagstiftningen om primärvårdens grunduppdrag (Vård- och omsorgsanalys 2021a; Vård- och omsorgsanalys, 2021b; Vård och omsorgsanalys 2023a). I vissa fall kan det vara främjande. I andra fall framstår vårdvalet som hindrande.
Primärvårdens tillgänglighet främjas sannolikt av vårdvalssystemet
Vi kan se att grunduppdragets andra punkt, att vården ska vara lätt tillgänglig, sannolikt kan främjas av att primärvården organiseras i en vårdvalsmodell. Vi ser vissa positiva effekter av valfrihetssystemet när det gäller tillgänglighet i mätningar av patientnöjdhet och hälsoutfall. Samtidigt finns det tecken på att den ökade tillgängligheten främst tycks gynna grupper med mindre omfattande hälsobehov, som yngre och socioekonomiskt starka grupper (Vård- och omsorgsanalys 2021a).
Vårdvalssystemet kan försvåra samordning kring patienten
Flera av myndighetens tidigare rapporter ger underlag för att misstänka att vårdvalssystemet har en negativ påverkan på primärvårdens förmåga att samordna patientens insatser. I Ordnat för omställning? (2023) fann vi att en mångfald av aktörer, där patienter i samma område kan ha valt olika vårdcentraler och därmed är listade vid olika vårdcentraler, verkar kunna bidra till sämre förutsättningar för samverkan. Verksamhetsföreträdare i kommuner beskriver utmaningar med att kombinera kommunernas geografiska områdesansvar och vårdcentralernas listningsbaserade ansvar, vilket i många regioner styr ansvaret för läkarmedverkan i kommunala boendeformer. I praktiken kan det innebära att kommunen måste upprätta samverkansrelationer med många olika vårdcentraler.
Liknande utmaningar har också lyfts från vårdcentralshåll – på motsvarande sätt behöver vårdcentralerna samverka med flera kommunala verksamheter där vårdcentralens ansvar för hemsjukvård utgår ifrån listningsprincipen och patienterna bor utspritt. I intervjuer beskriver chefer för vårdcentraler även att patienter som ofta och återkommande byter vårdgivare genom att lista om sig försämrar förutsättningarna för ett långsiktigt effektivt omhändertagande och etablering av goda samverkanskontakter (Vård- och omsorgsanalys 2021b).
Olika ansvarslogiker kan försvåra hälsofrämjande arbetet
Vårdcentralernas ansvar för befolkningsinriktade hälsofrämjande åtgärder kan också kompliceras av vårdcentralernas listningslogik, eftersom folkhälsoarbete ofta utgår från att etablera relationer till det närliggande lokalsamhället. Det innebär att patienterna som fångas upp i befolkningsinriktade förebyggande insatser ibland inte är listade på vårdcentralen, vilket väcker frågor om ansvarsfördelning. Principen att vårdcentralernas förebyggande arbete styrs av listning i stället för ett geografiskt upptagningsområde infördes i och med vårdvalet i den regionala primärvården och är inte en konsekvens av förtydligandet i HSL om primärvårdens ansvar för hälsofrämjande insatser. Primärvårdens förtydligade ansvar för hälsofrämjande arbete har bara synliggjort den motsättningen (Vård- och omsorgsanalys 2025).
Vårdvalet i primärvården hinder för att testa nya arbetssätt
För att anpassa primärvården till det nya grunduppdraget kan nya arbetssätt eller verksamhetsformer behövas i vissa regioner. Samtidigt ser vi att vårdvalet kan vara ett hinder för regionerna att pröva nya verksamhetsformer eller arbetssätt. Skälet är att nya uppdrag eller verksamheter på prov kan begränsas av LOV-lagstiftningens krav på att kravställan och konkurrens ska ske på lika villkor för alla vårdgivare. Det innebär att om nya uppdrag eller verksamheter ska prövas på vårdcentraler behöver förfrågningsunderlagen för samtliga vårdcentraler som ingår i vårdvalet revideras, vilket kan vara resurskrävande att verkställa och utmanande att överblicka konsekvenserna av (Vård- och omsorgsanalys 2023a).
Vårdvalssystemet kan göra att det är svårare att öka resurserna
Vårdvalssystemet kan också bidra till utmaningar för regionerna när det gäller att öka primärvårdens resurser. Det obligatoriska vårdvalet innebär att regionen betalar ut ersättning för den vård som utförs till de aktörer som ingår i vårdvalssystemet. För att öka de ekonomiska resurserna för primärvården skulle regionerna behöva höja ersättningen i vårdvalet. I dagsläget är regionernas möjlighet till kostnadskontroll i vårdvalet för vårdcentraler relativt god, eftersom kapiteringsersättning, där vårdcentralerna får ersättning per listad patient, numera är den dominerande ersättningsformen (SKR 2023).
Kapiteringsersättning bidrar likväl till andra osäkerhetsfaktorer, eftersom det inte ger tydliga incitament till vårdgivarna att öka specifika insatser. Det kan skapa osäkerhet för regionerna när det gäller vilken nytta en ökad ersättning kan ge. Osäkerheten kanske förstärks av att problemen med kompetensförsörjning är stora i primärvården. Även om vårdgivarna får en högre ersättning, kommer de ha svårt att rekrytera personal, vilket kan väcka osäkerhet om hur de ökade resurserna kommer att användas. Det kan också ha betydelse att regionerna inte har samma insyn och inflytande över vårdcentralernas verksamhet som inom andra vårdområden, eftersom nästan hälften av landets vårdcentraler, 46 procent, i dagsläget drivs i privat regi (SKR 2024).
Ytterligare en faktor som kan påverka vissa regioners vilja att öka ersättningen till vårdcentraler är att patienter kan konsumera primärvård i flera parallella spår. Patienter som är listade vid en vårdcentral kan även söka vård via digitala vårdgivare som verkar nationellt. I det fallet belastar kostnaderna patientens hemregion som därmed både betalar ersättning till vårdcentralen där patienten är listad och till en nationell aktör. Det gör att de totala kostnaderna för primärvård blir högre än ersättningen för vårdvalet för vårdcentraler (Vård- och omsorgsanalys 2025).
3.2.3 Behov att följa organiseringen av primärvården
Vår kartläggning av primärvårdens organisering visar, som nämnt ovan, både på likheter och skillnader mellan regioner. Vi ser generellt att vårdcentralernas breda uppdrag är basen i regionernas primärvård. Samtidigt kan vi se att organisationsformerna varierar stort när det gäller behov som inte är lika centrala i det allmänmedicinska omhändertagandet. Skillnaderna kan vara motiverade genom att det är rimligare att koncentrera specifik kompetens till färre vårdgivare, exempelvis psykologer. En koncentration av vården innebär å andra sidan sämre geografisk närhet.
Hur uppdrag fördelas på olika vårdgivare påverkar även patienternas möjligheter att hitta rätt vård utifrån sina behov. Ett vårdlandskap med flera olika vårdgivare kan innebära att patienter måste besöka och kommunicera med flera vårdgivare, samt att de själva måste ta reda på och förstå vilken vårdgivare som ansvarar för vad. Det kan därför vara en fördel att vårdcentralen är grunden i primärvården, exempelvis eftersom det kan vara enklare för patienter när samma vårdgivare kan erbjuda olika typer av vård. Samtidigt är det inte alltid ändamålsenligt att en vårdgivare ska kunna tillgodose alla behov eftersom vissa uppdrag koncentreras till färre vårdgivare av kvalitets- och effektivitetsskäl. Det kan till exempel handla om vård vid sjukdomar som är ovanliga där det kan vara svårt att upprätthålla tillräcklig kompetens om samtliga vårdcentraler ska ge sådan vård (Vård- och omsorgsanalys 2025).
Det är svårt att utifrån rådande kunskapsläge peka ut vilken organisering av den regionala primärvården som är mest ändamålsenlig. Det kan finns goda skäl till vissa av de lokala anpassningar som olika regioner har gjort. Samtidigt synliggör den variation som finns behovet av mer kunskap om hur olika organisationsformer påverkar innehållet och utfallet av insatser i primärvården. Syftet är att kunna bidra till lärande och motiverat breddinförande av den organiseringsform som skapar mest nytta för patienterna (Vård- och omsorgsanalys 2025).
3.3 Behov av strukturerad sammanställning av den kommunala primärvården
Det saknas strukturerade underlag om hur kommunernas primärvårdsuppdrag styrs och organiseras. Vår förutsättning att belysa frågan begränsas av att det saknas nationella sammanställningar av hur regioner och kommuner avtalat och skatteväxlat den sjukvård som bedrivs i kommunal regi. Vi vet att upphandlings- och avtalsformer varierar över landet (SKR 2023). Det saknas samtidigt nationella sammanställningar om i vilka organisations- och driftsformer den kommunala hälso- och sjukvården bedrivs, samt hur de avtalsmässiga förutsättningarna ser ut. Vi ser ett stort behov av mer kunskap om vilken styrning som är mest ändamålsenlig för kommunernas sjukvårdsuppdrag.
3.4 Andra insatser kan främja genomförandet av grunduppdraget
Vi har fokuserat på att studera implementeringen av grunduppdraget utifrån genomslaget i regionernas styrning och organisering. Samtidigt pågår även andra insatser på verksamhetsnivå som bidrar till genomförandet av primärvårdens grunduppdrag.
Vi har i dag ingen detaljerad kunskap om vilka typer av projekt som pågår på regional och kommunal nivå som har bäring på implementeringen av grunduppdraget. Från våra tidigare utvärderingar av omställningen till god och nära vård vet vi att regioner och kommuner exempelvis har förändrat arbetssätt och etablerat särskilda funktioner till följd av omställningen. Vi känner till sedan tidigare att det inom ramen för omställningen har genomförts insatser för att bland annat stärka kompetensförsörjningen, samverkan och samordningen, det hälso- och förebyggande arbetet samt tillgängligheten på regional och kommunal nivå. Exempel på insatser är införandet av mobila team och hemsjukvårdsteam, tillsättning av samordningssjuksköterskor och vårdkoordinatorer samt digitala plattformar för kunskapsutbyte och kontaktvägar. Den typen av insatser berör vi närmare i påföljande kapitel som handlar om verksamheternas förutsättningar att genomföra grunduppdragets olika delar (Vård- och omsorgsanalys 2025).
Förändrade arbetssätt likt dem nämnda ovan kan i en viss utsträckning påverka genomförandet av grunduppdraget. Samtidigt vet vi från tidigare utvärderingar av statens satsningar genom riktade statsbidrag att det ofta är svårt att integrera projektresultaten i den ordinarie verksamheten (Vård- och omsorgsanalys 2022).
4 Förutsättningarna för verksamheterna
För att primärvården ska kunna utföras enligt det lagstadgade grunduppdraget kräver det att verksamheterna som utför uppdraget har förutsättningarna för det. I det här kapitlet redogör vi för vad vi vet i dag om verksamheternas förutsättningar att genomföra grunduppdraget. Vi utgår ifrån verksamheternas perspektiv. I kommande slutrapport kommer vi att djupare undersöka verksamheternas förutsättningar.
Inledningsvis går vi igenom verksamheternas grundläggande förutsättningar i form av tillgång till ekonomiska och personella resurser för att genomföra grunduppdraget. Därnäst belyser vi närmare verksamheternas förutsättningar inom de specifika områden som ingår i uppdraget. Eftersom vi utgår från den kunskap vi har i dag, belyser vi olika områden i olika omfattning.
Det här är våra viktigaste iakttagelser:
- På en övergripande nivå saknas både de grundläggande förutsättningarna, i form av ekonomiska resurser och kompetensförsörjning.
- Primärvården saknar i dag de ekonomiska förutsättningarna att genomföra sitt uppdrag fullt ut. Primärvården har en central roll i vården, men vi ser få tecken på att primärvården fått en större andel av hälso- och sjukvårdsresurserna.
- Kompetensförsörjningen inom primärvården är en utmaning och arbetsmiljön är i många fall pressad. Det finns många orsaker till svårigheterna att bemanna vården, exempelvis otillräckliga ekonomiska resurser och konkurrens om personal. Arbetsmiljön gör det också svårt att behålla och attrahera ny personal till vårdyrken.
- Primärvården saknar i dag de ekonomiska förutsättningarna att genomföra sitt uppdrag fullt ut. Primärvården har en central roll i vården, men vi ser få tecken på att primärvården fått en större andel av hälso- och sjukvårdsresurserna.
- Det finns brister i förutsättningarna för primärvården att genomföra de olika delarna i grunduppdraget. Samtidigt ser vi vissa tendenser till förbättringar.
- Förutsättningarna att tillgodose vanligt förekommande vårdbehov är oförändrade över tid.
- Förutsättningarna att arbeta förebyggande finns inte fullt ut. Prioritering av akuta behov gör att förebyggande insatser blir lidande.
- Tillgängligheten till primärvården på kvällar och helger är begränsad. Tillgången till vård inom vårdgarantins gränser har däremot stärkts.
- Vi kan överlag se tecken på god samverkan mellan regioner och kommuner. Samverkan mellan primärvården och den specialiserade vården verkar vara mer utmanande. En majoritet av primärvårdsläkarna uppger att de helt eller delvis har förutsättningarna att ta huvudansvaret för att vara navet i sina patienters vård och koordinera och samordna deras vårdinsatser med andra vårdgivare.
- Företrädare för den kommunala primärvården upplever att de har relativt goda förutsättningar att arbeta med rehabilitering. Vi saknar i dag underlag för hur det ser ut i den regionala primärvården.
- Fler inom primärvården vill delta i forskning.
4.1 Verksamheternas ekonomiska förutsättningar brister
För att möta framtidens utmaningar med en växande och åldrande befolkning behövs en stark primärvård. De statliga utredningar som ligger till grund för lagstiftningen om primärvårdens grunduppdrag understryker att det finns behov av att stärka primärvården, och att en gradvis överföring av resurser till primärvården därför är nödvändig. Det skulle innebära en omfördelning av sjukvårdsbudgeten i regionerna, men också en förstärkning i form av kompetens- och kunskapsöverföring (SOU 2016:2, SOU 2018:39). Produktivitetskommissionen gör en liknande bedömning: Primärvårdens resursandel behöver öka genom omfördelning från andra delar av sjukvårdssystemet (SOU 2025:96).
I det här avsnittet redogör vi för kostnadsutvecklingen över tid samt den kunskap vi har om verksamheternas syn på tillgången till ekonomiska resurser i relation till primärvårdens grunduppdrag.
Vi har undersökt verksamheternas ekonomiska förutsättningar med hjälp av ett antal källor. För att se om det skett någon resursförflyttning till primärvården analyserar vi SCB:s hälsoräkenskaper för regioner och kommuner samt regionernas budgetar. Vi använder även Socialstyrelsens enkät till regionerna som innehåller frågor om resursförflyttning till primärvården. Vi utgår främst från den enkät som genomfördes 2024 men kompletterar övergripande data från enkäten som genomfördes 2025. För att fånga verksamheternas uppfattning om ifall tillgängliga ekonomiska resurser är tillräckliga, använder vi oss av enkäten till vårdcentralschefer samt MAS-/MAR-enkäten.
4.1.1 Primärvårdens andel av kostnaderna har minskat sedan 2023
Vi har gått igenom SKR:s ekonomistatistik inom hälso- och sjukvården som samlas in av SCB (SKR 2025a). Statistiken visar att regionernas totala hälso- och sjukvårdskostnader låg jämnt under perioden 2016–2022, med en tillfällig nedgång under pandemiåret 2020. År 2023 ökade kostnaderna kraftigt, främst till följd av hög inflation, stigande räntekostnader och generella prisökningar inom välfärdssektorn.
Fördelningen av kostnader mellan olika verksamhetsområden – primärvård, specialiserad somatisk vård, specialiserad psykiatrisk vård och övrig hälso- och sjukvård – har under hela perioden 2016–2024 varit relativt konstant. Primärvårdens kostnader minskade dock med nästan 200 kr per invånare mellan 2023 och 2024, trots att de totala kostnaderna ökade. Det motsvarade en minskning av primärvårdens andel av kostnaderna från 20,6 procent 2023 till 19,6 procent 2024.
Figur 2. Kostnad per invånare i regionernas hälso- och sjukvård 2016–2024, exklusive läkemedel, uppdelat per verksamhetsområde.
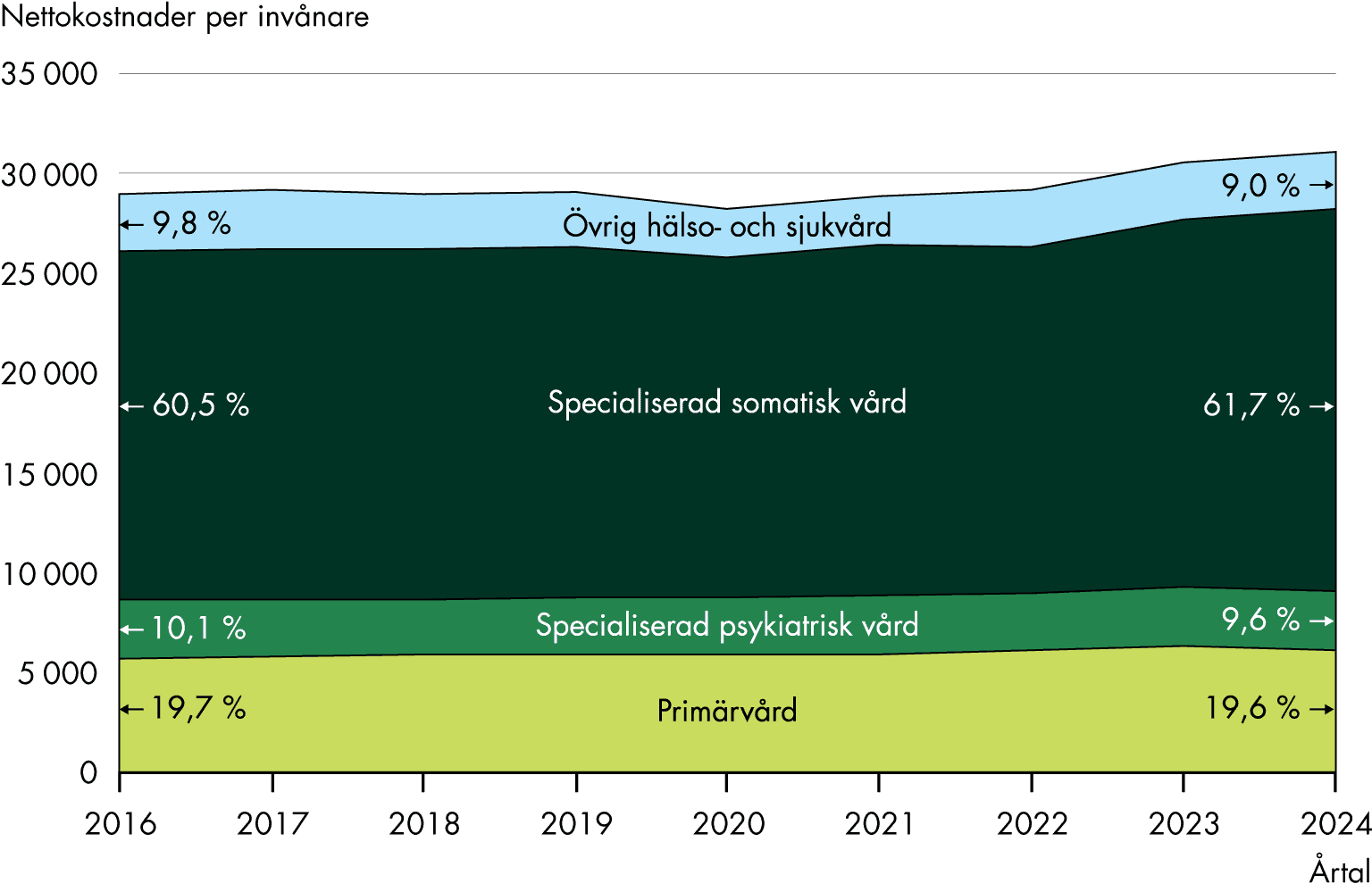
Nettokostnader i 2024 års fasta priser enligt prisindex med kvalitetsjusterade löner för regioner (LPIK) exklusive läkemedel. Läkemedel och tandvård ingår inte.
Källa: SKR (2024a).
Den största andelen av regionernas kostnader för primärvård består av allmänläkarvård (54 procent). Därefter kommer sjuksköterskevård (17 procent) och fysioterapi och arbetsterapi (9 procent). Sedan 2016 det bara skett små förändringar i hur kostnaderna inom primärvården fördelar sig mellan olika kategorier. Den största förändringen är att kostnadsandelen för sjuksköterskevård har ökat med tre procentenheter, från 14 procent 2016 till 17 procent 2024.
4.1.2 Få regioner har beslutat om att ökad andel resurser till primärvården
En genomgång av regionernas budgetar för 2023 eller 2024 visar att få regioner specificerar i budgeten att de planerar att fördela en ökad andel av budgeten till primärvården. Regionerna redogör i stället för särskilda ekonomiska satsningar på primärvården som planeras det kommande året på en övergripande nivå. Flera regioner anger att deras ambition är att primärvårdens andel av budgeten ska öka, men det tydliggörs inte inom vilken tidshorisont eller vad det innebär konkret (Vård- och omsorgsanalys 2025).
I Socialstyrelsens enkät som avser 2023 uppger 2 regioner att de antagit mål om hur stor andel av sjukvårdens resurser som ska gå till primärvården (Vård- och omsorgsanalys 2025). I rapporteringen för 2024 är motsvarande andel 3 av 21 regioner (Socialstyrelsen 2025). Det är därmed fortsatt endast en liten andel av regionerna som fastställt en andel av budgeten som ska gå till primärvården.
Sju regioner anger att de under 2023 beslutat att öka primärvårdens andel av hälso- och sjukvårdens resurser jämfört med 2022, men utan att specificera omfattningen (Vård- och omsorgsanalys 2025). 9 av 21 regioner uppger att de budgeterat större andel till primärvården 2024 än 2023 (Socialstyrelsen 2025).
Utöver ekonomiska tillskott uppger flera regioner att de genomfört andra insatser för att stärka primärvårdens resurssättning. Dessa omfattar bland annat satsningar på digitala verktyg, som 1177 och förbättrade journalsystem, samt kompetenshöjande åtgärder genom samverkan mellan specialist- och primärvård. Även om insatserna potentiellt kan bidra till en mer ändamålsenlig och effektiv resursanvändning, är det oklart i vilken grad de faktiskt upplevs som sådana av vårdgivarna (Vård- och omsorgsanalys 2025).
4.1.3 Få regioner med ökade resurser enligt regionrevisorerna
Regionrevisorerna har i flera regioner granskat omställningen till god och nära vård med fokus på styrning och resursfördelning. Av tio revisionsrapporter behandlar sju frågan om ifall arbetet omställningen har tillförts tillräckliga resurser. I sex regioner har revisorerna särskilt undersökt om resurser har överförts till primärvården. I fem av dessa bedömer revisorerna att någon tydlig resursförflyttning inte har ägt rum (Vård- och omsorgsanalys 2025).
Flera av revisionsrapporterna pekar på att primärvården varken har fått en större budgetram eller ökade resurser. I vissa fall saknas en tydlig koppling mellan tilldelade resurser och verksamhetsuppdrag. Revisorerna noterar också att det förekommer olika uppfattningar om ifall någon resursförflyttning har skett. I en region bedöms viss förflyttning ha genomförts, men att omfattningen inte är tillräcklig för att åstadkomma varaktiga förändringar (Vård- och omsorgsanalys 2025).
4.1.4 Brist på ekonomiska förutsättningar är hindrande
Vi kan konstatera att primärvårdens ekonomiska resurser har varit relativt oförändrade över tid. Samtidigt finns en generell upplevelse i verksamheterna inom primärvården att primärvårdsuppdraget är omfattande och att primärvårdens ansvar har ökat över tid. Flera intervjuade professionsföreträdare anser att primärvården har fått ett bredare ansvar och uppdrag – att primärvården är mer ”spindeln i nätet” än tidigare – men utan att den har fått ökade ekonomiska resurser (Vård- och omsorgsanalys 2021b).
Chefer för vårdcentraler uttrycker i intervjuer att ekonomiska resurser är det viktigaste för att uppnå omställningen till en god och nära vård – där genomförandet av primärvårdens grunduppdrag är en viktig del (Vård- och omsorgsanalys 2023a). Cheferna uppger att resurserna behövs till att anställa mer personal och få en bättre bemanning, men även till att bekosta medicinteknik och ändamålsenliga lokaler.
De bristande ekonomiska resurserna kan enligt vårdcentralscheferna innebära att primärvården inte kan leva upp till grunduppdraget. Det blir svårt att prioritera det förebyggande arbetet och att samordna vården för patienter som behöver insatser från flera aktörer, till exempel när de skrivs ut från slutenvård för vård i hemmet eller särskilt boende (Vård- och omsorgsanalys 2023a).
Flera artiklar som publicerats i närtid beskriver utvecklingen på ett liknande sätt. Det vill säga upplevelsen av att primärvården är underfinansierad och underbemannad samtidigt som efterfrågan och trycket på den ökar (se exempelvis Dagens medicin 2025a, Dagens medicin 2025b). Det handlar både om finansiering och om möjligheten att rekrytera och behålla personal, samtidigt som det finns en efterfrågan från den specialiserade vården att ta över olika typer av uppgifter. Varningar har höjts om att bristen på resurser riskerar att leda till att primärvården drabbas av undanträngningseffekter och försämrad vårdkvalitet.
4.1.5 Kommunal hälso- och sjukvård står för en tredjedel av primärvårdens kostnader
Vi saknar möjligheter att följa kostnaden för den del av primärvården som kommunerna står för. Det beror på att det inte går att särskilja kommunernas kostnader för hälso- och sjukvård från kostnader för omsorg i kommunernas räknesammandrag.
SCB uppskattar andelen hälso- och sjukvård i kommunerna med hjälp av schabloner. Enligt schablonberäkningen var kommunernas kostnader för hälso- och sjukvård 36,3 miljarder kronor 2023 (i 2024 års prisnivå). De regionala kostnaderna för primärvården samma år var drygt 66,1 miljarder kronor (i 2024 års prisnivå). Det innebär att den kommunala hälso- och sjukvården står för en tredjedel av primärvårdens samlade kostnader.
Tabell 1. Kommunernas kostnader för hälso- och sjukvård 2016–2023, miljoner kronor.
| År | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 |
| HSL, kommuner | 32 419 | 32 824 | 32 952 | 32 329 | 34 467 | 34 862 | 36 270 | 36 348 |
Not: Kostnader i 2024 års fasta priser enligt prisindex med kvalitetsjusterade löner för regioner (LPIK). Läkemedel ingår inte.
Källa: SCB.
Kommunerna utför alltmer kvalificerad hälso- och sjukvård
Beräkningar i våra tidigare rapporter tyder även på att den kommunala hälso- och sjukvården utgör en allt större andel av kommunens kostnader för vård och omsorg. Ökningen i kommunernas kostnader för hälso- och sjukvård har inte följts av motsvarande ökning i kommunernas totala budget. Det kan vara ett tecken på att insatser inom omsorgen prioriteras ner till förmån för hälso- och sjukvård (Vård- och omsorgsanalys 2021b).
Vi ser exempelvis att alltmer kvalificerade hälso- och sjukvårdsinsatser utförs av kommunerna. MAS och MAR upplever att fler patienter har behov av insatser inom den kommunala hälso- och sjukvården och att insatsernas komplexitet har ökat de senaste 5–10 åren. MAS och MAR upplever även en ansvarsförskjutning från regionerna till kommunerna (Vård- och omsorgsanalys 2025). Den bilden är i stor utsträckning samstämmig med den bild som chefer för social- och omsorgsförvaltningen ger i den enkätundersökning som genomfördes inom ramen för vår rapport Redo för framtiden? (2024). En vanlig uppfattning bland kommunföreträdarna är exempelvis att allt fler insatser skjuts över till kommunerna – inte minst från den specialiserade slutenvården som skriver ut patienterna till kommunen tidigare.
4.2 Svåra förutsättningar i kompetensförsörjningen
Regeringen beskriver att en viktig förutsättning för primärvården är en ändamålsenlig kompetensförsörjning. Det innebär att vårdpersonalens kompetens behöver användas mer ändamålsenligt samt att regioner och kommuner behöver förbättra arbetsmiljön och villkoren för vårdens medarbetare (prop. 2019/20:164).
I det här avsnittet redogör vi för hur verksamheternas förutsättningar för att genomföra grunduppdraget ser ut i form av tillgång till kompetens, samt hur utvecklingen av kompetensförsörjningen har sett ut över tid.
Vi utgår ifrån den enkät som riktades till chefer för vårdcentraler 2022. Enkätfrågorna handlade bland annat om tillgången till olika yrkeskategorier på vårdcentralen. Vi använder oss även av vår internationella IHP-undersökning till primärvårdsläkare från 2022 som bland annat innehåller frågor om arbetsmiljö. För att se hur tillgången till andra professioner har utvecklats över tid använder vi kompletterande källor. När det gäller tillgången till kompetens i den kommunala hälso- och sjukvården använder vi MAS-/MAR-enkäten.
4.2.1 Kompetensförsörjningen är en fortsatt utmaning trots bredd av kompetenser
Regeringen har betonat att primärvården ska stå för en bred kompetens som kan tillgodose den enskilda individens allra flesta vårdbehov. Den allmänmedicinska specialistkompetensen är central inom primärvården, samtidigt som det krävs en mängd andra generalistkompetenser som samverkar om patienten, för att klara ett omfattande uppdrag (prop. 2019/20:164).
Vårdcentralerna har personal inom en rad yrkeskategorier. Specialistläkare i allmänmedicin och distriktssköterskor är de största personalgrupperna inom primärvården. De motsvarar cirka 18 respektive 15 procent av det totala antalet heltidsanställda inom vårdcentralerna, enligt enkäten till chefer för vårdcentraler (Vård- och omsorgsanalys 2023a).
Utöver dessa två huvudkategorier är även grundutbildade sjuksköterskor, undersköterskor och medicinska sekreterare vanligt förekommande. Tillsammans utgör dessa tre yrkesgrupper omkring 36 procent av samtliga heltidstjänster inom vårdcentralernas bemanning (Vård- och omsorgsanalys 2023a).
Yrkesgrupper med psykosocial och rehabiliterande inriktning, som psykologer, kuratorer och psykoterapeuter, är också relativt vanligt förekommande. Däremot är fysioterapeuter, arbetsterapeuter och dietister mindre representerade (Vård- och omsorgsanalys 2023a).
Det finns en variation i vilka kompetenser som finns på vårdcentralerna. Det kan delvis förklaras av att primärvårdsuppdragets omfattning och innehåll skiljer sig åt mellan regionerna till följd av olika organisering av primärvården (se kapitel 3). I förfrågningsunderlagen beskrivs vårdcentralens uppdrag och också kravet på vilka kompetenser och yrkeskategorier som ska finnas på vårdcentralen. Rehabilitering är ett exempel på ett sådant område som skiljer sig åt mellan regioner. Ett annat exempel är ifall det ställs krav på att det ska finnas psykologer på vårdcentralen eller inte.
Antalet tillsvidareanställda specialistläkare i allmänmedicin har minskat
Specialistläkare i allmänmedicin står för nästan hälften (47 procent) av alla heltidstjänster bland tillsvidareanställda läkare på vårdcentralerna. Jämfört med 2017 visar vårdcentralschefernas uppgifter om tillgången till kompetens 2022 att antalet tillsvidareanställda specialistläkare i allmänmedicin har minskat. Samtidigt har antalet ST-läkare och läkare utan specialistutbildning ökat vid vårdcentralerna under samma tidsperiod. Antalet distriktssköterskor vid vårdcentralerna tycks ha minskat över tid samtidigt som övriga sjuksköterskor, psykologer, fysioterapeuter, dietister, arbetsterapeuter i stället har ökat. Det innebär att tillgången till yrkesgrupperna med den bredaste generalistkompetensen har minskat (Vård- och omsorgsanalys 2023a).
Nästan en av tio vårdcentraler saknade 2022 tillsvidareanställda specialistläkare i allmänmedicin. Många chefer för vårdcentraler uppgav att de tillgodoser behovet genom vikarier eller hyrläkare, men flera uppger att de saknar den kompetensen helt. Antalet invånare per specialist (i både allmänmedicin och övriga specialiteter) och ST-läkare i allmänmedicin var även högre 2022 än 2017 (Vård- och omsorgsanalys 2023a).
Andelen utfärdade specialistbevis i allmänmedicin i förhållande till det totala antalet utfärdade specialistbevis per år låg relativt konstant 2016 till 2023 – andelen varierade mellan 20 och 23 procent under tidsperioden. Även om andelen specialister är relativt konstant, har antalet specialister i allmänmedicin ökat något. Det ska dock sättas i relation till att det totala antalet läkare har ökat (Vård- och omsorgsanalys 2025).
Högre personalomsättning inom primärvården
Personalomsättningen är högre inom primärvården än i övriga delar av hälso- och sjukvården, samtidigt som medianåldern bland de anställda är lägre. Även om befolkningsstrukturen varierar mellan regioner och kommuner är det oklart i vilken utsträckning dessa skillnader motsvarar olika vårdbehov (Socialstyrelsen 2025).
4.2.2 Vårdcentralerna har anställningsbehov framåt
Personalförsörjningen är en utmaning: Cirka 85 procent av vårdcentralscheferna uppgav att de har behov av att rekrytera personal inom minst en yrkeskategori (Vård- och omsorgsanalys 2023a).
Det mest uttalade rekryteringsbehovet gäller specialistläkare i allmänmedicin. Åtta av tio vårdcentraler svarade att de behöver anställa fler specialister inom den kategorin. Enkätsvaren visar ett betydande gap mellan tillgången till läkare på vårdcentralerna och chefernas bedömning av behovet. För att möta chefernas bedömda behov skulle antalet specialister i allmänmedicin behöva öka med 66 procent. Ännu större är gapet mellan tillgången och det antal som skulle behövas för att möta Socialstyrelsens riktvärde för antalet listade invånare per specialistläkare i allmänmedicin respektive ST-läkare, det vill säga 1 100 patienter per specialist i allmänmedicin och 550 patienter per ST-läkare (Socialstyrelsen 2022b). För att möta det värdet skulle en ökning med 81 procent behövas – det vill säga nästan en dubblering av antalet specialistläkare i allmänmedicin (Vård- och omsorgsanalys 2023a).
Figur 3. Estimerat behov av heltidstjänster.
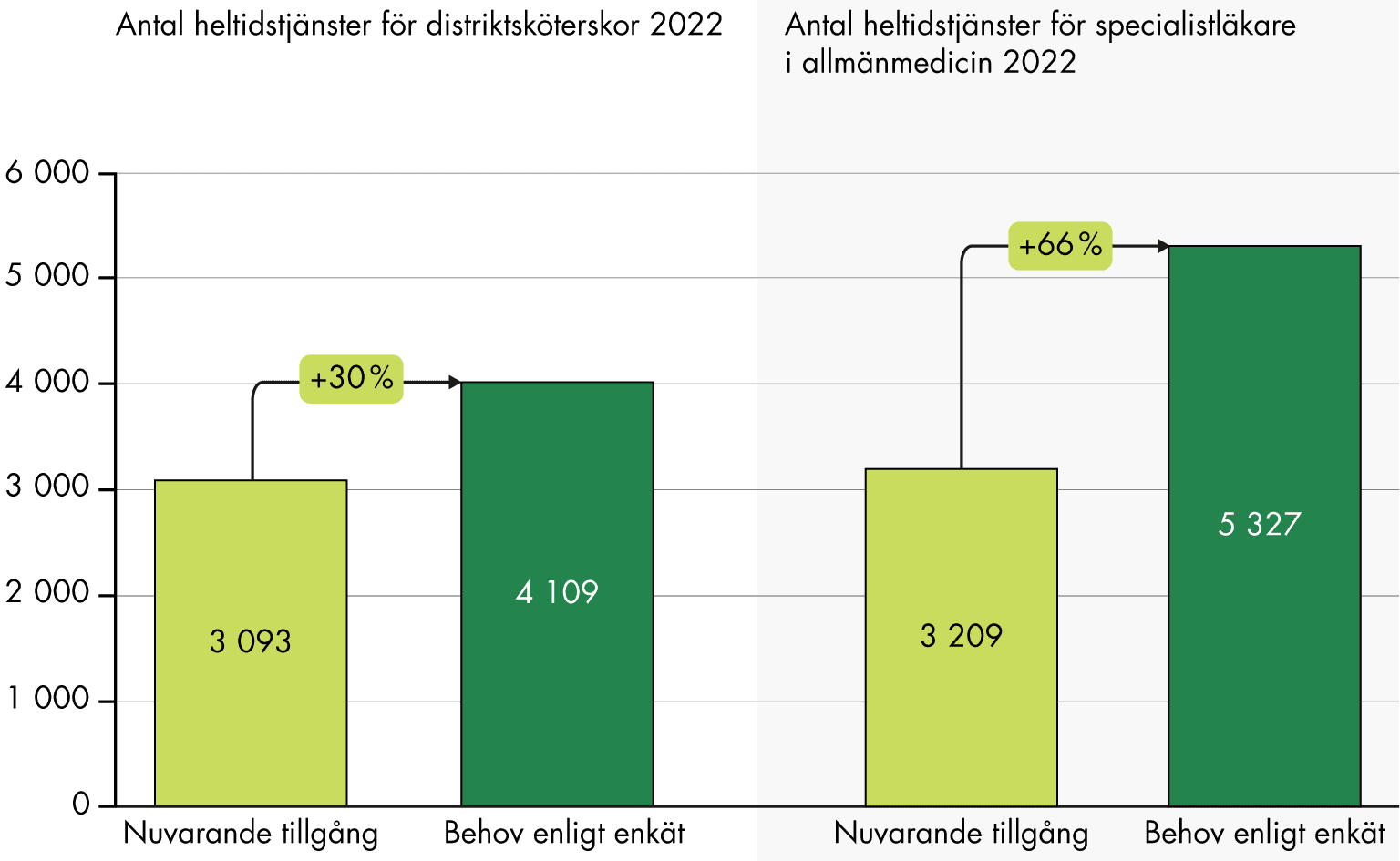
Källa: Vårdcentralschefsenkäten (Vård- och omsorgsanalys 2023a).
Det finns även behov av att anställa distriktssköterskor – knappt hälften av cheferna på vårdcentralerna rapporterade ett behov av att anställa fler. Även här finns ett gap mellan tillgång och behov på vårdcentralerna –antalet distriktssköterskor skulle behöva öka med 30 procent för att möta behovet som cheferna ger uttryck för. Drygt en fjärdedel av cheferna svarar även att de har behov av att förstärka den psykosociala kompetensen, i form av psykologer, kuratorer eller psykoterapeuter. Det är inte möjligt att särskilja efterfrågan mellan de tre yrkesrollerna, vilket utgör en begränsning i analysen (Vård- och omsorgsanalys 2023a).
Möjligheten att anställa fler begränsas av både ekonomi och personaltillgång. Cirka 44 procent av de svarande vårdcentralscheferna uppger brist på resurser som det främsta hindret för att rekrytera personal. Den andra mest centralt bidragande faktorn är brist på personal med rätt kompetens (Vård- och omsorgsanalys 2023a).
4.2.3 Svenska primärvårdsläkare är fortsatt bland de mest stressade
Arbetsmiljön lyfts av både professionsföreträdare och verksamhetschefer som den enskilt viktigaste faktorn för att utveckla, motivera och behålla medarbetare inom primärvården (Socialstyrelsen & Nationella vårdkompetensrådet 2022). Samtidigt rapporterar läkare i primärvården en hög grad av stress i sitt arbete.
I IHP-undersökningen till primärvårdsläkare (Vård- och omsorgsanalys 2023b) ställs ett antal frågor om arbetsmiljö och upplevelse av stress. Undersökningens resultat visar att det fortfarande finns stora utmaningar med arbetsmiljön i primärvården. I 2022 års undersökning var Sveriges resultat bland de högsta av länderna som ingick i undersökningen när det gäller stressnivå. Två av tre svenska läkare svarar att deras arbete är mycket stressigt eller oerhört stressigt. En av tre har symtom på utmattning.
Många av de svarande är oroliga för att arbetsmiljöbristerna i primärvården ska ge ännu sämre kompetensförsörjning på vårdcentraler, både nu och i framtiden. Problemen är inte begränsade till en enskild yrkeskategori. Flera professioner inom primärvården, däribland läkare, psykologer och sjuksköterskor, har generellt en hög risk för sjukskrivning, ofta till följd av utmattningssyndrom. Specialistläkare i allmänmedicin som är verksamma i primärvården har fler sjukdagar än andra specialistläkare inom hälso- och sjukvården (Vård- och omsorgsanalys 2023a).
Utmaningar i kompetensförsörjningen påverkar möjligheterna att stärka primärvården. Hög arbetsbelastning ger ökade sjuktal och utmaningar i rekryteringen. Regioner och kommuner rekryterar också delvis från samma personalgrupper. Tidigare kartläggningar visar att när antalet anställda med legitimation ökar i regionernas primärvård i ett län, minskar de samtidigt i länets kommuner. Det kan vara tecken på att personalökningar i en del av vården sker genom omfördelning snarare än genom en faktisk ökning av det totala antalet anställda (Vård- och omsorgsanalys 2025).
4.2.4 Regionerna uppger att insatser genomförs för att förbättra arbetsmiljön
Regionerna anger i rapportering till Socialstyrelsen att de genomfört en bredd av insatser för att förbättra arbetsmiljön och hälsan hos sin personal. Gemensamt för alla regioner är ett arbete för att säkerställa att medarbetares kompetens används på rätt sätt exempelvis genom kompetensväxling. Regionerna rapporterar även insatser för att minska beroendet av hyrpersonal. Många regioner och kommuner uppger också att de initierat eller förstärkt arbetet med att skapa förutsättningar för verksamhetsförlagd utbildning (VFU) och för legitimerad personal att vidareutbilda sig. Vi vet i dag inte om satsningarna gett önskat resultat (Vård- och omsorgsanalys 2025).
4.2.5 Kommunerna behöver mer personal och ökad kompetens
Det finns även behov av mer personal och kompetens i kommunerna. Socialstyrelsen visar att den legitimerade personalen i kommunerna i relation till befolkningsmängden minskade mellan 2015 och 2020. Under samma period ökade kostnaderna för den kommunala hälso- och sjukvården. Det kan vara ett tecken på att olegitimerad personal oftare utför hälso- och sjukvårdsuppgifter på delegation. Samtidigt kan en minskning av legitimerad personal medföra en ökning av hyrpersonal som inte ingår i personalstatistiken (Socialstyrelsen 2023).
Vi ställde en enkätfråga om hur MAS och MAR i kommunerna upplever tillgången till kompetens och vilka yrkesgrupper som skulle behövas inom den kommunala hälso- och sjukvården. Även om det är verksamhetscheferna som ansvarar för bemanning och rekrytering ville vi fånga MAS och MAR:s perspektiv, för att få ett mer övergripande perspektiv på kompetensförsörjningen i kommunen. Enligt dem är det framför allt tillgången till undersköterskor och sjuksköterskor som behöver stärkas, se figur 4 nedan.
Figur 4. Andel kommuner som bedömer att tillgången till specifika yrkesgrupper behöver stärkas.
Behöver tillgången till kompetens, i form av någon av följande yrkesgrupper, stärkas inom den kommunala hälso- och sjukvården i din/er kommun?
Not: En kommun svarade ”vet inte” på frågan.
Exkluderade svar: ”Vet inte”.
Antal svar: 250 kommuner.
Källa: Enkät till MAS/MAR (Vård- och omsorgsanalys 2025).
De som svarade ”annan yrkesgrupp” i enkäten fick möjlighet att ytterligare specificera sitt svar. Det handlade framför allt om kuratorer, logopeder och en stärkt tillgång till läkare. En del nämner även specialistutbildade fysioterapeuter och arbetsterapeuter, exempelvis med inriktning mot patienter med demens (Vård- och omsorgsanalys 2025).
Vi ser vissa geografiska skillnader i vilka yrkesgrupper som MAS och MAR upplever att de behöver. Det är framför allt svaren från storstadskommunerna som sticker ut. De svarar mindre ofta att de behöver fler undersköterskor och sjuksköterskor med specialistutbildning. Det tyder på att tillgången till dessa yrkesgrupper är större i storstadskommunerna. Samtidigt efterfrågar storstadskommunerna oftare dietister och farmaceuter än övriga kommuntyper. Vi vet dock inte hur mycket det beror på den regionala vårdens organisering (Vård- och omsorgsanalys 2025).
En svårighet när det gäller personalstatistik för den kommunala primärvården är att det oftast inte går att särskilja hälso- och sjukvård från omsorg. Flera kommuner har också svårt att uppskatta sitt samlade kompetensbehov utifrån beslutad budget (Nationella vårdkompetensrådet 2024). Flera undersökningar visar ändå på liknande resultat som enkäten till MAS och MAR: Det är bristen på sjuksköterskor som är den största utmaningen för kommunerna även om vissa kommuner också har svårt att rekrytera fysio- och arbetsterapeuter (Nationella vårdkompetensrådet 2024; Socialstyrelsen 2024).
4.3 Svårt att tillgodose vanliga vårdbehov
Den första punkten i grunduppdraget handlar om att primärvården ska tillhandahålla de hälso- och sjukvårdstjänster som krävs för att tillgodose vanligt förekommande vårdbehov. Detta är ett generellt beskrivet åtagande. Vad som är vanligt förekommande vårdbehov är ur ett patientperspektiv individuellt och därför ett begrepp som är svårt att definiera.
I primärvården omfattar vanligt förekommande vårdbehov en bred variation av medicinska och omvårdnadsmässiga insatser som återkommer för stora grupper i befolkningen.
På primärvårdsnivå handlar det ofta om akuta och lindrigare tillstånd, som infektioner i luftvägar och urinvägar, smärttillstånd samt psykisk ohälsa i form av stress, ångest och depression. Samtidigt har många av primärvårdens patienter mer omfattande behov. Många av patienterna inom primärvården har kroniska sjukdomar som kräver långsiktig uppföljning och behandling, exempelvis långvarig smärta, högt blodtryck, ångest, depression och demens. En stor andel av patienterna med kronisk sjukdom har flera diagnoser samtidigt, särskilt hos äldre, exempelvis vid hjärtsvikt och KOL (SKR 2024).
Vård av kroniska sjukdomar står för en stor del av landets totala sjukvårdskostnader (cirka 80–85 procent) och kronisk sjukdom förekommer hos ungefär hälften av befolkningen. Att leva med en kronisk sjukdom innebär ofta en långvarig, och ibland tät, kontakt med vården (Vård- och omsorgsanalys 2014).
Vanliga vårdbehov är alltså en kombination av akuta men oftast lindriga åkommor, långvariga kroniska sjukdomar, psykisk ohälsa och de mer komplexa vårdbehov som en åldrande befolkning har till följd av samsjuklighet.
Vår sammanställning bygger på IHP-undersökningen som besvarades 2022 av primärvårdsläkare utifrån förutsättningarna att omhänderta patienter med ett urval av sjukdomar. Sjukdomarna är en delmängd av vad som kan tänkas ingå i vanligt förekommande vårdbehov.
4.3.1 Oförändrad möjlighet att tillgodose vanliga vårdbehov
Primärvårdsläkarnas uppfattning om hur väl vårdcentralerna är förberedda på att möta patienter med olika sjukdomar är överlag relativt stabil över tid. Samtidigt finns variationer mellan olika områden både över tid och hur väl läkarna upplever att vårdcentralen är förberedd (Vård- och omsorgsanalys 2023b).
En majoritet, 59 procent, av primärvårdsläkarna anser att vårdcentralen de arbetar på är väl förberedd på att omhänderta patienters psykiska ohälsa. Den nivån ligger jämn över tid. Motsvarande andel för vård till personer med kronisk sjukdom (till exempel diabetes, KOL eller hjärtfel) är 67 procent. Det är en försämring med runt åtta procentenheter sedan 2019 (Vård- och omsorgsanalys 2023b).
En minoritet av primärvårdsläkarna, 11 procent, uppger att vårdcentralen är väl förberedd att ge vård till patienter med missbruksproblem (till exempel droger och alkohol). Det är en liten minskning sedan 2019 (Vård- och omsorgsanalys 2023b).
Strax under hälften (49 procent) av primärvårdsläkarna svarar att vårdcentralen är väl förberedd på att ge vård till personer med demenssjukdom. Det är en marginell minskning sedan 2019 (Vård- och omsorgsanalys 2023b).
Den enda tydliga förbättringen under samma period (2019 till 2022) gäller palliativ vård, där fler läkare bedömer att vårdcentralerna är bättre rustade i dag än 2019 för att ge vård till patienter (42 procent 2022 jämfört med 27 procent 2019) (Vård- och omsorgsanalys 2023b).
Det finns samtidigt skillnader mellan olika delar av landet i hur väl vårdcentralsläkarna upplever att de är förberedda att möta patienter med olika sjukdomstillstånd.
Möjligheten att tillgodose vanligt förekommande vårdbehov är i sin tur beroende av vårdcentralernas grundläggande förutsättningar, som ekonomiska resurser, tillgång till kompetens och hur samverkan med övriga vården fungerar. Den delen av grunduppdraget är därför svåranalyserad. Det vi kan säga, utifrån verksamheternas perspektiv, är att förutsättningarna att ta hand om vissa vanligt förekommande sjukdomar inte har stärkts nämnvärt över tid.
4.4 Oförändrade förutsättningar att vara tillgänglig
I grunduppdragets andra punkt framgår att regioner och kommuner inom ramen för verksamhet som utgör primärvård ska se till att vården är lätt tillgänglig. Verksamheternas tillgång till ekonomiska resurser och kompetens har stor påverkan på deras förutsättningar att vara lätt tillgängliga. Samtidigt finns verksamhetsspecifika förutsättningar som också påverkar om patienterna uppfattar primärvården som lätt tillgänglig, exempelvis kötider och verksamheternas öppettider.
Vi redogör nedan för det vi vet om dessa verksamhetsspecifika förutsättningar. Vi utgår framför allt ifrån IHP-undersökningen till primärvårdsläkare och uppgifter från Väntetidsdatabasen.
4.4.1 Förutsättningar att ge vård inom vårdgarantins gränser varierar
Tillgängligheten till en första kontakt med primärvården samt till en medicinsk bedömning är centrala för primärvårdens möjlighet att tillhandahålla en lätt tillgänglig vård samt dess roll som första instans i sjukvården. Sammantaget kan vi konstatera att andelen som får kontakt med vården eller vård inom vårdgarantins gränser har ökat något över tid.
Enligt den första specificerade tidsgränsen i vårdgarantin, den så kallade tillgänglighetsgarantin, har den som söker kontakt med primärvården rätt till kontakt samma dag (9 kap. 1 § HSL och 6 kap. 1 § hälso- och sjukvårdsförordningen [2017:80]). Telefontillgängligheten (andelen besvarade samma dag) ligger för 2024 på 88 procent. Under 2021 till 2024 har tillgängligheten mätt som andelen besvarade samtal samma dag legat på mellan 85 och 88 procent (SKR 2025b).
Enligt vårdgarantin ska patienter även få medicinsk bedömning av legitimerad vårdpersonal på vårdcentralen inom tre dagar, om vårdgivaren har bedömt att patienten behöver en medicinsk bedömning och en sådan inte kan göras när patienten söker kontakt med primärvården (9 kap. 1 § HSL och 6 kap. 1 § hälso- och sjukvårdsförordningen [2017:80]). Andelen medicinska bedömningar som genomförs inom tre dagar har ökat från i genomsnitt 81 procent 2020 till i genomsnitt 88 procent 2024. Det finns stora variationer mellan regionerna, där Region Stockholm har högst uppfyllelse på 96 procent för helåret 2024 (SKR 2025b).
4.4.2 En mindre andel har öppet på kvällar och helger
I IHP-undersökningen har primärvårdsläkare besvarat frågor om öppettider på vårdcentralerna och möjligheter att erbjuda vård utanför kontorstid, vid sidan av sjukhusens akutmottagningar. Resultatet visar att det är ovanligt med kvälls- och helgöppet. Däremot erbjuder många mottagningar andra möjligheter att få vård utanför kontorstid på exempelvis jourmottagningar eller närakuter (Vård- och omsorgsanalys 2023b).
Runt 12 procent av primärvårdsläkarna svarade 2022 att de arbetar på en mottagning som har öppet efter klockan 18, och 11 procent svarar att de arbetar på en mottagning med helgöppet. Det är samma andel som 2019. Sex av tio svarar att det finns möjlighet att träffa en läkare eller sjuksköterska utanför kontorstid utan att behöva gå till en akutmottagning på ett sjukhus (Vård- och omsorgsanalys 2023b).
Flera regioner redovisar till Socialstyrelsen att utökade öppettider vid hälso- och vårdcentraler är en prioriterad åtgärd för att förbättra tillgängligheten, och i vissa fall har krav på det införts i förfrågningsunderlag. Utöver öppettider har många även stärkt telefontillgängligheten, med målet att patienterna ska kunna nå vårdcentralerna under hela öppettiden (Socialstyrelsen 2025).
4.4.3 Digitala lösningar ökar tillgängligheten för vissa
Vården kan även vara tillgänglig genom icke-fysisk kommunikation, exempelvis genom digitala möten (prop. 2019/20:164). Digitala vårdtjänster framhålls av i stort sett alla regioner som en central förutsättning för att stärka tillgängligheten i primärvården. Under de senaste åren har i princip alla regioner infört digitala lösningar, som chatt, videomöten och digital tidsbokning, och flera använder 1177 direkt som ingång för vårdsökande (Socialstyrelsen 2025).
Sammantaget kan vi konstatera att digitala lösningar har fått en mer framträdande roll över tid. Det pågår många insatser ute i regionerna som omfattar exempelvis distans- och egenmonitorering, videobesök, digital vårdplanering och digitala stöd i det förebyggande arbetet. Vi vet samtidigt också, utifrån enkätundersökningar med patienterna, att de som gjort digitala besök på vårdcentralen minst ofta upplever att de får den vård de behöver (Vård- och omsorgsanalys 2025).
Tillgängligheten påverkas av organisatoriska och tekniska förutsättningar, och nyttan med digitala vårdtjänster beror på hur väl systemen är utvecklade, bemannade och integrerade i verksamheten. Samtidigt vill vi understryka att även om den generella tillgängligheten ökar via digitala tjänsterna, finns det grupper som inte har möjlighet att ta del av den utvecklingen.
4.4.4 Fler utvecklade verksamheter
I Socialstyrelsens senaste uppföljning av regioners och kommuners arbete med god och nära vård (för 2024) uppger 19 av 21 regioner att de beslutat om att utöka vårdutbudet vid hälso- och vårdcentralerna. Regionerna uppger till exempel att olika typer av mottagningar byggts ut och nya verksamheter etablerats, bland annat inom områden som psykisk hälsa, äldreomsorg, digitala vårdtjänster och förebyggande hälsoarbete. Utvecklingen omfattar både fysiska och digitala satsningar och syftar till att stärka primärvårdens kapacitet och bredda tillgången till vård för olika patientgrupper (Socialstyrelsen 2025). Vad det innebär i form av tillgänglighet för patienterna vet vi inte i dag.
4.5 Skillnader i förutsättningar för det förebyggande arbetet
I grunduppdragets tredje punkt framgår att regioner och kommuner inom ramen för primärvården ska tillhandahålla förebyggande insatser utifrån både befolkningens behov och patientens individuella behov och förutsättningar.
För att kartlägga verksamheternas förutsättningar att genomföra förebyggande arbete använder vi oss av två huvudsakliga källor: vårdcentralschefsenkäten samt fallstudieintervjuerna med företrädare för olika verksamhetsområden inom region och kommun i tre län. Vi använder oss även av IHP-undersökningen riktad till primärvårdsläkare.
4.5.1 Flera rapporterar ökat fokus på hälsofrämjande och förebyggande arbete
För år 2024 uppger 20 av 21 regioner att de genomfört hälsofrämjande och förebyggande insatser i form av riktade hälsosamtal. 16 regioner svarar att de har arbetat med hälsofrämjande och förebyggande insatser i form av hembesöksprogram. Dessutom redovisar 18 regioner andra insatser, som utveckling av styrdokument och vårdplaner, utbildningsinsatser inom levnadsvanor samt riktat stöd till olika målgrupper, exempelvis barn, unga och personer med funktionsnedsättning (Socialstyrelsen 2025).
På kommunnivå uppger 71 procent att de arbetat med riktade hälsosamtal och 48 procent med hembesöksprogram, samt olika insatser inom exempelvis anhörigstöd, fallprevention, fysisk aktivitet och sociala aktiviteter. Flera regioner och kommuner har utvecklat och utökat insatser inom levnadsvanor, tandvård, elevhälsa och digitala lösningar, ofta i samverkan mellan olika aktörer (Socialstyrelsen 2025).
4.5.2 Svårt att prioritera det förebyggande arbetet
Vårdcentralerna uppger att de har svårt att hinna med det förebyggande arbetet, eftersom de tvingas prioritera mer akuta behov, enligt våra fallstudier. Samtidigt anser flera intervjupersoner att mer förebyggande och hälsofrämjande arbete skulle vara resurseffektivt, till exempel att ökade kunskaper om egenvård i befolkningen skulle kunna minska antalet kontakter för mindre allvarliga besvär (Vård- och omsorgsanalys 2021b).
IHP-undersökningen till primärvårdsläkare visar också att läkare i Sverige mindre ofta ger stöd till egenvård eller tar fram vårdplaner för personer med kroniska sjukdomar som patienterna kan använda sig av i vardagen, jämfört med andra länder. Det bekräftar bilden i vår tidigare undersökning, där många patienter ansåg att de inte fått någon hjälp av vården att själva hantera eller förbättra sin hälsa, till exempel genom stöd till egenvård (Vård- och omsorgsanalys 2021b).
4.5.3 Brist på ekonomiska förutsättningar största hindret för förebyggande arbete
En fråga i enkäten till vårdcentralschefer gällde vårdcentralens förutsättningar för att förebygga ohälsa. Sex av tio svarande anger att förutsättningarna är bra eller mycket bra, med en något högre andel bland privata vårdcentraler.
De som anser att förutsättningarna är dåliga eller mycket dåliga lyfter brist på ekonomiska resurser som det största hindret – tre av fyra anger att brist på ekonomiska resurser är ett mycket stort hinder, och en av fyra svarar brist på personal med rätt kompetens. Bristande kunskap om effektiva metoder och bristande förändringsvilja hos personalen upplevs som mindre problem. Enbart 4 respektive 1 procent av de svarande ser dessa aspekter som mycket stora hinder (figur 5). Vi ser också en variation i hur vårdcentraler i olika regioner svarar (Vård- och omsorgsanalys 2023a).
Figur 5. Bedömning av hinder för att arbeta med att förebygga ohälsa enligt de enligt de vårdcentralschefer som svarat att förutsättningarna är dåliga eller mycket dåliga.
Ser du följande faktorer som ett hinder för ert arbete med att förebygga ohälsa?
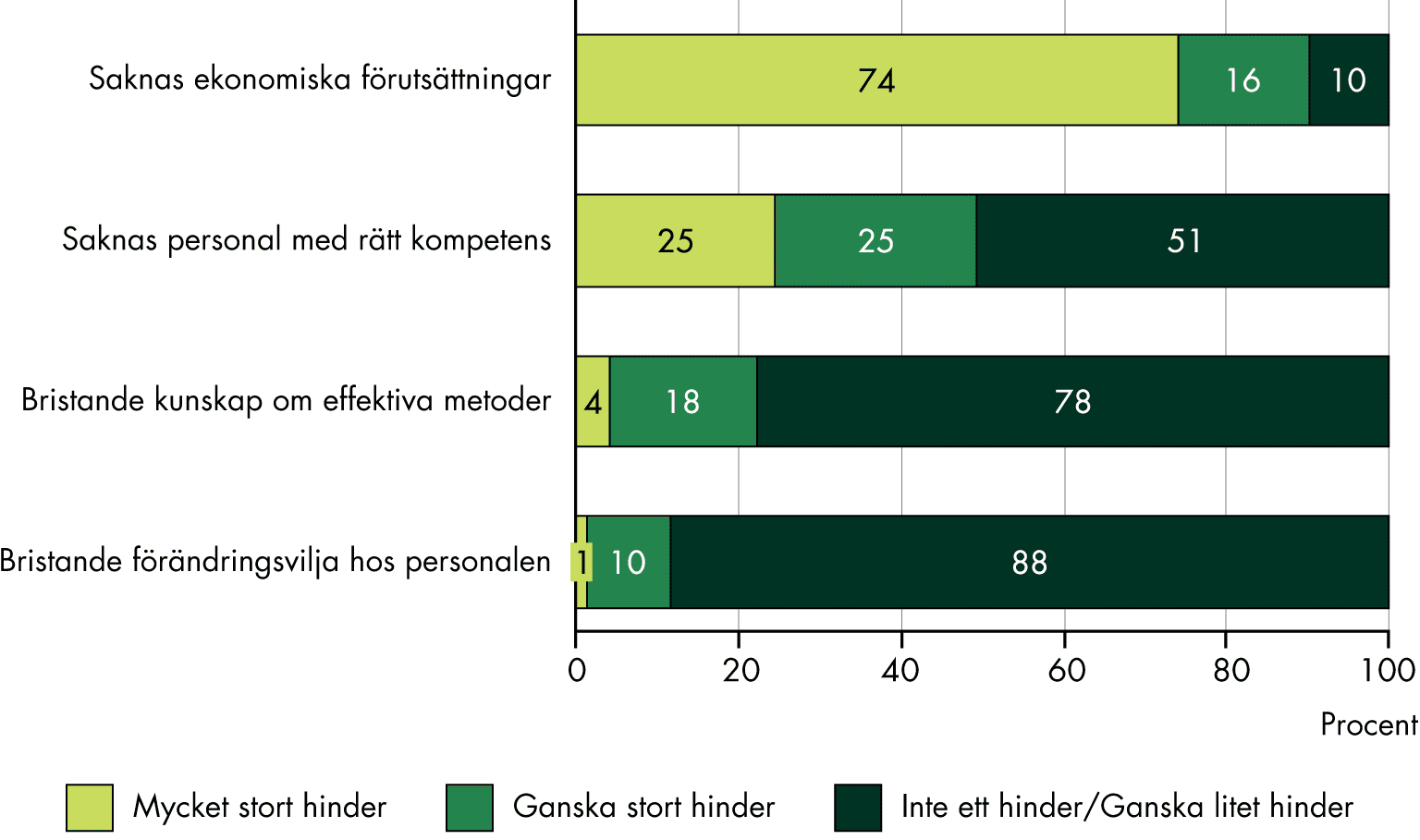
Not: Antal vårdcentraler 273–287.
Källa: Vårdcentralschefsenkäten (Vård- och omsorgsanalys 2023a).
De vårdcentralschefer som svarade att de har dåliga eller mycket dåliga förutsättningar för att arbeta förebyggande kunde även beskriva varför i fritextformat. En stor andel anger att de har svårt att klara av det förebyggande och hälsofrämjande arbetet med dagens resurser och förutsättningar. Flera svar synliggör också behovet av andra yrkesgrupper än den mer medicinskt orienterade personalen, för att det hälsofrämjande arbetet ska lyckas (Vård- och omsorgsanalys 2023a).
Flera av cheferna på vårdcentralerna problematiserar primärvårdens hälsofrämjande uppdrag. Det förebyggande arbetet ses som viktigt för att minska behoven av sjukvård på lång sikt, samtidigt som man ifrågasätter om vårdcentralerna kommer att ha resurser för att axla det ansvaret. Vi har inte närmare undersökt vårdcentralernas roll i det hälsofrämjande arbetet i stort, men vi tolkar resonemanget som en del av den upplevda obalansen mellan primärvårdens uppdrag och dess tilldelade resurser (Vård- och omsorgsanalys 2023a).
4.5.4 Förebyggande arbete kan prioriteras ned i kommunerna
I vår enkät till MAS och MAR i kommunerna ställde vi frågor om försättningarna för det hälsofrämjande och förebyggande arbetet. Knappt hälften, 48 procent, svarar att det finns bra förutsättningar att arbeta förebyggande. Samtidigt svarar en förhållandevis låg andel, 40 procent, att det finns bra förutsättningar för att arbeta hälsofrämjande. De MAS och MAR som representerar storstadskommuner upplever oftare att det finns bra förutsättningar för det hälsofrämjande och förebyggande arbetet (Vård- och omsorgsanalys 2025).
Flera av de som kommenterat sina svar i fritext beskriver att det finns utmaningar att genomföra hälsofrämjande och förebyggande insatser, samt att de insatserna oftast nedprioriteras. Vissa beskriver att de både har minskat de förebyggande insatserna och kompetenshöjningssatsningar som relaterar till det förebyggande arbetet (Vård- och omsorgsanalys 2025). Det kan tolkas som att utvecklingen, trots satsningar, går i motsatt riktning i förhållande till grunduppdraget och dess intentioner.
MAS och MAR uppger att det finns flera orsaker till minskningen, bland annat ökade vårdbehov och brist på ekonomiska resurser. En annan orsak är kompetensförsörjningen, där det dels saknas personal, exempelvis fysioterapeuter och arbetsterapeuter, dels behövs mer kunskap om förebyggande och hälsofrämjande arbete bland befintlig personal (Vård- och omsorgsanalys 2025).
4.6 Relativt goda förutsättningar för rehabilitering inom den kommunala sjukvården
Primärvårdens lagreglerade grunduppdrag omfattar sedan den 1 januari 2024 även att regioner och kommuner ska tillhandahålla rehabiliterande insatser utifrån patientens individuella behov och förutsättningar. Eftersom det rehabiliterande uppdraget tillkom först 2024, har vi inte haft möjlighet att särskilt utreda de regionala verksamheternas förutsättningar för rehabilitering inom ramen för våra tidigare rapporter. Däremot ställde vi frågor om förutsättningar för rehabilitering i vår enkät till MAS och MAR i kommunerna som genomfördes 2024.
4.6.1 Förutsättningarna varierar mellan kommuntyper
Totalt svarar 67 procent av MAS och MAR i kommunerna svarar att det finns bra förutsättningar att arbeta med rehabilitering. Det kan jämföras med MAS och MAR:s uppfattning om förutsättningarna att arbeta förebyggande och hälsofrämjande, där motsvarande andel är 48 respektive 40 procent (Vård- och omsorgsanalys 2025).
När det gäller förutsättningar för det rehabiliterande arbetet ser vi skillnader mellan kommuntyper. Förutsättningarna framstår som något bättre i landsbygdskommuner än storstadskommuner (Vård- och omsorgsanalys 2025).
Flera av de som kommenterat sina svar i fritext beskriver att det finns utmaningar att genomföra rehabiliterande insatser och att de insatserna oftast nedprioriteras. I en del svar framkommer samtidigt att man prioriterar bland rehabiliterande, förebyggande och hälsofrämjande insatser, exempelvis att man väljer att arbeta mer med rehabilitering än med förebyggande arbete (Vård- och omsorgsanalys 2025).
4.7 Förutsättningar för samordning finns delvis
Den femte punkten i grunduppdraget är att primärvården ska samordna olika insatser för patienten där det är mest ändamålsenligt att samordningen sker inom primärvården. Samordning innebär att vårdens struktur måste underlätta koordinering av olika vårdinsatser och aktörer utifrån patienternas specifika behov. Regeringen beskriver att samverkan mellan regioner och kommuner måste stärkas för att skapa en mer sammanhållen vård och omsorg (prop. 2019/20:164). Samverkan mellan aktörer inom vården blir alltså en förutsättning för att samordningen av patienternas vårdkontakter ska fungera.
För att kartlägga verksamheternas förutsättningar att samordna patientens vård använder vi oss av enkäten till chefer på vårdcentraler och IHP-undersökningen till primärvårdsläkare för att fånga vårdcentralernas förutsättningar, samt MAS-/MAR-enkäten för att fånga de kommunala verksamheternas förutsättningar. Vi använder oss också av våra tidigare fallstudier med representanter från regionala och kommunala verksamheter i tre län.
4.7.1 Viss möjlighet att samordna
I samband med IHP-undersökningen 2025 fick primärvårdsläkare ta ställning till om de hade förutsättningar att vara navet i sina patienters vård, och ta huvudansvaret för att koordinera och samordna deras vårdinsatser med andra vårdgivare. Ungefär två av tre svarade att de i viss utsträckning hade förutsättningar att vara navet i sina patienters vård. 13 procent svarade ”ja, helt” och 18 procent svarade ”nej inte alls”. 4 procent svarade att det inte var aktuellt eftersom ansvaret ligger hos andra professioner.
4.7.2 Vårdcentralernas samverkan fungerar olika bra
I vår enkätundersökning fick cheferna på vårdcentralerna ange hur de ser på samverkan med olika aktörer och hur vårdcentralernas läkarmedverkan i den kommunala hälso- och sjukvården fungerar. Svaren tyder på att samverkan fungerar sämre med den specialiserade vården, socialtjänsten och elevhälsan, och bättre med särskilda boenden och kommunal hemsjukvård (Vård- och omsorgsanalys 2023a).
En av tre svarande anger att samverkan med den specialiserade vården fungerar dåligt eller mycket dåligt när det gäller att tillgodose patienternas behov av vård och omsorg. Nästan lika många svarar att samverkan med elevhälsan och socialtjänsten fungerar dåligt eller mycket dåligt (Vård- och omsorgsanalys 2023a).
När det gäller den kommunala hemsjukvården och särskilda boenden är erfarenheterna generellt mer positiva. Ungefär 9 av 10 vårdcentralschefer anger att samverkan fungerar bra eller mycket bra. Även primärvårdsläkare ser positivt på den samverkan (Vård- och omsorgsanalys 2023a).
Figur 6. Andel av chefer på vårdcentraler som anger respektive svarsalternativ på frågan om hur samverkan fungerar med olika aktörer för att tillgodose patienternas behov av vård och omsorg.
Hur fungerar vårdcentralens samverkan med följande aktörer när det gäller att tillgodose patienternas behov av vård och omsorg?
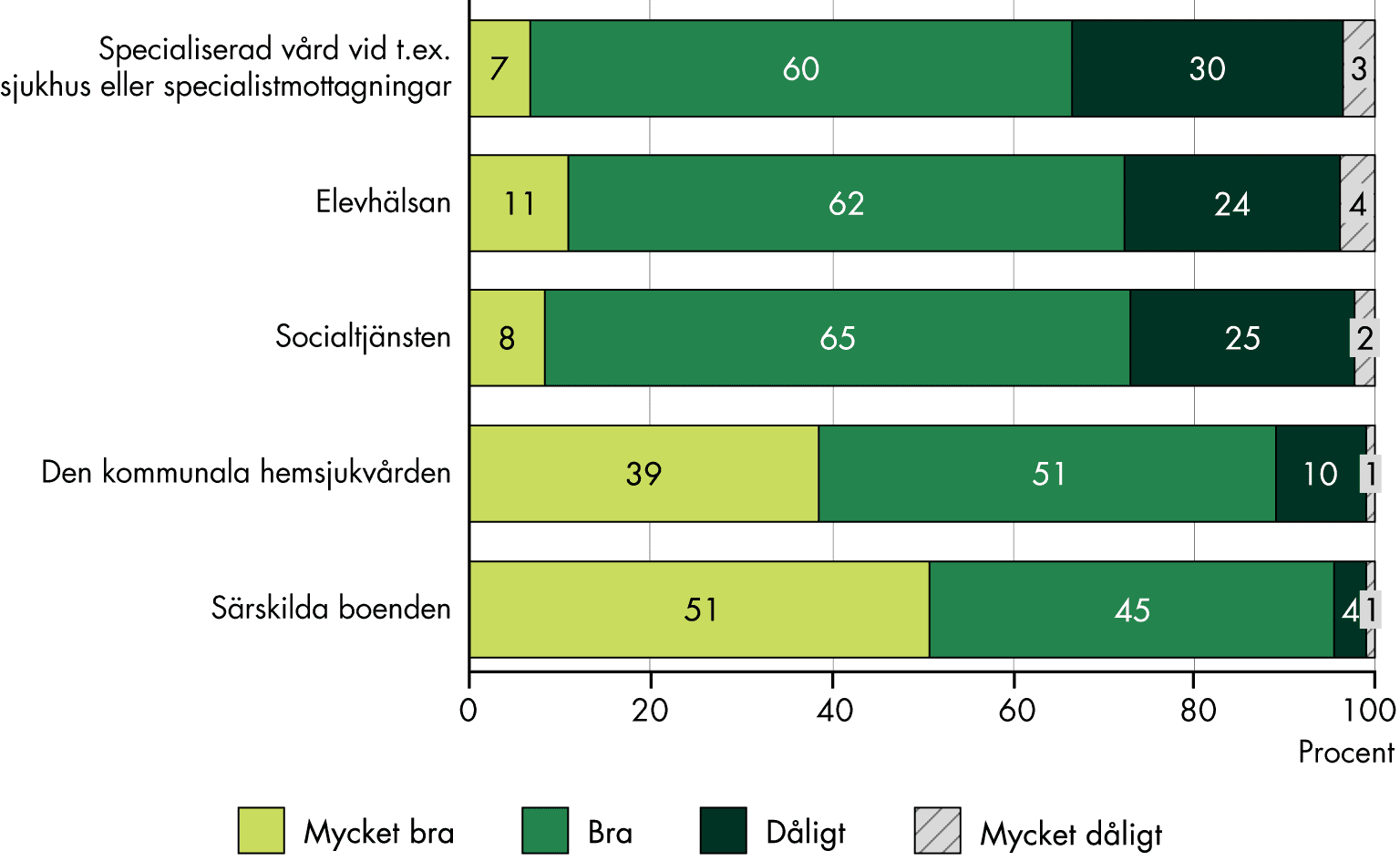
Not: Antal vårdcentraler: 562–719.
Källa: Vårdcentralschefsenkäten (Vård- och omsorgsanalys, 2023a).
Det främsta hindret för en god samverkan är enligt cheferna på vårdcentralerna otydlighet i roller och ansvar. Därefter följer brist på ekonomiskt utrymme, brist på tekniska lösningar för informationsutbyte och sekretesshinder för att överföra information. Något färre anger att svårigheten att enas om kostnadsansvar och att hitta gemensamma arbetssätt tillhör de största hindren för en god samverkan. Ytterligare en aspekt är att samverkansstrukturerna inte fångar upp privata vårdgivare i tillräckligt stor utsträckning (Vård- och omsorgsanalys 2023a).
Verksamhetsföreträdare på vårdcentralerna uppger att det, för de patientgrupper som inte är väldefinierade, inte finns tillräckliga förutsättningar för att fullt ut delta i samverkan. Det handlar till exempel om brister i planeringen för personer som är utskrivningsklara från slutenvård, där primärvården har en viktig koordinerande roll enligt lagen (2017:612) om samverkan vid utskrivning från sluten hälso- och sjukvård. Det kan också handla om att vårdcentralerna inte har möjligheter att driva utvecklingsprojekt i samverkan med kommunen (Vård- och omsorgsanalys 2023a).
4.7.3 Skillnader i hur kommunerna upplever samverkan
Det finns skillnader i hur MAS och MAR i kommunerna upplever att samverkan fungerar mellan olika delar av vården. Samverkan med vårdcentralerna fungerar bäst, medan samverkan med psykiatrin har störst brister. Samverkan verkar generellt fungera sämre i storstadskommuner, förutom när det gäller den psykiatriska vården där vi inte ser några större skillnader mellan kommuntyper (Vård- och omsorgsanalys 2025).
Figur 7. Andel som svarat på frågan om hur samverkan med vårdcentraler fungerar.
Hur fungerar samverkan mellan den kommunala hälso- och sjukvården och följande aktörer?
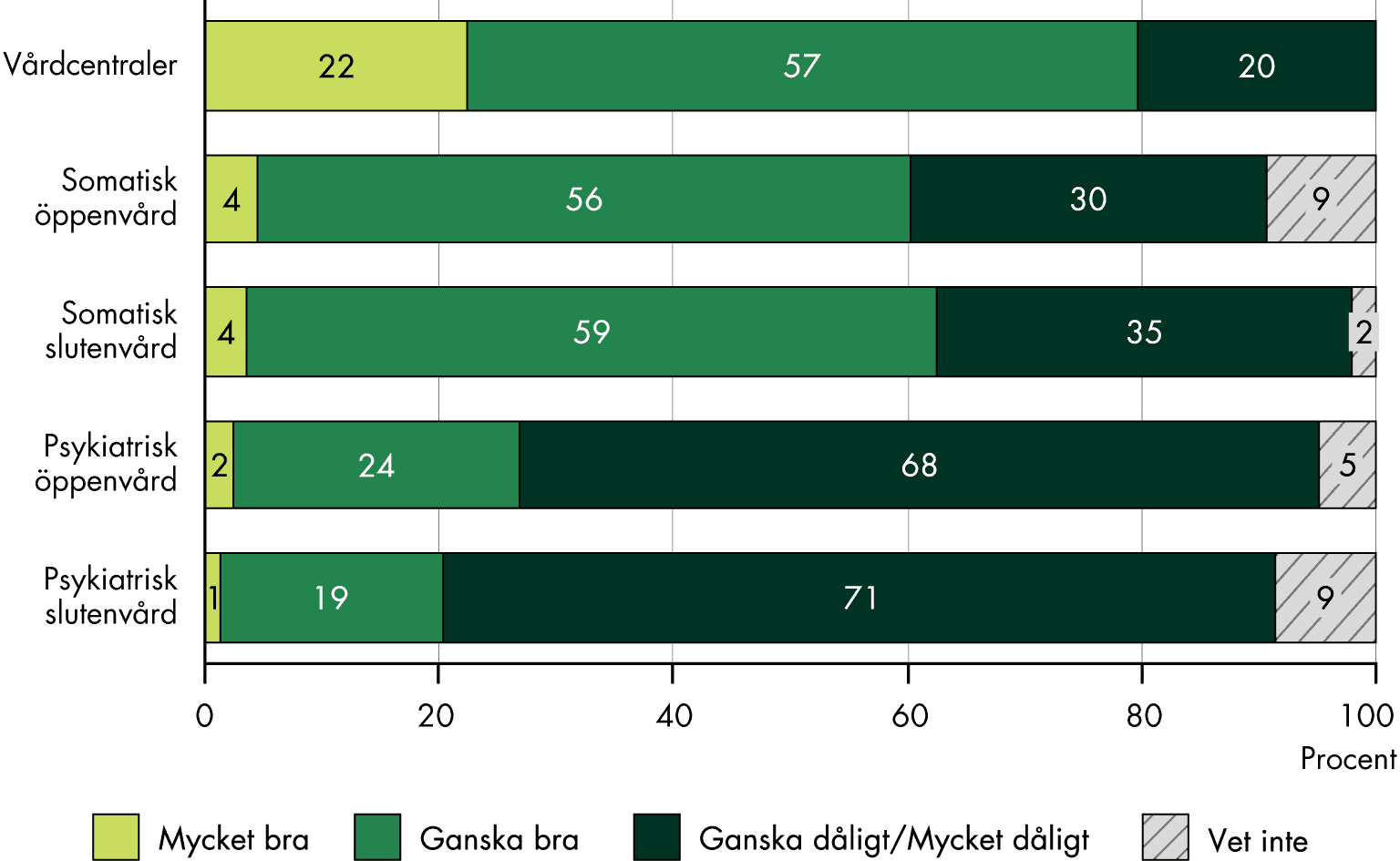
Exkluderade svar: ”Inte aktuellt”.
Antal svar: 251 kommuner.
Källa: Enkät till MAS/MAR (Vård- och omsorgsanalys 2025).
Otydligheter i ansvarsfördelningen
MAS och MAR upplever själva sitt uppdrag som tydligt, men menar att det uppstår otydligheter i ansvarsfördelningen gentemot regionen. De flesta, 80 procent, svarar att det är tydligt vilka sjukvårdsinsatser och åtgärder som ingår i den kommunala hälso- och sjukvården. I storstadskommunerna upplever dock en lägre andel, 63 procent, att uppdraget är tydligt (Vård- och omsorgsanalys 2025).
Många utvecklar sina svar i fritext. Vissa beskriver att det finns otydligheter i vilka insatser som den kommunala hälso- och sjukvården förväntas göra och att det saknas en tydlig definition av den kommunala hälso- och sjukvårdens uppdrag. Andra menar att det är tydligt vad som ingår i uppdraget och att otydligheterna uppstår i samverkan med regionen. Det handlar framför allt om att regionerna och kommunerna har olika syn på ansvarsfördelningen och på vilka insatser som kan utföras inom primärvården respektive specialistvården. Vissa beskriver att regionerna inte har en tillräcklig förståelse för kommunal verksamhet. Några nämner även att kommunernas hälso- och sjukvårdsansvar för patienter på LSS-boenden och socialpsykiatriska boenden behöver förtydligas (Vård- och omsorgsanalys 2025).
Samverkan fungerar sämre vid utskrivning från psykiatrin
Samverkan tycks fungera sämre vid utskrivning från psykiatrin än från den somatiska vården. En klar majoritet svarar att samverkan vid utskrivning från somatisk slutenvård fungerar bra, medan en tredjedel svarar att samverkan om patienter som skrivs ut från den psykiatriska slutenvården fungerar bra.
När de som svarat på enkäten utvecklar sina svar i fritext förtydligar de bland annat att samverkan fungerar olika bra beroende på vilken aktör de samverkar med, och kan vara personberoende. De beskriver också att det finns en utmaning i att behöva samverka med flera aktörer (Vård- och omsorgsanalys 2025).
En del nämner orsaker till svårigheter att samverka med psykiatrin. Svårigheterna beror bland annat på att det är svårt att få kontakt och hitta gemensamma samarbetsformer. I vissa fall beskrivs sekretessregler som ett hinder för samverkan (Vård- och omsorgsanalys 2025).
Samverkan fungerar olika bra för olika patientgrupper
Vi har också frågat hur samverkan fungerar för olika patientgrupper. Även här varierar resultaten. Samverkan verkar fungera bäst för personer som bor på särskilt boende för äldre, och betydligt sämre för personer på LSS-boenden och socialpsykiatriska boenden (Vård- och omsorgsanalys 2025).
Figur 8. Andel kommuner som svarar på frågan hur samverkan mellan kommunal hälso- och sjukvård och andra vårdgivare fungerar.
Hur fungerar samverkan mellan den kommunala hälso- och sjukvården och andra vårdgivare när det gäller följande patientgrupper?
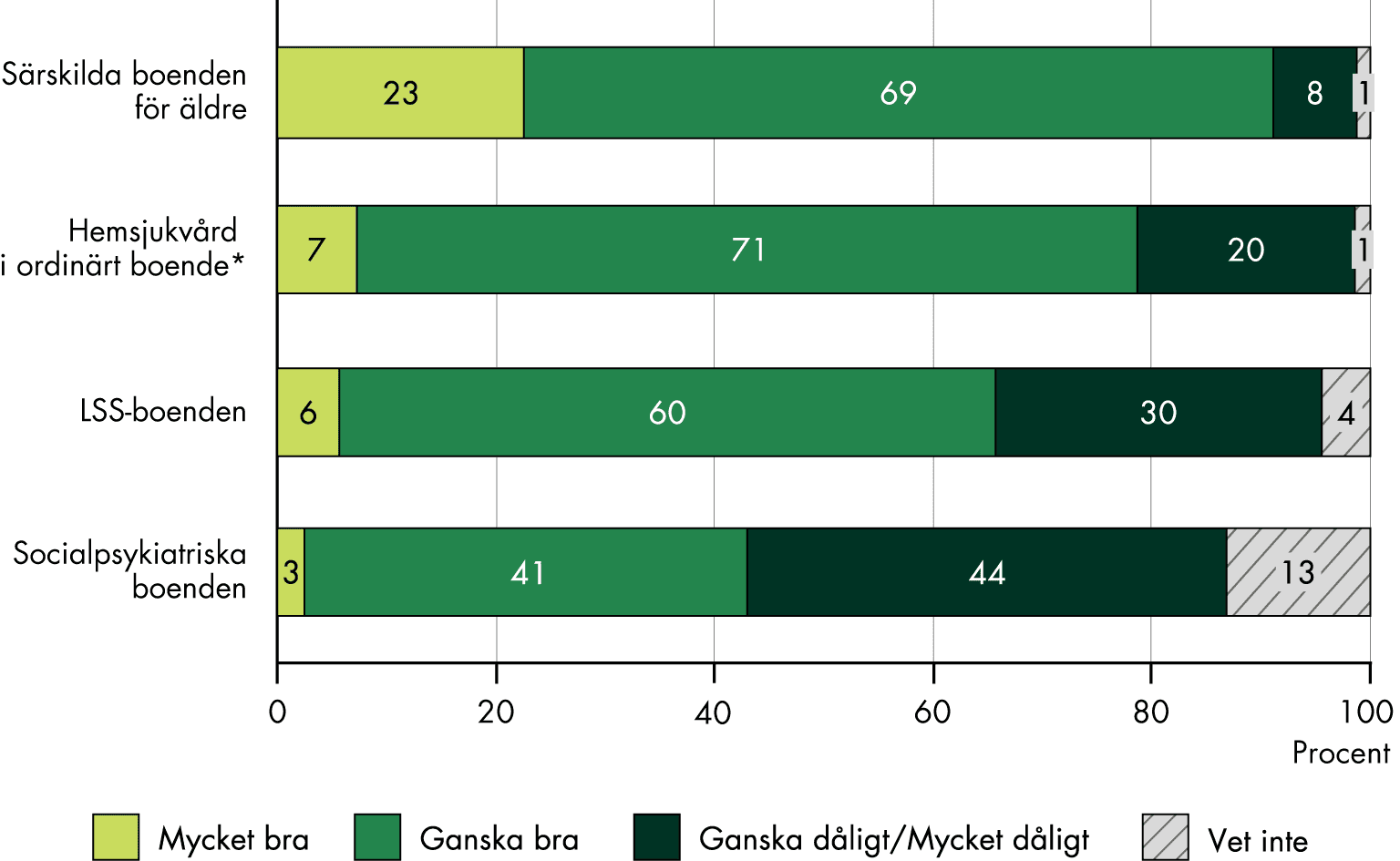
Not: För hemsjukvård i ordinärt boende i Stockholms län är det bara Norrtälje kommun som ingår i sammanställningen. Resten är kodade som ”inte aktuellt”, eftersom regionen inte har delegerat hemsjukvården till övriga kommuner i länet. På frågan om socialpsykiatriska boenden har 52 kommuner svarat ”inte aktuellt”.
Exkluderade svar: ”Inte aktuellt”.
Antal svar: 200–252 kommuner.
Källa: Enkät till MAS/MAR (Vård- och omsorgsanalys 2025).
Det framkommer i fritextsvaren att skillnaderna i samverkan för olika patientgrupper främst beror på otydlig ansvarsfördelning. Ansvarsfördelningen är tydligast för patienterna på särskilda boenden för äldre, följt av patienterna inom hemsjukvården. De som svarat på enkäten beskriver också att vårdbehoven kan variera mellan olika personer, framför allt på LSS-boenden och socialpsykiatriska boenden. Personer i de boendeformerna kan behöva insatser från både somatisk och psykiatrisk vård, vilket medför att samverkan blir mer komplex. I praktiken är det ofta upp till personen själv att söka vård (Vård- och omsorgsanalys 2025).
Kommunföreträdare bekräftar MAS och MAR:s erfarenheter
I vår rapport Redo för framtiden? (2024) genomförde vi enkätundersökningar till chefer för social- och omsorgsförvaltningen i varje kommun. Enkäten fokuserade på att kartlägga förutsättningarna för att kunna möta framtida vårdbehov. Den bild som cheferna i kommunerna ger om samverkan är i stor utsträckning samstämmig med resultaten från vår enkät till MAS och MAR.
De flesta som svarade på enkäten beskrev att samverkan mellan kommuner och regioner behöver bli bättre och att kunskapen om, och förståelsen för, varandras processer behöver stärkas. På så sätt kan man identifiera möjligheter till samordning och undvika förskjutning av ansvar. Många kommunföreträdare beskriver också att den regionala primärvården alltför ofta är osynliga i samverkansforum. Det finns också oklarheter i det geografiska områdesansvaret och listningsansvaret, vilket gör det svårt att få till hembesök från läkare i andra boendeformer än särskilda boenden för äldre (Vård- och omsorgsanalys 2024b).
4.7.4 Insatser för att stärka samverkan pågår
Samtliga regioner uppger att de under 2024 har arbetat med att stärka och utveckla samverkan både internt och med kommunerna, bland annat genom länsgemensamt ledningsarbete och nya samverkansgrupper. Den här strukturerade samverkan uppges ha lett till ökad kunskap om varandras verksamheter, tydligare kontaktvägar, reviderade avtal samt nya överenskommelser inom exempelvis hemsjukvård och läkarsamverkan (Socialstyrelsen 2025).
Även från våra tidigare analyser av omställningen till god och nära vård har vi sett att det har genomförts insatser för förbättrad samverkan. En central del av insatserna har handlat om att stärka samverkan mellan huvudmän och olika vårdnivåer. Regionerna har infört mobila team och hemsjukvårdsteam, tillsatt samordningssjuksköterskor och vårdkoordinatorer, och utvecklat strukturer samt digitala plattformar för kunskapsutbyte och kontaktvägar. I flera län bedrivs gemensam planering mellan regioner och kommuner. Flera av dessa samverkansformer har utvecklats från projekt till ordinarie arbetssätt (Vård- och omsorgsanalys 2025).
Vi vet inte vilka effekter samverkanssatsningarna har fått hittills. Vi kan dock se en positiv utveckling för vissa indikatorer som rör samordning. Exempelvis har andelen oplanerade återinskrivningar bland äldre minskat sedan 2013. Oplanerade återinskrivningar bland äldre är antingen tecken på en alltför tidig utskrivning från slutenvården eller brister i samordningen mellan regionernas öppenvård och den kommunala hälso- och sjukvården när det gäller uppföljning och fortsatt omhändertagande (Socialstyrelsen 2025).
4.8 Svårt att medverka i forskning
I den sjätte punkten framgår att regioner och kommuner inom ramen för verksamhet som utgör primärvård särskilt ska möjliggöra medverkan vid genomförande av forskningsarbete. Genom förtydligandet att primärvården ska medverka i forskningsarbete ville regeringen framhålla primärvårdens ansvar på området. Forskningskulturen i primärvården beskrevs som svag, och det är svårt att få forskningsfinansiering (prop. 2019/20:164). Vi har tidigare belyst att möjligheter till professionell utveckling och forskning är en viktig insats för kompetensförsörjningen i primärvården (Vård- och omsorgsanalys 2021b). Vi redogör för verksamheternas förutsättningar att medverka i forskning utifrån vår enkät till chefer på vårdcentraler.
4.8.1 Brist på resurser är ett hinder
Bara drygt hälften av cheferna på vårdcentralerna svarar att de på något sätt medverkar i forskning. Många uttrycker att de skulle vilja vara mer forskningsaktiva, men att de inte kan på grund av brist på personal. Drygt en tredjedel, 37 procent, svarar att de medverkar i studier, och 31 procent att de deltar genom att rapportera in data. Chefer vid privata vårdcentraler svarar mindre ofta än de vid offentliga att de medverkar i studier, men oftare att de medverkar genom inrapportering av data. Flera fritextsvar belyser också att forsknings- och utvecklingsprojekt behöver utformas utifrån de frågor som är centrala i primärvården (Vård- och omsorgsanalys 2023a).
4.9 Likvärdig vård försvåras av varierande förutsättningar
Vi har fokuserat på att diskutera primärvårdens både grundläggande och mer specifika förutsättningar på en övergripande nivå. Samtidigt har vi tidigare visat att primärvården är organiserad på olika sätt i landet. De regionala förutsättningarna i form av befolkningsstorlek och socioekonomi påverkar också primärvårdens förutsättningar i olika delar av landet, vilket försvårar att nå ambitionen om en mer likvärdig vård. Skillnaderna i förutsättningar bekräftas i svaren på vår enkät med cheferna på vårdcentralerna.
Primärvården i landsbygd och i områden med socioekonomiska utmaningar präglas av särskilda förutsättningar, där kompetensförsörjningen lyfts fram som en gemensam utmaning. I landsbygdskommuner är tillgången till specialistläkare i allmänmedicin fortsatt sämre än i andra kommuntyper. Den bristen kompenseras delvis genom ett ökat inslag av andra yrkeskategorier, som distriktssköterskor. Utöver bemanningsfrågor framhålls behovet av satsningar på digitala lösningar för patientmöten och samverkan, liksom behovet av robust digital infrastruktur (Vård- och omsorgsanalys 2023a).
I områden med socioekonomiska utmaningar visar analyser att befolkningens vårdbehov generellt är större. Antalet vårdcentraler i förhållande till befolkningen är högre än i andra områden, men enheterna är mindre i storlek räknat i antalet listade patienter. Tillgången till specialistläkare i allmänmedicin är sämre, och chefer vid vårdcentraler i dessa områden rapporterar ett större behov av att rekrytera både läkare och distriktssköterskor. Samtidigt upplevs det som svårt att behålla personal, bland annat på grund av hög arbetsbelastning (Vård- och omsorgsanalys 2023a).
I områden med socioekonomiska utmaningar finns en stor andel utrikesfödda. Många utrikesfödda är i behov av språkstöd, vilket medför krav på planering och samordning. Tidigare studier och intervjuer visar att tolkstödet fungerar väl och personalens kulturkompetens är viktiga faktorer i vårdkontakten. Samtidigt framkommer det att utrikesfödda ofta upplever att de inte blir tagna på allvar i vården (Vård- och omsorgsanalys 2023a).
5 Vårt uppdrag fortsätter
Vi fortsätter vårt arbete med att utvärdera primärvårdens grunduppdrag. Det innebär att kartlägga införandet av lagstiftningen samt verksamheternas förutsättningar att genomföra sitt grunduppdrag och utvärdera lagstiftningens effekter. I det här kapitlet redogör vi för hur det fortsätta arbetet kommer att genomföras.
5.1 Syfte och frågor
Uppdraget som helhet syftar till att öka kunskapen om den nya lagstiftningen om primärvårdens grunduppdrag genom att utvärdera införandet av lagstiftningen samt verksamheternas förutsättningar att genomföra sitt grunduppdrag och utvärdera lagstiftningens effekter. Vid behov kommer vi även ta fram rekommendationer med syfte att bidra till primärvårdens förmåga att leva upp till sitt grunduppdrag. Detta gör vi utifrån tre centrala frågor:
- Hur har regioner och kommuner implementerat lagstiftningen om primärvårdens grunduppdrag?
- Hur ser förutsättningarna ut för verksamheter inom primärvården att genomföra grunduppdraget?
- Vilka är effekterna av lagstiftningen om primärvårdens grunduppdrag?
5.2 Programteoretiskt ramverk
Vårt uppdrag utgår från ett programteoretiskt ramverk. Modellen möjliggör en systematisk utvärdering av om lagstiftningen lett till några effekter. Vårt ramverk inför den fortsatta analysen framgår av figur 9.
Figur 9. Programteoretiskt ramverk.
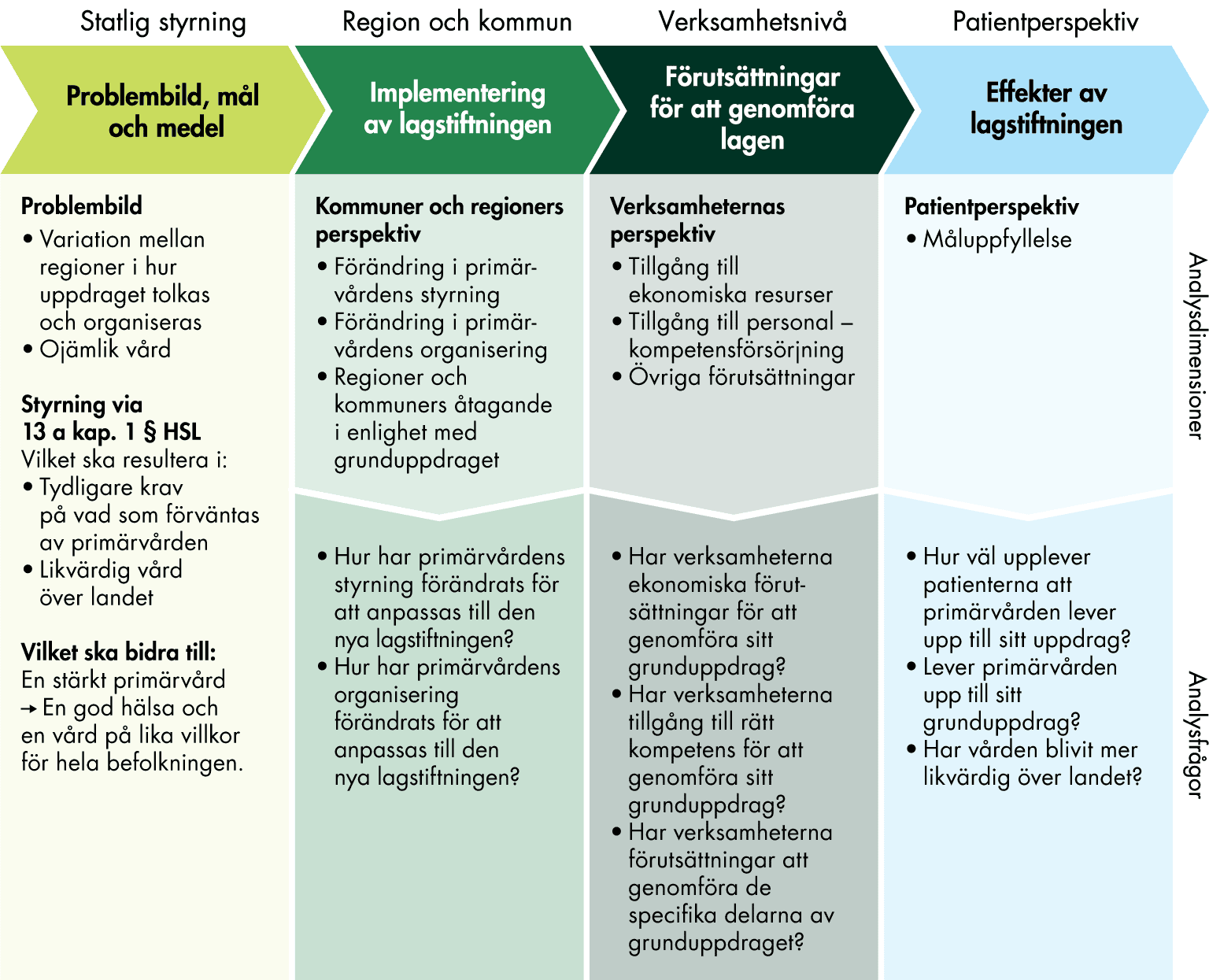
Vi kommer att studera hur lagstiftningen implementerats ur kommuners och regioners perspektiv. Analysen av förutsättningarna att genomföra grunduppdraget baseras på verksamheternas perspektiv. Effekterna av lagstiftningen diskuterar vi främst utifrån patienternas perspektiv.
För att studera effekter av lagstiftningen fokuserar vi primärt på måluppfyllelse utifrån lagstiftningens intentioner (se kapitel 2.1.1), eftersom intentionen är att åstadkomma förändring. Effektmått möjliggör därmed en prövning av i vilken grad lagstiftningens intentioner förverkligats och är ett mått för att studera måluppfyllelse.
En utmaning i arbetet kommer vara att analysera sambanden mellan lagstiftningens implementering och det lagstiftningen har resulterat i givet att lagförändringen är en del av en större reform och omställning. Vi kommer i analysarbetet därför lägga vikt vid att resonera och problematisera om länken mellan lagstiftningen och de eventuella effekter vi ser.
5.3 Kompletterande datainsamling
I det fortsatta arbetet kommer vi att utgå från tidigare datakällor, men också komplettera datainsamlingen för att kunna fördjupa vår analys.
Under hösten 2025 och våren 2026 planerar vi att intervjua företrädare för regioner och kommuner på förvaltningsnivå. Dessa intervjuer kommer att ha utgångspunkt i de tidigare datainsamlingar vi har gjort som berör hur regioner och kommuner har implementerat lagstiftningen (se kapitel 3). Syftet är att få fördjupad kunskap om hur regioner och kommuner har implementerat lagstiftningen genom att analysera styrning och organiseringen av primärvården.
Vi kommer även att samtala med verksamheter i regioner och kommuner, samt med patientorganisationer centrala för patientgrupper som omhändertas i primärvården. Även dessa intervjuer kommer att utgå ifrån befintligt material och syfta till att fördjupa vår kunskap om förutsättningarna för primärvården att genomföra grunduppdraget och vilka effekter som genomförandet har. Vi kommer också ställa ett antal enkätfrågor till vår befolkningspanel. Enkäten syftar till att få ett patientperspektiv på effekterna av lagstiftningen.
Vi kommer att genomföra en kompletterande analys av regionernas förfrågningsunderlag. Syftet med dokumentstudien är att, med utgångspunkt i den kartläggning av primärvårdens organisering som redan genomförts, fördjupa analysen av primärvårdens styrning och organisering. Vi planerar även att fördjupa vår kunskap om motiven bakom regionernas olika val av organisering samt olika organisationsformers tänkbara konsekvenser för patienterna. Vi kommer också att använda och sammanställa statistiskt och ekonomiskt underlag från 2025. Till dessa hör IHP-undersökningen riktad till primärvårdsläkare 2025 samt SCB:s nationalräkenskaper som gäller för 2025.
Slutrapporten kommer att publiceras 1 december 2026.
Referenser
Dagens medicin (2025a). ”Dagens primärvård är inte redo att vara vårdens nav”. 24 mars. https://www.dagensmedicin.se/opinion/debatt/dagens-primarvard-ar-inte-redo-att-vara-vardens-nav/ [2025-08-13].
Dagens medicin (2025b). ”Primärvårdsreformen är ett misslyckande”. 9 april. https://www.dagensmedicin.se/opinion/debatt/primarvardsreformen-ar-ett-misslyckande/ [2025-08-13].
Dir. 2017:24. Samordnad utveckling för en modern, jämlik, tillgänglig och effektiv vård med fokus på primärvården.
Lindgren, P. (2014). Ersättning i sjukvården: modeller, effekter, rekommendationer. SNS-rapport. Stockholm: SNS Förlag.
Myndigheten för vård- och omsorgsanalys (2014). VIP i vården? Rapport 2014:2.
Myndigheten för vård- och omsorgsanalys (2021a). En lag som kräver omtag. Rapport 2021:10.
Myndigheten för vård- och omsorgsanalys (2021b). Nära vård i sikte? Rapport 2021:8.
Myndigheten för vård- och omsorgsanalys (2022). I rätt riktning? Rapport 2022:3.
Myndigheten för vård- och omsorgsanalys (2023a). Ordnat för omställning? Rapport 2023:2.
Myndigheten för vård- och omsorgsanalys (2023b). Vården ur primärvårdsläkarnas perspektiv: International Health Policy Survey (IHP). Rapport 2023:1.
Myndigheten för vård- och omsorgsanalys (2024a). Analysplan 2025.
Myndigheten för vård- och omsorgsanalys (2024b). Redo för framtiden? Analys av hur det offentliga åtagandet i hälso- och sjukvården och äldreomsorgen kan utvecklas till år 2040. (Rapport 2024:1).
Myndigheten för vård- och omsorgsanalys (2025). Omtag för omställning. Rapport 2025:1.
Nationella vårdkompetensrådet (2024). Förslag till en nationell plan för hälso-och sjukvårdens kompetensförsörjning. Uppdrag att ta fram förslag till en nationell plan för hälso-och sjukvårdens kompetensförsörjning (S2023/00256). Löpnummer: 2024:2.
Praktikertjänst (2022). Hur styr regionerna? En kartläggning och analys av förfrågningsunderlag i primärvården 2021–2022.
Prop. 2008/98:74. Vårdval i primärvården.
Prop. 2017/18:83. Styrande principer inom hälso- och sjukvården och en förstärkt vårdgaranti.
Prop. 2019/20:164. Inriktning för nära och tillgänglig vård – en primärvårdsreform.
Prop. 2021/22:72. Ökad kontinuitet och effektivitet i vården – en primärvårdsreform.
Prop. 2021/22:260. Ökad kontroll i hälso- och sjukvården.
Prop. 2025/26:19. Nästa steg för en god och nära vård.
Riksrevisionen (2014). Primärvårdens styrning – efter behov eller efterfrågan? (RiR 2014:22).
Socialstyrelsen (2007). Socialstyrelsens termbank: Rehabilitering. https://termbank.socialstyrelsen.se/article.php?tid=655&src_lang=swe [2025-08-25].
Socialstyrelsen (2016). Primärvårdens uppdrag – En kartläggning av hur landstingens uppdrag till primärvården är formulerade.
Socialstyrelsen (2022a). Hälso- och sjukvårdslagen. https://patientsakerhet.socialstyrelsen.se/lagar-och-foreskrifter/centrala-lagar/halso–och-sjukvardslagen/ [2025-08-25].
Socialstyrelsen (2022b). Nationellt riktvärde för fast läkarkontakt i primärvården. Socialstyrelsen.
Socialstyrelsen (2023). Uppföljningen av omställningen till en mer nära vård 2022: Utvecklingen i regioner och kommuner.
Socialstyrelsen (2024). Nationell översikt över tillgång och efterfrågan på legitimerad hälso-och sjukvårdspersonal – Nationella planeringsstödet 2024 – delrapport 1 av 3.
Socialstyrelsen (2025). Uppföljning av omställningen till en god och nära vård: Delredovisning 2025.
Socialdepartementet (2024). Re+gleringsbrev för budgetåret 2025 avseende Myndigheten för vård- och omsorgsanalys. S2024/02156 (delvis).
Socialstyrelsen och Nationella vårdkompetensrådet (2022). Kompetensförsörjning inom primärvården. Slutrapport. Socialstyrelsen.
SOU 2016:2. Effektiv vård – Slutbetänkande av En nationell samordnare för effektivare resursutnyttjande inom hälso- och sjukvården.
SOU 2018:39. God och nära vård – En primärvårdsreform.
SOU 2025:96. Fler möjligheter till ökat välstånd – Slutbetänkande av Produktivitetskommissionen.
Sveriges Kommuner och Regioner (2022). Ersättningsmodeller i primärvården. Delrapport 1 – en nulägesbeskrivning av ersättningsmodeller och andra ekonomiska villkor inom svensk primärvård 2021.
Sveriges Kommuner och Regioner (2023). Ersättningsmodeller för Nära vård. Ett kunskaps- och dialogunderlag med fokus på regionens primärvård.
Sveriges Kommuner och Regioner (2024). Primärvård i Sverige – Uppdrag, organisation, kontinuitet och prioriteringar.
Sveriges Kommuner och Regioner (2025a). Ekonomi-och verksamhetsstatistik. https://skr.se/skr/halsasjukvard/ekonomiavgifter/ekonomiochverksamhetsstatistik.46542.html [2025-08-25].
Sveriges Kommuner och Regioner (2025b). Väntetidsdatabasen. https://skr.se/vantetiderivarden/vantetidsstatistik/aktuelltvardgarantilage.46227.html [2025-09-17].
Bilaga 1. Kartläggning av regionernas styrning och organisering
Till den här promemorian har vi primärt använt oss av våra tidigare rapporter. Vi har sammanställt det material och de analyser som används där. I kartläggningen av regionernas styrning och organisering av primärvården har vi framför allt använt rapporten Omtag för omställning (Vård- och omsorgsanalys 2025).
För att kartlägga hur primärvården i regionerna är styrda och organiserade har vi använt oss av våra tidigare sammanställningar. Dessa bygger på en kombination av datakällor; en enkätundersökning som Socialstyrelsen genomfört och en enkät genomförd av SKR.
Vi har även gjort en egen, fördjupad analys av regionernas förfrågningsunderlag 2024. Dessa källor finns sammanställda i tabell 2.
Tabell 2. Datakällor – styrning och organisering.

Bilaga 2. Kartläggning av verksamheternas förutsättningar
Den här promemorian är ett kunskapsunderlag som bygger på våra tidigare analyser och rapporter. I kartläggningen av verksamheternas förutsättningar har vi framför allt använt rapporterna Omtag för omställning (Vård- och omsorgsanalys 2025), Ordnat för omställning? (Vård- och omsorgsanalys 2023) och Nära vård i sikte? (Vård- och omsorgsanalys 2021).
För att diskutera verksamheternas förutsättningar har vi använt en kombination av primära datakällor som finns presenterade i rapporterna. De mest centrala källorna är en genomgång av regionernas budget och årsredovisningar, regionrevisorernas rapporter, en enkät till medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR) i kommunerna samt en enkät riktad till chefer på vårdcentraler. I tabellen nedan sammanställer vi dessa källor.
Tabell 3. Datakällor – verksamheternas förutsättningar.

Beslut
Beslut om den här promemorian har fattats av generaldirektören Jean-Luc Af Geijerstam för Myndigheten för vård- och omsorgsanalys. Utredaren Matilda Jonung har varit föredragande. I den slutliga handläggningen har analyschefen Hanna Larheden, projektdirektör Marianne Svensson och utredaren Daniel Zetterberg deltagit.
Stockholm 2025-10-07
Myndigheten för vård- och omsorgsanalys
Jean-Luc Af Geijerstam, generaldirektör
Matilda Jonung, utredare
Fotnot
Fast kontakt i primärvården (PM 2021:1), Nära vård i sikte? (Rapport 2021:8), Kontinuitet och fast läkarkontakt (PM 2022:5), Ordnat för omställning? (Rapport 2023:2), Kontinuitet och fast läkarkontakt (PM 2023:3), Fast läkarkontakt i primärvården (PM 2024:5) och Omtag för omställning (Rapport 2025:1). ↑
Om publikationen
© Myndigheten för vård- och omsorgsanalys 2026
Vård- och omsorgsanalys publikationerMyndigheten för vård- och omsorgsanalys publikationer redovisas i olika serier. Analyser, slutsatser och rekommendationer publiceras i rapporter i myndighetens rapportserie. Rapporter beslutas av myndighetens styrelse. Promemorior, metodresonemang och liknande material som utgör underlag eller stöd för myndighetens rapporter samlas i myndighetens serie för promemorior. Promemorior beslutas av myndighetens generaldirektör.
