
Samordning med svårigheter
Tillämpningen av samordnad individuell plan, SIP
Innehåll
Förord
Resultat i korthet
Sammanfattning
1 Vi undersöker bestämmelserna om SIP
2 Bakgrunden till bestämmelserna om SIP
3 3 Hur tillämpas SIP i kommuner och regioner?
3 I vilka situationer görs SIP och vilka huvudmän och verksamheter deltar?
4 Hur påverkar tillämpningen enskilda, närstående och personal?
5 Är enskilda och närstående delaktiga i SIP?
6 Vilka effekter har SIP för enskilda, närstående och personal?
7 Vilka faktorer hindrar och underlättar SIP?
8 Vilken betydelse har lagen om sammanhållen vård- och omsorgsdokumentation?
9 Slutsatser och diskussion
10 Åtgärder behövs för att uppnå syftet med SIP och en funktionell samverkan
Metodbilaga
Referenser
Om publikationen
Förord
Bristande samordning är en av de största utmaningarna i vård- och omsorgssystemet. Det leder bland annat till onödiga upprepningar, fördröjningar, ökade kostnader samt sämre eller i värsta fall utebliven vård, stöd och behandling. En bristande samordning bidrar även till att stort ansvar för samordning läggs på patienten och närstående, vilket kan leda till försämrad hälsa. Att samordningen fungerar är särskilt viktigt för personer med sammansatta och omfattande vård- och omsorgsbehov som möter många olika aktörer och verksamheter. För att säkerställa en god och samordnad vård och omsorg infördes år 2010 nya bestämmelser om samordnad individuell plan (SIP) i hälso- och sjukvårdslagen och socialtjänstlagen. Vi har haft i uppdrag av regeringen att undersöka och analysera tillämpningen av bestämmelserna och vilka effekter de haft. Den här rapporten är vår redovisning av uppdraget. I rapporten analyserar vi erfarenheterna och konsekvenserna av bestämmelserna och lämnar rekommendationer om hur en ändamålsenlig tillämpning av SIP och en funktionell samverkan kan uppnås.
Arbetet med rapporten har gjorts av utredaren och projektledaren Linda Hörnqvist, utredarna Maria Reinius och Kerstin Gunnarsson, analytikern Andreas Böhlin samt juristen Ellen Ringqvist. Utredaren Daniel Zetterberg och projektdirektören Marianne Svensson har också deltagit i arbetet.
Vi vill rikta ett stort tack till enskilda och närstående samt personal, chefer och andra företrädare i kommuner och regioner samt forskare som har deltagit i intervjuer, samtal och svarat på våra enkäter. Särskilt tack till NSPH för att vi har fått ta del av era brukarrevisioner. Vi vill också tacka de företrädare för SKR, Socialstyrelsen, E-hälsomyndigheten och SiS som deltagit i samtal och kommit med viktiga inspel. Särskilt stort tack till Sara Svensson (NSPH), Jessica Ek (Meligo), Vera von Ahn (Sundsvalls kommun), Sara Grape Junkka (Timrå kommun), Kristina Luhr (Region Örebro, Örebro Universitet), My Rönnblad (Tyresö kommun), Frida Palm (Vårdsamverkan i Göteborgsområdet), Liv Nordström (Mälardalens högskola), Annelie Amigelius (SKR), Magdalena Helgesson (Socialstyrelsen), Viveca Axelsson (Uppdrag Psykisk Hälsa) och Karin Lindström (Uppdrag Psykisk Hälsa) för värdefulla bidrag i vårt arbete.
Stockholm i november 2025
Jean-Luc af Geijerstam, generaldirektör
Resultat i korthet
Vi har regeringens uppdrag att undersöka och analysera tillämpningen av bestämmelserna om samordnad individuell plan (SIP) i hälso- och sjukvårdslagen och socialtjänstlagen och lämna rekommendationer om hur en funktionell samverkan kan uppnås.
Våra viktigaste slutsatser
- SIP uppnår inte avsedda effekter tillräckligt eller på ett effektivt sätt. SIP bidrar inte tillräckligt till gemensamt ansvar och samordning av vården och omsorgen, och enskilda och närstående är inte tillräckligt delaktiga.
- Många personer har behov av samordning av vården och omsorgen men alla får inte en SIP. Det gäller även grupper med omfattande behov av samordning.
- Tillämpningen av bestämmelserna varierar och avviker från intentionerna med SIP. Det gör att tillämpningen blir ineffektiv och ojämlik och att de avsedda effekterna inte uppnås tillräckligt. Otydligheter, otillräcklig styrning, brist på resurser och bristande förutsättningar för samverkan hindrar tillämpningen.
- Med nuvarande tillämpning är SIP otillräckligt för att tillgodose den enskildes samlade behov, i synnerhet vid stora behov av samordning. Men SIP har potential om förutsättningarna för tillämpningen förbättras.
- Det behövs bättre organisatoriska förutsättningar för samverkan, tillräckliga resurser och en styrning som både ger tydlighet, incitament och förutsättningar för samarbete och gemensamt ansvar för den enskildes samlade behov.
Våra rekommendationer
Vi lämnar förslag för en mer ändamålsenlig tillämpning av SIP och en mer funktionell samverkan.
Vi rekommenderar regeringen:
- att bereda tidigare förslag att målen med insatserna och förebyggande insatser ska framgå av SIP-planen
- att fortsätta arbetet för att stärka samordningen av den enskildes samlade behov
- att ge Socialstyrelsen uppdraget att ta fram kunskapsstöd om SIP
- att fortsätta arbetet för ett mer effektivt och funktionellt informationsutbyte som stödjer samverkan.
Vi rekommenderar kommuner och regioner:
- att utveckla de organisatoriska förutsättningarna för samverkan
- att utveckla styrningen för att skapa förutsättningar för och främja samverkan och gemensamt ansvar.
Sammanfattning
Det har under lång tid funnits brister i samordningen av vård och omsorg, och det är en av de största utmaningarna i vård- och omsorgssystemet. De bestämmelser om SIP som infördes i socialtjänstlagen (2001:453, nuvarande 2025:400, SoL, och hälso- och sjukvårdslagen (2017:30), HSL, år 2010 avsåg att förbättra samordningen genom att säkerställa samarbete mellan huvudmännen och tydliggöra huvudmännens gemensamma ansvar för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. Syftet var också att öka den enskildes delaktighet i sin egen vård och omsorg (prop. 2008/09:193).
Myndigheten för vård-och omsorgsanalys (Vård- och omsorgsanalys) har haft i uppdrag att undersöka och analysera tillämpningen av bestämmelserna och lämna rekommendationer om hur en funktionell samverkan kan uppnås. Vi har undersökt hur bestämmelserna tillämpas av kommuner, regioner och privata utförare och hur tillämpningen påverkar enskilda, närstående, personal och verksamheter. Vi har också undersökt vilka effekter tillämpningen har för enskilda, närstående, personal och verksamheter. I vårt uppdrag har ingått att undersöka vilken betydelse lagen (2022:913) om sammanhållen vård- och omsorgsdokumentation, SVOD, har, eller kan ha, för effektiv samordning för den enskilde och för personalen, och hur informationsutbytet mellan socialtjänst och hälso- och sjukvård kan uppnås mest effektivt.
Så har vi gått till väga
Vi har använt både kvantitativa och kvalitativa metoder. Vi har sammanställt statistik, analyserat styrdokument från kommuner och regioner samt gjort enkäter tillkommuner, regioner, enskilda och närstående. Vi har intervjuat drygt 120 personer; både personal och chefer samt företrädare för kommuner och regioner, myndigheter, SKR och forskare, närstående och enskilda. Vi har också observerat ett SIP-möte och tagit del av en SIP-plan, samt tagit del av enskildas erfarenheter av SIP via brukarrevisioner.
Enligt vårt uppdrag ska vi undersöka tillämpningen av SIP i SoL och HSL, och vi har därför i huvudsak fokuserat på dessa bestämmelser. När vi undersökt enskilda och närståendes erfarenheter av SIP, har vi utgått från vad de själva uppfattar som ”SIP”, oavsett vilken annan lagstiftning de omfattas av. Enligt vårt uppdrag ska vi ha särskilt fokus på grupper med omfattande och komplexa behov, men vi har också undersökt om SIP används innan behoven blivit omfattande.
Våra sammanfattande slutsatser
Vår sammanfattande slutsats är att SIP inte når avsedda effekter tillräckligt eller på ett effektivt sätt. Vi ser betydande variationer i tolkningen och tillämpningen av bestämmelserna, som i flera fall skiljer sig åt från de intentioner som framgår av förarbetena. Det gör att tillämpningen blir ineffektiv och ojämlik och att de avsedda effekterna inte uppnås tillräckligt. Vår studie visar att det finns stora variationer i effekterna av SIP. Studien visar också att fler har behov av samordning än de som får SIP och att SIP inte tillräckligt bidrar till gemensamt ansvar och samordning. De enskilda är inte heller tillräckligt delaktiga i SIP. Med nuvarande tillämpning är SIP därför otillräckligt för att tillgodose den enskildes samlade behov, i synnerhet vid stora behov av samordning. Det finns flera hinder i tillämpningen: otydligheter, otillräcklig styrning, brist på resurser och bristande förutsättningar för samverkan.
Samtidigt kan SIP som fungerar bra ha stort värde och ge nytta, för både enskilda, närstående, personal och verksamheter. Vår bedömning är att SIP har potential och kan ge nytta om förutsättningarna för tillämpning förbättras. Vi lämnar därför förslag på åtgärder för att SIP ska kunna tillämpas på ett mer ändamålsenligt och effektivt sätt så att syftet med SIP och en funktionell samverkan kan uppnås. Det behövs bättre organisatoriska förutsättningar för samverkan, tillräckliga resurser och en styrning som både ger tydlighet, incitament och förutsättningar för samarbete och gemensamt ansvar för den enskildes samlade behov.
SIP uppnår inte avsedda effekter tillräckligt eller på ett effektivt sätt
Intentionerna med bestämmelserna är goda och SIP kan ha nytta när det fungerar bra. Men det sker alltför sällan. När SIP inte fungerar uteblir nyttan och negativa konsekvenser kan uppstå för samtliga inblandade samtidigt som arbetet tar mycket resurser i anspråk. Vår samlade bedömning är därför att bestämmelserna om SIP inte uppnår de avsedda effekterna tillräckligt eller på ett effektivt sätt. Vår studie indikerar att fler personer har behov av samordning än de som får en SIP. Om SIP skulle göras för alla personer med behov av samordning skulle uppskattningsvis minst 300 000 SIP upprättas. Idag registreras bara en tiondel av det, cirka 36 000 SIP. Samtidigt registreras inte alla SIP som görs. Vår studie visar också att grupper med stora behov av samordning alltför sällan får SIP. Det gäller till exempel personer med skadligt bruk och beroende i alla åldrar, äldre med psykiatrisk problematik och barn och unga som placerats på SiS- eller HVB-hem.
SIP bidrar inte tillräckligt till att säkerställa samarbete och tydliggöra det gemensamma ansvaret för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. SIP tenderar att stanna vid grundläggande, basal samverkan präglad av ett verksamhetsperspektiv, informationsutbyte och ansvarsförtydligande. Det kan vara tillräckligt i vissa situationer men är ofta otillräckligt vid omfattande och långvariga behov av samordning. Vår studie visar att SIP oftast görs när behoven är omfattande och sällan för att förebygga problem. Det minskar effektiviteten i SIP såväl som sannolikheten att SIP blir tillräckligt för att tillgodose den enskildes behov.
Vår slutsats är att SIP inte heller uppnår sitt andra syfte i tillräcklig grad: att göra den enskilde delaktig. Delaktigheten varierar men enskilda görs sällan tillräckligt delaktiga och kan inte påverka sin vård och omsorg i tillräcklig grad. Personcentrering och delaktighet brister när SIP används för basal samverkan.
Stora variationer i tolkning och tillämpning
Vår studie visar på stora variationer i uppfattning, tolkning och tillämpning av SIP, både mellan och inom regioner, kommuner och verksamheter. Det finns skilda uppfattningar såväl som upplevd otydlighet i verksamheterna om vad syftet med SIP är samt när, i vilka situationer och hur SIP ska användas. SIP används också för en rad olika ändamål, som i vissa fall skiljer sig åt från både lagtextens lydelse och de intentioner som framgår av förarbetena. Det leder sammantaget till att:
- SIP inte används på ett jämlikt sätt över hela landet
- effekterna av SIP varierar
- SIP inte uppnår avsedda effekter på ett effektivt sätt.
Otydligheter och oklarheter samt brist på resurser och förutsättningar för samverkan hindrar tillämpningen
Vår studie visar på flera hinder i tillämpningen: otydligheter, otillräcklig styrning, brist på resurser och bristande förutsättningar för samverkan.
Vi konstaterar att styrningen, varken genom bestämmelserna, styrdokument eller utbildningsinsatser på lokal och regional nivå, har gett tillräckligt stöd i tillämpningen av SIP. Det är ett skäl till att otydligheter och oenigheter består och det hindrar tillämpningen. Trots att det finns en stor mängd riktlinjer, rutiner och kunskapsstöd finns stor otydlighet och oklarhet om SIP såväl som olika uppfattningar om när, hur och i vilket syfte SIP ska användas. Kunskapen och kompetensen om SIP och samverkan upplevs också begränsad på många håll. Utbildningar har ofta skett som punktinsatser och har inte tillräckligt följts av kontinuerlig och gemensam kompetensutveckling, dialog och lärande mellan olika yrkesgrupper och verksamheter. Den stora mängden planer som finns utöver SIP bidrar ytterligare till otydlighet och begreppsförvirring.
SIP kan inte överbrygga grundproblemet med bristande förutsättningar för samverkan
Bestämmelsernas intentioner är ambitiösa. De avser en hög grad av samverkan, präglat av gemensamt ansvar och samordning, i situationer som ur samverkans- och styrningsperspektiv kan vara svåra, eftersom många olika aktörer, yrkesgrupper och verksamheter från båda huvudmännen kan behöva samverka. Samtidigt brister förutsättningarna att svara mot ambitionerna. Det handlar om bristande organisatoriska och resursmässiga förutsättningar och om begränsade förutsättningar för delaktighet och personcentrering. Sammantaget är de bristande förutsättningarna ett hinder för att uppnå syftet med SIP och de begränsar också möjligheterna till funktionell samverkan och samordning med den enskildes behov i centrum.
Flera åtgärder behövs för att uppnå syftet med SIP och en funktionell samverkan
Vår bedömning är att SIP har potential och kan ge nytta om förutsättningarna för tillämpning förbättras. Vi lämnar därför förslag på åtgärder på flera områden för att SIP ska kunna tillämpas på ett mer ändamålsenligt och effektivt sätt. Det behövs förtydliganden om SIP, både från statlig nivå och på regional och lokal nivå, men framför allt bättre organisatoriska förutsättningar för samverkan och adekvata resurser.
Vi rekommenderar regeringen att:
- Bereda tidigare förslag att målen med insatserna och förebyggande insatser ska framgå av SIP-planen.
Tidigare förslag i betänkandena SOU 2020:19 och SOU 2022:41 behöver fortsätta beredas så att en individuell plan ska innehålla målen med insatserna för den enskilde och även förebyggande och rehabiliterande insatser som den enskilde behöver. - Fortsätta arbetet för att stärka samordningen av den enskildes samlade behov.
Regeringen behöver utveckla den statliga styrningen för att ta ett helhetsgrepp om samordningen av den enskildes samlade vård- och omsorgsbehov. En del i arbetet bör vara att undersöka hur samtliga lagreglerade individuella planer sammantaget bidrar till en ändamålsenlig samordning av den enskildes samlade behov. - Ge Socialstyrelsen uppdraget att ta fram kunskapsstöd om SIP.
Det behövs kunskapsstöd med förtydliganden om SIP. En del i detta uppdrag bör vara att samla in, kvalitetssäkra och utveckla befintligt stöd om SIP, och göra det tillgängligt för verksamheter i kommuner och regioner. En annan del i arbetet bör vara att samordna och förvalta nätverk på området - Fortsätta arbetet för ett mer effektivt och funktionellt informationsutbyte som stödjer samverkan.
It-system behöver utvecklas som är mer ändamålsenliga, behovsbaserade och effektiva än i dag. För att det ska uppnås behövs tydligare statlig styrning genom enhetliga krav och standarder.
Vi rekommenderar kommuner och regioner att:
- Utveckla organisatoriska förutsättningar för samverkan.
Kommuner och regioner behöver stärka kontaktvägar och prioritera gemensamma samverkansarenor och mötesplatser på verksamhetsnivå, gemensamma, löpande utbildningar och kompetensutveckling och samordnande funktioner, i synnerhet för personer med omfattande behov. - Utveckla styrning som skapar förutsättningar för och främjar samverkan och gemensamt ansvar.
Kommuner och regioner behöver utforma gemensamma mål, följa upp resultat och effekter av samordning och prioritera resurser till socialtjänst och hälso- och sjukvård och till samordning.
Våra svar på frågorna i regeringsuppdraget
Regeringen ställde flera frågor om SIP i vårt uppdrag och dessa besvaras i rapportens olika kapitel. Här sammanfattar vi svaren på frågorna.
I vilka situationer görs SIP?
Stora variationer och tecken på att fler behöver SIP
Vi ser stora regionala och lokala variationer både i hur ofta och i vilka situationer SIP görs för olika patient- och brukargrupper. Det saknas heltäckande och pålitlig statistik om SIP, på både nationell samt regional och lokal nivå, men vi ser stora variationer i antal registrerade SIP. Vår studie visar att fler personer behöver en SIP än som får det. Om SIP skulle göras för alla personer med behov av samordning skulle antalet SIP vara minst 300 000. I dag registreras cirka en tiondel av dem, 36 000 SIP. Samtidigt registreras troligen inte alla SIP som görs.
För barn och unga är psykiatrisk problematik den vanligaste orsaken, för vuxna är bilden blandad. För äldre är SIP vanligt särskilt vid utskrivning från somatisk slutenvård, men mindre vanligt vid psykiatrisk problematik, demenssjukdomar eller skadligt bruk.
Vår studie visar att vissa grupper med omfattande behov av samordning får SIP i varierande, men överlag låg grad. Till exempel görs SIP sällan för personer med ett skadligt bruk och beroende. SIP görs också sällan för äldre som har psykiatrisk problematik och demenssjukdomar, och vi ser stora variationer och tecken på att SIP inte görs i tillräcklig utsträckning när det gäller placerade barn och unga: var tredje kommun anger att SIP sällan görs varken innan en placering eller inför en utskrivning efter en placering.
Jämn könsfördelning med något fler kvinnor
Könsfördelningen vid SIP är relativt jämn bland de SIP som registreras, med liten övervikt av kvinnor. Det finns en tydlig övervikt av kvinnor som får en SIP i den äldsta åldersgruppen, över 85 år. Det kan troligen delvis bero på att det finns fler kvinnor än män i den gruppen, men det kan också ha andra förklaringar.
Fler SIP registreras bland äldre
Fler SIP registreras i de äldsta åldersgrupperna, över 65 år, jämfört med yngre åldrar. Men underrapporteringen av SIP är sannolikt större för barn och unga. Statistiken visar också att fler SIP registreras för pojkar än för flickor i de allra yngsta åldersgrupperna (0–12 år), medan fler SIP registreras för flickor i tonåren (13–18 år).
Hur tillämpas SIP i kommuner och regioner?
Stora variationer i tolkning och tillämpning och avvikelser från SIP:s intentioner
Vår studie visar på stora variationer i uppfattning, tolkning och tillämpning av SIP, både mellan och inom regioner, kommuner och verksamheter. Det finns skilda uppfattningar och otydlighet om vad syftet är med SIP samt när, i vilka situationer och hur SIP ska användas. Tillämpningen skiljer sig i flera fall åt från både lagtextens lydelse och de intentioner som framgår av förarbetena.
Det finns oklarheter och varierande uppfattningar i verksamheterna till exempel om i vilka situationer och vid vilka behov SIP ska upprättas. Till exempel har många verksamheter krav på att det inte bara ska finnas ett behov av insatser, utan även att en insats ska pågå för SIP ska bli aktuell och de ska delta i SIP. Det medför att ett stort ansvar för samordningen läggs på den enskilde att själv söka och få rätt insatser. Det kan göra att samordningen brister och att den enskilde inte får rätt insatser i tid.
Det finns också olika syn på när i tid SIP ska upprättas. Vissa verksamheter ställer krav på upp till fyra veckors framförhållning innan det gemensamma arbetet med SIP påbörjas. Dessutom upprättas SIP ofta när behoven är omfattande och sällan för att förebygga problem, trots att intentionen i förarbetena till bestämmelserna är en annan. Det gör både att SIP riskerar att bli otillräckligt, ineffektivt och svårare att genomföra, och att den enskildes samlade behov inte tillgodoses i tid.
Hur tillämpas bestämmelserna av privata aktörer?
Det finns variationer i privata aktörers deltagande, precis som det finns variationer bland offentliga utförare. Privata aktörer kallar mer sällan till SIP, men de deltar när de kallas. Anledningen till att privata aktörer mer sällan kallar till SIP kan vara att de saknar tillgång till gemensamma it-system eller tillräcklig kunskap om SIP.
Hur påverkar tillämpningen enskilda, närstående, verksamheter och personal?
Förarbete är centralt för att resten av SIP processen ska fungera, men förberedelser sker sällan där enskilda och närstående görs delaktiga. Förarbetet ger möjlighet för den enskilde att definiera syfte, agenda och mål med SIP och behövs för att verksamheterna ska kunna genomföra planering med andra verksamheter. Förarbetet försvåras av brist på resurser, tid, kontaktvägar och bristande it-system. Enskilda och närstående har också ofta begränsad kunskap om SIP, vad syftet är och vem som är ansvarig.
Enskilda, närstående och personal har både positiva och negativa erfarenheter av SIP-möten, och det finns liknade erfarenheter hos olika verksamheter och yrkesgrupper. Möten som fungerar dåligt kan vara påfrestande för både enskilda, närstående och personal. Vi ser samma utmaningar som tidigare studier visat: att kallade aktörer inte kommer eller avviker från mötet och att för många eller ”fel” personer deltar i mötet. Samtalsklimatet är sällan optimalt och SIP-mötet blir ofta ett forum för verksamheternas planering samt konflikter. Det gör att mötena är otillräckligt anpassade efter den enskildes behov och perspektiv. Många ser fördelar med att en SIP-samordnare eller annan extern person leder mötet.
Bara en fjärdedel av de enskilda och närstående har fått ta del av en skriftlig plan efter mötet. Att dokumentationen är tidskrävande och krånglig är ett skäl till att en SIP-plan inte alltid upprättas. SIP-planen har förbättringspotential främst när det gäller när uppföljningen av planen ska ske och att det av planen behöver framgå vad målet med insatserna är ur den enskildes perspektiv, i synnerhet för äldre.
Vi ser brister i den långsiktiga samordningen. Enskilda upplever att ingen ansvarar för den fortsatta samordningen och för delaktigheten. Det som bestämdes på mötet blir heller inte alltid gjort. Det finns variationer, men uppföljning av SIP sker sällan i den utsträckning det borde, även enligt personal. Det finns flera utmaningar för att uppföljningen av den samordnade processen ska fungera; otydligheter och brister i ansvaret för den fortsatta samordningen samt resursbrist hindrar fortsatt uppföljning. Det innebär att SIP ofta blir ett enstaka och tillfälligt möte, och inte en långsiktigt samordnad process. Det innebär också att den samverkan som behövs för att gemensamt fortsätta följa upp, justera och samordna insatserna inte fördjupas eller fortgår. Det påverkar förutsättningarna för SIP att få avsedd nytta.
Vilka nytta har SIP för enskilda, personal och verksamheter?
Effekterna av SIP varierar beroende på hur SIP tillämpas och fungerar.
SIP kan ha flera positiva effekter när det fungerar bra, både för enskilda, närstående, personal och verksamheter. Positiva effekter för enskilda och närstående kan vara ökad trygghet, tydlighet, delaktighet och minskat ansvar för samordningen. SIP har stort värde för personal och verksamheter när det fungerar bra genom en möjlighet att mötas, inleda kontakt och samarbete, tydliggöra ansvar och roller, informera varandra samt ge samsyn och öka förståelsen för den enskildes behov och varandras uppdrag.
Om SIP-processen fungerar dåligt kan nyttan utebli eller negativa konsekvenser uppstå, för både enskilda, närstående, personal och verksamheter. Det kan innebära att enskilda och närstående får fortsätta ta ansvar för samordningen, att insatser uteblir samt att de känner mindre trygghet, hopp och motivation. För personal kan SIP som inte fungerar innebära konfliktfyllda möten, skapa stress och ta mycket tid och resurser i anspråk, utan att någon nytta uppstår.
Är enskilda och närstående delaktiga?
SIP upprättas oftast tillsammans med de enskilda när det gäller vuxna och äldre, medan barn och unga mindre ofta är delaktiga i upprättandet av SIP. Men barn och unga kan göras delaktiga på andra sätt, även om de inte är med på SIP-mötet. Verksamheter tycker att enskilda är mer delaktiga än vad de enskilda själva upplever. Delaktigheten varierar, men stannar ofta vid en grundläggande form av delaktighet, präglad av information, vilket gör att enskilda och närstående inte är tillräckligt delaktiga eller har reellt inflytande i arbetet med SIP. Att SIP används av verksamheterna för basal samverkan samt brist på tid, och varierande arbetssätt hos personalen hindrar delaktighet. Andra hinder är bristande information till den enskilda samt makthierarkier och att personalen saknar tilltro till den enskildes förmågor.
Vilken betydelse har lagen om sammanhållen vård- och omsorgsdokumentation?
SVOD har hittills haft liten betydelse för informationsutbytet och för samordningen. SVOD omfattar en begränsad målgrupp och tillämpas i låg grad (enbart i var tionde kommun). Men arbete pågår på flera håll. Det främsta hindret för att SVOD ska kunna tillämpas fullt ut är avsaknad av ändamålsenliga, effektiva och välfungerande tekniska system. Det hindrar också en effektiv informationsdelning och funktionell samverkan. Oklarheter om vilken information som får delas och brist på gemensamma begrepp och enhetlig dokumentation hämmar också tillämpningen av lagen. Fler åtgärder behövs för att möjliggöra tillämpning av SVOD fullt ut, och förbättra informationsutbytet.
Hur kan informationsutbyte uppnås mest effektivt för att den enskilde ska få sina behov tillgodosedda?
Fortsatt statlig styrning behövs för att effektivisera utvecklingen av informationsutbyte genom it-system, så att den enskilde ska få sina behov tillgodosedda. Det behövs tydligare statlig styrning genom enhetliga krav och standarder för it-system såväl som tydligare kravställning på leverantörer och på kommuner och regioner att utveckla och skaffa system som är ändamålsenliga, behovsbaserade och effektiva. De utvecklingsarbeten som pågår behöver fortsätta och påskyndas, särskilt av system som är enhetliga, användarvänliga och gemensamma samt baseras på och är anpassade efter personalens och den enskildes behov. Dessa system behöver ge möjligheter för den enskilde att vara delaktig och ta del av sin egen dokumentation, ge personalen möjlighet att hämta in samtycke från enskilda på ett smidigt sätt samt vara utformade så att de främjar gemensamt ansvar, samarbete och samordning utifrån ett personcentrerat förhållningssätt.
1 Vi undersöker bestämmelserna om SIP
Regeringen har gett Myndigheten för vård- och omsorgsanalys (Vård- och omsorgsanalys) i uppdrag att undersöka och analysera tillämpningen av bestämmelserna i socialtjänstlagen (2001:453) och hälso- och sjukvårdslagen (2017:30) om individuell plan (S2024/00076 [delvis]). Sedan vi fick vårt uppdrag har en ny socialtjänstlag (2025:400) trätt i kraft den 1 juli 2025. Bestämmelsen om SIP i den gamla lagen (2 kap. 7 §) har förts över, med viss språklig ändring, till två paragrafer i den nya lagen (1o kap. 8 och 9 §§).
Vårt uppdrag är att undersöka hur bestämmelserna om individuell plan tillämpas av både kommuner och regioner samt privata utförare, och hur tillämpningen påverkar enskilda, personal och verksamheter inom socialtjänsten och hälso- och sjukvården samt vilket värde och vilken nytta SIP har för dem. Vi ska särskilt uppmärksamma grupper med omfattande och komplexa behov. I uppdraget har ingått att undersöka i vilka situationer SIP upprättas och hur ofta SIP upprättas med den enskilde. Redovisningen ska vara uppdelad på åldersgrupper och, om möjligt och kön. I uppdraget ingår att undersöka vilken betydelse lagen (2022:913) om sammanhållen vård- och omsorgsdokumentation, här förkortat SVOD, har, eller kan ha, för effektiv samordning för den enskilde och för personalen, och hur informationsutbyte mellan aktörer inom socialtjänst och hälso- och sjukvård kan uppnås mest effektivt, för att den enskilde ska få sina behov tillgodosedda. I uppdraget ingår att lämna rekommendationer om hur en funktionell samverkan kan uppnås, till exempel genom kunskapshöjande insatser eller justeringar i befintliga regler. Enligt uppdraget ska vi tillvara den erfarenhet och kunskap som finns hos Socialstyrelsen, E-hälsomyndigheten, Sveriges Kommuner och Regioner, regioner och kommuner samt relevanta patient-, brukar- och anhörigorganisationer samt yrkesorganisationer.
1.1 Vi använder ett analytiskt ramverk
För att strukturera och förtydliga vårt uppdrag utgår vi från ett ramverk (figur 1), som schematiskt beskriver de problem och utmaningar som låg till grund för bestämmelserna, hur bestämmelserna är tänkta att tillämpas, och vilka effekter och mål som bestämmelserna avser leda till. I ramverket ingår också interna och externa faktorer som kan påverka tillämpningen och effekterna av bestämmelserna.
Figur 1. Vårt analytiska ramverk.

Problem: Bristande samverkan, samordning och delaktighet låg till grund för bestämmelserna om SIP.
Åtgärd: Bestämmelser om SIP införs i SoL och HSL 2010.
Tillämpning: Bestämmelserna tolkas av kommuner och regioner, stödinsatser genomförs i verksamheter och SIP görs av personal tillsammans med enskilda och närstående.
Effekter: Avsedda effekter är samarbete och gemensamt ansvar för personens samlade behov samt delaktighet för den enskilde.
Vi utgår från att det finns flera faktorer som främjar eller hindrar tillämpning och effekter.
1.2 Så har vi gått till väga
Vi har använt både kvantitativa och kvalitativa metoder. Vi har sammanställt statistik, analyserat styrdokument från kommuner och regioner samt gjort enkäter till kommuner, regioner, enskilda och närstående. Vi har intervjuat drygt 120 personer; både personal och chefer, företrädare för kommuner och regioner, myndigheter och SKR, forskare samt närstående och enskilda. Vi har också observerat ett SIP-möte och tagit del av en SIP-plan, samt tagit del av enskildas erfarenheter av SIP via brukarrevisioner. I metodbilagan beskriver vi våra metoder närmare.
1.2.1 Det saknas tillförlitlig nationell statistik om SIP
Det finns flera utmaningar med att följa upp tillämpning, resultat och effekter av SIP. Det framgår av tidigare studier och det bekräftar vår studie. Statistiken om SIP är överlag begränsad, och det saknas tillförlitlig statistik om hur många SIP som upprättas. Det finns stora begränsningar i de nationella registren för hälso- och sjukvården och socialtjänsten som skulle kunna innehålla denna information. Det tidigare kvalitetsregistret SIP-kollen lades ner 2023, och övriga register innehåller information som är begränsad i täckning och tillförlitlighet. Det gäller till exempel Primärvårdskvalitet, Patientregistret och Öppna jämförelser. Begränsningarna i information beror framförallt på att kommunerna och regionerna i varierande, och överlag låg grad, rapporterar in de uppgifter som registren baseras på.
Resultat och effekter av SIP följs också sällan upp och sammanställs på gruppnivå i kommuner och regioner. Den forskning som gjorts har framförallt skett genom kvalitativa studier, som ofta avgränsats till specifika målgrupper eller områden, eller bygger på uppskattningar. Det är med andra ord svårt att följa upp SIP kvantitativt.
Vi har därför genomfört egna datainsamlingar, såväl kartläggning av statistik, enkäter och intervjuer, för att försöka undersöka förekomsten och effekterna av SIP.
1.2.2 Flera utmaningar med att följa upp SIP och samordning
Vi kan konstatera att det finns flera utmaningar i att följa upp SIP ur ett patient- och brukarperspektiv. Det är svårt att få enskilda med stora behov av samordning att delta i den typ av intervju- och enkätstudier som vi genomfört. Bland de som svarat på vår enkät saknas troligen personer med stora behov av samordning, såsom personer med demenssjukdomar, skadligt bruk och beroende och samsjuklighet. Det är också överlag svårt att följa upp SIP:s effekter på ett sådant sätt så att de går att jämföra och generalisera, eftersom SIP ofta upprättas i komplexa sammanhang där effekterna i hög grad varierar beroende på situationen. De tänkbara effekterna handlar till stor del om kvalitativa värden, som trygghet, samarbete, delaktighet och samordnad vård och omsorg, vilka i sig är svåra att kvantifiera och dra generella slutsatser av. Flera av SIP:s tänkbara effekter kan också tänkas uppstå på längre sikt, och de kan uppstå hos andra aktörer än de som deltar i SIP, vilket gör det svårt att isolera effekter.
Att deltagande aktörer har sinsemellan olika registreringsrutiner, it-system, uppdrag och uppfattningar om SIP:s effekter, gör det också svårt att få en samlad helhetsbild. Både våra enkät- och intervjustudier visar också på en stor variation i svaren. Det gör det svårt att generalisera och ge en helhetsbild av SIP. Samtidigt är just variationerna ett genomgående och centralt resultat i vår studie.
1.3 Avgränsningar
Enligt vårt uppdrag ska vi undersöka tillämpningen av SIP enligt SoL och HSL. Vi kommer därför att i huvudsak fokusera på dessa bestämmelser, även om det finns många andra planer och bestämmelser som liknar dem, se kapitel 2.7.
Vi kommer att utgå från ett patient- och brukarperspektiv och undersöka patienternas, brukarnas och de närståendes behov av och erfarenheter av samordning och SIP. Det innebär också att vi utgår från vad de själva uppfattar som ”SIP”, oavsett vilken annan lagstiftning de omfattas av. Det är inte alltid som enskilda är insatta i vilka bestämmelser eller vilken plan som räknas som SIP, utan det viktiga för dem är ofta att samordningen fungerar.
Enligt vårt uppdrag ska vi ha särskilt fokus på grupper med omfattande och komplexa behov. I kapitel 2 resonerar vi om vilka grupper och behov det kan handla om. Vi har valt att lyfta fram två, relativt stora, grupper: personer med kognitiva och psykiatriska funktionsnedsättningar samt barn och unga med psykiatrisk och psykosocial problematik. Vi har valt att ha ett särskilt fokus på barn och unga som placeras utanför hemmet, eftersom de ofta har omfattande behov, samtidigt som tidigare studier visat att samordningen ofta brister för dem.
Skyldigheten att upprätta en SIP, enligt förarbeten till lagen (prop. 2008/09:193), är dock inte begränsad till personer med stora och omfattande behov. Skyldigheten gäller alltid när någon har behov av insatser från både regionen och kommunen, och dessa insatser behöver samordnas. Vi kommer därför att undersöka om och hur denna skyldighet tillämpas i bredare bemärkelse, till exempel genom att undersöka om SIP används även innan behoven blivit omfattande.
1.4 Definition av begrepp
Barn och unga
Med barn och unga avser vi personer i åldrarna 0–18 år. I delar av rapporten utgår vi dock från regionernas och kommunernas åldersindelningar, som varierar något.
Enskilda
Vi använder begreppet enskilda i betydelsen personer som har behov av samordnade insatser från socialtjänst och hälso- och sjukvård.
Insats och åtgärd
Termerna insats och åtgärd används inom både vård och omsorg, i olika sammanhang och även i lagtexter. Det finns ingen klar skillnad i betydelse. De är synonymer i Socialstyrelsens termbank, där de definieras som aktivitet som är inriktad på visst resultat (Socialstyrelsen 2025b).
KVÅ kod
Klassifikation av vårdåtgärder (KVÅ) är en kod som används för statistisk beskrivning av åtgärder i bland annat hälso- och sjukvård, obligatoriska att rapportera till Socialstyrelsens hälsodataregister.
NPÖ
Nationell patientöversikt (NPÖ) är ett verktyg för nationellt sammanhållen journalföring.
Närstående
Vi använder begreppet närstående med en bred innebörd, enligt förarbeten till lagtexten och Socialstyrelsen termbank. Förutom familj och släktingar kan närstående även vara andra personer som man har en nära personlig relation till, till exempel vänner.
Omfattande och komplexa behov
Enligt vårt uppdrag ska vi ha särskilt fokus på grupper med omfattande och komplexa behov. Vår utgångspunkt är att det framför allt är vård- och omsorgssystemet som är komplext, inte minst för den som behöver samordnade insatser. Däremot kan den enskilde ha mer eller mindre stora behov av samordning. Vi resonerar om vilka grupper det kan handla om i avsnitt 2.4.
Personcentrering och personcentrerad vård
Vår definition av personcentrering och personcentrerad vård utgår från beskrivningarna i Socialstyrelsens kunskapsguide (Socialstyrelsen 2025a), som beskriver personcentrering som ett förhållningssätt där mottagaren av insatser är en person med förmågor och behov. I praktiken kan ett personcentrerat förhållningssätt betyda olika saker, i olika situationer för olika personer. Vi resonerar om det i kapitel 6.
Samverkan och samordning
Det finns ingen enhetlig definition av samverkan, utan samverkan kan beskrivas ur olika perspektiv. Enligt Socialstyrelsens termbank är samverkan ett ”övergripande gemensamt handlande på organisatoriskt plan för ett visst syfte”. Vi har valt att se samverkan som ett medel för att uppnå syftet med SIP: att säkerställa samarbete mellan huvudmännen och tydliggöra huvudmännens gemensamma ansvar, och på så sätt uppnå den samordning som krävs för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. Med samordning avser vi alltså att ”enskilda får sina samlade behov av vård och omsorg tillgodosedda” (Vård- och omsorgsanalys 2016). Vi för ett fördjupat resonemang om samverkan och samordning i avsnitt 2.10.
Samordnad individuell plan (SIP)
I Socialstyrelsens termbank definieras begreppet samordnad individuell plan som ”vård- och omsorgsplan som beskriver insatser/åtgärder som den enskilde har behov av från både hälso- och sjukvård och socialtjänst och som tagits fram genom samordnad vård- och omsorgsplanering” (Socialstyrelsen 2025b). Definitionen har samma betydelse som begreppet individuell plan enligt SoL och HSL, men samordnad individuell plan är den rekommenderade termen. I vardagligt tal i verksamheterna används ofta förkortningen SIP. I rapporten använder vi därför begreppet SIP, eller SIP enligt SoL och HSL, för en samordnad individuell plan som upprättas enligt SoL och HSL.
Begreppet SIP kan både avse en planeringsprocess, ett möte och en plan. Om ett enstaka möte avses benämner vi det SIP-möte. Den gemensamma dokumentation som är planen kallar vi för SIP-plan.
I lagen (2017:612) om samverkan vid utskrivning från sluten vård (samverkanslagen) finns också bestämmelser om samordnad individuell planering (se närmare i avsnitt 2.7.1). Vi kommer i rapporten använda begreppet SIP vid utskrivning för denna planering.
1.5 Rapportens disposition
Rapporten är upplagd på följande sätt:
- Kapitel 2: Bakgrunden till bestämmelserna om SIP. Vi undersöker bland annat vilka grupper som har behov av samordning, vad syftet med SIP är enligt förarbeten och vad tidigare studier säger om SIP, samverkan och delaktighet.
- Kapitel 3: Hur tillämpas SIP i kommuner och regioner? Vi undersöker bland annat hur bestämmelserna tolkas i styrdokument och tillämpas i verksamheterna samt hur andra bestämmelser påverkar tillämpningen.
- Kapitel 4: I vilka situationer görs SIP och vilka huvudmän och verksamheter deltar? Vi redovisar statistik om hur många SIP som görs, för vilka målgrupper och i vilka situationer samt vilka huvudmän och verksamheter som initierar, kallar till och deltar i SIP.
- Kapitel 5: Hur påverkar tillämpningen enskilda, närstående och personalen? Baserat på enskilda, närstående och personalens erfarenheter av SIP, från förarbete, möte, plan och uppföljning.
- Kapitel 6: Är enskilda och närstående delaktiga i SIP? Vi undersöker om och hur enskilda och närstående är delaktiga i SIP.
- Kapitel 7: Vilka effekter SIP har för enskilda, närstående, personal och verksamheter? Vi undersöker vilka effekter, både positiva och negativa, SIP har.
- Kapitel 8: Vilka faktorer hindrar och underlättar SIP. Vi undersöker och sammanfattar faktorer som hindrar och underlättar SIP.
- Kapitel 9: Vilken betydelse har SVOD? Vi undersöker hur och om lagen tillämpas och vad som behövs för att förbättra informationsutbytet.
- Kapitel 10: Slutsatser och diskussion. Samlad analys och diskussion om våra resultat och slutsatser.
- Kapitel 11: Rekommendationer.
2 Bakgrunden till bestämmelserna om SIP
I det här kapitlet beskriver vi bakgrunden till bestämmelserna om SIP, genom att belysa vilka grupper som har behov av samordning, hur stora behoven av samordning är och vilka bristerna i samordningen är. Därefter beskriver vi hur förarbetena formulerar det avsedda syftet med SIP och andra närliggande lagstiftningar som rör individuell planering. Slutligen beskriver vi kunskapsläget om SIP, samverkan och delaktighet och vad som är viktigt för att det ska fungera. Kapitlet baseras på en enkätstudie till vår befolkningspanel, en juridisk genomgång av förarbeten, intervjuer med personal, forskare, företrädare för patient- och brukarorganisationer, kommuner, regioner, SKR och Socialstyrelsen samt på tidigare studier och utredningar.
Våra viktigaste resultat:
- Bristande samordning av vård och omsorg har länge varit en utmaning som kan leda till sämre vård, behandling och hälsa samt ökade kostnader.
- Minst 3 procent av befolkningen, det vill säga ungefär 300 000 personer har ett behov av samordning av insatser från socialtjänst och hälso-och sjukvård. Cirka 9 procent av befolkningen, motsvarande drygt 900 000 personer, är dessutom närstående till någon med behov av samordning av vård och omsorg
- Att samordningen fungerar är särskilt viktigt för personer som möter många olika verksamheter, har behov av att insatserna hanteras gemensamt och sker parallellt samt har bristande förmåga att själv samordna insatserna. Det kan vara personer med demenssjukdom, skadligt bruk och beroende eller barn och unga med psykiatrisk och psykosocial problematik.
- SIP:s syfte är att säkerställa samarbete och gemensamt ansvar för den enskildes samlade behov och göra hen delaktig.
- Tidigare studier visar att SIP kan ha flera värden för enskilda, närstående och personal, när det fungerar bra, men det finns variationer i antalet SIP och flera kända och återkommande hinder för att SIP ska fungera.
- Vårdens och omsorgens organisering och styrning försvårar samverkan och samordning. Tidigare studier visar att resurser, tillit och balanserad styrning behövs för att uppnå samverkan.
2.1 Bristande samordning har länge varit en utmaning i Sverige
Bristande samordning är en av de största utmaningarna i det svenska vård- och omsorgssystemet. Sverige har sämre resultat än andra jämförbara länder när patienter tillfrågas om hur samordningen fungerar (Vård- och omsorgsanalys 2025b). Studier visar att enskilda inte får tillräcklig hjälp att koordinera och planera sin vård och omsorg och när det gäller personer med behov av många olika insatser får de sällan behoven hanterade gemensamt, och parallellt.
I aktuella studier syns inte heller några tecken på förbättringar när det gäller upplevelsen av samordning. I vissa undersökningar (till exempel International Health Policy Survey från 2024) framkommer tvärtom att samordningen av insatser, och då framför allt för äldre, tycks ha försämrats de senaste åren. Färre än hälften av de äldre angav att de fått hjälp av sin ordinarie mottagning att samordna vården, en minskning med 8 procentenheter sedan 2023. Det innebär att Sverige presterar sämst bland de undersökta länderna (Vård- och omsorgsanalys 2025a, 2025b).
2.1.1 Bristande samordning har negativa konsekvenser för både enskilda, närstående och samhället i stort
När samordningen brister kan det leda till en försämrad upplevelse för patienten såväl som till en sämre vård och omsorg. Det kan leda till onödiga upprepningar, fördröjningar och sämre eller i värsta fall utebliven vård eller behandlingar. Bristerna kan också leda till ökade kostnader, bland annat på grund av att information, behandlingar eller undersökningar behöver upprepas i onödan. När hälso- och sjukvården och socialtjänsten inte samordnar sina insatser, läggs också ett stort ansvar för samordning och informationsöverföring på patienten, brukaren eller de närstående, vilket i sig kan bidra till försämrad hälsa för dem. (Sveriges kommuner och regioner [SKR] 2020; SOU 2021:93; Vård- och omsorgsanalys 2016, 2017a, 2020)
2.2 De flesta med insatser från socialtjänst och hälso-och sjukvård har behov av samordning
Uppskattningsvis 4 procent av Sveriges befolkning har insatser från både hälso-och sjukvård och socialtjänst, visar enkäten till vår befolkningspanel. Enligt vår enkät handlar det ofta om hälso-och sjukvård i form av primärvård, psykiatrisk och somatisk öppen- och slutenvård, men också om hemsjukvård. Den socialtjänstinsats som var vanligast var hemtjänst och stöd vid funktionsnedsättning, men också insatser som ekonomiskt bistånd och stöd för barn och unga.
2.2.1 Uppskattningsvis 300 000 personer har behov av samordning
De som har insatser från både hälso-och sjukvård och socialtjänst upplever i hög grad att dessa insatser behöver samordnas. Uppskattningsvis 3 procent av befolkningen, det vill säga ungefär 300 000 personer har ett behov av samordning av insatser från socialtjänst och hälso-och sjukvård. Vår beräkning är förmodligen en underskattning eftersom de med störst samordningsbehov, som personer med demenssjukdomar och samsjuklighet troligen inte är representerade bland de som svarat på enkäten. Till exempel hade ingen av de svarande någon insats för skadligt bruk och beroende. Vår studie omfattar heller inte personer under 18 år, det vill säga barn och unga.
Cirka 9 procent av befolkningen, motsvarande drygt 900 000 personer, är dessutom närstående till någon med behov av samordning av vård och omsorg, visar enkäten till vår befolkningspanel.
2.3 Varierande erfarenheter av samordning hos befolkningen
Vi har också undersökt hur människor upplever att samordningen fungerar för både dem själva och deras närstående. Hälften (51 procent) av enskilda som hade ett behov av samordning av sin vård och omsorg svarade att samordningen fungerade bra. Bland närstående var det något fler (59 procent) som svarade att samordningen fungerade bra (figur 2). Men en betydande del svarade också att samordningen inte fungerade bra (46 procent av enskilda och 34 procent av närstående).
Figur 2. Andel som upplever att samordningen fungerar bra för egen del respektive för närstående.
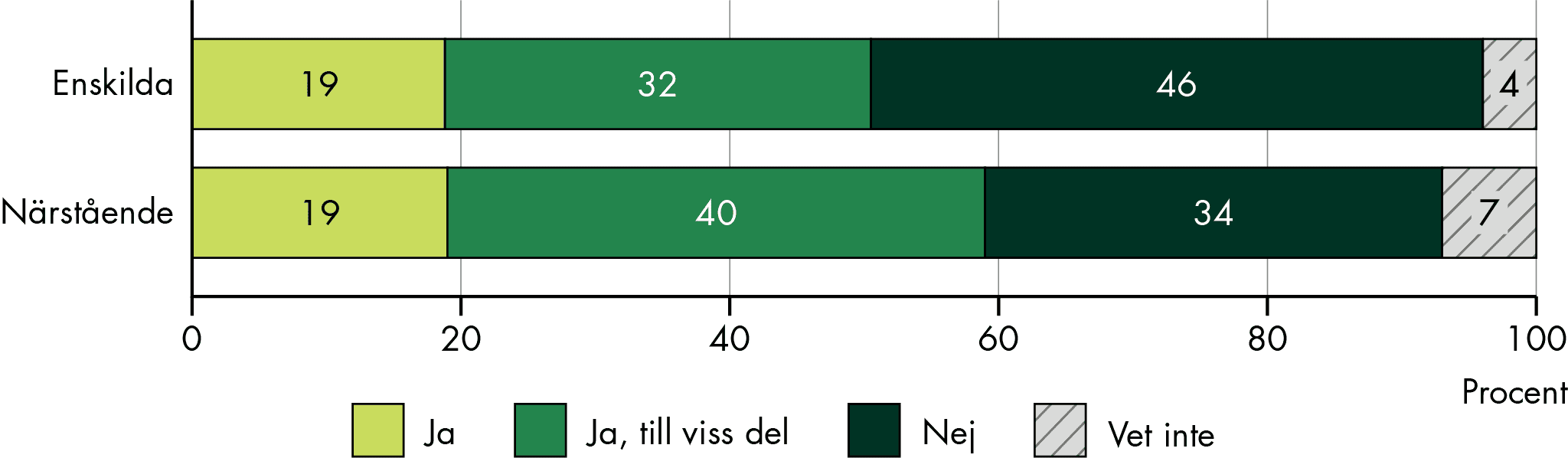
Källa: Enkät till Vård- och omsorgsanalys befolkningspanel.
Antal svarande: 58 enskilda och 352 närstående.
Men vi vill betona att de med störst samordningsbehov är troligen inte representerade bland de som svarat på enkäten. Till exempel hade ingen av de svarande någon insats för skadligt bruk och beroende, och vår studie omfattar inte personer under 18 år, det vill säga barn och unga. Det betyder att vi från vår enkätundersökning inte vet hur samordningen fungerar för flera av de grupper som kan tänkas ha större behov av samordning. Däremot vet vi sedan tidigare att samordningen ofta brister just för dessa grupper (SOU 2021:93; Statens Institutionsstyrelse 2024).
2.4 Flera grupper kan ha omfattande behov av samordning
Enligt vårt uppdrag ska vi särskilt uppmärksamma grupper med omfattande och komplexa behov. Vår utgångspunkt är att enskilda kan ha mer eller mindre stora behov av att insatser samordnas. Behoven av samordning beror till stor del på hur vården och omsorgen är organiserad. Vård- och omsorgssystemet är fragmenterat, komplext och består av många olika aktörer som behöver samverka för att insatser ska kunna samordnas. Ju fler aktörer som ska samordna sina insatser, desto mer komplext och komplicerad blir också ofta samordningen, visar forskning (se vidare avsnitt 2.10). Det innebär att även behov som i grunden kan vara okomplicerade kan bli svåra att tillgodose, i synnerhet om insatserna behöver hanteras gemensamt och ske parallellt även under längre tid.
”När man pratar om komplexa behov, vad menar man då? Det kan vara så mycket, även ’enklare’ behov blir komplexa i krångliga system.”
(företrädare, myndighet).
Behoven av samordning beror också på individens förutsättningar och förmåga att själv vara delaktig i samordningen av sin vård och omsorg, där även viljan att själv ta ansvar för samordningen är viktig. Även personer som är i huvudsak psykiskt och somatiskt friska, eller som har ett fåtal insatser från socialtjänst och hälso- och sjukvård, kan därför vilja att vården och omsorgen ansvarar för att samordna insatser. (IVO 2023; SKR 2020; SOU 2021:93; Vård- och omsorgsanalys 2016, 2017a, 2020).
Både våra intervjuer och tidigare studier visar att det finns flera grupper som kan ha omfattande behov av att insatser samordnas. Vi beskriver här vilka grupper det kan handla om.
2.4.1 Barn och unga med psykiatrisk och psykosocial problematik har ofta behov av samordning
Ett exempel på personer som kan ha ett stort behov av samordning är barn och unga med psykiatrisk och psykosocial problematik. Det kan vara ett barn som mår psykiskt dåligt, är borta mycket från skolan och inte har det bra hemma. Det barnet kan därför behöva samordnade insatser från både skola, socialtjänst, Barn- och ungdomspsykiatri (BUP) och habilitering. Ibland behöver barn placeras utanför hemmet på till exempel hem för vård och boende (HVB) eller SiS-hem. De barnen har ofta både psykosociala problem och hög förekomst av psykiatriska tillstånd och samsjuklighet, visar tidigare studier (Statens Institutionsstyrelse 2024). Samtidigt brister samordningen ofta och varierar stort för den gruppen. SiS visade nyligen i en rapport att SIP sällan görs i samband med en placering även när man bedömt att det skulle behövas (Lindström & Axelsson 2024; Statens Institutionsstyrelse 2024). I vår rapport kommer vi därför att undersöka denna grupp särskilt.
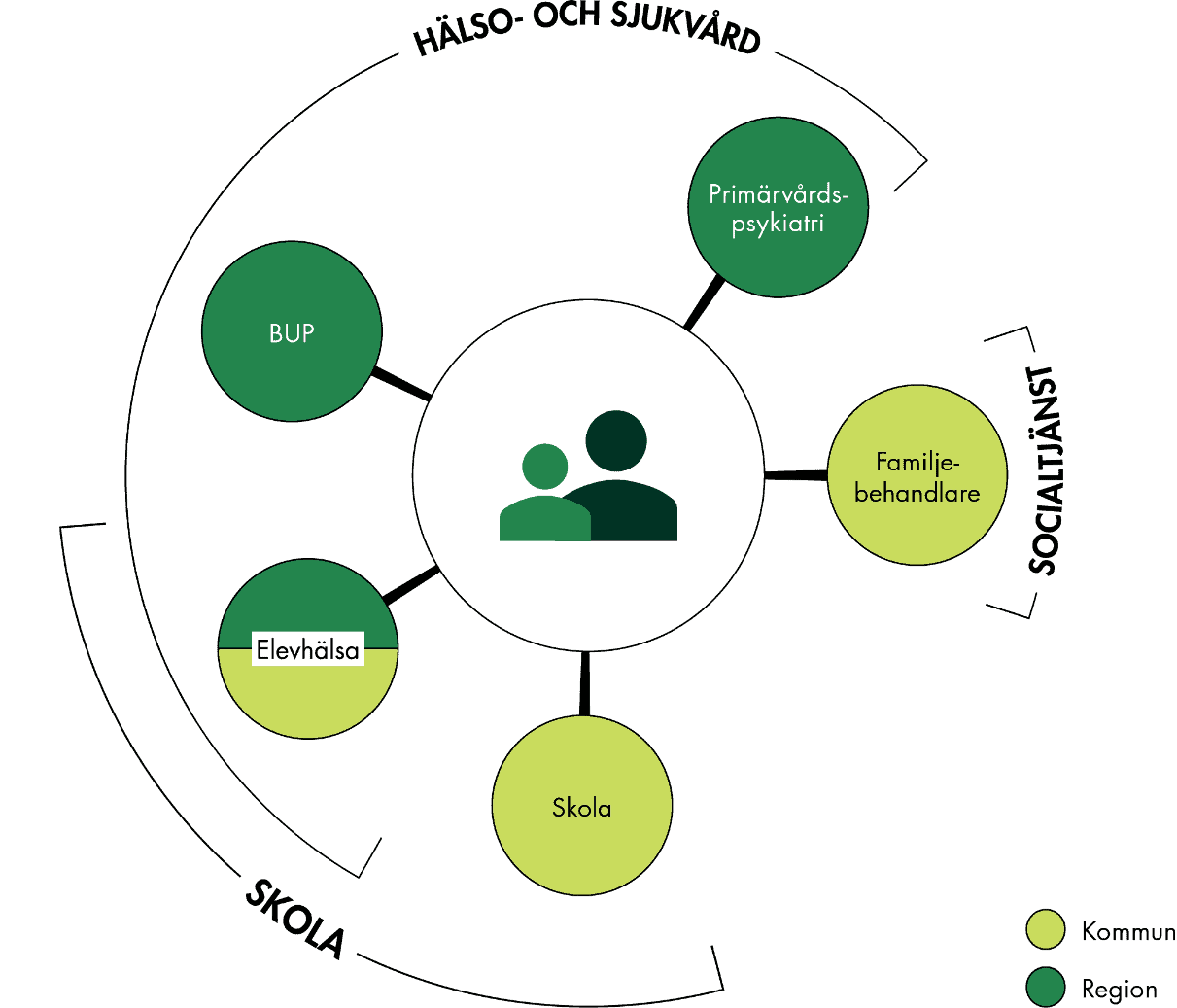
Exempel 1. Barn med problematisk skolfrånvaro
Vi beskriver här ett exempel på hur samordningsbehovet kan se ut och vilka aktörer som kan vara involverade för ett barn som har så kallad problematisk skolfrånvaro (figur 3). Barnet har behov av samordnade insatser från skola, socialtjänst och BUP, vilket innebär att både hälso- och sjukvården, socialtjänsten och skolan behöver samverka. Exemplet är hämtat från våra intervjuer med enskilda och närstående. Vi beskriver samma personers upplevelser av SIP i kapitel 5.
Figur 3. Aktörer kring barn med problematisk skolfrånvaro.
2.4.2 Personer med kognitiva och psykiatriska funktionsnedsättningar kan ha stora samordningsbehov
Ett exempel på en grupp personer som kan ha stora behov av samordning är personer med kognitiva och psykiska funktionsnedsättningar. Det kan handla om en psykisk sjukdom, demenssjukdom eller en beroendesjukdom, som gör att personen har behov av insatser från många olika aktörer och samtidigt har små förutsättningar att själv ansvara för samordningen av sin vård och omsorg. Dessa sjukdomar medför också ofta att även den somatiska hälsan blir nedsatt samt att andra problem uppstår, och samsjuklighet i andra diagnoser och tillstånd är därför vanligt. Det bidrar till att personen kan behöva insatser som sker både parallellt och samordnat, på flera områden och av flera aktörer (SOU 2021:93). Enligt förarbetena till bestämmelserna om SIP var ”missbruksvården” också exempel på verksamheter där bestämmelserna kan få stor betydelse, och när det gäller personer med en psykisk sjukdom som samtidigt missbrukar bör man, enligt förarbetena, som huvudregel utgå ifrån att en plan behövs för att deras behov ska tillgodoses (prop. 2008/09:193, s.21).
Vi beskriver här två exempel på hur samordningsbehovet kan se ut ur den enskildes perspektiv, och vilka aktörer som kan vara involverade för personer med olika former av kognitiva och psykiatriska funktionsnedsättningar. Exemplen är hämtade från våra intervjuer med enskilda och närstående. Vi beskriver samma personers upplevelser av SIP i kapitel 5.
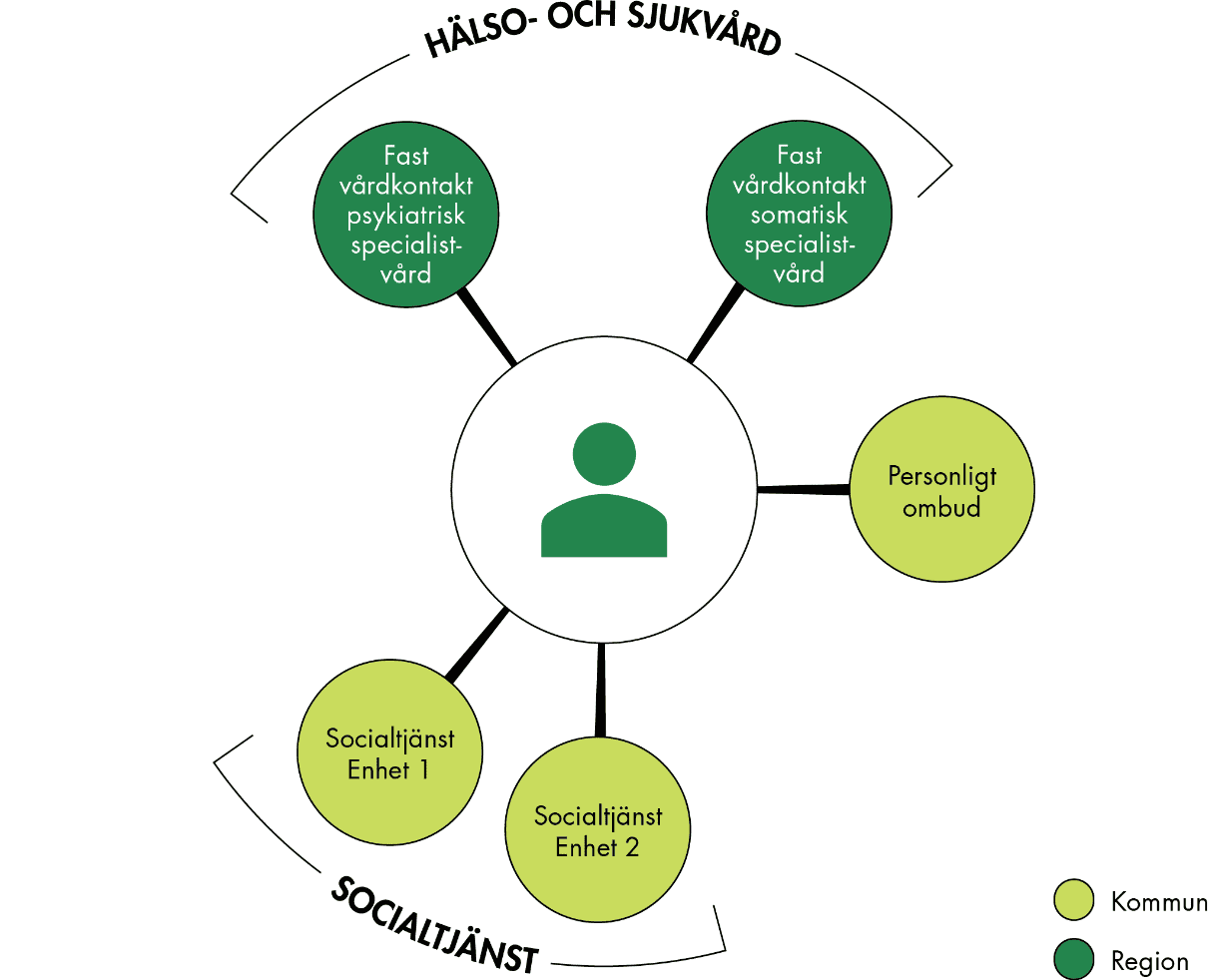
Exempel 2: Person med behov av psykiatrisk och somatisk vård och socialtjänst
Vårt exempel utgår från en person med behov av psykiatrisk och somatisk vård och socialtjänst. Figur 4 beskriver vilka aktörer som var inblandade i insatser för personen. Personen hade en fast vårdkontakt i psykiatrin, regelbunden kontakt med både psykiatrisk slutenvård och öppenvård, samt en fast läkarkontakt i somatisk specialistvård. De fasta vårdkontakterna hade sällan kontakt med varandra. Inom socialtjänsten hade personen kontakt med två separata enheter, och socialsekreterare på båda enheterna hade bytts ut flera gånger, vilket hade försvårat samordningen. Personen hade också ett personligt ombud.
Figur 4. Aktörer kring en person med psykiatrisk och somatisk vård och socialtjänst.
Exempel 3: Person med samsjuklighet i beroende och psykisk sjukdom
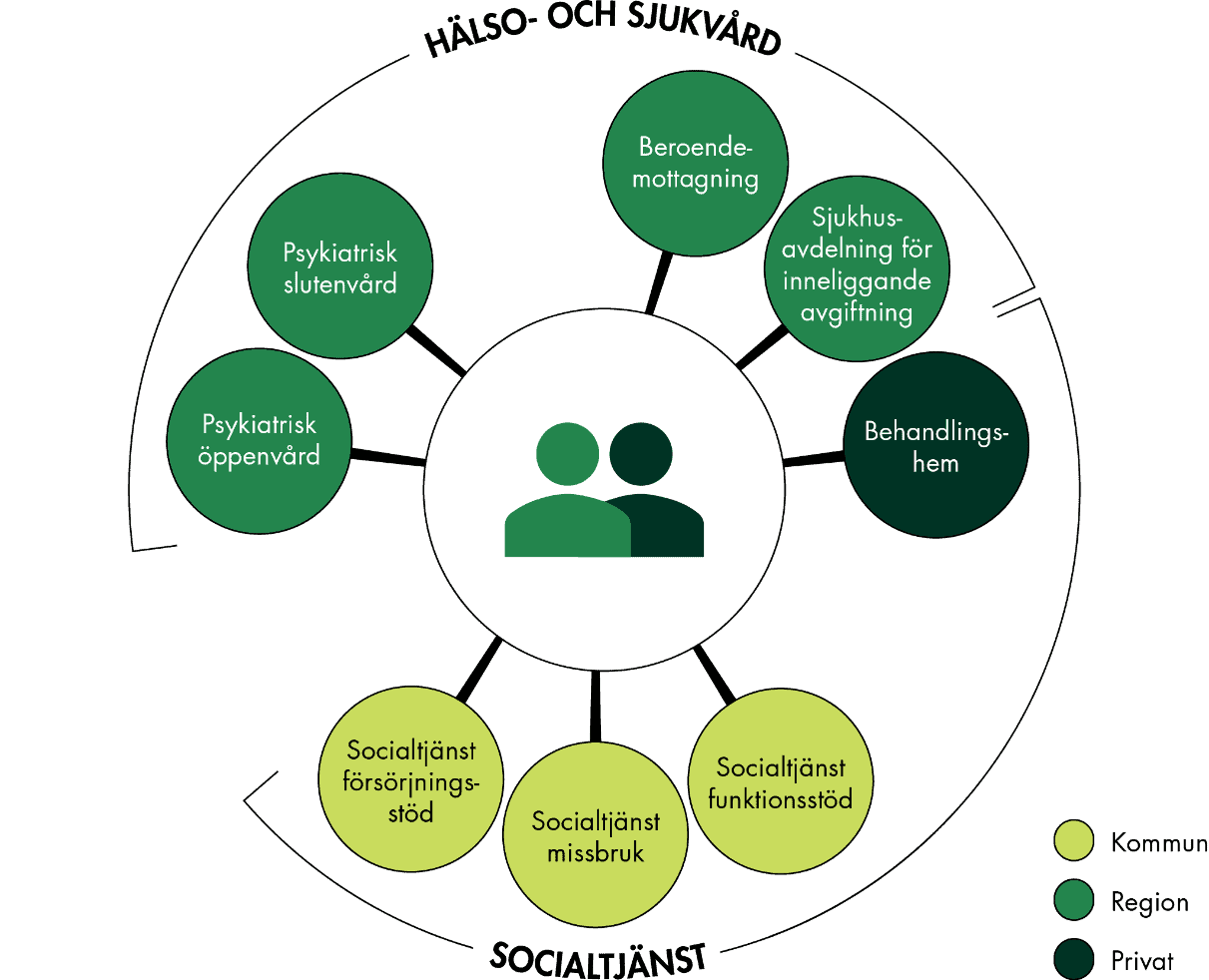
Personer som har samsjuklighet i skadligt bruk och beroende och psykisk sjukdom behöver insatserna ofta ske både samordnat och samtidigt av flera olika aktörer. Det är fallet för den här personen, som hade ett läkemedelsberoende och ville ha hjälp att trappa ner och sluta ta sina tabletter (figur 5).
Figur 5. Aktörer kring person med samsjuklighet i beroende och psykisk sjukdom.
2.5 Bestämmelser om SIP infördes 2010
För att stärka samordningen mellan hälso- och sjukvård och socialtjänst infördes 2010 nya bestämmelser om SIP. De finns i 10 kap. 8 och 9 § SoL och 16 kap. 4 § HSL. Enligt bestämmelserna ska kommunen och regionen gemensamt upprätta en individuell plan för enskilda som har behov av insatser från både socialtjänsten och hälso- och sjukvården. Planen förutsätter att den enskilde samtycker till det, och den ska, när det är möjligt, upprättas tillsammans med den enskilde. Närstående ska också få möjlighet att delta i arbetet med planen, om det är lämpligt och den enskilde inte motsätter sig det. Arbetet med planen ska påbörjas genast (SoL) respektive utan dröjsmål (HSL). Den språkliga ändringen i SoL (från utan dröjsmål till genast) är inte tänkt att innebära någon ändring i sak (prop. 2024/25:89, s. 669).
2.6 Vad är syftet med SIP enligt förarbeten?
Bestämmelserna om SIP föregicks av flera statliga utredningar. Redan 2004 framförde Äldrevårdsutredningen i betänkandet Sammanhållen hemvård (SOU 2004:68) förslag om att landsting och kommuner skulle vara skyldiga att upprätta en lagstadgad individuell vård- och omsorgsplan för vissa patientgrupper. Äldrevårdsutredningen föreslog att det skulle införas ett lagkrav på gemensam vårdplanering för de patienter som har behov av hälso- och sjukvårdsinsatser i särskilt eller ordinärt boende. I den efterföljande propositionen Nationell utvecklingsplan för vård och omsorg om äldre (prop. 2005/06:115) ställde sig regeringen positiv till förslaget och uttalade att det var önskvärt att planer enligt utredningens förslag upprättades. Regeringen konstaterade dock att Socialstyrelsen nyligen meddelat de då gällande föreskrifter (SOSFS 2005:12) om ledningssystem för kvalitet och patientsäkerhet i hälso- och sjukvården. Föreskrifterna berörde bland annat ansvaret för samarbetet om och planeringen av vården av enskilda patienter, och regeringen bedömde att det var för tidigt att avgöra vilken effekt föreskrifterna kunde få för detta. Regeringen ansåg därför att det inte behövdes några ytterligare åtgärder (prop. 2005/06:115).
År 2006 lämnade utredningen Nationell psykiatrisamordning betänkandet Ambition och ansvar – nationell strategi för utveckling av samhällets insatser till personer med psykiska sjukdomar och funktionshinder (SOU 2006:100), som innehöll ett förslag om att i lag införa bestämmelser om att landsting och kommuner skulle vara skyldiga att när det behövs tillsammans upprätta en individuell plan för att den enskilde ska få sina behov av hälso- och sjukvård och socialtjänst tillgodosedda. Utredningen föreslog även att det skulle införas lagkrav om att landsting och kommuner skulle upprätta överenskommelser som syftade till ett gemensamt ansvarstagande för de områden där ansvaret var oklart, eller där det ofta uppstod konflikter, och där vissa områden skulle vara obligatoriska (SOU 2006:100, s. 37 och 38). Förslagen behandlades i propositionen Vissa psykiatrifrågor m.m. (prop. 2008/09:193), som lade grunden för bestämmelserna.
I avsnittet som följer undersöker vi syftet med SIP, enligt förarbetena.
2.6.1 Säkerställa samarbete och gemensamt ansvar för personens samlade behov
När bestämmelserna om SIP infördes 2010 fanns redan annan lagstiftning och föreskrifter om individuella planer och vårdplaner som på olika sätt syftade till att säkerställa individens behov och som ställde krav på regionerna och kommunerna att samverka. Enligt regeringen skiljer sig SIP från övriga planer genom att dels gälla alla enskilda, dels säkerställa samarbete mellan huvudmännen. På så sätt skulle individers samlade behov av hälso- och sjukvård och socialtjänst tillgodoses menade regeringen. Regeringen bedömde därför att det krävdes lagstiftning om gemensamma individuella planer för att tydliggöra huvudmännens gemensamma ansvar i dessa fall, och att ett likalydande ansvar för att upprätta sådana planer var det mest lämpliga för att åstadkomma en struktur för att samordnat tillgodose behoven (prop. 2008/09:193, s. 18–20 och 28). Regeringen uttalade även att de aktuella bestämmelserna skulle ses som ett förtydligande av de båda huvudmännens ansvar, eftersom det var personens samlade behov som skulle uppmärksammas oavsett vilken huvudman som hen hade kontakt med. Kravet på en gemensam individuell plan var därmed ett förtydligande av ett redan existerande ansvar och inte en ny uppgift eller en ambitionshöjning. I de fall den individuella planen sammanföll med någon annan plan som skulle upprättas enligt annan lagstiftning, skulle inte någon individuell plan upprättas (prop. 2008/09:193, s. 28).
2.6.2 Göra den enskilde delaktig
En SIP ska, om möjligt, upprättas tillsammans med den enskilde och närstående ska vara delaktiga i arbetet med planeringen om den enskilde inte motsätter sig det. Det vill säga den enskilde ska i någon mån vara delaktig i att upprätta en SIP.
Av förarbeten framgår att den enskildes behov ska vara utgångspunkten för planeringen. Genom uttrycket ”tillsammans med” understryks att bestämmelsen inte är tänkt att innebära att personens samtycke inhämtas i efterhand, utan att hen ska få möjlighet att delta aktivt och att det är dennes behov och önskemål som ska vara utgångspunkten för planeringen (prop. 2008/09:193, s. 24). En plan ska bara upprättas om det behövs för att den enskilde ska få sina behov tillgodosedda. Bedömningen av om det finns ett sådant behov ska göras i varje enskilt fall utifrån det som framkommer i kontakten med den enskilde och övriga uppgifter om dennes hälsotillstånd och sociala situation. Den enskildes och de närståendes uppfattning om behovet bör tillmätas stor betydelse (prop. 2008/09:193, s. 30). Regeringen uttalade att skyldigheten att upprätta en plan är långtgående och att situationer där den enskilde eller närstående nekas en individuell planering bör vara undantagsfall (2008/09:193 s. 20 och 21).
Att enskilda ska vara delaktiga i sin vård tydliggörs bland annat i patientlagen (2014:821) som trädde i kraft den 1 januari 2015. Syftet med lagen är att stärka och tydliggöra patientens ställning samt att främja patientens integritet, självbestämmande och delaktighet (prop. 2013/14:106, s. 1). Patentlagens bestämmelser om delaktighet gäller inom all hälso- och sjukvård, såvida inte annat uttryckligen anges. Enligt den ska hälso- och sjukvården så långt som möjligt utformas och genomföras i samråd med patienten, och patientens närstående ska få möjlighet att medverka vid utformningen och genomförandet av vården, om det är lämpligt och om bestämmelser om sekretess eller tystnadsplikt inte hindrar det (5 kap. 1 och 3 §§). En snarlik bestämmelse finns i 10 kap. 3 § SoL där det står att insatser ska utformas och genomföras tillsammans med den enskilde.
2.6.3 SIP ska upprättas när insatser från andra huvudmän är nödvändiga för att en verksamhet ska kunna fullgöra sitt ansvar
I det här avsnittet undersöker vi vad motiven till bestämmelserna anger om när och i vilka situationer SIP ska upprättas.
Regeringen uttalade att en tydlig situation när en SIP behövs är när insatser från andra huvudmän är nödvändiga för att den myndighet eller huvudman som gör bedömningen av planeringsbehovet ska kunna fullgöra sitt ansvar. En plan ska upprättas om kommunen eller regionen bedömer att det behövs. Det räcker att en av huvudmännen gör den bedömningen för att skyldigheten ska inträda för båda. Huvudmännen måste göra en behovsbedömning för att ta ställning till om en (samordnad) individuell plan ska upprättas. Exempelvis kan uppgifter i en epikris eller utredning av biståndansökan ligga till grund för en sådan bedömning, liksom uppgifter från närstående (prop. 2008/09:193, s. 21, 30 och 32).
2.6.4 SIP ska upprättas vid behov av samordning, och inte bara vid omfattande behov
Skyldigheten att samplanera är inte begränsad till någon särskild grupp av personer, och det finns inga krav på att behoven ska vara omfattande, utan alla som har behov av samordning av insatser från regioner och kommuner omfattas (prop. 2008/09:193, s. 20).
2.6.5 Arbetet med SIP ska påbörjas utan dröjsmål
Arbetet med en SIP ska påbörjas utan dröjsmål eller genast, vilket i normalfallet innebär att den första kontakten mellan landsting och kommun tas inom några dagar från det att ett behov har identifierats. Tiden måste dock anpassas till behoven hos den enskilde. Ibland kan det vara nödvändigt med en omedelbar planeringsinsats från kommun och landsting (prop. 2008/09:193, s. 30 och 31).
2.6.6 Kommun och region har likalydande ansvar
För att minska incitamenten för de berörda huvudmännen att hänvisa ansvaret till någon annan, föreslog regeringen att båda huvudmännen skulle ha ett likalydande ansvar för att upprätta en individuell plan och samordna insatserna kring den enskilde. Någon mer detaljerad reglering av ansvaret ansågs inte behövas, men regeringen uttalade att de föreslagna reglerna kommer kräva rutiner hos huvudmännen, till exempel när det gäller förfarandet i samband med att en huvudman kallar den andra till planering. Rutinerna bör vidare vara skriftliga och kända av den berörda personalen (prop. 2008/09:193, s. 19, 20 och 23).
Att processer och rutiner för samverkan ska finnas framgår av Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2011:9) om ledningssystem för systematiskt kvalitetsarbete. Där framgår bl.a. att processerna och rutinerna ska säkerställas samverkan mellan externa aktörer (4 kap. 5 och 6 §§).
Skyldigheten att samverka omfattar alla som har behov av socialtjänstens insatser och hälso- och sjukvård, dvs. även de som får dessa behov tillgodosedda av privata vårdgivare eller andra enskilda aktörer som regionen och kommunen har slutit avtal med stöd av 4 kap. 3 § SoL och 15 kap. 1 § HSL. Kommunen och regionen är dock ytterst ansvariga för att enskilda får den vård och omsorg de behöver (4 kap. 1 § SoL, 8 kap. 1 § och 12 kap. 1 § HSL). Regeringen konstaterade att regioner och kommuner är skyldiga att försäkra sig om att SIP upprättas även för enskilda som får vård och behandling av privata vårdgivare eller andra enskilda aktörer som de slutit avtal med. Detta bör enligt regeringen regleras i de avtal som träffas med enskilda aktörer (prop. 2008/09:193, s. 23).
2.6.7 Den som kallar till SIP behöver inte ansvara för planen
Regeringen uttalade att det behöver vara tydligt bestämt vem av huvudmännen som ska kalla till nästa möte och vem som har huvudansvaret för att följa upp de insatser som planerats. Det är inte minst viktigt för den enskilde och hens närstående. Av planen ska det därför framgå vem av huvudmännen som har det övergripande ansvaret för planen. Den som har ansvaret behöver inte vara densamma som kallat till planeringen. Det bör i stället avgöras av den enskildes önskemål och behov, insatsernas karaktär och den aktuella arbetsbelastningen. Huvudregeln bör vara att den huvudman som den enskilde bedöms ha mest kontakt med får det övergripande ansvaret (prop. 2008/09:193, s. 24).
2.6.8 Kommunal hälso- och sjukvård omfattas inte av bestämmelserna om SIP
Bestämmelserna om ansvar för samordnad planering gäller inte för kommunal hälso- och sjukvård. Regeringen fann inte skäl att inkludera kommunal hälso- och sjukvård i bestämmelserna om SIP eftersom den var en integrerad del av socialtjänstens verksamhet för personer i särskilt boende, och för att kommunens interna kvalitetssystem bedömdes kunna säkerställa behoven av gemensam planering för personer med andra socialtjänstinsatser (prop. 2008/09:193, s. 22).
2.6.9 Andra aktörer kan delta i SIP men måste inte
Skyldigheten att initiera och delta i SIP är bara lagreglerad för kommuner och regioner, men även andra aktörer kan bidra. Till exempel kan verksamheter som förskola/skola, Statens institutionsstyrelse (SiS) och Kriminalvården delta i arbetet med att upprätta SIP. Det ingår i hälso- och sjukvårdens och socialtjänstens planeringsskyldighet att tillsammans med den enskilde och de närstående identifiera andra viktiga aktörer i en rehabiliteringsprocess och deras insatser, till exempel Arbetsförmedlingen och Försäkringskassan, samt ge dem möjlighet att delta i planeringen. Det kan även vara fråga om icke-offentliga organ som brukarorganisationer, sociala kooperativ och liknande (prop. 2008/09:193, s. 22 och 23).
2.6.10 Vad ska SIP innehålla?
I 10 kap. 8 § SoL och 16 kap. 4 § HSL anges att det av planen ska framgå:
- vilka insatser som behövs
- vilka insatser respektive huvudman ska svara för
- vilka åtgärder som vidtas av någon annan än kommunen eller regionen, och
- vem av huvudmännen som ska ha det övergripande ansvaret för planen.
Lagtexten konkretiserar inte hur, när och i vilka situationer SIP ska genomföras, utan bestämmelserna är relativt övergripande utformade.
Av förarbetena framgår bland annat att planen är tänkt att tydliggöra för den enskilde vilka krav som kan ställas på de olika aktörerna och hur ansvaret är fördelat dem emellan. Den individuella planen bör också, när det är lämpligt, innehålla mål för insatsen. Målen bör utformas dels av de professionella aktörerna, dels av personen själv. Om det finns väsentliga skillnader mellan målen som sätts av de professionella aktörerna och personen själv, bör det också framgå. Målen bör anges både på kortare och längre sikt, så att planeringen av insatserna kan ske utifrån olika tidsperspektiv. Behovsbedömningen bör vara systematisk och dokumenteras, så att uppföljningar blir möjliga. Personen bör få ta del av den upprättade individuella planen i skriftlig form (prop. 2008/09:193, s. 23 och 25).
2.7 Många andra bestämmelser och planer liknar SIP
När bestämmelserna om SIP infördes 2010 konstaterade regeringen att de redan fanns annan lagstiftning och föreskrifter om individuella planer och vårdplaner som på olika sätt syftade till att säkerställa individens behov och som ställde krav på regionerna och kommunerna att samverka. Enligt regeringen skulle SIP skilja sig från övriga planer genom att dels gälla alla enskilda, dels säkerställa samarbete mellan huvudmännen. (prop. 2008/09:193, s. 18–20 och 28).
Utredningen Samordnad utveckling för god och nära vård genomförde en kartläggning av olika planverktyg och konstaterade att det finns 18 lagreglerade planer inom vård- och omsorgsområdet (SOU 2019:29, s. 144–145). De olika lagreglerade planerna har tillkommit med olika syften för olika målgrupper och situationer. Det finns till exempel bestämmelser om individuell planering i 10 § lagen (1993:387) om stöd och service till vissa funktionshindrade, LSS, och bestämmelser om individuella habiliterings- och rehabiliteringsplaner i 8 kap. 7 § HSL. För patienter som behöver insatser i samband med öppen psykiatrisk tvångsvård eller öppen rättspsykiatrisk vård, ska planeringen i stället genomföras enligt bestämmelserna om en samordnad vårdplan i 7 a § lagen (1991:1128) om psykiatrisk tvångsvård och 12 a § lagen (1991:1129) om rättspsykiatrisk vård.
Det finns även andra typer av övergripande samordnade planeringsverktyg, där ett exempel är dokumenterade överenskommelser, tidigare kallade patientkontrakt. Dokumenterade överenskommelser har sedan 2018 ingått som en del i överenskommelser mellan regeringen och SKR.
Det finns också en stor mängd icke lagreglerade, verksamhetsspecifika planer och samverkansverktyg på lokal och regional nivå med olika benämningar, till exempel planeringsmöte, nätverksmöte, vårdmöte, barnets plan, min pärm, samordnat vård- och omsorgsplaneringsmöte, samordningsmöte, skolmöte och samverkansmöte
Figur 6 ger exempel på olika planer och hur de avser förhålla sig till varandra.
Figur 6. Diagram över planer från Socialstyrelsens termbank.
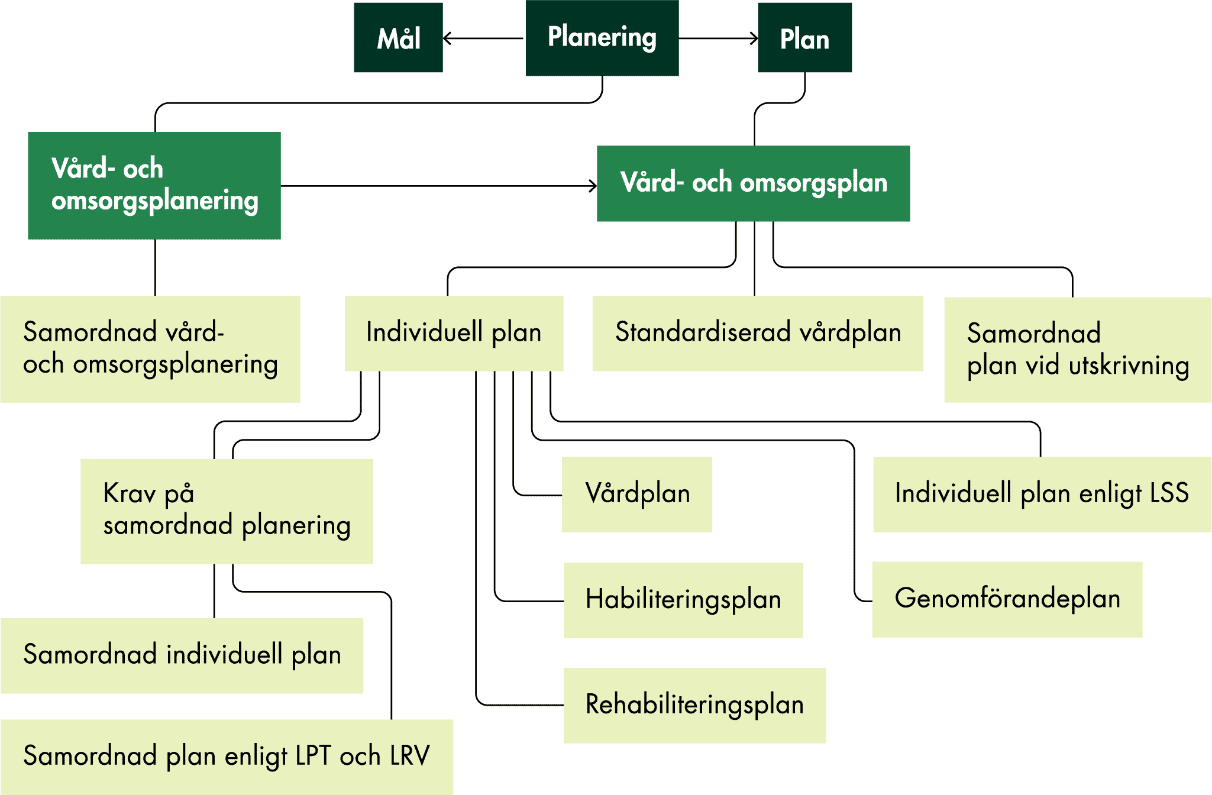
Källa: (Socialstyrelsen 2025b)
2.7.1 Nya bestämmelser om SIP vid utskrivning år 2018
Bestämmelser om SIP vid utskrivning infördes i samverkanslagen som trädde i kraft den 1 januari 2018. Syftet med lagen var bland annat att korta vistelsetiden på sjukhus för utskrivningsklara patienter, så att vårdplatser skulle kunna användas mer effektivt. Det finns både likheter och skillnader i bestämmelser om SIP vid utskrivning och SIP enligt SoL och HSL, se tabell 1. SoL och HSL reglerar huvudmännens ansvar för åtgärder i samband med SIP medan samverkanslagen till viss del reglerar funktioners ansvar.
Tabell 1. Översikt över likheter och skillnader i bestämmelser om SIP i samverkanslagen och SoL och HSL.
| SIP enligt SoL och HSL | SIP vid utskrivning | |
| I vilka situationer ska SIP upprättas? | När den enskilde behöver insatser från socialtjänst och (regional) hälso- och sjukvård. Det förutsätter den enskildes samtycke. | När patienten efter utskrivning från sluten vård behöver insatser från både region och kommun i form av hälso- och sjukvård eller socialtjänst. Det förutsätter den enskildes samtycke. |
| Vem ska bedöma behovet av samordning? | Huvudmännen, dvs. kommunen eller regionen. | Den behandlande läkaren i sluten vård. |
| Vad ska en SIP innehålla? | Av planen ska framgå vilka insatser som behövs, vilka insatser respektive huvudman ska svara för, vilka åtgärder som vidtas av någon annan än kommunen eller regionen, och vem av huvudmännen som ska ha det övergripande ansvaret för planen. | Av planen ska framgå vilka insatser som behövs, vilka insatser respektive enhet ska svara för, vilka åtgärder som vidtas av någon annan än enheterna, och vem av enheterna som ska ha det övergripande ansvaret för planen. |
| Vem ska kalla till samordnad planering? | Huvudmännen. | Patientens fasta vårdkontakt i regionens öppenvård. |
| Vilka ska delta i planeringen? | Huvudmännen och om möjligt den enskilde och dennes närstående. | Representanter för de enheter som ansvarar för insatserna, och om möjligt den enskilde och dennes närstående. |
| När ska arbetet med en SIP påbörja? | Arbetet med planen ska påbörjas utan dröjsmål/genast. | Arbetet med planen ska påbörjas utan dröjsmål |
| Ekonomiska incitament i lagen | Nej | Ja, men kommunens betalningsansvar förutsätter att patientens fasta vårdkontakt i den regionfinansierade hälso- och sjukvården kallat till samordnad individuell planering |
2.8 Vad säger tidigare studier om SIP?
Sedan införandet av bestämmelserna om SIP har SIP undersökts och följts upp både av forskare samt nationella aktörer och myndigheter. Det har framför allt skett genom kvalitativa studier, som ofta avgränsats till specifika målgrupper eller geografiska områden, eller genom uppskattningar. Det beror bland annat på att tillgången till tillförlitlig statistik om SIP är begränsad och att effekter av SIP är svåra att undersöka och generalisera. Det har också bidragit till att kunskapen om både förekomsten av SIP samt dess resultat och effekter är begränsad.
2.8.1 Variationer och skillnader kring SIP enligt tidigare studier
Statistiken om SIP är begränsad (se kapitel 1.2.1), men de studier som gjorts pekar på att det finns stora variationer i hur många SIP som görs, både mellan olika verksamheter, regioner och kommuner samt mellan olika patientgrupper. En studie från riksdagen år 2017 konstaterar till exempel att antalet SIP har ökat för gruppen barn och unga, från ungefär 2–3 000 år 2013 till cirka 4–6 000 år 2015. Samtidigt uppskattade verksamheter inom kommun och region att minst dubbelt så många barn, bedömdes ha behov av SIP (Socialutskottet 2017).
Studier visar också på att det finns skillnader, både mellan olika grupper och olika delar av landet. Antalet SIP hade till exempel ökat för gruppen barn och unga med funktionsnedsättning jämfört med gruppen äldre multisjuka. (Socialutskottet 2017). Vår rapport Laga efter läge (Vård- och omsorgsanalys 2020) undersökte SIP vid utskrivning från somatisk vård och visar också på stora geografiska variationer i antalet upprättade SIP. Det finns också situationer där SIP görs i liten utsträckning eller inte alls, till exempel vid våld i nära relationer (SOU 2018:37).
2.8.2 SIP kan ha positiva effekter men flera utmaningar finns
Tidigare studier som undersökt SIP, har konstaterat att resultat och effekter av SIP är svåra att följa upp och generalisera. Men de studier som gjorts visar tecken på att SIP som fungerar bra kan ha flera positiva effekter för enskilda, närstående och personal. För enskilda handlar det ofta om positiva upplevelser av att många är engagerade i deras situation, att slippa bördan att samordna insatser och informera andra (Hedberg m.fl. 2018). För personal kan det handla om att SIP kan skapa struktur och underlätta det dagliga arbetet (Condelius, Selan & Andersson 2025). SIP kan också bidra till att vårdkedjan hålls samman och att planering görs i tid liksom till en mer samordnad vård och omsorg (SOU 2021:93, SOU 2023:66). Men tidigare studier visar också att SIP inte alltid får avsedda och positiva effekter. Till exempel visar studier att SIP ofta används för kortsiktig planering, och medför låg grad av samarbete, vilket är otillräckligt för personer med stora samordningsbehov och bristande egen förmåga att koordinera insatser. (SOU 2021:93, Matscheck & Piuva 2022b; Matscheck, Piuva, Eriksson & Åberg 2019).
2.8.3 Oklarheter, oenighet och brist på resurser hinder för SIP
Tidigare studier har också visat på flera hinder som gör att SIP har svårt att uppfylla sina syften. Bilden är samstämmig och liknande orsaker till utmaningarna framhålls av flera olika studier. (Andersson m.fl. 2024; Jones 2025; Matscheck & Piuva 2022a, 2023; Matscheckm.fl. 2019; Nordström m.fl. 2024; SKR 2020; Socialutskottet 2017; SOU 2021:93).
Det handlar i stora drag om följande:
Bestämmelserna är otydliga på vissa punkter och den enskildes ställning är för svag
- Många parallella planer gör det svåröverskådligt och förvirrande för både brukare och personal.
Brist på resurser
- Avsaknad av tid, ekonomi och personal för att prioritera SIP och genomföra SIP på ett kvalitativt sätt. SIP-processen upplevs ofta administrativt betungande.
Brister i it-system
- Avsaknad av och brister i it-system försvårar informationsdelning och samverkan
Oklarheter, oenighet och brist på kunskap
- Oklarheter och otydlighet kring olika aktörers uppdrag och ansvar
- Förvirring kring SIP:s syfte, användande och process
- Olika aktörer har olika förståelse och prioriteringar, vilket hämmar samarbetet.
- Konflikter mellan professioner flyttar fokus från brukarens behov
- Maktobalans: personalen har en auktoritär ställning gentemot brukaren; de förväntas både stötta och begränsa brukarens önskemål (”gate-keeper”-rollen).
- Begränsad kunskap och kompetens om SIP hos personalen
Bristande delaktighet från den enskilde
- Den enskilde deltar ofta endast på själva mötet – inte i planeringen eller besluten.
- Misslyckad samordning kan lägga skulden på individen, särskilt vid psykisk ohälsa eller skadligt bruk och beroende.
Flera hinder kopplade till SIP processen: från möte till uppföljning
Många hinder som framkommit i tidigare studier är kopplade till mötet, till exempel otillräckliga förberedelser, utmanande möten, planer blir oanvändbara pappersprodukter, alla relevanta aktörer deltar inte och de som deltar saknar mandat att fatta beslut. Det är också vanligt att det blir stort fokus på praktiska frågor och själv mötet, i stället för att SIP blir en process som följs upp. Vi beskriver vad dessa hinder kan innebära ur ett patient/brukarperspektiv i tabell 2 nedan.
Tabell 2. Hinder för SIP från ett patient/brukarperspektiv
| Exempel på hinder för en bra SIP process ur patient- och brukarperspektiv |
| Förarbetet |
| Begränsad kunskap och information om SIP. |
| Begränsad möjlighet till delaktighet. |
| Mötet |
| Rätt aktörer deltar inte. |
| Möten inte tillräckligt anpassade efter den enskildes behov och perspektiv. |
| Samtalsklimat inte optimalt. |
| SIP-planen |
| Skriftlig plan tas inte fram eller delas inte med den enskilde. |
| Uppföljningen |
| Inga fler möten hålls, SIP blir inte en process. |
| Oklart vem som har ansvaret för fortsättningen. |
| De insatser som planerades genomförs inte. |
Källa: (NSPH Västra Götaland och Göteborg 2022; SKR 2020; Socialutskottet 2017; Vård- och omsorgsanalys 2020, Andersson m.fl. 2024; Jones 2025; Matscheck & Piuva 2022a, 2023; Matscheckm.fl. 2019; L. Nordström m. fl. 2024; SKR 2020; SOU 2021:93).
2. 9 Tidigare förslag på förändringar i bestämmelserna om SIP
Flera tidigare utredningar har lämnat förslag på förändringar i bestämmelserna om SIP. Vi beskriver dem närmare i avsnitten nedan. Det handlar i stora drag om:
Tydligare lagstiftning och riktlinjer
- Kraven på när och hur SIP ska upprättas behöver ökas och klargöras.
- Förebyggande och rehabiliterande insatser behöver inkluderas.
- Personer med insatser inom samma huvudman behöver omfattas.
Stärkt ställning för den enskilde
- Den enskildes önskemål om SIP ska beaktas och planen ska innehålla mål utifrån individens perspektiv och följas upp kontinuerligt.
Ökat stöd och styrning
- Nationellt stöd via SKR och Socialstyrelsen för utbildning, metodutveckling och implementering.
Ökad möjlighet och skyldighet att kalla till SIP för fler aktörer
- SiS, Kriminalvården, skola och förskola behöver möjlighet att initiera SIP.
Andra alternativ när SIP inte fungerar
- Gemensam vård- och stödverksamhet behövs mellan regioner och kommuner för personer med samsjuklighet.
Harmonisering av olika planverktyg
- Integrera och samordna lagstadgade planer
2.9.1 Lagstiftningen behöver förtydligas och den enskildes ställning stärkas
Tidigare studier har lyft fram behovet av att förtydliga vissa delar i lagstiftningen om SIP. I delbetänkandet God och nära vård – En reform för ett hållbart hälso- och sjukvårdssystem (SOU 2020:19) framförde utredningen att bestämmelserna är otydliga på vissa punkter och behöver förtydligas, och den enskildes ställning i arbetet stärkas.
Utredningen föreslog att den enskildes önskemål om att få en SIP ska beaktas och att den enskilde ska få möjlighet att initiera planen.
Utredningen såg också behov av att förtydliga att en individuell plan kan innehålla även förebyggande och rehabiliterande insatser, och föreslog därför att det av planen ska framgå vilka rehabiliterande och förebyggande insatser den enskilde behöver. Utredningen föreslog också ändringar så att alla vårdgivare, oavsett huvudman ska omfattas av bestämmelserna om SIP.
Utredningen föreslog också att målet med insatserna för den enskilde ska framgå av SIP, formulerat utifrån den enskildes perspektiv, och anges både på kortare och längre sikt. Genom att införliva målet med de gemensamma insatserna i den individuella planen skapas förutsättningar för att planen blir ett verktyg för att insatser från olika aktörer stödjer ett gemensamt mål. Det övergripande målet måste beslutas tillsammans med patienten, så att alla delar i systemet, inklusive patienten själv, tillsammans kan bidra. Vidare tydliggör det för patienten eller brukaren varför samordningen sker, varför en plan upprättas och varför de aktörer som deltar är involverade. Det möjliggör att planerna kan användas utifrån olika perspektiv: dels för en planering av stödinsatser som ska ges under en längre tid och beröra stora delar av personens livssituation, dels för insatser som behöver sättas in omedelbart för att lösa en tillfälligt uppkommen situation (SOU 2020:19, s. 23 och 175). Att målet med insatserna utifrån den enskildes perspektiv ska framgå av planen, föreslog även Utredningen om en äldreomsorgslag och stärkt medicinsk kompetens i kommuner (SOU 2022:41).
2.9.2 Fler aktörer ska kunna initiera SIP
Flera utredningar har föreslagit att fler aktörer både ska kunna initiera och vara skyldiga att delta i SIP, t.ex. Statens institutionsstyrelse vid vård av barn och unga och vid missbruksvård (SOU 2023:62 och SOU 2023:66), och Kriminalvården när det gäller personer som dömts för våld i nära relationer (SOU 2018:37).
SKR har också påtalat behovet av att införa en skyldighet även för förskola och skola att vid behov ta initiativ till och delta i arbetet med SIP. Även socialutskottet har lyft fram behovet av att förtydliga skolans roll vid SIP (Socialutskottet 2017). Idag har skola och elevhälsa inga lagkrav på att initiera eller medverka vid SIP. Däremot kan kommuner ha egna rutiner som reglerar att även elevhälsan, skolan och förskolan ska ta initiativ till en SIP, och en del kommuner och regioner har slutit överenskommelser för att skolan ska ha en möjlighet att initiera en SIP (SKR 2018).
2.9.3 Samordnad vård- och stödverksamhet för personer med samsjuklighet
Samsjuklighetsutredningen konstaterade i sitt delbetänkande Från delar till helhet (SOU 2021:93) att personer med samsjuklighet på grund av bristande samordning riskerar att inte få de insatser som de är i behov av. Utredningen föreslog därför att kommuner och regioner gemensamt ska bedriva en samordnad vård- och stödverksamhet för den målgruppen, där olika professioner från båda huvudmännen jobbar tillsammans. Främst handlar det om personer med nedsatt funktionsförmåga på grund av psykisk sjukdom och skadligt bruk och beroende, en grupp som har stora behov av samordnade insatser från socialtjänst och hälso- och sjukvård.
2.9.4 Harmonisera olika planer
Flera utredningar har identifierat att det stora antalet planverktyg och lagstadgade planer (se kapitel 2.7) leder till otydlighet och ökad komplexitet. SKR har vid flera tillfällen uppmärksammat regeringen på otydligheter i mångfalden av olika vård- och omsorgsplaner. Utredningen Samordnad utveckling för en god och nära vård föreslog att regleringen av SIP enligt SoL och HSL ska gälla för alla vårdgivare, oavsett huvudman, och för flera vårdgivare inom en och samma huvudman. Det skulle säkerställa att alla de patienter med behov som innefattar insatser från flera olika verksamheter eller enheter inom hälso- och sjukvård, eller hälso- och sjukvård och socialtjänst, och som behöver stöd i samordningen får möjlighet till en individuell plan, t.ex. patienter som har de allra mest komplexa behoven som ofta får insatser från just den kommunalt finansierade hälso- och sjukvården i kombination med insatser från socialtjänsten och/eller från den regionalt finansierade hälso- och sjukvården (SOU 2020:19 s. 170). Samsjuklighetsutredningen föreslog att socialtjänstens vårdplan och genomförandeplan kan integreras med SIP för barn och unga som vårdas i HVB-hem (SOU 2021:93).
2.9.5 Mer stöd och styrning
Flera utredningar föreslår ett riktat stöd till fortsatta överenskommelser med medel till SKR för att utveckla metoder och arbetssätt, till exempel för kompetensutveckling och för att stödja implementeringen av SIP (SOU 2023:62. Socialstyrelsen har också i olika utredningar föreslagits få nya uppgifter relaterade till SIP, bland annat att stödja SIP vid utskrivning från psykiatrisk tvångsvård. Socialstyrelsen har redan en etablerad roll i att stödja SIP-arbetet (SOU 2023:5).
2.10 Vad är samverkan och samordning och vad främjar det?
Enligt vårt uppdrag ska vi lämna rekommendationer om hur en funktionell samverkan kan uppnås. I det här avsnittet beskriver vi vad tidigare studier menar är viktigt för att uppnå en mer samordnad vård och omsorg. Syftet med SIP är att säkerställa samarbete mellan huvudmännen och tydliggöra huvudmännens gemensamma ansvar för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. Det förutsätter att huvudmän och verksamheter samverkar och samarbetar.
Det finns ingen enhetlig definition av samverkan, utan samverkan kan beskrivas ur olika perspektiv. Enligt Socialstyrelsens termbank är samverkan ett ”övergripande gemensamt handlande på organisatoriskt plan för ett visst syfte”. Vi har valt att se samverkan som ett medel för att uppnå syftet med SIP: att säkerställa samarbete mellan huvudmännen och tydliggöra huvudmännens gemensamma ansvar, och på så sätt uppnå den samordning som krävs för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. Med samordning avser vi alltså att ”enskilda får sina samlade behov av vård och omsorg tillgodosedda” (Vård- och omsorgsanalys 2016).
Samverkan och samordning kan också förstås i termer av nivåer eller grader. Den mest grundläggande nivån (basal samverkan) präglas av fokus på konsultation, ansvarsförtydligande, och informationsöverföring, medan högre nivåer präglas av koordinering och samordning av gemensamt ansvar, samt helhetssyn. Enligt forskning är det viktigt att reda ut och enas om vilken nivå och vad man ska uppnå med samverkan. Kanske räcker konsultation eller behövs det mer fördjupat samarbete? Figur 7 är en modifierad och förenklad modell baserad på forskning (Axelsson 2013; Frid & Glenngård 2024; Matscheck & Piuva 2022b; Matscheck m.fl. 2019; Hedberg Rundgren m.fl. 2021).
Figur 7. Nivåer/grader av samverkan.

Källa: (Axelsson 2013; Frid & Glenngård 2024; Matscheck, Piuva, Eriksson & Åberg 2019; Larsson 2022; Matscheck & Piuva 2020), samt egen bearbetning.
2.10.1 Att vården och omsorgen är fragmentiserade både skapar behov av och försvårar samverkan
Tidigare forskning visar att det ofta är svårt att få till stånd samverkan som ger faktiska effekter för patienter och brukare (Anell 2009). Vi beskriver här några centrala faktorer som kan påverka effekterna av samverkan.
Möjligheterna att nå resultat av samverkan bestäms till stor del av organisatoriska faktorer, visar tidigare forskning. Det svenska vård- och omsorgssystemet präglas av decentralisering, fragmentisering och specialisering, och privatiseringar har ytterligare bidragit till en mångfald av aktörer. Komplexiteten och fragmentiseringen i vård och omsorgssystemet är både en orsak till att samverkan behövs och en utmaning för att samverkan ska fungera, i synnerhet så att personer med behov som kan behöva hanteras samtidigt och samordnat får dem tillgodosedda (Matscheck & Piuva 2023).
Forskning visar att svårigheterna ofta ökar ju fler aktörer som är involverade, och ju längre aktörerna är ifrån varandra organisatoriskt. För att samverkan vid en SIP ska kunna genomföras behövs ofta samverkan mellan både professioner, verksamheter och huvudmän i olika skeden av tillämpningen. Ur ett samverkans- och styrningsperspektiv innebär det en komplex situation (Anell 2009; Axelsson 2007, 2013; SOU 2016:2; Vård- och omsorgsanalys 2025a).
2.10.2 Spänningar behöver hanteras för att samverkan ska fungera
Att vård- och omsorgssystemet är komplext och består av många aktörer medför att många olika människor och verksamheter med skilda uppdrag, roller, logiker och kulturer behöver mötas. Det utgör en oundviklig källa till spänningar. Forskning visar att sådana spänningar behöver erkännas, identifieras och balanseras för att samverkan ska bli hållbar.
Hälso- och sjukvården och socialtjänsten har till exempel olika uppdrag, omfattas av skilda lagrum och regelverk, använder olika it-system och bemannas av yrkesgrupper med varierande utbildningar, professionskulturer, makt och status. Dessa skillnader kan leda till svårigheter att förstå varandras perspektiv och till kollisioner och spänningar mellan olika organisationslogiker. Om sådana spänningar inte hanteras riskerar de att skapa motstridiga mål och därmed hindra en effektiv och hållbar samverkan, visar forskning (Axelsson 2009; Danemark 1999). Spänningar uppstår särskilt på områden som inte är tydligt reglerade, eller där ansvar och roller är oklara eller överlappande.
2.10.3 Otydligheter ett hinder för samverkan men samverkan behöver ske i mellanrummen
Oenigheter och otydligheter om roller och ansvarsfördelning är en vanlig orsak till konflikter som hindrar samverkan, visar forskning (Anell 2009; Axelsson 2009; Danemark 1999). Det behöver därför finnas tydlighet i roller, uppdrag och ansvar för att samverkan ska underlättas. Samtidigt kan alltför stort fokus på att förtydliga ansvar och roller skapa nya gränssnitt, gråzoner och därmed nya oklarheter, med risk att den enskilde ” faller mellan stolarna”. Tyrstrup introducerade begreppet organisatoriska mellanrum för att beskriva dessa gråzoner mellan uppdrag, ansvar och roller, som oundvikligen finns. Det är i dessa mellanrum som mycket av det praktiska arbetet med samverkan behöver ske, och för att nå fungerande samverkan som präglas av gemensamt ansvar, behöver man därför kunna hantera och ta ansvar i dessa mellanrum. För att det ska kunna ske behövs relationer, förståelse för varandra och ömsesidiga förtroenden och tillit, samt mötesplatser och organisatoriska förutsättningar för kommunikation (Tyrstrup 2014).
2.10.4 Tillit, relationer och balanserad styrning behövs för att uppnå samverkan
Grundläggande för en fungerande samverkan är att det finns fungerande relationer, ömsesidigt förtroende, tillit och förståelse för varandras olika uppdrag och roller. Det bygger på att en styrning som främjar tillit, dialog och gemensamt ansvar, menar forskning. Generellt är enbart hierarkisk styrning, hårda styrmedel och formella strukturer otillräckligt för att uppnå fungerande samverkan. Det kan främja ansvarsutkrävande och organisatoriska avgränsningar (regler, avtal, ekonomiska incitament samt mål- och resultatbaserade styrmodeller), vilket visserligen kan skapa tydlighet men riskerar att underminera tilliten, flexibilitet och det gemensamma ansvaret, och på så sätt försvåra samverkan. Samtidigt kan enbart styrning mot tillit och relationer, riskera att leda till otydlighet, bristande ansvar och ineffektivitet. Därför är det viktigt att kombinera olika typer av styrning och styrmedel för en balanserad styrning, som både skapar tydlighet om ansvar, roller och uppdrag och samtidigt främjar relationer och tillit, för att uppnå en effektiv och hållbar samverkan. (Bringselius 2021; Christensen & Lægreid 2007; Dunér & Wolmesjö 2015; Frid & Glenngård 2024; SOU 2018:38; Tyrstrup 2014)
2.10.5 Samverkan är resurskrävande
Det tar tid att bygga upp och upprätthålla de relationer samt den förståelse och tillit som behövs för att uppnå fungerande samverkan på högre nivåer. Det behövs också engagemang och kompetens såväl som mötesplatser och nätverk som möjliggör kommunikation. Samverkan är med andra ord resurskrävande, och ju högre grad av samverkan man strävar efter, desto mer kostsamt och tidskrävande är det. Bristande ekonomiska resurser, hög personalomsättning och hög arbetsbelastning försvårarar därför samverkan avsevärt, visar forskning (Axelsson 2013; Danemark 1999; Nordström 2016).
2.11 Vad innebär det att vara delaktig?
I bestämmelserna om SIP står att planen ”om möjligt ska upprättas tillsammans med den enskilda”. Det vill säga den enskilde ska i någon mån vara delaktig i att upprätta en SIP. Vad innebär då delaktighet, och vad kan underlätta eller försvåra det?
Synen på den enskildes delaktighet i sin vård och omsorg har förändrats över tid och under de år som bestämmelser om SIP har funnits har utveckling gått mot att enskilda ska ha mer inflytande över sin vård och omsorg och vara delaktiga utifrån sina förutsättningar och preferenser. Ökad delaktighet har till exempel varit ett delmål i omställningen till God och nära vård (Vård- och omsorgsanalys 2025a).
Tidigare studier visar att delaktighet kan betyda olika saker i olika sammanhang. Det finns också flera modeller som definierar olika nivåer av delaktighet. I den här rapporten har vi utformat en enklare modell (figur 8) med tre nivåer av delaktighet, inspirerad av andra modeller, som grund för att diskutera vilken nivå av delaktighet som tillämpningen av SIP innebär. Vi tolkar förarbetena till SIP som att det ska vara en hög grad av delaktighet, där den enskilde har reellt inflytande över process och beslut. Samarbete mellan personal och enskilda är också kärnan i en personcentrerad vård. SIP ska därför göras i samarbete, den högre nivån av delaktighet. Information och konsultation är dock förutsättningar för samarbete.
Det finns flera kända hinder för att uppnå de högre nivåerna av delaktighet, präglade av samarbete och inflytande. En övergripande utmaning är vården och omsorgens organisering och styrning, som försvårar både samverkan och samordning med den enskildes behov i centrum. Se avsnitt 2.10.
Figur 8. Nivåer/grader av delaktighet.
Källa: (SKR 2023; Socialstyrelsen 2014).
3 Hur tillämpas SIP i kommuner och regioner?
I det här kapitlet undersöker vi hur bestämmelserna om SIP tillämpas i kommuner och regioner. Vi inleder med att undersöka vilket stöd som finns för tillämpningen i form av styrdokument, utvecklingsarbete, kunskapsstöd och samordnande funktioner. Därefter undersöker vi tillämpningen med fokus på några områden där det finns särskilda variationer och utmaningar. Slutligen undersöker vi hur andra bestämmelser om individuella planer påverkar tillämpningen. Kapitlet baseras på en kartläggning av styrdokument, intervjuer med personal, SIP-samordnare, forskare, företrädare för kommuner, regioner, SKR och Socialstyrelsen samt på enkätsvar från kommunerna.
Våra viktigaste resultat:
- Bestämmelserna ger stort tolkningsutrymme, vilket också var regerings avsikt.
- Tillämpningen har stora variationer och skiljer sig i flera fall från förarbetenas intentioner, till exempel kring när, i vilka situationer, i vilket syfte och vid vilka behov SIP ska göras.
- Trots en stor mängd styrdokument och stöd finns betydande otydlighet och oklarhet kring SIP. Styrdokument och kunskapsstöd upplevs sällan vara ett tillräckligt eller ändamålsenligt stöd och de åtföljs inte tillräckligt av löpande utbildning, dialog och samverkan.
- SIP-samordnare finns i de flesta regioner och i var tredje kommun och deras roll och funktion varierar. Det finns en samsyn att det finns flera fördelar med samordnande funktioner.
- Den stora mängden andra planer och bestämmelser bidrar till otydlighet, och i synnerhet samverkanslagens SIP har lett till utmaningar i tillämpningen.
3.1 Bestämmelserna är övergripande och ska förtydligas genom styrdokument
Bestämmelserna om SIP är övergripande formulerade och lämnar ett relativt stort utrymme för tolkning av hur de ska tillämpas i praktiken. Det var också regeringens avsikt. Regeringen avstod från att precisera SIP ytterligare i lag, och ansåg att huvudmännen själva skulle göra förtydliganden genom styrdokument, såsom rutiner och överenskommelser. Regeringen bedömde också att skriftliga lokala överenskommelser var det bästa instrumentet att få till stånd bra samverkansformer (prop. 2008/09:193).
Vi har därför undersökt utformningen av och innehållet i dessa styrdokument.
Det finns olika typer av styrdokument: överenskommelser, rutiner och riktlinjer. Dessutom finns verksamhetsnära stöd i form av till exempel mallar och checklistor.
3.1.1 Överenskommelser om samverkan
Kommuner och regioner är enligt SoL och HSL skyldiga att ingå samverkansöverenskommelser för tre målgrupper som ofta är i behov av samplanerade insatser från båda huvudmännen, nämligen personer med psykisk funktionsnedsättning, personer med skadligt bruk och beroende och barn och unga som vårdas utanför det egna hemmet (7 kap. 2 § SoL och 16 kap. 3 § HSL). Samordnad individuell planering kan vara en del i tillämpningen av dessa överenskommelser (Socialstyrelsen 2010). Vår rapport Att komma överens följde upp överenskommelser för personer med skadligt bruk och beroende, och visade att en majoritet av dessa överenskommelser beskrev att SIP skulle ske för målgruppen (Vård och omsorgsanalys 2017a).
3.1.2 Rutiner och riktlinjer
Riktlinjer och rutiner konkretiserar hur de övergripande målen i samverkansöverenskommelser ska omsättas i praktiken. De kan vara länsgemensamma, det vill säga omfatta alla kommuner och regionen i ett län, eller omfatta endast en eller några kommuner och en region. Riktlinjer är ofta riktade till verksamhetsledare och andra ansvariga inom organisationerna medan rutiner är än mer detaljerade och riktar sig främst till personal och kan inkludera specifika anvisningar för kallelser, dokumentation och tidsramar.
3.1.3 Mallar, checklistor och andra stöd
Utöver dessa styrdokument finns ofta lokala lathundar, handböcker, checklistor, mallar och andra metodstöd som ska stödja det praktiska arbetet och stödja efterlevnad av rutiner och riktlinjer (figur 9).
Figur 9. Olika typer av dokument styr arbetet med SIP.

3.2 En stor mängd styrdokument om SIP
Vi begärde in styrdokument från samtliga regioner och kommuner, och fick in totalt cirka 1 000 styrdokument, varav 115 dokument från regionerna, och 809 dokument från kommunerna. Det var både övergripande överenskommelser om samverkan, rutiner/riktlinjer, och verksamhetsnära stöd, lathundar och mallar. Merparten av dokumenten var rutiner/riktlinjer och verksamhetsnära mallar och stöd. De flesta överenskommelserna som vi har analyserat handlar om samverkan vid utskrivning eller generell samverkan, medan färre fokuserar direkt på SIP. Vi har kartlagt och analyserat samtliga styrdokument från regionerna och ett urval av dokumenten från kommunerna, sammanlagt 154 dokument. Se metodbilagan om hur vi gått tillväga.
3.2.1 Styrdokumenten varierar i omfattning och detaljnivå
Vi konstaterar att det finns en stor mängd styrdokument och stöd för SIP, och utformningen av dem varierar både i utformning, omfattning och detaljnivå. Vissa regioner och kommuner har delat ett stort antal styrdokument med oss, medan andra bara har delat något enstaka styrdokument, och somliga saknar helt aktuella riktlinjer och rutiner för SIP. Vissa dokument är omfattande och utförliga, medan andra är kortfattade och övergripande. Det gäller både för överenskommelser, rutiner och riktlinjer. Ett exempel är en 32-sidig överenskommelse från en region med tillhörande kommuner, som utförligt beskriver organisationen för samverkan och ansvarsområden för personer med samordningsbehov, att jämföra med en tre sidor lång överenskommelse från en annan region. Även riktlinjer och rutiner varierar i utformning. Vissa är omfattande och detaljerade, som 16-sidiga riktlinjer från en region, som beskriver SIP-processen steg för steg och hur den förhåller sig till andra planer, medan andra är betydligt kortare, och kan bestå av någon sida, som bara ger en översiktlig beskrivning av SIP.
3.2.2 Många och detaljerade riktlinjer om SIP vid utskrivning
Det är särskilt vanligt med detaljerade riktlinjer och rutiner som beskriver SIP vid utskrivning från sluten hälso- och sjukvård. Dessa är både mer processorienterade och detaljerade, och innehåller mer konkretiserade beskrivningar av ansvar, roller samt när, var och hur SIP ska göras för olika patientgrupper, med syfte att ge stöd i bedömningar av var och när SIP ska göras efter utskrivning. Liknande resultat visade vår uppföljning av samverkanslagen (Vård- och omsorgsanalys 2020). Framtagande av riktlinjer har varit en viktig del av utvecklingsarbetet kopplat till bestämmelserna om SIP vid utskrivning. Det har betydelse för hur SIP tillämpas, vilket vi återkommer till senar i det här kapitlet.
3.2.3 Dokumenten beskriver likartat syfte med SIP
Vi har undersökt vilket syfte med SIP som uttrycks. Vår kartläggning visar att SIP beskrivs på liknande sätt i de flesta dokument. Tre huvudsakliga syften framhålls:
- samordning av insatser för den enskilde
- samverkan mellan verksamheter
- ökad delaktighet för den enskilde.
I drygt var tionde dokument (18 av 154) saknas en tydlig beskrivning av syftet. När syftet inte framgår i överenskommelser berör de ofta SIP vid utskrivning.
Även om SIP beskrivs på liknande sätt i de flesta dokument förekommer variationer, och i flera dokument anges olika syften med SIP, ibland till och med inom dokument från samma huvudman. Till exempel betonar en riktlinje att syftet är att förtydliga ansvarsfördelning mellan huvudmännen, medan en annan rutin från samma region lyfter fram ökat inflytande och delaktighet som det primära syftet med SIP.
3.2.4 SIP beskrivs både som process, verktyg och möte
Det är vanligast att SIP beskrivs som en process, men det förekommer också att SIP beskrivs som ett verktyg, en rutin, ett arbetssätt och ibland som ett dokument eller ett möte.
3.2.5 De flesta dokument riktar sig inte till en specifik målgrupp
Vi har undersökt om styrdokumenten framhåller vissa åldrar- eller specifika patient- eller brukargrupper. Analysen visar att majoriteten av styrdokumenten är generellt utformade och riktar sig till alla åldrar. När åldersavgränsningar förekommer är de oftast inriktade på barn och unga.
Endast var tionde (19 av de 154) av de analyserade dokumenten nämner specifika patient- eller brukargrupper. Detta förekommer främst i överenskommelser samt riktlinjer och rutiner. I dessa fall omfattar dokumenten flera grupper, exempelvis personer med funktionsnedsättning, missbruk och beroende, psykisk ohälsa eller demens.
3.2.6 Ansvaret för att initiera SIP beskrivs vagt
Ansvaret för att initiera och kalla till SIP är ofta övergripande och relativt vagt beskriven i överenskommelser, riktlinjer och rutiner. Oftast beskrivs ansvaret som det står i bestämmelserna, det vill säga ”att både regioner och kommuner ska kalla till SIP om man ser ett behov”. I vissa fall förtydligas att den som identifierar behovet av en SIP också ska initiera SIP. I några styrdokument anges specifika aktörer som ansvariga för att kalla till SIP. Ett exempel är en region som beskriver att närsjukvården och den psykiatriska öppenvården ska ansvara för att kalla till SIP, även om kommunen ser behovet. Enligt dokumentet ska kommunen i så fall informera aktörerna som sedan tar över ansvaret.
I vissa dokument om SIP vid utskrivning, förtydligas att det är den regionala primärvården eller den fasta vårdkontakten som ska kalla till SIP, vilket också är reglerat i lagen om samverkan.
3.2.7 När och i vilka situationer SIP ska göras beskrivs sällan
Bestämmelserna i SoL och HSL slår fast att arbetet ”med planen ska påbörjas utan dröjsmål”. Vi kan konstatera att styrdokumenten sällan konkretiserar vad det innebär, utan de flesta hänvisar till lagtexten. Endast i några styrdokument beskrivs att det innebär att arbetet ska påbörjas inom ett par dagar.
Vi har också undersökt om styrdokumenten konkretiserar i vilka situationer eller vid vilka behov som SIP ska upprättas. Vår analys visar att det sällan beskrivs närmare när det gäller SIP enligt SoL och HSL, men är vanligare när det gäller SIP vid utskrivning. Majoriteten styrdokument refererar enbart till lagtexten. Ett fåtal dokument ger en mer detaljerad beskrivning av i vilka situationer SIP kan behövas. När sådana förekommer finns de oftast i riktlinjer och rutiner. Ett exempel på det är från en länsgemensam riktlinje, som anger att behov av att upprätta en SIP finns när ”insatserna behöver samordnas, personen har flera vårdkontakter och eventuellt andra myndighetskontakter och ansvarsfördelningen behöver klargöras. Vem ansvarar för vad?” (länsgemensam riktlinje)
3.2.8 Krav på insats innan SIP blir aktuellt i flera dokument
Styrdokumenten konkretiserar i låg grad i vilka situationer eller vid vilka behov som SIP ska upprättas, men däremot förekommer att de beskriver när SIP inte är aktuellt. Flera styrdokument innehåller till exempel krav på att det ska finnas en etablerad kontakt eller pågående insats för en person innan det blir aktuellt för en verksamhet att delta i SIP. I de flesta fall anger dokumenten att individen ska stödjas i att söka insatser eller vård, och efter att en ansökan gjorts kan en SIP bli aktuell. I 13 av de granskade styrdokumenten ingår ett sådant förtydligande.
Om det framkommer att den enskilde inte har pågående insatser som behöver samordnas, men det finns ett behov av insatser från socialtjänsten eller hälso-och sjukvården ska den enskilde stödjas och motiveras till att ansöka om insatser och/eller vård. Efter att den enskilde har ansökt om insatser och/eller vård kan SIP vara aktuellt.
(Exempel på hur krav på etablerad kontakt beskrivs i styrdokument för SIP)
I andra län har man gjort tvärtom och preciserar i stället att någon insats eller etablerad kontakt inte krävs för att SIP ska vara aktuell. Många framhåller att kallelsen i sig är en signal om att det finns behov av insatser, och att alla som kallas till SIP är skyldiga att delta oavsett om de har insatser, planerar att ha insatser eller inte har insatser för tillfället. Sådana skrivningar återfinns i 24 av de granskade dokumenten. Vi ger ett exempel från en region nedan.
Alla professioner inom hälso-och sjukvård och socialtjänsten som är kallade till SIP mötet är skyldiga att delta oavsett om de har insatser, planerar att ha insatser eller för tillfället inte har insatser. Kallelsen kan betyda att behov av insatser och/eller åtgärder finns.
(Exempel på hur krav på etablerad kontakt beskrivs i styrdokument för SIP från länsgemensam rutin)
I de flesta styrdokument nämns inte den frågan alls. Våra intervjuer visar att det är en fråga som är omdebatterad i verksamheterna, och som påverkar tillämpningen. Vi återkommer till det senare i kapitlet.
3.2.9 Överenskommelser om skolan som likvärdig part i elva regioner
Skolan och förskolan har inte en lagstiftad skyldighet att kalla till SIP, men flera län har överenskommit om att skolan ska vara en likvärdig part, med samma ansvar att initiera en SIP som hälso- och sjukvården eller socialtjänsten. Elva regioner i vår granskning har reglerat det i styrdokument. Där har både skola och förskola också skyldighet att kalla till SIP när behov identifieras. Vi återkommer till skolans medverkan i SIP i kapitel 4.9.
3.2.10 Privata aktörer nämns sällan i styrdokumenten
Enligt bestämmelserna i SoL och HSL omfattar skyldigheten att även privata vårdgivare eller andra enskilda aktörer som regioner och kommuner har slutit avtal med (se 4 kap. 3 § SoL och 15 kap. 1 § HSL). Det är regioners och kommuners skyldighet att försäkra sig om att individuella planer upprättas även för patienter och klienter som får vård och behandling från dessa aktörer. ”Det bör kunna ske genom de avtal som träffas med enskilda aktörer”, menade regeringen 2008 (prop. 2008/98:193, s. 23). Vi har inte granskat sådana eventuella avtal. Däremot visar vår kartläggning att privata aktörer sällan nämns i andra styrdokument. Vissa styrdokument förtydligar att det är viktigt att samverkan inkluderar aktörer i såväl offentlig som privat regi. Sådana tydliggöranden är dock ovanliga.
3.3 Olika syn på styrdokumentens nytta men de ger sällan tillräckligt stöd
Vi har undersökt hur personal och verksamheter upplever styrdokumentens praktiska nytta i tillämpningen. Uppfattningarna och erfarenheterna varierar mellan kommuner och regioner. På flera håll upplever man att gemensamma riktlinjer och överenskommelser är en bra grund, men många framhåller också att de inte ger ett tillräckligt och ändamålsenligt stöd. Det kan skapa problem både när riktlinjerna är för vaga och övergripande och när de är för omfattande och styrande.
På vissa håll där styrdokumenten är få eller helt saknas, upplever man att det leder till mycket stora variationer i genomförandet och kvalitet på SIP. På andra håll där styrdokument finns är de inte alltid kända eller förankrade i verksamheterna. Det kan bero på att styrdokumenten ofta är riktade till verksamheternas ledningsnivåer snarare än till personalen, men kan också ha andra orsaker. Även där styrdokument är kända och riktade till verksamheterna upplevs de ofta vara svåra att efterleva på ett bra sätt, i synnerhet om de är många, omfattande och alltför styrande. Det kan leda till att arbetet med SIP blir alltför standardiserat och flexibiliteten för liten, vilket i sig kan leda till problem i tillämpningen, menar många. Alltför detaljerade stöd kan också skapa en oro för och upplevelse av att göra fel. Det kan göra att man inte använder stöden, eller att man inte gör SIP överhuvudtaget. Det speglas av följande citat:
”Vi har satt höga ambitionsnivåer som är svåra att leva upp till och det skapar friktion. Vi har väldigt detaljerade riktlinjer och rutiner som ställer jättehöga krav och då blir allt nästan ett misslyckande. Det går nästan inte att göra rätt. Jag är lite team ”ta bort detta”, vi har ju lag i grunden. Men då finns risk att det blir en otrolig flora.”
(representant kommunalförbund)
”Det finns en inneboende konflikt i detta. På ett sätt behöver man ha strukturer, överenskommelser och mallar för samverkan. Men samtidigt behöver man vara flexibel från fall till fall. Från styrande nivå tror man att styrdokument och mallar räcker. Vi har minskat på det individuella manöverutrymmet. Men man behöver kanske trycka mer på flexibiliteten och främja ett professionellt ansvarstagande.”
(representant storstadskommun)
Även forskning visar att ju mer omfattande och detaljerade styrdokument är, desto mindre sannolikt är det att de används som stöd i verksamheten (Brunsson 1982; Tyrstrup 2012).
3.4 Utvecklingsarbete kring SIP med hjälp av statliga satsningar och SKR
Sedan bestämmelserna om SIP infördes har det pågått ett utvecklings- och implementeringsarbete i kommuner och regioner, bland annat med hjälp av statliga satsningar. Till exempel har satsningar skett bland annat inom ramen för PRIO- överenskommelserna mellan regeringen och SKR, med fokus på psykisk hälsa. SKR har också drivit flera andra projekt för att ge praktiskt stöd i arbetet med SIP, bland annat satsningen Uppdrag psykisk hälsa.
Mellan 2019 och 2024 träffade regeringen överenskommelser med SKR inom omställningen mot en god och nära vård, där SIP ses som en nyckelfaktor för en sammanhållen vård. För att uppnå det behöver huvudmännen skapa en ändamålsenlig organisation, adekvata verksamhetsstöd och tillräckliga ekonomiska resurser för att samverkan ska fungera, konstaterade vi i vår rapport Omtag för omställning (Vård- och omsorgsanalys 2025a).
Genom åren har SKR också tagit fram ett omfattande stödmaterial om SIP som spridits vid konferenser, nätverk, möten samt via webbplatsen för Uppdrag psykisk hälsa. Där finns till exempel handböcker, filmer, webbutbildningar och ”SIP mötescirkeln” som ger stöd vid SIP-möten, som enligt SKR har spridits i över 65 000 tryckta exemplar sedan 2016 (Lindström & Axelsson 2024). SKR har också erbjudit utbildning samt kunskaps- och erfarenhetsutbyte om SIP bland annat via digitala arenor, bland annat genom att samordna ett nätverk för ”SIP-samordnare”. Under 2025 har SKR prioriterat ned och avslutat det aktiva arbetet med SIP och med att samordna nätverket för SIP-samordnare. Dock kommer det material som finns på SKR:s web samt Uppdrag psykisk hälsa web finnas kvar.
3.5 SIP-samordnare i de flesta regioner och var tredje kommun
För att stödja arbetet med SIP har många regioner och kommuner inrättat specifika SIP-samordnare. Även andra yrkesgrupper kan ha en samordnande roll för SIP, visar vår studie, till exempel familjebehandlare, vårdplaneringsansvarig sjuksköterska, biståndshandläggare och fast vårdkontakt, som enligt samverkanslagen har en koordinerande funktion i sitt uppdrag. Det finns en samsyn att det finns flera fördelar med dessa funktioner. De kan underlätta både SIP och främja samverkan, delaktighet och samordning med den enskildes behov i centrum. Vi har därför undersökt tillgången till dessa funktioner i regioner och kommuner, och hur deras uppdrag utformas. Vi återkommer till dessa funktioner i kapitel 8.
Våra enkäter visar att samordnare finns i varierande utsträckning i verksamheterna, men något oftare i regionerna. Över två tredjedelar av regionerna hade tillgång till SIP-samordnare, koordinator eller annan form av stöd i vårdpersonalens arbete med SIP. Det är något vanligare med SIP-samordnare vid SIP för vuxna: 9 av 10 regioner (92 procent) svarar att de har tillgång till en sådan funktion när det gäller SIP för vuxna och 7 av 10 regioner har tillgång till en sådan när det gäller äldre och barn och unga (75 respektive 69 procent).
Tillgången till samordnande funktioner i kommuner är lägre, och var tredje kommun (35 procent) hade tillgång till SIP-samordnare eller annan samordnande funktion som ger personalen stöd vid SIP.
3.5.1 SIP-samordnarnas roll och funktion varierar
SIP-samordnarnas roll och funktion varierar, visar vår undersökning. Rollen kan vara enbart övergripande och strategisk, eller mer verksamhetsnära och operativ, eller både strategisk och operativ. SIP-samordnarna kan till exempel ge stöd och organisera gemensamma utbildningsinsatser och dialoger och fungera som länken mellan ledningen, verksamheter eller mellan huvudmännen. De kan också delta i enskilda SIP och vara en del av processen som en samordnande part. De kan då ansvara för att förbereda SIP, kalla och involvera alla parter, vara mötesledare, och dokumentera och upprätta planen. En SIP-samordnare kan också vara kontaktperson för enskilda och närstående och samarbeta med dem i arbetet med SIP.
3.5.2 SIP-samordnare i regionerna deltar något oftare i möten
SIP-samordnarna deltar i varierande grad i SIP-möten, och det sker något oftare i regionerna. Ungefär hälften av regionerna svarar att en samordnare deltar i hälften eller mer än hälften av alla fall, jämfört med omkring var femte kommun. SIP-samordnarnas deltagande varierar också något mellan olika åldersgrupper, och det är något vanligare att samordnare deltar i SIP för äldre, både i regioner och kommuner (figur 10). På flera håll deltar SIP-samordnare främst i mer komplexa situationer, och där det finns friktioner eller tidigare försök med SIP har misslyckats.
Figur 10. Hur ofta deltar en SIP-samordnare eller liknande vid SIP i kommun och region, för barn och unga, vuxna och äldre?

Källa: Enkät till kommunerna och regionerna.
Antal svar: 177–183 kommuner och 12 regioner.
3.6 Länsgemensamma samordnande funktioner ger stöd vid SIP i drygt hälften av kommunerna
Vi har också undersökt tillgången till länsgemensamma samordnande funktioner och organisationer som ger både kommuner och regioner stöd vid SIP. Mer än hälften av kommunerna (64 procent) uppger att de har tillgång till sådant stöd. Det kan vara ett kommunalförbund, regionala samverkansstrukturer (RSS), nätverk för vårdsamverkan, forsknings- och utvecklingsverksamhet (FOU) eller länsspecifika organisatoriska funktioner. De kan ha ett uppdrag för specifika målgrupper som barn och unga, eller ha ett bredare uppdrag för fler målgrupper. De upplevs viktiga i tillämpningen eftersom de både kan ge mer övergripande stöd i samverkan, men också konkret stöd och utbildningar om SIP. De verkar också som gemensamma samtalsarenor, där man kan diskutera, få ökad kunskap om varandras verksamheter samt om SIP. Vi återkommer till detta i kapitel 8.
Var fjärde kommun (24 procent) svarar att de inte har tillgång till sådana stöd. De beskriver att de är hänvisade till andra länsgemensamma ytor, styr- och stöddokument eller gemensamma it-system. De ger sällan ett tillräckligt stöd i tillämpningen SIP, anser kommunerna.
3.7 Stöd i verksamheterna tidskrävande och ofta en punktinsats
Vi har undersökt om personalen och verksamheterna sammantaget upplever att de har fått det stöd och den utbildning de behöver om SIP. Personal och chefer i verksamheterna som tagit del av det av det utbildningsmaterial som finns om SIP, t.ex. filmer, stöd och annat material som SKR tagit fram, upplever det som användbart, hjälpsamt och bra. Men stödet används också i varierande grad, visar vår studie. Precis som när det gäller styrdokumentens användning beror det i hög grad på att man upplever att checklistor, rutiner och mallar ofta blir för detaljerade, styrande och tidskrävande och därför svåra att arbeta i. Det kan också innebära att mycket fokus läggs på att tolka och förhålla sig till stöddokumenten, snarare än att utgå från bedömningar och anpassningar utifrån den enskildes behov, menar många.
Både personal och forskare menar att stöd i högre grad behöver åtföljas av utbildning, dialog och diskussioner i verksamheterna för att de ska bli användbara, liksom för att kunskapen och förståelsen om SIP i den egna verksamheten ska öka. Det finns till exempel flera moment i SIP-processen som kräver kompetens som inte enkelt går att tillägna sig genom filmer och stödmaterial. Till exempel kompetens i att involvera enskilda, att leda möten och att dokumentera på ett bra sätt. För flera av dessa moment behövs övning, löpande utbildning och praktisk kunskap.
Utbildningar och kompetensutveckling har skett i varierande och överlag i låg grad i verksamheterna, visar våra intervjuer. Utbildningar har ofta skett som tillfälliga punktinsatser, till exempel genom att personalen får se en kort film om SIP, som inte följs upp med diskussioner eller fördjupning. I synnerhet vid hög personalomsättningen kan det göra det svårt att upprätthålla den kontinuitet i kunskap, kompetens och erfarenheter kring SIP och samverkan som behövs, påpekar många. Det har bidragit till att både kunskapen och kompetensen om SIP och samverkan upplevs begränsad på många håll. Det finns en samsyn om att det finns behov av löpande, gemensamma och kontinuerliga utbildningar, stöd, workshoppar och dialoger om SIP, där båda huvudmännen deltar för att ge tillräckligt stöd och kompetens kring SIP.
3.7.1 Nätverk för SIP-samordnare ett stöd i kunskapsspridning
De flesta SIP-samordnare som deltagit i de nätverk av SIP-samordnare som anordnades av SKR upplever att nätverket har gett bra stöd i kunskapsspridning och erfarenhetsutbyte mellan regioner och kommuner. Nätverket har nu upphört. Så här säger en SIP-samordnare som deltagit:
”Nationella nätverket för SIP-samordnare har varit bra. Man ser vad andra har lyckats med. Nätverksträffar är en billig och enkel metod, med onlineträffar. Det gör att de som jobbar ned SIP inte känner sig ensamma.”
(SIP-samordnare)
3.8 Tolkning och tillämpning av SIP varierar
Vår studie visar att trots den stora mängden styrdokument, riktlinjer, utbildningsmaterial och stöd upplevs kunskapen och kompetensen om SIP vara begränsad på många håll, och det finns stor upplevd otydlighet kring SIP:s syfte och användning. Det bidrar till variationer i tolkningar och tillämpningen av SIP. I det här avsnittet beskriver vi hur det kan ta sig uttryck. Vi fokuserar på några områden där vi ser att tillämpningen i särskilt hög grad varierar, har utmaningar och ibland avviker från bestämmelsernas intentioner.
Dessa citat speglar det många upplever:
”Vad är intention och syfte med SIP? Det är otydligt. Om går man in och läser är det tydligt, men när man kommer till verkstad är det litet luddigare, det kan bli snurrigt.”
(enhetschef, kommun, barn och unga)
”Alla tycker att SIP är bra men det används fel. Alla har olika definitioner av SIP, pratar vi ens om samma sak?”
(koordinator region)
3.8.1 Olika tolkning av ”behov av SIP” och vad som ska samordnas
Ett område där vi ser att tillämpningen både varierar och leder till utmaningar rör i vilka situationer och vid vilka förutsättningar och behov en SIP ska upprättas.
Enligt bestämmelserna ska SIP initieras när den enskilde har behov av insatser både från hälso- och sjukvården och från socialtjänsten, för att den enskilde ska få sina behov tillgodosedda (prop. 2008/09 :193, s. 30). Det finns oklarheter i verksamheterna om vad det innebär och det finns skilda uppfattningar om i vilka situationer och vid vilka behov SIP ska upprättas, och vad SIP ska samordna: Är det behoven, insatserna, mötet eller planen som ska samordnas? Det leder ibland till oenigheter, friktioner och variationer i tillämpningen. Det leder också till tolkningar som avviker från förarbetenas intentioner. Till exempel har många verksamheter krav på att det inte bara ska finnas ett behov av insatser, utan även krav på att en pågående insats eller etablerad kontakt ska finnas för att SIP ska vara aktuellt. Se också avsnitt 3.2.8. Både vår analys av styrdokument, intervjuer och enkätsvar visar att frågan är aktuell i verksamheterna, och det finns olika perspektiv på frågan.
3.8.2 Var femte kommun har krav på pågående insats innan SIP
Det är relativt vanligt med krav på att den enskilde ska ha en etablerad kontakt eller pågående insats i den verksamhet som kallas till SIP för att verksamheten ska delta i SIP. Vår enkät till kommunerna visar att nästan var femte kommun (18 procent) anger att det finns sådana krav, och mer än hälften av kommunerna (56 procent) upplever att regionen har krav på en etablerad kontakt/pågående insats för att delta i SIP (figur 11). Majoriteten kommuner (77 procent) anger dock att de inte har sådana krav.
Figur 11. Andel kommuner och regioner som har krav på att den enskilda ska ha en etablerad kontakt eller pågående insats i den verksamhet som kallas till SIP för att verksamheten ska delta i SIP.
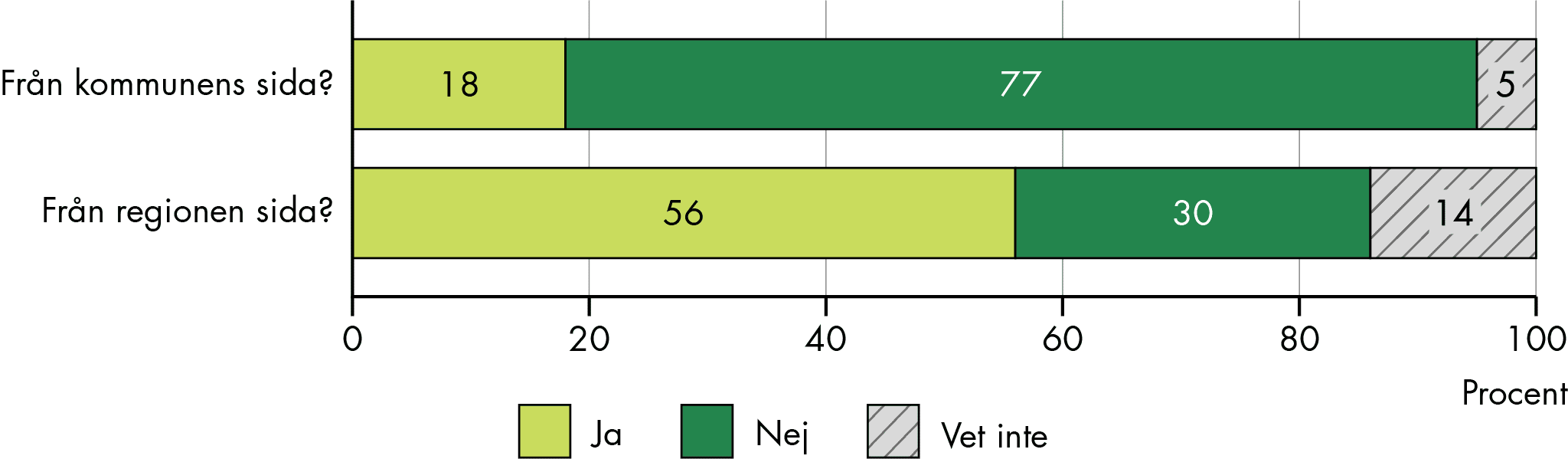
Källa: Enkät till kommunerna.
Antal svar: 210.
Våra intervjuer och enkäter visar att kraven kan vara både formella och finnas reglerade i styrdokument, eller baseras på informell praxis. Kraven kan också variera inom kommuner och regioner, så att en verksamhet har sådana krav, men inte andra verksamheter inom samma huvudman.
3.8.3 Hälften av kommunerna informerar den enskilde om ansökan om insats men somliga gör ingenting
Vi har undersökt vad en verksamhet med krav på en pågående insats gör, om de får en kallelse till SIP för en person som saknar en etablerad kontakt eller pågående insats. Agerandet varierar både mellan och inom kommunerna. Det vanligaste är att man informerar den enskilde om ansökan om insatser. Drygt häften (54 procent) av kommunerna svarar det. De flesta hjälper också den enskilde att söka en insats eller hänvisar till en annan verksamhet, till exempel en mottagningsenhet, som kan delta på SIP i stället. Det svarar var tredje kommun (31–34 procent). Somliga svarar att de går på SIP-mötet ändå om det finns ett behov eller den enskilde önskar det, men ofta endast för att informera om insatser. Men flera kommuner svarar att de gör ingenting annat än tackar nej om de får en kallelse till SIP för en person som saknar en kontakt eller pågående insats hos dem.
3.8.4 Både för- och nackdelar med krav på pågående insats innan SIP
Våra intervjuer visar att personal i kommuner och regioner ser flera skäl med att ha krav på att en pågående insats/kontakt för att verksamheten ska kalla till eller delta i SIP. Vanliga för- och nackdelar är:
För krav på insatser innan SIP
Oklart vad som ska samordnas om insats inte finns
Ett argument för krav på insatser är att det är oklart vad som ska samordnas, och vad man ska samarbeta om, om en pågående insats saknas. Det kan också vara oklart vad en kallad verksamhet förväntas bidra med, liksom vad nyttan är för den enskilde, om en tidigare kontakt eller insats saknas. Samtidigt kan det vara just det som behöver redas ut genom en SIP, påpekar andra.
SIP utan insats kan kringgå köer, bedömningar och prioriteringar
Ett annat argument är att utan krav på att insats innan SIP finns risk för att SIP används för att få förtur till insatser och kringgå köer och prioriteringar. Att ”sippa in verksamheter” är ett begrepp som frekvent används både på region- och kommunsidan för att beskriva när man upplever att SIP används för att kräva att verksamheter deltar, som inte har en insats för den aktuella personen. I synnerhet beskriver specialiserad psykiatrisk vård för unga (BUP) i flera regioner att de ”sippas in” av både socialtjänsten och skolan, genom att kallas till SIP för personer de inte har någon insats för. De upplever att SIP på så sätt används för att tvinga dem att delta i SIP, och för att ”beställa” insatser under SIP. Det riskerar att kringgå köer och prioriteringar, påpekar flera personer. Även socialtjänsten på flera håll framhåller att de behöver ha haft kontakt med den enskilde innan SIP, för att göra egna bedömningar av behovet av insatser innan man deltar i SIP, både för att följa rådande regler, prioritera rätt möten och för att vara förberedd inför mötet.
SIP utan tidigare kontakt inte alltid bra för den enskilde
Ett annat argument är att utan en insats eller tidigare kontakt med den enskilde, kan kännedomen om den enskilde och hens behov vara bristfällig. Det bidra till att mycket tid på SIP-mötet går åt till att informera varandra, förstå patientens behov, vilka insatser som kan vara aktuella och vem som ska göra vad. Det gör att SIP-mötet inte blir bra varken för den enskilde och för verksamheterna. Det innebär också att SIP i högre grad blir ett verksamhetsmöte och inte den enskildes möte, menar många. Det kan därför vara bättre för både den enskilde och verksamheterna med andra typer av möten i stället för SIP, där man kan hjälpa den enskilde att söka insatser först, till exempel genom att träffa en mottagningsenhet som kan berätta om vilka insatser som finns. Andra betonar att om SIP i högre grad föregicks av kontakt och förarbeten, där både den enskilde och verksamheterna deltar, skulle man både kunna få kännedom om den enskildes behov och önskemål, och tillfälle att diskutera den enskildes behov av insatser med varandra.
”Att komma till SIP som ett ”blankt blad” kan bli onödigt både ur resursperspektiv och ur tillitsperspektiv för den enskilde.”
(kommunenkät)
Mot krav på insatser innan SIP
Syftet med SIP är att den enskilde ska få sina behov tillgodosedda
Många framhåller att syftet med SIP är att den enskilde ska få sina behov tillgodosedda, oavsedd om de har en tidigare insats eller inte. Det innebär att SIP bör kunna användas både för att identifiera och påtala behov såväl initiera insatser för dem som har ett behov. Man pekar också på att det enligt förarbetena ska räcka med att en av huvudmännen ser ett behov av SIP, för att den andra huvudmannen ska ha skyldighet att delta. Många menar att krav på insatser innan SIP därför inte är förenligt med SIP:s syfte.
”Jag tänker att det är just så SIP ska fungera, att man kallas till SIP även om det inte finns ett pågående vårdåtagande. Att man kräver att den andra parten prioriterar detta.”
(SIP-samordnare)
Krav på insatser gör att kallade verksamheter inte kommer
Avsaknad av insatser är ett vanligt skäl till att kallade verksamheter inte kommer på SIP när de kallas, ibland utan att meddela orsaken vare sig till den enskilde eller till kallande verksamheter (se kapitel 5). Det orsakar både frustration, resursslöseri samt sämre kvalitet och nytta av SIP.
”Det är svårt att få vissa aktörer att komma. De säger att de inte har några aktiva eller pågående insatser. Men om de inte kommer blir själva planen fattig.”
(Representant kommun)
Stort ansvar återförs på den enskilde att själv söka och få rätt insatser
En nackdel för den enskilda är att kraven kan innebära att ett stort ansvar återförs på hen att själv söka och få rätt insatser. Det kan vara svårt, i synnerhet för personer som har stora behov av samordning och bristande förmåga att själva samordna insatserna. Det är just därför SIP behövs, påpekar många.
Långa köer till insatser kan dessutom innebära att det tar långt tid innan en SIP kan göras om en insats krävs innan SIP. Det kan ytterligare göra att samordningen försenas och att den enskilde inte får rätt insatser i tid. Våra intervjuer visar att verksamheter kan vara snabba på att avskriva personer, så att pågående insatser saknas, till exempel en person med en beroendesjukdom som inte dyker upp på ett bestämt möte. Det förekommer också att placerade barn och unga avskrivs i hemregionen innan den nya blivit involverad, eller att socialtjänsten släpper ansvaret för samordningen när barnet är placerat, om det saknas pågående socialtjänstinsatser i hemkommunen. Det kan få till följd och att ingen ser som sitt ansvar att initiera och delta i SIP.
”Det innebär att en person med samsjuklighet som har ”straffat ut sig” från vården, genom att inte passa tider och medicinera till exempel, inte kan få en SIP på grund av att de inte har något pågående ärende.”
(koordinator beroendeenhet)
3.8.5 Krav på lång framförhållning i flera län
Ett annat område där tolkningar skiljer sig åt och till viss del avviker från förarbetens intentioner rör när i tid SIP ska upprättas. Enligt bestämmelserna ska arbetet med planen ”påbörjas utan dröjsmål”. Enligt förarbetena ska det i normalfallet innebära inom några dagar från det att ett behov har identifierats, men ibland kan en omedelbar planeringsinsats vara nödvändig (prop. 2008/09:193, s. 30 och 31).
Våra intervjuer visar att verksamheter i flera regioner och kommuner har krav på upp till fyra veckors framförhållning innan ett SIP-möte kan bokas in, arbete kan påbörjas eller att man har skyldighet att delta. Det innebär att man inte ”får” kalla andra till ett möte tidigare än så, och att man kan tacka nej om man kallas med kortare varsel. Ibland är det oklart var den praxisen kommer ifrån. Styrdokumenten anger sällan när i tid SIP ska ske, utan hänvisar till bestämmelserna (se avsnitt 3.2.7).
”SIP ska ske skyndsamt, men det finns krav i verksamheter på att man ska kalla minst 3 veckor innan, för att ha framförhållning, annars hinner man inte förbereda och man är fullbokad. Vi vet inte var det kommer från.”
(handläggare kommun)
Den långa framförhållningen har flera praktiska orsaker. Det beror framför allt på hårt ansträngda verksamheter med svårigheter att hitta och frigöra tid för SIP. Lång framförhållning möjliggör att man över huvud taget kan komma på ett SIP-möte, menar många. Det kan också behövas tid för att förberedelser ska hinnas med, så att själva SIP-mötet blir bra.
Men lång tid innan arbetet med SIP påbörjas kan medföra negativa konsekvenser för den enskilde. Att skyndsamt inleda samordning av insatser kan vara viktigt för att kunna fånga upp personer i tid, till exempel vid utskrivning efter en behandling eller slutenvårdsinsats, men också om nya behov har uppkommit som behöver hanteras samordnat och skyndsamt. Tidsgränser på flera veckor kan då innebära att rätt insatser uteblir eller inte samordnas i tid. I andra situationer kan SIP vänta längre, påpekar många. Det gäller därför att kunna göra välavvägda bedömningar för när i tid SIP ska genomföras, som baserat på den enskildes behov och situation. Andra menar att det finns behov att från nationell nivå tydliggöra hur långt efter ett uppmärksammat behov och en kallelse till SIP som SIP ska genomföras.
3.9 Stor mängd planer ger begreppsförvirring
Ett skäl till de stora variationerna i tolkningar och tillämpningen är att det finns en betydande begreppsförvirring och otydlighet kring SIP:s roll i förhållande till andra planeringsverktyg, planer och begrepp.
I kapitel 2 beskriver vi att det finns många andra lagreglerade planer som både liknar och skiljer sig från SIP. Det finns också många olika verksamhetsspecifika planer som inte är lagreglerade. Enligt våra intervjuer kan det innebära att kommuner och regioner har över 40 olika planeringsverktyg, både lagstadgade och andra verktyg, där SIP blir ett av många begrepp.
I olika bestämmelser används också olika formuleringar för att hänvisa till samordnad planering, vilket skapar otydlighet och förvirring om vad SIP egentligen är och hur SIP skiljer sig från andra planer. Är SIP samma sak som vårdplan, individuell plan, samordnad individuell plan och samordnad individuell planering? Man frågar sig också vilken plan som ska användas i en specifik situation, om någon plan har företräde och om andra planer än SIP används – kan man då välja att inte använda SIP? I förarbetena till bestämmelserna om SIP konstaterade regeringen att det redan fanns annan lagstiftning om individuella planer, och man menade att om ”det redan finns en plan enligt någon annan bestämmelse eller på frivillig grund, är det tillräckligt, så länge samtliga föreskrivna krav är uppfyllda” (prop. 2008/09:193, s.19 och 26). I praktiken är det otydligt för verksamheterna och svårt att tillämpa.
Det bidrar sammantaget till en osäkerhet om när SIP och när andra möten och planer ska genomföras, och till att möten och planeringar genomförs, som till både form och innehåller liknar SIP, men kallas för något annat, och vice versa. Möten kallas för SIP trots att föreskrivna krav för SIP inte är uppfyllda, till exempel att den enskilde inte deltar eller att enbart en huvudman deltar. Denna förvirring och otydlighet har flera tidigare utredningar visat på (Lindström & Axelsson 2024; SOU 2020:19; Vård- och omsorgsanalys 2020). Så här beskriver många detta:
”Planerna lever sitt eget liv och fylls med olika innehåll”
(SIP-samordnare)”Olika SIP:ar och vårdplaner – det är en förvirring kring begreppen. Jag känner att jag inte har koll på alla planer”
(Fast vårdkontakt)”Patientkontrakt har tidigare varit på tapeten, vilket orsakat viss förvirring för oss som jobbar med SIP och tror på det konceptet. Nu pratar man i stället om Sammanhållen planering från Inera och 1177. Är det SIP de menar? Kanske är det så att SIP:en inte flyger riktigt, när konkurrerande planer lanseras.”
(SIP-samordnare)
3.10 Samverkanslagens bestämmelser om SIP bidrar till ökad otydlighet och oklarhet
De senaste åren har också fler planer som avser individuell eller samordnad planering införts, till exempel genom samverkanslagen 2018 och ”dokumenterad överenskommelse” (tidigare kallad patientkontrakt). Den begreppsförvirring som finns tycks ha förstärkts av de nya bestämmelserna och bidragit till att otydligheten ökat ytterligare. Det har även flera tidigare utredningar visat på (Lindström & Axelsson 2024; SOU 2020:19; Vård- och omsorgsanalys 2020).
Det finns i synnerhet begreppsförvirring om SIP i förhållande till samverkanslagens bestämmelser om SIP som infördes 2018. I de olika lagarnas bestämmelser används olika formuleringar för att hänvisa till samordnad planering, och det finns flera skillnader mellan bestämmelserna (se kapitel 2). Det bidrar till att det upplevs finnas två skilda SIP.
Begreppen ”2018 SIP” och ”Slutenvårds-SIP” (SIP vid utskrivning) och ”2010 SIP”, ”Öppenvårds-SIP” (SoL och HSL SIP) används frekvent i verksamheterna för att skilja på och hänvisa till de olika bestämmelserna. Det finns otydlighet, skilda uppfattningar om och varierande tillämpning av när, var och hur ”de olika SIP:arna” ska göras. Så här beskriver flera personer detta:
”Det finns ett missförstånd om SIP 2010 och SIP 2018. Det blir olika saker fastän det är samma. Vi behöver hjälpas åt att förtydliga och fylla på med kunskap hos alla som ska använda SIP.”
(SIP-samordnare)
”De olika SIP:arna, de påverkar inte hur vi gör det, men läkarna, de har inte koll på olika planeringar. Det är begreppsförvirring för många som är lite längre ifrån.”
(skötare psykiatri)
”Jag skulle helst vilja ta bort begreppet ”SIP 2018” som florerar, för det är det som ställer till det enligt min uppfattning. Det blir en förvirring som stör de SIP:ar som det finns behov av, utanför utskrivningsprocessen.”
(SIP-samordnare)
I betänkandet SOU 2020:19 föreslog utredningen att bestämmelsen om SIP i SoL och HSL skulle harmoniseras med bestämmelserna i samverkanslagen. Vår studie visar att det finns olika uppfattningar om hur frågan ska hanteras. Vissa efterfrågar tydliggöranden och mer kunskap om bestämmelserna, och andra menar att bestämmelserna om SIP i samverkanslagen borde justeras eller tas bort helt.
Det finns också oklarheter om hur vårdplanering förhåller sig till ”de olika SIP:arna” som ytterligare bidrar till förvirringen. Man frågar sig vad skillnaden egentligen är mellan en SIP vid utskrivning och en vårdplanering, det vill säga en planering mellan verksamheter, där patienten i varierande grad är delaktig. Ibland kallas och registreras vårdplaneringar och andra former av verksamhetsplaneringar också för SIP. Detta påverkar i stort hur SIP tillämpas och används. Vi undersöker detta närmare i kommande avsnitt.
3.10.1 Samverkanslagen har starka styrmedel som gett genomslag och påverkat vad SIP uppfattas vara och hur SIP används
Det finns flera skillnader mellan bestämmelserna om SIP i SoL och HSL och samverkanlagens (se kapitel 2). En övergripande skillnad är att 2018 års lagstiftning är mer detaljerad, och är kopplat till fler styrmedel jämfört med Sol och HSL SIP, både ekonomiska incitament, riktlinjer och mjukare styrmedel i form av utbildningar och utveckling av it-stöd, se nedan. Det upplevs ha bidragit till att lagen fått stort genomslag som lett till snabbare utskrivningar. Det har också ökat fokus på SIP vid utskrivning, visar vår studie. Tidigare studier har visat på att antalet SIP ökat efter införandet av samverkanslagen (SOU 2020:19, Lindström & Axelsson 2024). Lagen har också haft påverkan på vad SIP uppfattas vara och hur SIP används i stort, visar våra intervjuer. Det har bidragit till att SIP har kommit att likställas med samverkanslagens bestämmelser om SIP i vissa fall, vilket trängt undan SIP enligt SoL och HSL.
- Ekonomiska incitament: kallelse till SIP för betalningsskyldighet
Enligt bestämmelserna i samverkanslagen ska en kallelse till SIP skickas inom tre dagar, för att kommunens betalningsskyldighet ska träda in. Det ger starka incitament för regionen att kalla till SIP, och upplevs ha bidragit till att öka mängden SIP vid utskrivning. - Gemensamma riktlinjer om samverkan ska tas fram (HSL 4 kap. 4 §)
Samverkanslagen föreskriver att regioner och kommuner ska utarbeta gemensamma riktlinjer till vårdgivare och socialtjänst om samverkan (4 kap. 4 §). Det kan jämföras med bestämmelserna om SIP i SoL och HSL, som anger att regioner och kommuner ska ingå de mer övergripande överenskommelserna om samarbete för vissa patientgrupper (16 kap. 3 § HSL). Det har resulterat i en stor mängd styrdokument och stöd, som är relativt detaljerade (se avsnitt 3.2.2). Vi ser indikationer på att dessa stöd å ena sidan bidragit till stort genomslag för SIP vid utskrivning men å andra sidan upplevs hämma flexibilitet och bedömningsutrymme. De upplevs inte heller ge tillräckligt stöd för att reda ut oklarheter om SIP, eller stärka samverkan, visar våra intervjuer. Denna tendens visade även vår rapport Laga efter läge (Vård- och omsorgsanalys 2020). - It-system har utvecklats för att möta kraven i lagen
Digitala lösningar och it-system har utvecklats och anpassats för att möta kraven i lagen. Det har bidragit till en digitalisering av både utskrivningsprocessen, informationsöverföringen och samverkan, visade rapporten Laga efter läge (Vård- och omsorgsanalys 2020). Utvecklingen av it-system anpassade för samverkan vid utskrivning har också haft stor påverkan på hur SIP används och uppfattas vara. - Utbildningsinsatser
Kommuner och regioner har också genomfört många stöd- och utbildningsinsatser kopplat till SIP vid utskrivning, bland annat i SKR:s regi. Det har inneburit att kunskapen om SIP vid utskrivning har ökat, och att det har blivit stort fokus på SIP i dessa situationer. Men det har också påverkat vad SIP uppfattas vara och uppfattningar om att SIP ska användas enbart vid utskrivning.
3.10.2 Samverkanslagens har lett till bieffekter och utmaningar som påverkar SIP i stort
Vår studie indikerar att tillämpningen av SIP vid utskrivning har utmaningar och att det stora genomslaget har bieffekter som påverkar samordningen och SIP i stort. Vi ser att samverkanslagens bestämmelser medfört ett fokusskifte på flera håll, från ”2010 SIP” till ”2018 SIP”. På flera håll upplever man att lagen på så sätt lett till undanträngning av syftet med bestämmelserna från 2010: involvering av den enskilde och långsiktig samordning av insatser. Samverkanslagens bestämmelser upplevs också ha bidragit till ökat fokus på gränsdragningar kring ansvar och vem som gör vad, med följd att vissa har backat från ansvaret. Två personer uttrycker det så här:
”Nu räknar man vårddygn i Prator: Det är fokus på betalningsansvar men inte på samordningsansvar och på patienten. Losus har flyttat fokus från samordning till vem gör vad på grund av betalningsansvaret och fast vårdkontakt.”
(enhetschef kommun).
”Det är något med SIP:en [vid utskrivning] som gör att man inte känner sig bekväm. Man upplever det konstlat på något sätt. Det känns som man försöker passa en sko på en alldeles för stor fot. När lagen kom 2018 var det inte förankrat hos verksamheterna, det var en skrivbordsprodukt. Vi kände att det skulle bli svårt och det blev det också, det var inte det optimala verktyget för den här processen.”
(representant region)
Vi beskriver i följande avsnitt nedan de utmaningar och bieffekter som vår studie visar på.
3.10.2 SIP vid utskrivning inte alltid ändamålsenligt
Många upplever att samverkanlagens SIP medfört krav på att den enskilde ska erbjudas SIP oavsett om det finns ett behov eller inte. På flera håll beskriver man att det medfört att SIP visserligen oftare initieras vid utskrivning, men att det även görs i situationer där förutsättningarna för SIP inte är optimala eller där det inte finns ett tydligt behov eller nytta med SIP. Det upplevs ha bidragit till att SIP inte alltid används på ett ändamålsenligt sätt. Vissa anser att bestämmelserna om SIP i 2010 års lagstiftning är bättre på den punkten, eftersom de ger större utrymme för individuella bedömningar av samordningsbehov.
3.10.4 Vårdplanering på sjukhus kallas SIP
Vår studie visar att den SIP som sker inför utskrivningen från sjukhus ofta i praktiken är en ”vårdplanering”, det vill säga en planering mellan verksamheter för att bestämma vem som gör vad på kort sikt, där patienten i varierande grad är delaktig. Det kan bero på oklarheter om vad skillnaden egentligen är mellan de olika planerna, men också på att en vårdplanering i många fall uppfattas vara mer ändamålsenlig än en SIP vid utskrivning. Det visade även vår uppföljning av samverkanslagen på (Vård- och omsorgsanalys 2020).
Personal inom både kommuner och regioner framhåller att utskrivningssituationen sällan är rätt tillfälle för en SIP, av flera skäl. Dels är vårdtiderna ofta korta, vilket gör det svårt att hinna förbereda och genomföra en SIP på sjukhuset. Dels är de inskrivna personerna ofta sköra och inte i skick att vara delaktiga eller mottagliga för långsiktig samordning. Det kan också vara svårt för både verksamheten och patienten att veta vilka de långsiktiga behoven är innan patienten har kommit hem. En vårdplanering kan därför vara både tillräcklig och det mest ändamålsenliga i utskrivningssituationen, för både verksamheter och patienten. Att påbörja planeringen på sjukhus för att sedan göra den mer långsiktiga planeringen genom en SIP i hemmet för de som har behov, är det mest optimala, menar många. Flera län har också riktlinjer och överenskommelser om det: SIP ska göras i hemmet för de flesta patienter efter utskrivning, och SIP på sjukhus enbart för de med de mest komplexa behoven:
”Det är beklagansvärt att vi tagit SIP som gisslan och fråntagit patienterna det forum som var tänkt att vara deras – till en enbart medicinsk planering.”
(kommunenkät)
”Man har snott SIP och gjort det till en vårdplanering. Man kallar vårdplanering för SIP. Läkare kan vara med, men inte patienten. Det vore bättre om SIP 2018 inte fanns och man gick tillbaka till att bara ha SIP 2010.”
(SIP-samordnare)”SIP blir vårdplanering. Vårdpersonal har inte jobbat med SIP, de kan inte SIP. De är inte pålästa och inte förplanerade, så SIP blir ett planeringsmöte. Det blir ett möte, inte en process.”
(SIP-samordnare)
3.10.5 SIP i hemmet blir inte alltid av och den långsiktiga planeringen brister
Många län har riktlinjer och överenskommelser om att SIP ska göras i hemmet för de flesta patienter efter utskrivning. Vår studie visar att SIP i hemmet sker i varierande utsträckning, men på flera håll beskriver man att det sällan blir av. På flera håll beskriver man att det bidragit till att den långsiktiga samordningen i samband med utskrivningar upplevs ha minskat. Det gäller i synnerhet för äldre med behov av långsiktig samordning av insatser.
”Sjukvården har redan släppt och primärvården gör bara något när de har pågående insats. Så SIP blir inte av. Allt ansvar läggs på kommunen.”
(enhetschef äldre)”Det görs inte så många utskrivnings-SIP:ar. Man kallar inte till SIP, men man ordnar det ändå. Men det blir inte SIP. Patienterna vet inte sina rättigheter, och får inte en SIP, de ser bara att insatserna kommer.”
(SIP-samordnare)”Det har trängt ut syftet med SIP för äldre med behov av rehabilitering. Man gör SIP av vårdplaneringen. Konsekvensen är att de äldre inte får HSL/SoL-SIP, utan bara den här vårdplaneringen. Vi behöver en förskjutning tillbaka till HSL- och SoL-SIP:en., mer långsiktigt och rehabiliterande.”
(koordinator kommunförbund)
Bilden bekräftas av vår enkätstudie, som visar att SIP för äldre ofta görs vid utskrivning och vid somatisk problematik, men mer sällan vid situationer som kräver mer långsiktig och samordnad planering. Vi undersöker det närmare i kapitel 4. Samtidigt visar tidigare studier att tillämpningen av SIP och den långsiktiga samordningen även före 2018 haft stora utmaningar och inte fungerat som avsett i synnerhet när det gäller äldre personer (Socialutskottet 2017).
Att SIP inte alltid blir av och inte alltid blir en långsiktigt samordnad process har flera orsaker. Det handlar främst om att primärvården har bristande förutsättningar att axla ansvaret för den samordnade planeringen, men också om andra orsaker. Vi sammanfattar översiktligt några av dem nedan, utan att fördjupa oss i detta.
För snabb utskrivning försvårar både kortsiktig och långsiktig planering
Otydligheter mellan olika planeringar, i kombination med att utskrivning ofta sker snabbt kan bidra till brister i både planeringen på kort sikt och i samordningen på längre sikt, visar våra intervjuer. Många beskriver att patienter ofta skrivs ut snabbt från slutenvården, ibland för snabbt och utan tillräcklig planering för vare sig kortsiktiga eller långsiktiga insatser. Det kan göra att ett stort ansvar för samordnad planering läggs på den regionala primärvården, vilket också var lagens intentioner, men även på kommunerna, både för planering vid hemgång, och för den fortsatta samordningen. Det visar även rapporten Laga efter läge (Vård- och omsorgsanalys 2020).
Den enskilde har inte alltid behov av samordning
Att SIP i hemmet inte blir av kan bero på att den enskilde som skrivs ut från slutenvården ofta tackar nej till SIP när de får frågan, enligt både fasta vårdkontakter och andra vi intervjuat. Det kan bero på att den enskilde personen är nöjd och har fått sina behov tillgodosedda genom den planering som gjorts på sjukhuset, eller att den inte har behov av samordning, och att SIP därmed är överflödig. Men det kan också bero på hur och när den enskilde får frågan om SIP, och om hen känner till vad SIP är. Många menar att primärvården alltför snabbt släpper sitt ansvar för samordningen efter en inledande kontakt om en patient tackar nej till SIP.
”Det är inte så många som vill ha en SIP när de kommit hem. Man frågar om de behöver hjälp med något mer. De flesta har fått insatser och önskar inget mer. Vissa har kommit på något som de vill ha hjälp med mellan hemgång och telefonsamtal, men då räcker det ofta att prata om det på telefon och ordna det.”
(fast vårdkontakt, vårdcentral)”Vi har tydliga krav kopplat till betalningsansvaret. Om man inte ser behov av SIP dokumenterar vi det, och då faller betalningsansvaret ut. Om patienten vill ha en SIP så blir det, annars inte. Men det är svårt att veta vad man tackar nej till. Det beror på tidsbrist för personalen.”
(enhetschef vårdcentral)”Man känner själv att man gör ett dåligt jobb som inte gör SIP:ar på alla – men det skulle ta mycket mer tid. Tidsberäkningen bygger på att några tackar nej. Ska vi göra mer SIP:ar och övertala patienter, då skulle vi behöva ha tid för det. Det skulle gå åt mycket mer tid för alla inblandade. Vore det värt det? Kanske inte.”
(fast vårdkontakt, vårdcentral)
Primärvården har bristande förutsättningar för långsiktig samordning
Det finns en samsyn om att primärvården och fast vårdkontakt fått stort ansvar men inte tillräckliga förutsättningar att fullgöra det långsiktiga och samordnande uppdraget. Den regionala primärvården saknar både resursmässiga förutsättningar, tid och personal, men även kunskap, vana och kännedom om SIP, visar vår studie. Det är ett grundläggande skäl till SIP efter en utskrivning inte alltid görs eller följs upp och det bidrar till att den långsiktiga samordningen blir lidande.
”Primärvården får mer och mer att göra, men inte mer resurser. Utbildning och kompetens behövs och omställning mot god och nära våra: Patienter som vistas hemma är sjukare nu, och primärvården har inte tillräckliga förutsättningar ta hand om dem. Slutenvården lägger över allt på primärvården, men vi får inte mer resurser.”
(verksamhetschef vårdcentral)”Nära vård – det blir bara att allt ska ske i patientens hem och primärvården får ta det. Alla andra backar.”
(MAS)
Samtidigt varierar förutsättningarna inom primärvården mycket. På en vårdcentral vi besökt har den fasta vårdkontakten ansvaret för 13 000 patienter, medan en annan vårdcentral har en samordnare på heltid som arbetar med att kontakta, bedöma behov av och motivera till SIP. På de vårdcentraler som har samordnande funktioner som har avsatt tid, kompetens och stöd görs också fler SIP, enligt våra intervjuer.
Fast vårdkontakt kan ibland ha svårt att bedöma behov av SIP
Ett annat skäl till att SIP vid utskrivning inte alltid görs handlar om primärvårdens och den fasta vårdkontaktens möjligheter att bedöma behovet av SIP. Många menar att fast vårdkontakt inte alltid är rätt aktör att bedöma behovet av SIP, eftersom den inte alltid har tillräcklig kännedom om den enskilde och sällan har en tät och regelbunden kontakt med den enskilde. Andra yrkesgrupper, som biståndshandläggare, boendestödjare, undersköterskor eller distriktssköterskor, som ofta möter den enskilde i vardagen kan ha lättare att bedöma behoven av samordning och ha större möjlighet att motivera en person till en SIP, menar många. Flera personer anser att den som känner patienten bäst och kan se behoven av samordning, borde vara den som har skyldighet att kalla till SIP, även efter en utskrivning. SIP 2010 är därför bättre utformad menar många, eftersom bestämmelserna anger att alla som ser behov av samordning ska kalla till SIP.
”Primärvården är jämförelsevis långt från patienterna. De känner inte patienterna, de kan inte bedöma behovet. Det funkar inte (…). Primärvården är inte rätt aktör.”
(biståndshandläggare, kommun)”Den som känner patienten bäst borde vara den som har skyldighet att kalla. Det ska inte ligga bara på regionfinansierad öppenvård när det gäller utskrivning från slutenvård/heldygnsvård. Vi har verkligen försökt jobba med det i regionen, men vi ser inga förändringar.”
(enhetschef hälsocentral)
När primärvården fick ansvar backade andra från sitt ansvar
Att samverkanslagen förtydligat och lagt ansvaret för att kalla till SIP vid utskrivning på den regionala primärvården och den fasta vårdkontakten har på flera håll medfört att andra yrkesgrupper har backat från sitt ansvar. Till exempel beskrivs biståndshandläggare som tidigare kallade till SIP göra det i lägre grad i flera kommuner. Den fasta vårdkontaktens roll har också bidragit till att andra yrkesgrupper inom primärvården, som läkare, mer sällan är med på SIP, menar flera personer. Samtidigt anser många att det inte är rimligt att läkare alltid är med på SIP, i synnerhet inte eftersom primärvården har begränsade resursmässiga förutsättningar. Läs mer om primärvårdens medverkan i SIP i kapitel 4. Det utpekade ansvaret på fast vårdkontakt har också bidragit till uppfattningar om att det enbart är den fasta vårdkontakten i primärvården som ska kalla till SIP, oavsett situation eller problematik.
”Före LOSUS gjorde vi i kommunen mer SIP:ar, det var markant. Då såg handläggarna i kommunen behov av SIP. Man gick runt på avdelningen och fattade beslut om både HSL och SoL. Sedan blev det primärvårdens ansvar och biståndshandläggarna slutade göra SIP:ar. Nu har man inte kontakt med patienterna och ser inte behov av öppenvårds-SIP:ar. Primärvården kallar inte till SIP och gör inte SIP.”
(SIP-samordnare)”Losus SIP har gjort att man fastnar i vem som gör vad, och att den fasta vårdkontakten ska kalla. Men det har aldrig funnits förutsättningar för SIP. Det saknas en basal struktur för samverkan.”
(enhetschef, kommun).
4 I vilka situationer görs SIP och vilka huvudmän och verksamheter deltar?
I det här kapitlet undersöker vi hur många SIP som görs, för vilka målgrupper och i vilka situationer. Vi undersöker också vilka huvudmän och verksamheter som initierar, kallar till och deltar i SIP. Vi undersöker särskilt privata aktörers och skolans roll och deltagande i SIP. Kapitlet baseras på statistik från regioner, enkäter till kommuner, regioner och MAS/MAR i landets alla kommuner samt på intervjuer med personal, SIP-samordnare, forskare, företrädare för patient- och brukarorganisationer, kommuner, regioner, SKR och Socialstyrelsen Se metodbilagan om hur vi gjort.
Våra viktigaste resultat:
- Vi ser stora variationer mellan regionerna i antalet registrerade SIP. Samtidigt registreras troligen inte alla SIP som görs.
- Vi ser indikationer på att fler personer har behov av samordning än de som får en SIP. Om SIP skulle göras för alla personer med behov av samordning skulle uppskattningsvis 300 000 SIP upprättas, idag registreras bara en tiondel av det.
- Det finns stora variationer i när, hur och i vilka situationer SIP görs, både mellan verksamheter, regioner, kommuner, liksom mellan olika ålders-, patient- och brukargrupper. För barn och unga är psykiatrisk problematik den vanligaste orsaken till SIP, för äldre är SIP vanligt särskilt vid utskrivning från somatisk slutenvård, och bilden är blandad för vuxna.
- Vi ser tecken på att grupper med stora behov av samordning sällan får SIP trots att det finns ett behov. Personer med skadligt bruk och beroende får sällan SIP, och var tredje kommun anger att SIP sällan görs i samband med en placering av ett barn eller ungdom.
- SIP görs oftast först när behoven är omfattande och sällan förbyggande, i synnerhet inte för äldre.
- Skolan har samma möjlighet och skyldighet att kalla till SIP i mer än hälften av kommunerna, men samverkan har utmaningar, med risk att barn och unga med psykiatrisk problematik inte får rätt insatser i tid.
- Det finns variationer i privata aktörers deltagande, precis som det finns variationer bland offentliga utförare. Privata aktörer kallar mer sällan till SIP, men de deltar när de kallas.
4.1 Stora variationer i antalet registrerade SIP
Det saknas tillförlitlig och heltäckande statistik om hur många SIP som görs på både nationell, regional och kommunal nivå. Det har både tidigare studier visat på och det bekräftar vår studie (se metodbilagan).
Vi har därför genomfört en insamling av statistik från regionerna, baserat på uppgifter som regionerna registrerat om SIP de senaste tre åren. Statistiken från regionerna visar på stora variationer i antalet registrerade SIP. I en region registrerades till exempel drygt 18 000 SIP enligt SoL och HSL 2023, och i en annan bara 17. När det gäller SIP vid utskrivning registrerade en region inga SIP, medan en annan rapporterade drygt 1 800 år 2023. Det visar att det troligen finns en stor underrapportering av antalet SIP i flera regioner. Men det visar också på faktiska variationer i hur ofta SIP upprättas, vilket bekräftas i intervjuer och i enkätsvar.
4.1.1 Cirka 36 000 SIP per år registreras
Ungefär 33 000 SIP enligt SoL och HSL registrerades år 2021 och 36 000 SIP år 2023, i de 17 regioner som lämnat statistik (figur 12). Det vill säga det skedde en liten ökning (med cirka 9 procent) av antalet SIP mellan 2021 och 2023. Det ligger i linje med andra studier som visar på: en ökning av antal personer har fått en SIP (Vård- och omsorgsanalys 2025a).
Figur 12. Antal SIP enlig HSL/SoL (AU 124), 2021 till 2023, fördelat på kön och totalt.
Källa: Statistik inskickad av regioner för KVÅ-kod AU124: Upprättande av samordnad individuell plan (SIP).
Antal regioner: 17.
4.1.2 Relativt jämn könsfördelning med liten övervikt av kvinnor
Könsfördelningen vid SIP är relativt jämn bland de SIP som registreras. Något fler SIP registreras för kvinnor än för män: cirka 46 procent av de registrerade SIP var för män och 54 procent för kvinnor (figur 14).
4.1.3 Indikationer på att fler behöver en SIP än de som får det
Även om det skett en liten ökning av antalet registrerade SIP indikerar resultaten att för få SIP görs i förhållande till behoven av samordning. Om man utgår från att alla personer som har behov av samordning av den egna vården och omsorgen också har behov av SIP, vilka vi uppskattar vara cirka 3 procent av befolkningen, borde antalet SIP vara omkring 300 000 registrerade SIP (kapitel 2). De 36 000 som registrerades år 2023 motsvarar en tiondel av detta. Det tyder på att en större andel av patienterna behöver en SIP än som får det. Våra enkäter och intervjuer bekräftar bilden. Överlag tycks det finnas en större andel personer som behöver en SIP än som får det. Även tidigare studier har visat på detta (Socialutskottet 2017; Vård- och omsorgsanalys 2025a).
4.1.4 Drygt 5 000 SIP vid utskrivning registreras med jämn könsfördelning
Totalt cirka 5 300 SIP vid utskrivning registrerades 2021 och 5 400 SIP 2023, i de 14 regionerna som lämnat statistik (AU125) (figur 13). Statistiken visar inte på någon ökning i antalet SIP vid utskrivning de senaste åren. Även för denna statistik finns stora variationer mellan regionerna. Könsfördelningen för SIP vid utskrivning är också relativt jämn; cirka 46 procent av de registrerade SIP var för män och 54 procent för kvinnor.
Figur 13. Antal SIP vid utskrivning enligt (AU 125), 2021 till 2023, kön och totalt.
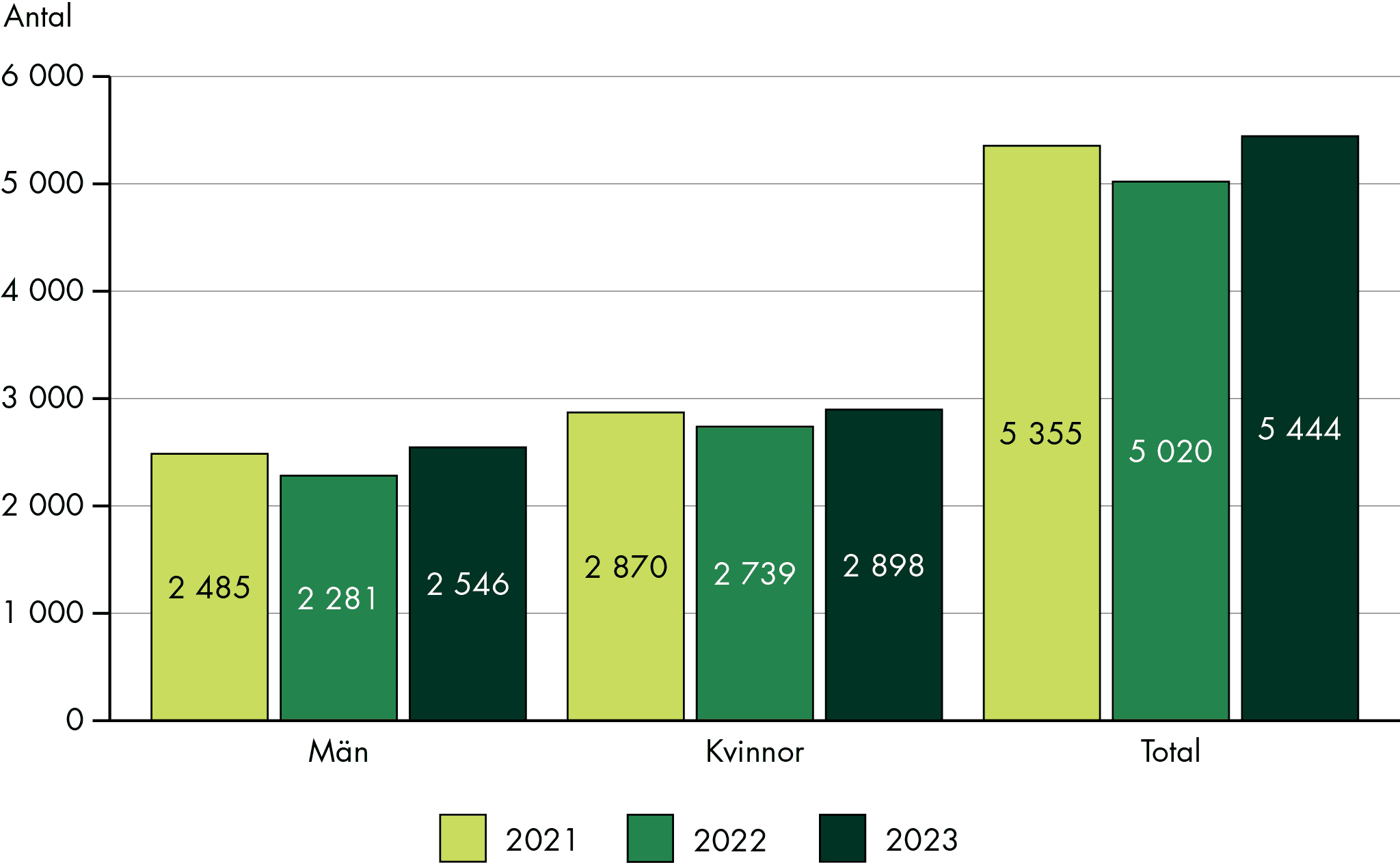
Källa: Statistik inskickad av regioner för KVÅ-kod AU125: Upprättande av samordnad individuell plan (SIP) vid utskrivning.
Antal regioner: 14.
4.1.5 Fler SIP bland äldre, främst kvinnor
9 av de 17 regionerna hade statistiken uppdelad på både kön och jämförbara åldersintervall (se figur 14). Endast en av de nio regionerna anger att man vet att statistiken täcker alla SIP, så vi vill betona att uppgifterna som redovisas ska tolkas med försiktighet.
Statistiken visar att fler SIP registreras i åldersgrupperna över 65 år jämfört med yngre åldrar. Det finns också en tydlig övervikt av kvinnor som får en SIP i den äldsta åldersgruppen, över 85 år. Det kan troligen delvis bero på att det finns fler kvinnor än män i denna grupp, men det kan också ha andra förklaringar. Statistiken visar också att fler SIP registreras för pojkar än för flickor i de allra yngsta åldersgrupperna (0–12 år), medan fler SIP görs för flickor i tonåren (13–18 år).
Figur 14. Antal upprättade SIP 2023 (KVÅ AU124) år 2023, kön och ålder.
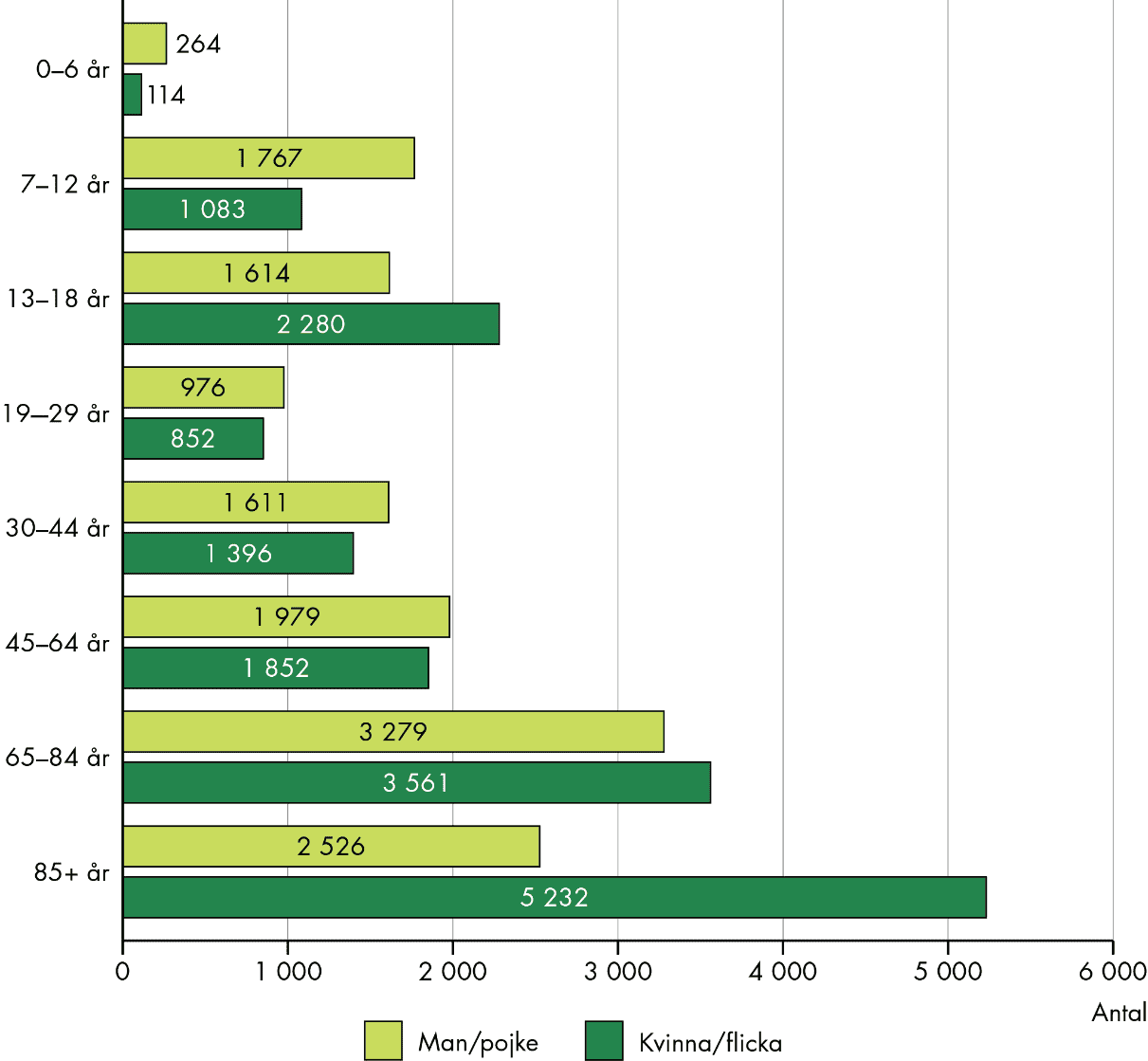
Källa: Statistik inskickad av regioner för KVÅ-kod AU124: Upprättande av samordnad individuell plan (SIP).
Antal regioner: 9.
4.1.6 Underrapportering av SIP för barn och unga kan förklara övervikten av äldre
Att fler SIP registreras i de äldsta åldersgrupperna jämfört med yngre skulle kunna förklaras en underrapportering av SIP för barn och unga. Vi vet att det finns en betydande underrapportering när det gäller SIP för barn och unga, eftersom aktörer som ofta upprättar SIP för barn och unga, i synnerhet skolan, inte har tillgång till de gemensamma it-system som används för att registrera SIP. Det innebär att SIP som skolan initierar och dokumenterar sällan registreras i de gemensamma uppföljningssystemen, och därför inte förekommer i statistiken. Det bidrar också till att det finns ett stort mörkertal kring SIP som skolan involveras i.
Att fler SIP registreras för äldre kan också bero på att statistiken baseras på de SIP som hälso- och sjukvården registrerar, och därmed ofta har initierat. Vår studie visar att regionen oftare initierar SIP för äldre jämfört med kommunen.
Det är därför sammantaget troligt att statistiken hade sett annorlunda ut om kommunernas uppgifter hade redovisats. Det är också troligt att det görs fler SIP för barn och unga än vad statistiken visar. Men uppgifterna kan också spegla att SIP faktiskt ofta görs för äldre. Det finns alltså en betydande osäkerhet, vilket gör att uppgifterna ska tolkas med stor försiktighet.
4.2 Variationer men var tredje MAS svarar att SIP sällan eller aldrig görs
Vår enkät till MAS och MAR i alla kommuner visar på variationer i upprättade SIP både mellan olika kommuner och patientgrupper. Enkäten visar också att SIP inte alltid upprättas trots att det finns ett behov. I genomsnitt var tredje MAS svarar att SIP sällan eller aldrig görs, oavsett patientgrupp. (figur 15).
Figur 15. Hur ofta upprättas en samordnad individuell plan (SIP) för de patienter som har behov det, när det gäller följande patientgrupper?
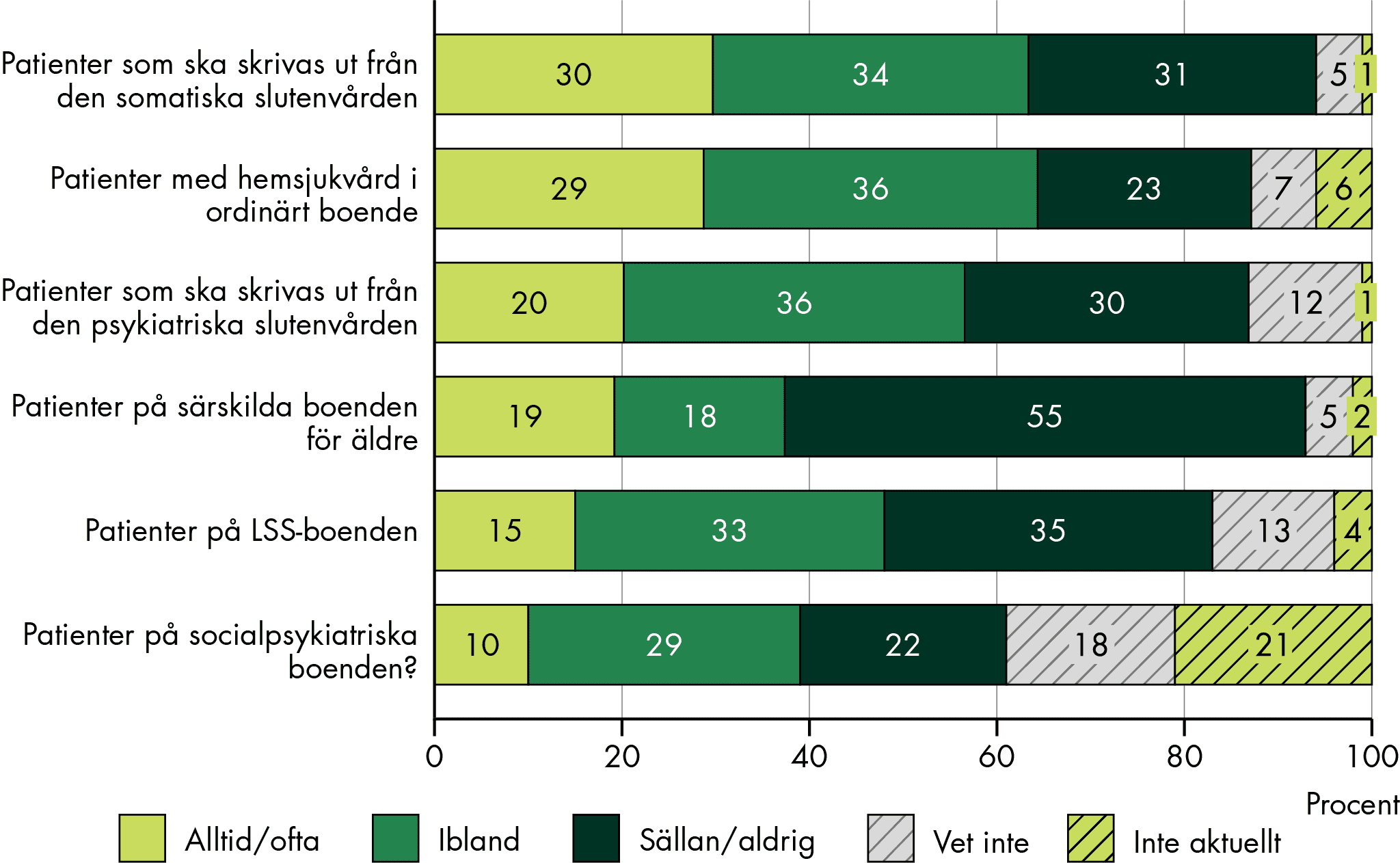
Källa: Enkät till MAS/MAR.
Antal svar: 261–626.
SIP görs mer sällan för personer på särskilda boenden för äldre (SÄBO), LSS boenden, och socialpsykiatriska boenden, visar enkäten. Majoriteten av MAS (55 procent) svarar att personer på SÄBO sällan eller aldrig får en SIP och endast var tionde (10 procent) anger att personer i socialpsykiatriska boenden alltid/oftast får en SIP när det finns ett behov. Patienter med hemsjukvård och patienter som ska skrivas ut från somatisk slutenvård får något oftare en SIP, men det är samtidigt bara var tredje MAS som svarar att de som har behov av en SIP alltid får det (30 procent när det gäller utskrivning från somatisk vård och 29 procent för de som har hemsjukvård).
Bilden bekräftas av enkäterna till regionerna: det finns stora variationer, och SIP görs inte alltid trots att det finns ett behov. Vi beskriver det närmare i följande avsnitt.
4.3 Äldre: SIP vid somatisk problematik och utskrivning vanligt
Enligt vår enkät till regionerna är den vanligaste situationen där SIP upprättas för äldre somatisk problematik, särskilt i samband med utskrivning från somatisk slutenvård. Det anger de flesta regioner som svarat på enkäten (60 procent). Samtidigt finns även här variationer: Flera regioner anger att SIP bara görs i hälften av eller en minoritet av fallen vid utskrivning från somatisk vård, fast det finns ett behov (figur 16).
Figur 16. Hur ofta upprättas SIP för äldre (65+ år) med behov av en sådan, när det gäller följande situationer?
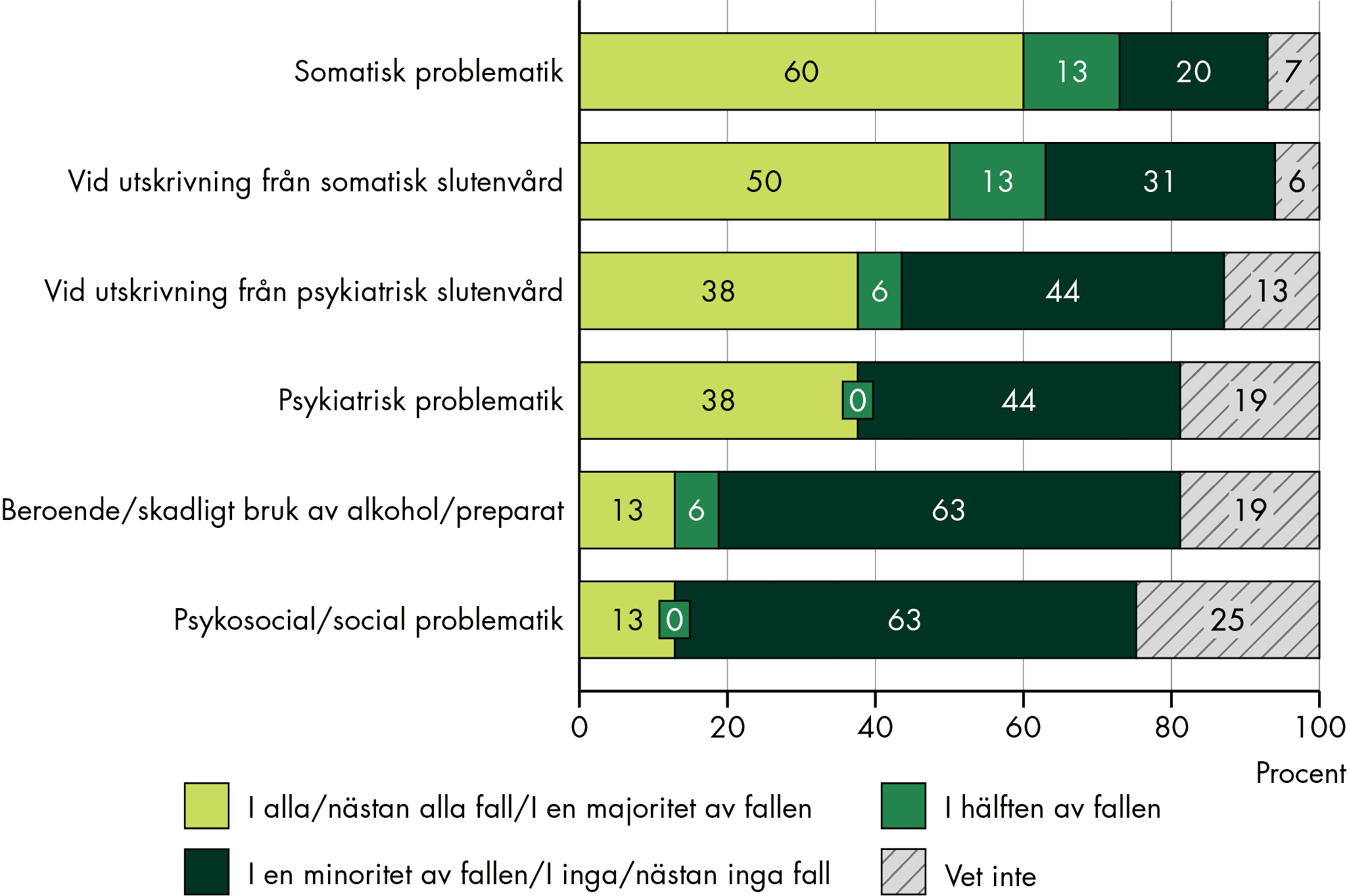
Källa: Enkät för äldre (65+ år) till regionerna.
Antal svar: 15–16.
När det gäller äldre personer med psykiatrisk problematik eller som skrivs ut från psykiatrisk slutenvård, finns skillnader mellan regionerna, men nästan hälften (44 procent) anger att SIP sällan görs (i en minoritet av fallen eller aldrig). Det är ovanligt att SIP upprättas när äldre har skadligt bruk och beroende, eller vid psykosocial/social problematik, trots att det finns ett behov.
Våra intervjuer stärker bilden av att SIP mer sällan görs när äldre personer har psykiatrisk problematik, demenssjukdomar eller skadligt bruk och beroende, och främst görs vid somatisk problematik. I kapitel 3 visar vi på hur samverkanslagen har bidragit till att den långsiktiga samordningen upplevs ha minskat, i synnerhet för äldre med behov av långsiktig samordning av insatser. Vi beskriver tidigare Följande citat är ett exempel på detta:
”Ja, vi ser att det ibland borde göras en SIP men att det inte blir av. Det kan vara när en äldre person har många olika behov – till exempel hemtjänst, vård och hjälp från anhöriga – men det ändå inte görs någon gemensam plan. Det gäller särskilt personer som har svårt att själva förklara vad de behöver, som vid demens eller psykisk ohälsa. Då är det extra viktigt med SIP – men ändå är det just de som lätt hamnar mellan stolarna.”
(SIP-samordnare)
4.4 Vuxna: SIP vid psykiatrisk problematik och utskrivning
Många olika situationer och behov kan vara aktuella när SIP görs för vuxna, visar både enkäter och intervjuer. Det kan handla om både psykiatrisk, psykosocial och somatisk problematik. Enkätsvaren visar också på skillnader både mellan regionerna och mellan olika grupper, i hur ofta SIP upprättas (figur 17).
Figur 17. Hur ofta upprättas SIP för vuxna (19–64 år) med behov av en sådan, när det gäller följande situationer?
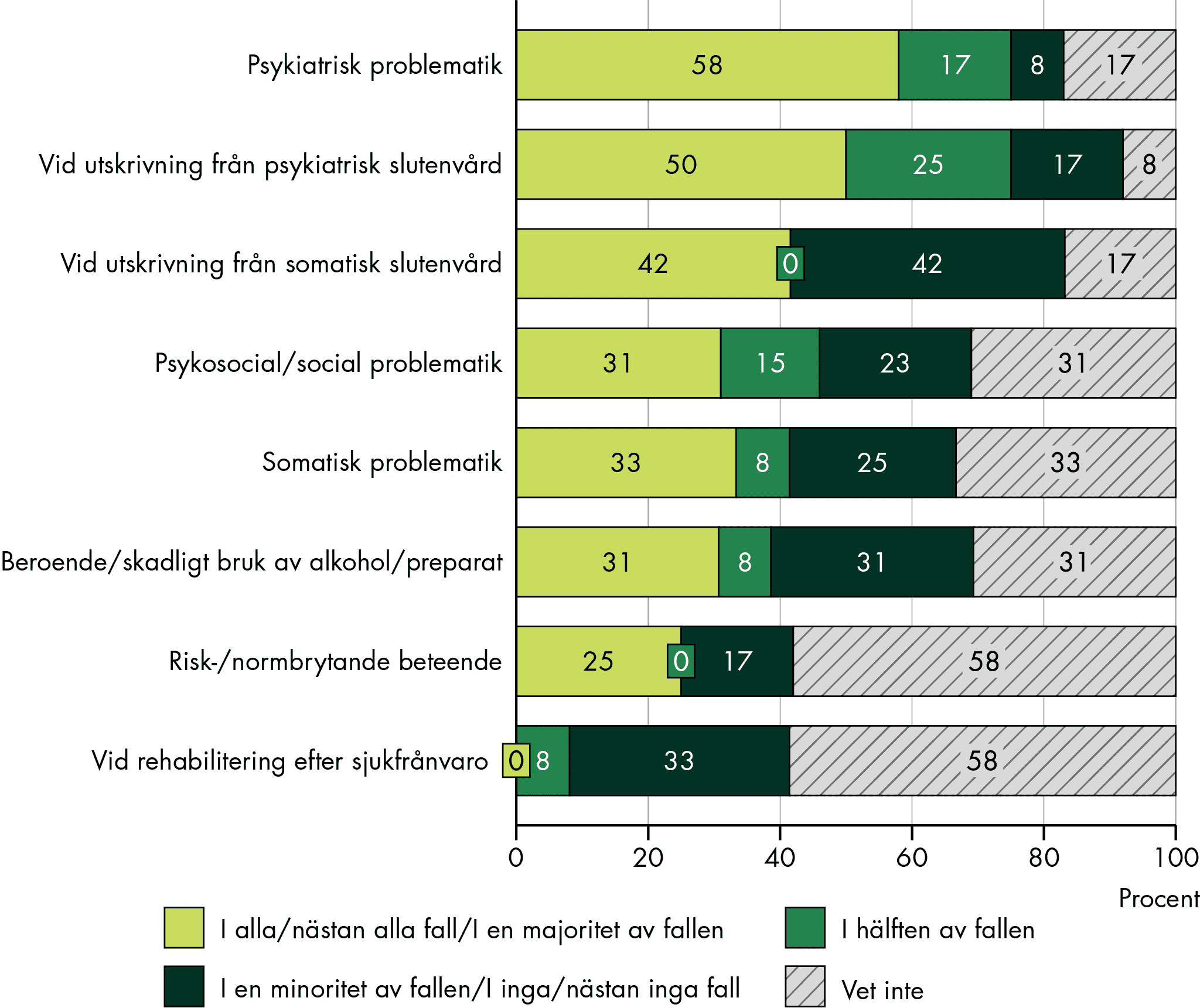
Källa: Enkät för vuxna (19–64 år) till regionerna.
Antal svar: 12–13.
SIP görs ofta när vuxna har en psykiatrisk problematik eller skrivs ut från psykiatrisk slutenvård. Över hälften (58 procent) av regionerna anger att de gör SIP i alla fall eller de flesta fall när det finns ett behov av SIP vid psykiatrisk problematik. Bara en region uppger att det sker i inga eller nästan inga fall. Bilden är mer delad när det gäller andra situationer och behov.
Enkätsvaren visar på större skillnader när det gäller hur ofta SIP upprättas för vuxna med psykosocial problematik, somatisk problematik samt skadligt bruk och beroende. När det gäller vuxna med skadligt bruk och beroende svarar en tredjedel (31 procent att SIP görs i alla eller de flesta fall, medan lika många svarar att SIP görs i en minoritet av fallen, trots att det finns ett behov av SIP.
Det är få regioner som har kunnat svara på frågan om hur ofta SIP görs för personer med riskbeteende och rehabilitering vid exempelvis sjukfrånvaro. Många har svarat ”vet ej”. Men bilden från de som svarat är att SIP sällan görs vid dessa situationer.
4.5 Barn och unga: SIP vanligast vid psykiatrisk och psykosocial problematik
De situationer där SIP oftast upprättas för barn och unga är när det finns en psykiatrisk och psykosocial problematik, såsom en neuropsykiatrisk funktionsnedsättning, NPF, i kombination med problematisk skolgång, visar både intervjuer och enkätsvar. Majoriteten (67 procent) av regionerna svarar att SIP görs i alla eller de flesta fall när det gäller psykiatrisk eller psykosocial problematik för barn och unga (figur 18). Här beskriver en skolchef en situation som är typisk:
”Ett vanligt exempel är att vi gör en SIP för en ungdom som mår psykiskt dåligt, är mycket borta från skolan och där det finns oro i hemmet. Då kanske både skolan, BUP, socialtjänsten och föräldrarna är med – och vi försöker tillsammans med ungdomen komma fram till vad som behövs. Det kan handla om stöd för att orka vara i skolan, hjälp med rutiner hemma, kontakt med sjukvård, eller bara att få en trygg vuxen att prata med. Ofta är det flera behov på samma gång, och det är svårt att lösa dem om man jobbar var för sig – så därför behövs SIP.”
(skolchef, kommun)
Figur 18. Hur ofta upprättas SIP för barn och unga (0–18 år) med behov av en sådan, när det gäller följande situationer?
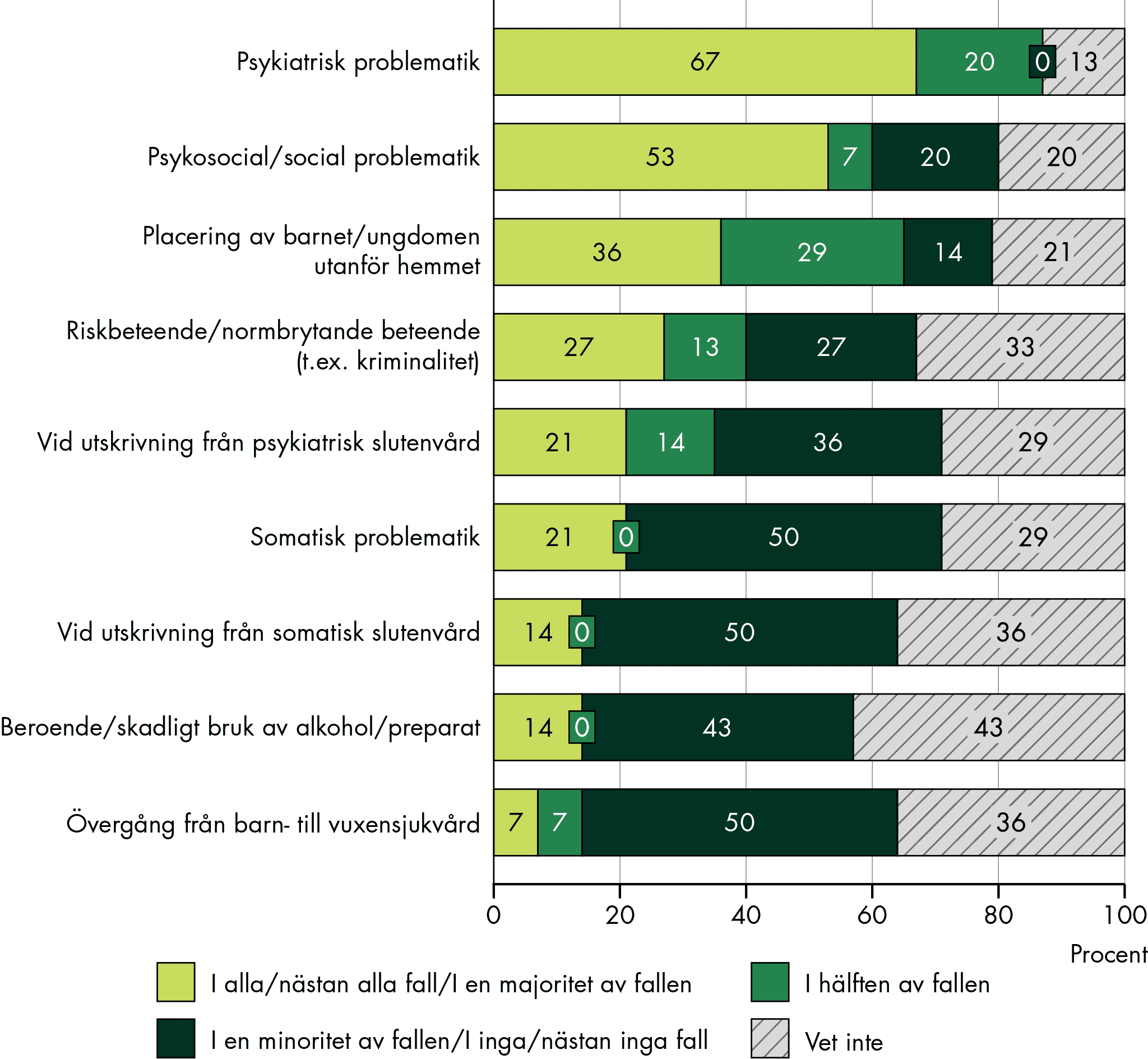
Källa: Enkät för barn och unga (0–18 år) till regionerna.
Antal svar: 14–15.
Det finns variationer även i hur ofta SIP upprättas för barn och unga med olika behov, både mellan regionerna och mellan olika grupper, visar enkätsvaren och bekräftar intervjuerna. Som exempel svarar vissa regioner att SIP bara görs i en minoritet av fallen vid psykosocial problematik, medan andra svarar att SIP görs i alla eller de flesta fall. Enkätsvaren visar att det är ovanligt att SIP upprättas när barn och unga har ett skadligt bruk och beroende, vis utskrivning från somatisk vård eller vid övergångar från barn- till vuxensjukvård. Men det finns också en osäkerhet, där en stor andel svarar att de inte vet hur vanligt det är med SIP i dessa situationer.
4.5.1 SIP för placerade barn och unga görs i varierande men överlag låg grad
Enligt vårt uppdrag ska vi ha särskilt fokus på grupper med omfattande och komplexa behov. Vi har valt att ha särskilt fokus på barn och unga som placeras utanför hemmet på till exempel ett HVB- eller SiS-hem. Varje år får cirka 30 000 barn och ungdomar vård utanför hemmet, i till exempel familjehem, HVB-hem eller SiS. (Statens Institutionsstyrelse 2025).
Barn och unga som placeras utanför hemmet är en särskilt utsatt grupp som ofta har både sociala problem, psykiatriska tillstånd och samsjuklighet. De kan därför ha ett stort behov av kontinuerlig, välfungerande samverkan både inför, under och efter placeringen mellan socialtjänst, hälso- och sjukvård och skola. Samtidigt har tidigare studier och utredningar visat att samordningen ofta brister och varierar stort för den gruppen. (SOU 2023:66) SiS och SKR visade nyligen i ”Slutrapport SIP inom SiS” att SIP sällan görs i samband med en placering även när det bedömts att det skulle behövas. Rapporten visade att endast 1 av 320 barn och ungdomar hade en SIP vid utskrivning eller omplacering. En anledning är att samverkan med placerande socialtjänst inte fungerat på ett ändamålsenligt sätt. (Statens Institutionsstyrelse 2024). Det visar även andra studier på (Lindström & Axelsson 2024). I betänkandet Barn och Unga i samhällets vård (SOU 2023:66) föreslås att SiS ska kunna ta initiativ till att det upprättas en SIP, i situationer när barn och unga på ungdomshem har behov av stöd från både socialtjänst och hälso- och sjukvård.
SIP görs sällan för placerade barn enligt var tredje kommun
Vi har undersökt i vilken utsträckning SIP upprättas för barn och unga som placeras utanför hemmet genom både intervjuer och enkäter till kommuner och regioner. Resultaten visar, i likhet med tidigare studier, på att SIP för placerade barn och unga görs i varierande men överlag låg grad.
Var tredje region (35 procent) svarar att SIP görs i alla eller de flesta fall, men var tionde (14 procent) svarar att SIP görs i en minoritet eller inga fall (se figur 18 ovan).
Liknande bild framträder i enkäten till kommunerna: det finns variationer (figur 19). Men var tredje kommun svarar att SIP görs sällan (i en minoritet eller inga fall), varken innan en placering (33 procent) eller inför en utskrivning efter en placering (34 procent). Samtidigt finns det en osäkerhet, och hälften av kommunerna svarar att de inte vet. Svaren ska därför tolkas med viss försiktighet. Men resultaten bekräftas i intervjuer med personal från socialtjänst och BUP: SIP för placerade barn och unga görs i varierande grad men inte tillräckligt ofta. Så här säger två personer i olika kommuner:
”Det står i riktlinjer att SIP ska göras innan placering av omhändertagna barn, men det görs inte. Det går fort och man blundar och skyller på varandra.”
(SIP-samordnare)”SIP görs inte vid placering på HVB, trots behov. När vi flyttar barn avslutas tyvärr insatsen från BUP. Vi skulle behöva göra SIP vid akutplaceringar, men det står inte med på checklistan (…).”
(handläggare, barn och ungdomsenhet, kommun)
Figur 19. Hur ofta görs SIP innan en placering eller inför en utskrivning efter en placering av ett barn eller ungdom?
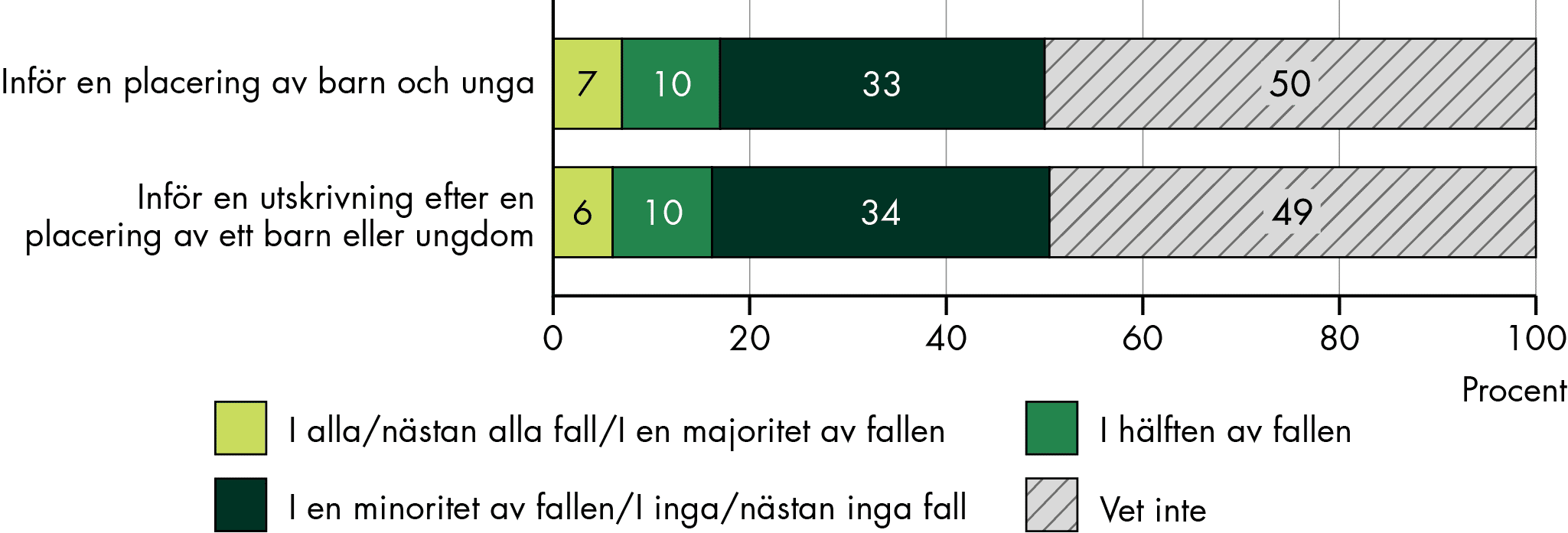
Källa: Enkät till kommunerna.
Antal svar: 176–178.
Var fjärde kommun har riktlinjer om att SIP ska göras vid en placering
Vi har också undersökt om kommunerna har riktlinjer eller rutiner som anger att en SIP ska göras vid placering. Mindre än var fjärde kommun (17 procent, det vill säga 30 kommuner av 179) anger att de har sådana. Men det finns också en stor osäkerhet om sådana rutiner finns.
Oklart ansvar samt bristande information och samverkan gör att SIP uteblir för placerade barn och unga
Våra intervjuer visar på flera skäl till att SIP inte upprättas för barn och unga som placeras. Flera av orsakerna är desamma som när det gäller SIP i stort (se kapitel 5 och 8). Till exempel är resurs- och tidsbrist samt hög arbetsbelastning är ett skäl till att personal inte gör SIP i den utsträckning de vill och ser behov av. En annan orsak är att man samverkar på andra sätt, och därför inte gör SIP.
Ett centralt skäl till att en SIP inte alltid blir av, enligt både socialsekreterare och personal från BUP, är oklarheter i ansvar och brister i kommunikation och samverkan mellan berörda aktörer, både inför en placering och inför utslussning. Detta har även tidigare studier visat på (Statens Institutionsstyrelse 2024). Placeringar innebär att samverkan behöver startas upp på nytt, information överföras och nya samverkanskörer identifieras och kontaktas. Det kan vara svårt och ta tid. Det kan också göra det oklart vem som ska ta initiativet till och ansvara för SIP när ett barn eller ungdom flyttas. Det hindrar samverkan och kan vara ett skäl till att SIP inte görs, visar våra intervjuer.
Vår studie visar att oklarheter och brister i ansvar och information särskilt uppstår i övergångarna från hemregionen till den region barnet placeras i, och tillbaka till hemregionen. Det kan leda till att regionen inte får relevant information för att kunna initiera en SIP. Det kan också innebära att barn och unga inte erbjuds de hälsoundersökningar eller medicinska bedömningar som är nödvändiga. Vår studie visar också på bristande informationsöverföring mellan skola, region och socialtjänst, som gör att nödvändig information ibland saknas för att kunna identifiera behov och initiera SIP.
Det förekommer att barnet avskrivs i hemregionen innan den nya blivit involverad, vilket kan göra att ansvaret för att ta initiativ till SIP blir oklart. Även socialtjänsten kan släppa ansvaret för samordningen under tiden barnet är placerat, om det saknas pågående socialtjänstinsatser i hemkommunen. Det kan göra att ingen ser som sitt ansvar att kalla till SIP inför en utskrivning. Så här beskriver tre personer det:
”Det handlar om att man skriver av ungdomarna för en tid, man andas ut och lägger dem på vänt. Man tycker inte att man har ett pågående ärende. Genomförandeplanerna ska räcka, men det gör de inte.”
(socialpsykolog)”Problemet är innan och efter SiS-placeringen. Då tappas SIP. Kontakt med socialtjänsten och information och planering tappas bort. Socialtjänsten släpper ansvar och kontakt när barnet är placerat, eller när barn skrivs ut från SIS.”
(företrädare SiS)”Socialtjänsten håller kontakten under placering, men vi gör sällan SIP inför utskrivningen. Det kommer nya personer in, och då släpper man ansvaret och SIP blir inte av.”
(socialsekreterare, kommun)
Det kan sammantaget leda till att varken regionen eller kommunen tar ansvar för att initiera eller delta i SIP. Ibland läggs ansvaret för samordningen på HVB- eller SiS-hem, vilket även tidigare studier visat på (Statens Institutionsstyrelse 2024). Samtidigt har HVB- och SiS-hem inte stöd i dagens regleringar att initiera till SIP. Det kan sammantaget leda till att samordningen för placerade barn brister.
”Man lägger över ansvaret på HVB-hemmen. Men vi kan inte lägga över ansvaret på HVB-hemmen, vi borde bättra oss och göra fler SIP för placerade barn.”
(handläggare, kommun)
Det finns ett behov av att fler aktörer kan initiera en SIP och av samordnande funktioner för dessa barn och unga, menar flera personer. Så här uttrycker en person det.
”En koordinator behövs, en länk mellan uppbrotten. Barnet får ingen fast vårdkontakt när de flyttas mellan regioner. Flyttfåglarna, de har ingen som följer dem, de får börja om i svåra processer, vecka efter vecka.”
(företrädare, SiS)
4.6 SIP görs oftare när behoven är omfattande
Enligt förarbetena till bestämmelserna är skyldigheten att genomföra en SIP inte begränsad till någon särskild grupp av personer. Det finns heller ”inga krav på att behoven ska vara omfattande, utan alla som har behov av samordning av insatser från region och kommun omfattas” (prop. 2008/09:193, s. 30). Vi har därför undersökt i vilken omfattning SIP används tidigt och förebyggande, innan behoven blivit omfattande.
Enkäten till kommunerna visar på en stor variation, men överlag görs SIP sällan förebyggande, i synnerhet inte för äldre. Över hälften av kommunerna (64 procent) svarar att SIP sällan görs i förebyggande syfte för äldre, och bara var femte (19 procent) svarar att det ofta sker (figur 20). Något fler anger att SIP används förebyggande när det gäller barn och unga (23 procent) och vuxna (31 procent), men det vanligaste är att SIP inte används förebyggande även för dem.
Figur 20. Hur ofta görs SIP tidigt och i mer förebyggande syfte, innan problemen blivit stora, när det gäller barn och unga, vuxna och äldre?
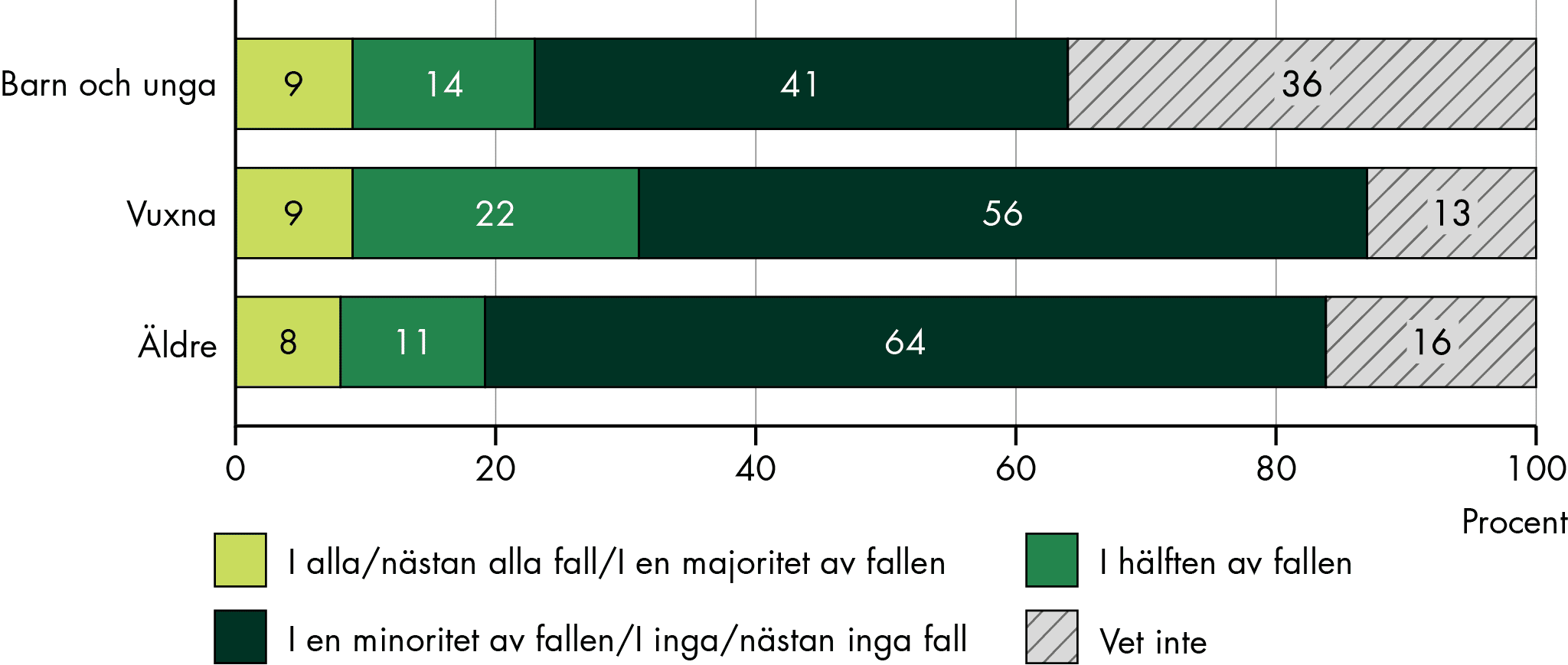
Källa: Enkät till kommunerna.
Antal svar: 177–184.
Bilden bekräftas av intervjuer: SIP görs ofta först när problemen är omfattande, komplicerade, akuta och när det är ”kris och panik”. En socialsekreterare uttrycker det många andra också beskriver: ”Vi ser att SIP ofta kommer in för sent – när allt redan håller på att krascha. Det skulle vara mycket bättre om vi kunde använda det tidigare, innan problemen växer sig stora. Men ofta väntar man tills det verkligen är kris.”En SIP-samordnare säger: ”Man väntar på orosanmälan … Varför ska det behöva gå så långt? SIP görs bara för komplexa ärenden. SIP är som en trappa, men man gör bara SIP för de högst upp.” Många upplever att den lokala och regionala tillämpningen är att SIP ska användas på det sättet.
4.6.1 SIP kräver bättre förutsättningar för att verka förebyggande
Det finns en samsyn om att SIP kan vara ett viktigt verktyg för att förebygga problem innan de blivit omfattande. Att tidigt få samsyn om behoven och vad som behöver göras innebär både större chans för att den enskilde får sina behov tillgodosedda i tid, och att SIP kan bli enklare att genomföra. Det har fördelar för både den enskilde, verksamheterna och samhället i stort.
Många vill också använda SIP tidigare och mer förebyggande, visar intervjuer och enkäter. De främsta hindren för det upplevs vara brist på tid, resurser och kunskap, men det finns även organisatoriska och juridiska hinder. Många har förhoppningar om att den nya socialtjänstlagen kommer att aktualisera frågan och underlätta att SIP används i mer förebyggande syfte. Enligt den nya lagen ska socialtjänsten fånga upp behov tidigare och ge stöd innan problem växer sig stora. Där blir inte minst socialtjänstens, men även primärvårdens uppdrag och förutsättningar centrala, menar man. Så här uttrycker olika personer förhoppningarna om att använda SIP förebyggande:
”Man måste jobba mer proaktivt. Det är effektivt att använda SIP vid tidiga insatser för barnen bästa – vänta inte!”
(SIP-samordnare)”SIP får inte bli ett krismöte, utan komma in tidigare, mer förebyggande.”
(SIP-samordnare)”På nationella nivån behövs det ges mer exempel på när en SIP behövs, även med förebyggande syfte. Vad innebär det? Vilka är dessa personer? Fortfarande delges bilden av att det ska användas i komplicerade ärenden.”
(kommunenkät)
4.7 Vilken huvudman initierar oftast SIP?
Vi har undersökt vilka huvudmän och verksamheter som oftast initierar och kallar till SIP, genom både enkäter och intervjuer. I enkäten till regionerna har vi frågat hur ofta huvudmännen initierar en SIP för de som har behov av en sådan, när det gäller barn och unga, vuxna och äldre (figur 21).
Figur 21. Hur ofta initierar följande aktörer en SIP för de som har behov av en sådan, när det gäller barn och unga, vuxna och äldre?
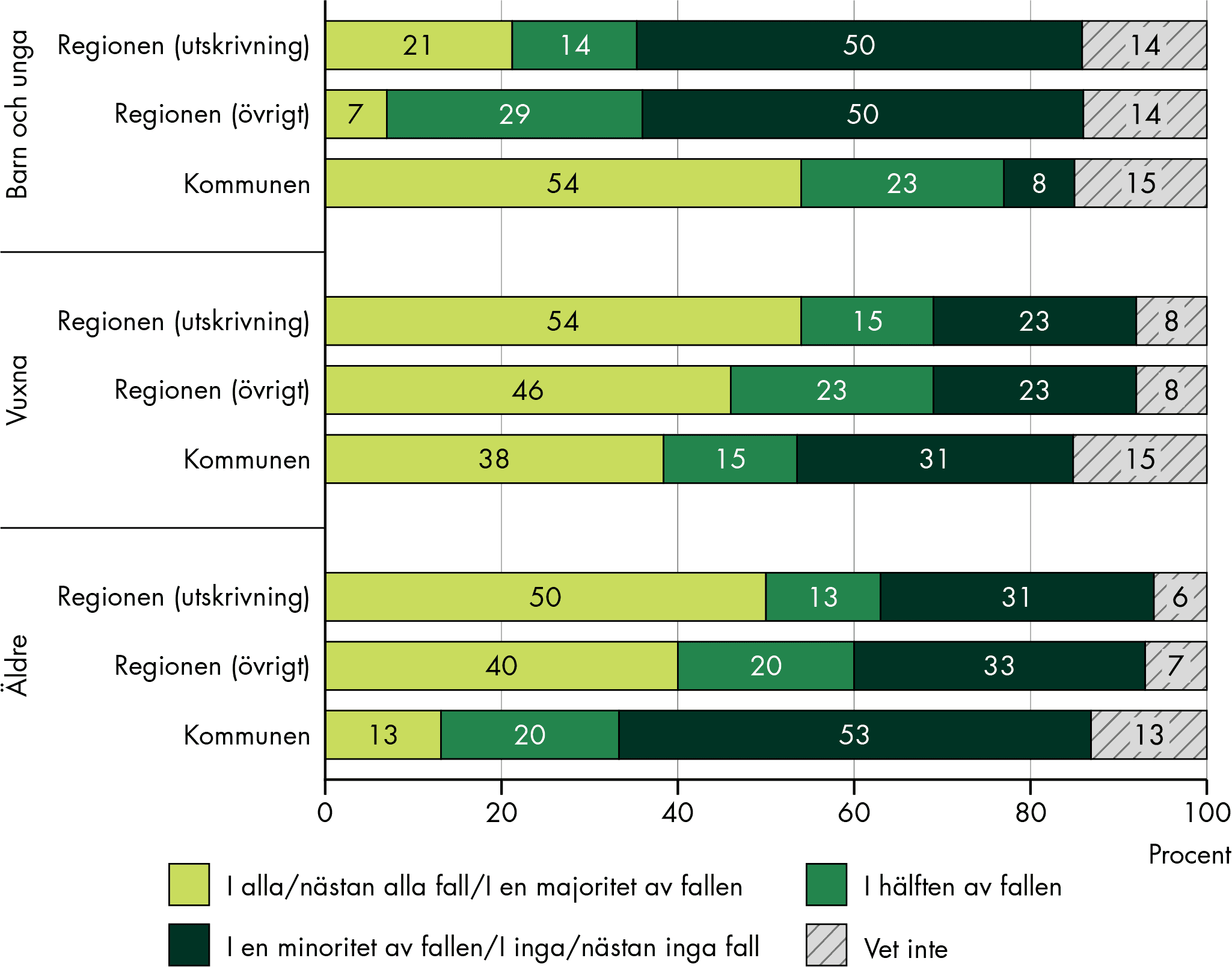
Källa: Enkät till regionerna.
Antal svar: 13–16.
4.7.1 Äldre: Regionen tar oftare initiativ än kommunen
Enkätsvaren visar att regionen oftare än kommunerna initierar SIP för äldre, särskilt vid utskrivning från sluten hälso- och sjukvård, men även i andra situationer när det finns behov av SIP. Samtidigt ser vi variationer även för den här gruppen. Till exempel anger hälften (50 procent) att regionen ofta (i alla fall eller i de flesta fall) initierar SIP vid utskrivning, medan en tredjedel (31 procent) anger att regionen bara i en minoritet av fallen tar initiativ till SIP vid utskrivning, fastän det finns ett behov. Att regionen oftast kallar till SIP för äldre kan troligen delvis förklaras av att det ofta finns en somatisk problematik när SIP bedöms vara aktuellt för äldre, särskilt i samband med utskrivning från somatisk slutenvård. Det innebär att hälso- och sjukvården kanske träffar personen regelbundet och kan upptäcka behov av SIP.
Vi ser samtidigt att SIP görs mer sällan när äldre har ett skadligt bruk och beroende eller en psykosocial problematik, det vill säga på områden där kommunen också har en roll. Det kan därför troligtvis finnas även andra förklaringar till att kommunen inte alltid tar initiativ till SIP för äldre. En uppfattning som framförs i intervjuer är att den långsiktigt samordnade planeringen för äldre har minskat sedan SIP vid utskrivning infördes och gav den regionala primärvården ansvar att initiera SIP vid utskrivning. Det uppfattas också ha bidragit till att kommunala initiativ till SIP i andra situationer än vid utskrivning har minskat, liksom att den långsiktiga samordnade planeringen har minskat för äldre. Vi diskuterar detta i kapitel 3.
4.7.2 Vuxna: Båda huvudmännen initierar SIP lika ofta
Båda huvudmännen initierar SIP ungefär lika ofta när det gäller vuxna, enligt regionerna. Ungefär hälften (46 procent) anger att regionen initierar SIP i alla eller de flesta fall, och nästan lika många (39 procent) anger att det är kommunen som oftast tar initiativet. Regionen tar oftare initiativ till SIP i samband med utskrivning från slutenvården, jämfört med andra situationer, och jämfört med vid SIP vid utskrivning för barn och unga. Samtidigt finns en variation, och somliga (23 procent) anger att regionen sällan (i en minoritet eller aldrig) initierar SIP vid utskrivning av vuxna, trots att det finns ett behov.
4.7.3 Barn och unga: Kommunen initierar oftast SIP
Vår enkät visar att det oftast är kommunen som initierar SIP för barn och unga, och det bekräftas av våra intervjuer. Drygt hälften (54 procent) anger att kommunen initierar SIP i alla eller de flesta fall. Det är mindre vanligt att regionen initierar SIP, både vid utskrivning från slutenvård och i andra situationer. Att kommunen oftast tar initiativ till SIP för barn och unga kan förklaras av att socialtjänstens verksamheter som arbetar med barn och unga ofta har både upparbetade rutiner och vana av att arbeta med SIP som ett verktyg i samordningen, jämfört med regionens hälso- och sjukvård, visar våra intervjuer. Att kommunen oftast tar initiativ till SIP visar också på kommunens centrala roll för barn och unga, inte minst genom skolan. Skolan har möjligheter att kalla till SIP i flera län, vilket vi undersöker närmare i avsnitt 4.9.
4.8 Vilka verksamheter deltar oftast i SIP?
I enkäten till regionerna frågade vi vilka aktörer som deltar i SIP för de olika åldersgrupperna. Resultaten visar att deltagandet i SIP varierar mellan åldersgrupperna. Primärvården deltar ofta vid SIP för äldre, medan specialiserad psykiatri deltar mer sällan. Vid SIP för vuxna och barn är det vanligare att den specialiserade psykiatrin deltar. Men samtidigt är det den specialiserade psykiatrin som kommunerna ofta saknar i SIP, och önskar deltog oftare.
4.8.1 Äldre: Primärvård och socialtjänst deltar oftast
Vid SIP för äldre är det vanligast att regional primärvård och socialtjänst deltar, därefter kommunal primärvård, medan specialiserad vård, både somatisk och psykiatrisk, mer sällan deltar (figur 22)
Figur 22. Hur ofta deltar följande aktörer i upprättandet av SIP för de som har behov av en sådan, när det gäller äldre (65+ år)?
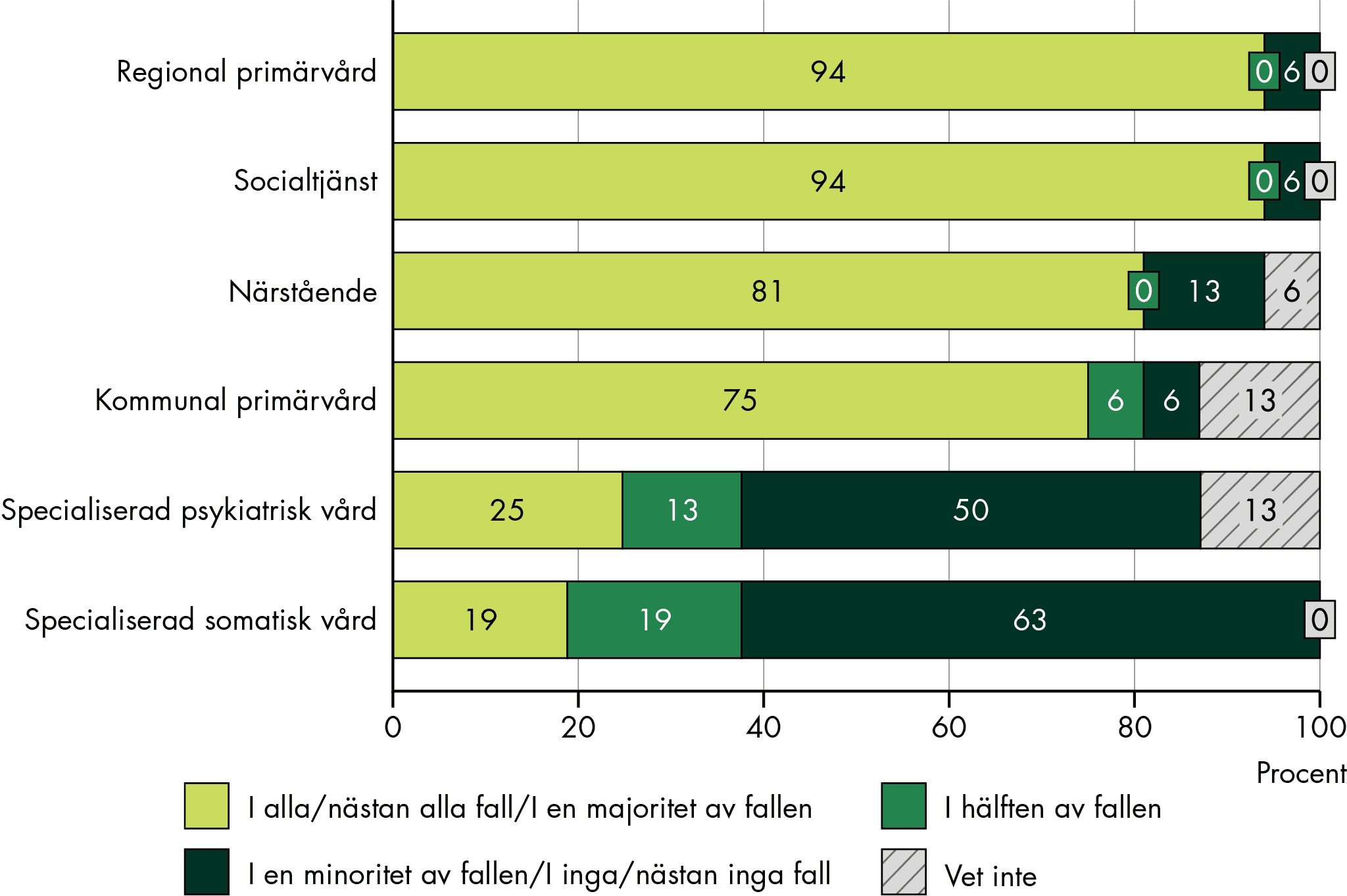
Källa: Enkät för äldre (65+ år) till regionerna.
Antal svar: 13–14.
Att primärvården ofta deltar vid SIP för äldre kan troligen förklaras av att SIP för äldre ofta görs vid utskrivning, där primärvården har en central roll. SIP vid utskrivning kan också upprättas mellan enbart kommunal och regional primärvård (se kapitel 2). Den regionala primärvården har en central roll vid SIP, i synnerhet vid SIP vid utskrivning. Vi har därför undersökt primärvårdens deltagande i SIP närmare, genom frågor till primärvårdsläkare.
De flesta primärvårdsläkare deltar på SIP ibland, men oftast deltar andra yrkesgrupper
Vi har ställt frågor via International Health Policy Survey (IHP) som 2025 riktade sig till primärvårdsläkare. 2 157 läkare svarade på våra frågor. Resultaten visar att de flesta primärvårdsläkare deltar på SIP ibland, men läkarnas deltagande varierar också.
Två tredjedelar (69 procent) av läkarna deltog på SIP-möten åtminstone någon gång per år. Av dem deltog var tionde på SIP varje månad eller oftare. Fler än var tionde (16 procent) allmänläkare deltar aldrig i SIP. Vi frågade de primärvårdsläkare som sällan deltar i SIP om anledningarna till det. Att andra yrkesgrupper deltar i stället är det främsta skälet. En mindre andel angav att de inte deltar på grund av att de hade få patienter med behov av SIP, att de inte blev kallade till SIP-möte eller tidsbrist. Det är något vanligare att en sjuksköterska från vårdcentralen deltar i SIP. Den fasta vårdkontakten, som ofta är en sjuksköterska deltar också ibland, liksom psykologer. Arbetsterapeuter och fysioterapeuter deltar mer sällan.
4.8.2 Vuxna: Många olika aktörer medverkar
Vid SIP för vuxna involveras många olika verksamheter och aktörer i processen, visar vår studie. Socialtjänsten medverkar i de flesta SIP, men även specialiserad psykiatrisk vård samt regional och kommunal primärvård deltar relativt ofta. Den somatiska specialiserade vården deltar sällan i SIP för vuxna, enligt hälften (54 procent) av regionerna (figur 23).
Figur 23. Hur ofta deltar följande aktörer i upprättandet av SIP för de som har behov av en sådan, när det gäller vuxna (19–64 år)?
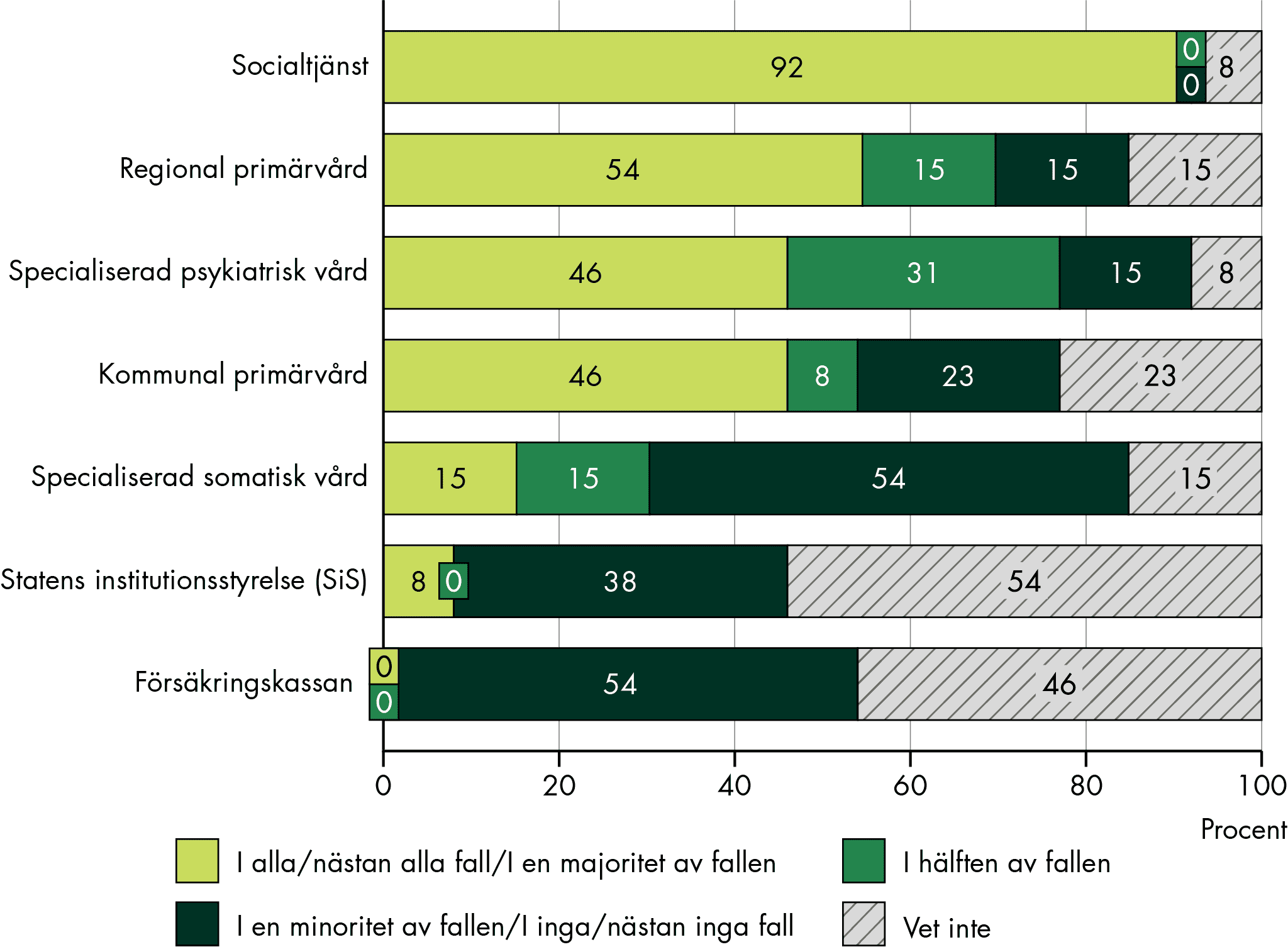
Källa: Enkät för vuxna (19–64 år) till regionerna.
Antal svar: 13 svar.
Kommunerna önskar att specialiserad psykiatri för vuxna deltar oftare
Även om specialiserad psykiatrisk vård relativt ofta är med i SIP för vuxna, enligt regionerna, är det är särskilt den specialiserade psykiatrin som kommunerna saknar, visar vår enkät till kommunerna (figur 24). Nästan hälften av kommunerna, 44 procent, svarar att de saknar eller önskar att den specialiserade vården för vuxna var med oftare. Färre kommuner saknar den somatiska specialiserade vården eller primärvården i SIP.
Figur 24. Är det några aktörer ni saknar eller önskar var med oftare på SIP? Flera svar kan anges.
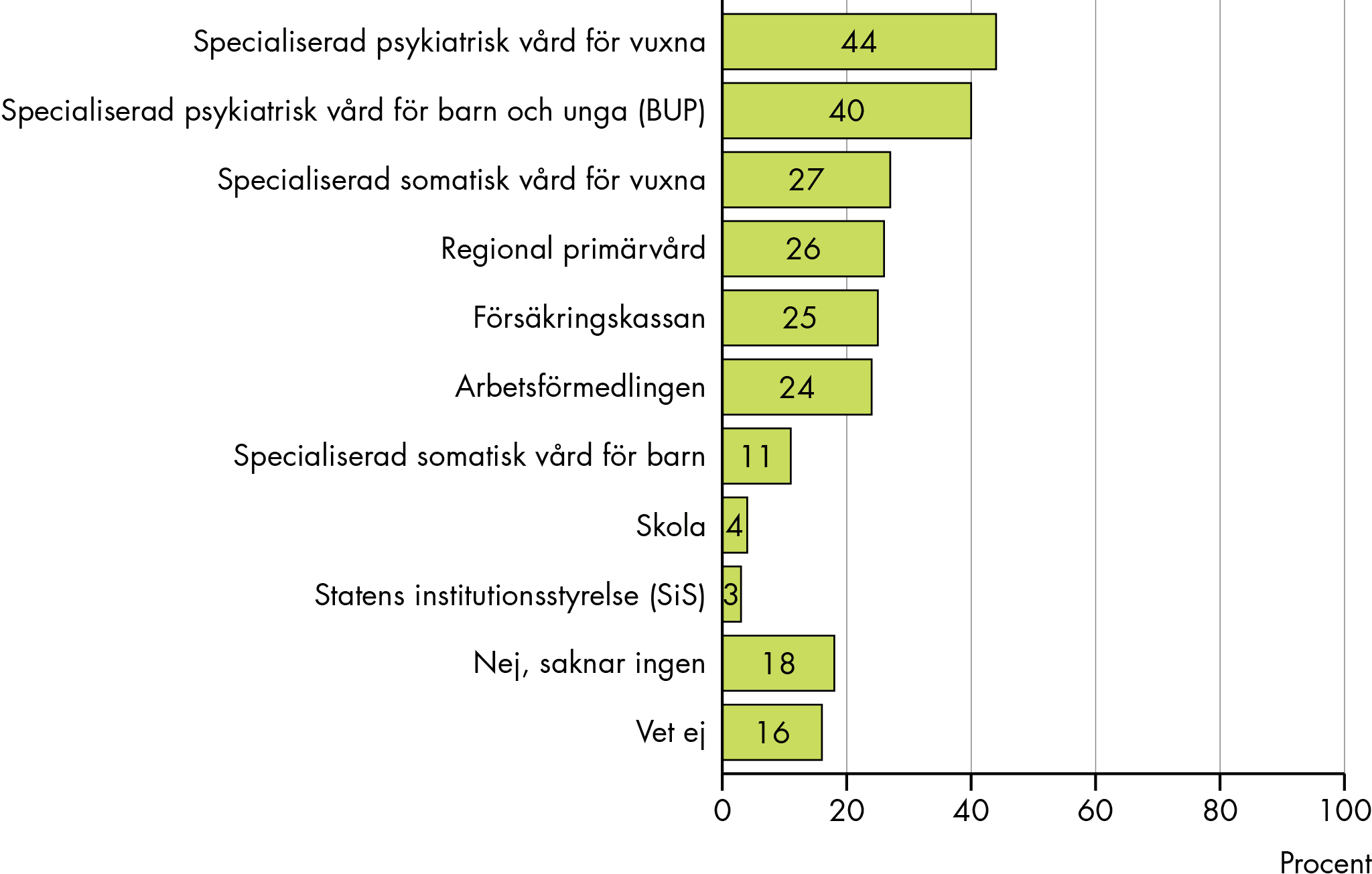
Källa: Enkät till kommunerna.
Antal svar: 197.
Myndigheters delaktighet ofta låg vid SIP för vuxna
Insatser från både myndigheter som Försäkringskassan och Arbetsförmedlingen kan behöva samordnas med insatser från socialtjänsten och hälso- och sjukvården. Men dessa myndigheter deltar sällan i SIP, enligt vår regionenkät.[1] Var fjärde kommun (24–25 procent) önskar att Försäkringskassan och Arbetsförmedlingen var med oftare. Att Försäkringskassan och Arbetsförmedlingen sällan deltar i SIP har flera orsaker, som vi inte undersökt närmare. Men enligt våra intervjuer med kommuner och regioner kan det bero på generella brister i samverkan med dessa aktörer, men även på brist på kunskap om SIP och dess syfte.
4.8.3 Barn och unga: skola, habilitering och socialtjänst deltar oftast
Även vid SIP för barn och unga deltar många olika aktörer (figur 25). Socialtjänst, habilitering samt skola eller elevhälsa är de som oftast deltar, följt av psykiatrisk specialistvård (BUP). Förskolan deltar också relativt ofta. Primärvården deltar inte lika ofta och i vissa regioner deltar de aldrig vid SIP för unga. SiS och polismyndigheten deltar också sällan, men det ska ses i ljuset av att det handlar om jämförelsevis små grupper av barn och unga.
Figur 25. Hur ofta deltar följande aktörer i upprättandet av SIP när det gäller barn och unga (0–18 år)?
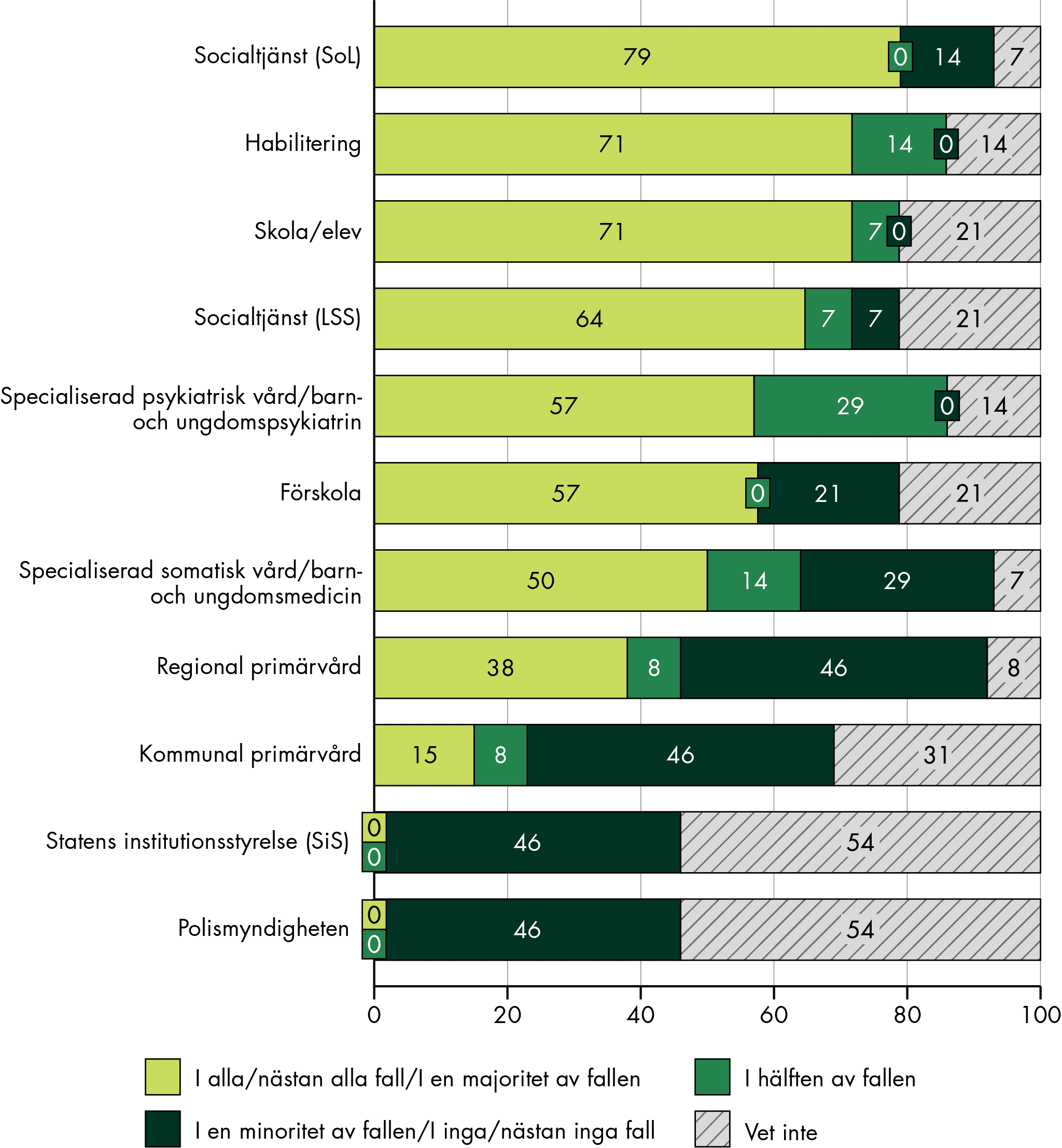
Källa: Enkät för barn och unga (0–18 år) till regionerna, kompletteringsenkät.
Antal svar: 12–15 svar.
Kommunerna vill att BUP är med oftare
Även om BUP deltar relativt ofta i SIP för barn och unga, är BUP den aktör som kommunerna oftast saknar och önskar deltog oftare, visar vår enkät till kommunerna. Nästan hälften av kommunerna (40 procent) anger att de saknar den specialiserade vården för barn och unga (BUP), och önskar att de var med oftare. Skolan och SiS är aktörer som kommunerna mest sällan saknar (figur 24). Det visar att i synnerhet skolan relativt ofta deltar i SIP (se figur 25).
4.9 Hur deltar skolan i SIP?
Enligt bestämmelserna om SIP är skyldigheten att initiera och delta i SIP enbart lagreglerad för hälso- och sjukvården och socialtjänsten, men enligt förarbetena kan även andra aktörer bidra, till exempel förskola och skola. Det ingår också i hälso- och sjukvårdens och socialtjänstens skyldighet att identifiera andra viktiga aktörer och att ge dem möjlighet att delta i planeringen. Skolan är ofta en viktig aktör i barn och ungas vardag. Skolan har också ofta en central roll för att kunna fånga upp barn och unga med behov av samordning. Skolans roll och delaktighet i SIP har också återkommande tagits upp i intervjuer med personal i socialtjänst och hälso- och sjukvård. Vi har därför särskilt undersökt skolans delaktighet och roll i tillämpningen av SIP.
4.9.1 Skolan har samma möjligheter att kalla till SIP i hälften av kommunerna
I vår enkät till kommunerna ställde vi frågor om hur skolorna deltar i SIP. I mer än hälften av kommunerna (55 procent, det vill säga 113 skolor av totalt 204) har skolan samma möjligheter som hälso- och sjukvården och socialtjänsten att kalla till SIP (figur 26). I drygt hälften (67 procent) av dessa 113 kommuner har skolan också samma skyldighet att kalla till SIP. Men många (33 procent) svarar också att de inte vet om skolan har samma möjligheter och skyldigheter.
Figur 26.Har skolan samma möjligheter som hälso- och sjukvården och socialtjänsten i er kommun att kalla till SIP?
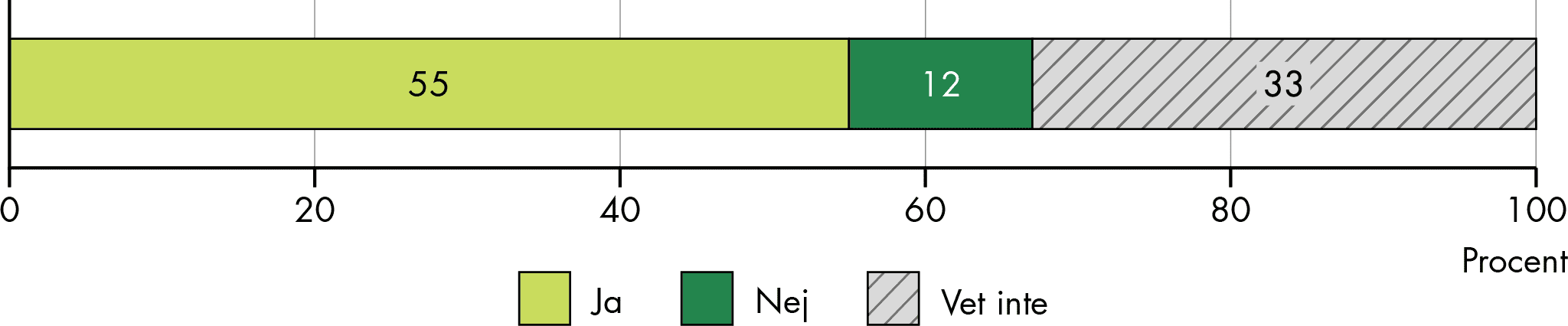
Källa: Enkät till kommunerna.
Antal svar: 204.
4.9.2 Skolan kan tidigt fånga upp barn och unga med behov av samordning och kallar ofta till SIP
Det finns en stor samsyn om att det finns flera fördelar med att skolan kan kalla till och delta i SIP. Framför allt är det viktigt för att tidigt fånga upp barn och unga som har behov av samordnade insatser. Skolan kan ofta identifiera problem och upptäcka behov som kanske inte är lika tydliga för andra aktörer, eftersom man har daglig kontakt med barnet eller ungdomen. Det visar också tidigare studier på (SKR 2020). Många, både nationella aktörer och andra vi intervjuat, anser att skolan därför borde omfattas av lagstiftningen om SIP, så att de har samma möjligheter och skyldigheter att kalla till SIP som socialtjänst och hälso- och sjukvård.
”Skolan är en självklarhet, är det någon som kan se behov så är det skolan. Skolan är hela ungdomens liv.”
(företrädare för SAMBA – samverkansledning för barns och ungas bästa)
Våra intervjuer visar att skolan ofta är en engagerad och aktiv part i SIP och ofta kallar till SIP, även i de kommuner och regioner där skolan formellt inte är en jämbördig part. Det förekommer att skolan kallar till SIP trots att de saknar formell möjlighet. Så här beskriver en chef inom en barn- och ungdomsenhet det:
”När skolan blivit likvärdig part kallar man till många SIP:ar. Socialtjänsten har försökt och inte alltid lyckats, de gör färre SIP än skolan. Skola och förskola är entusiastiska, medan andra är lite mer trötta. Vi hade 50 SIP som skolan initierade, medan kommunens barn- och ungdomsenhet bara hade fyra.”
(chef, barn- och ungdomsenhet vid socialtjänsten)
4.9.3 Skolan kallar till SIP av olika skäl
När och i vilka situationer skolan kallar till SIP varierar, enligt intervjuer med företrädare för skolan. En vanlig situation är när man upplever att man uttömt både skolans och elevhälsans möjligheter, och när BUP behöver involveras. SIP används också när skolan ser ett behov av att samlas och diskutera hur barnets behov bäst kan tillgodoses eller när man behöver mer information, till exempel om barnets medicinska behov eller när man behöver reda ut vem som behöver göra vad. Så här säger en rektor:
”Vi behöver samlas – hur kan vi hjälpa barnet bäst? Är det vi eller en annan aktör som behöver göra något? Kanske gäller det ett barn som är placerat och vi behöver information – då kan alla instanser ge sin bild och vi kan få information för att kunna möta eleven på bästa sätt. Man går aldrig direkt till SIP. Först har vi stött och blött det med elevhälsan – det är där man börjar.”
(rektor, skola)
Både skolan och föräldrar kan uppleva att det är svårt att få kontakt och respons från socialtjänsten och i synnerhet. Att kalla till SIP kan då vara ett sätt att över huvud taget få kontakt och information.
”BUP är som en mur, ingen chans att komma in och ens lämna ett meddelande. De har ingen mejl, ingen telefon, inga namn, ingenting.”
(samordnare, barn- och ungdomsenhet vid kommun)
Ibland använder skolan SIP som ett ”skarpare verktyg” för att kalla parter som man inte fått återkoppling från eller när inget händer i ett ärende. Man kanske saknar återkoppling från socialtjänsten på en orosanmälan, eller väntar på en utredning eller insats från BUP men inte hör av dem. Då kan man kalla till SIP för att höra vad som pågår.
4.9.4 BUP och socialtjänsten upplever utmaningar med skolans medverkan
Samtidigt som det finns flera fördelar med att skolan kan delta i SIP, medför det också utmaningar för socialtjänsten och BUP. Det visar våra intervjuer med personal i socialtjänsten, BUP och vårdcentraler i flera kommuner och regioner.
Upplevelser av att skolan kallar för tidigt, för ofta och i fel syfte
I flera regioner och kommuner upplever personal från socialtjänsten och BUP att skolan kallar till SIP för ofta, för tidigt, i fel syfte och på fel sätt. Vissa menar att det gått ’inflation i SIP’ efter att skolan började kunna kalla till SIP. I en region beskriver BUP att de kallas till en SIP om dagen av skolan, och ett möte kan ta 2 till 3 timmar, vilket gör det svårt för dem att delta på alla SIP, i synnerhet eftersom de behöver göra svåra prioriteringar bland de patienter de har. Vissa upplever att skolan inte förstår vad SIP är eller det uppdrag, prioriteringar och svårighetsgraden av de tillstånd som BUP hanterar.
”De fall som skolan anser är de svåraste fallen behöver inte vara det svåraste fallet för oss. De kanske har ett barn som är i skolan, vi kan ha suicidala patienter. Vi behöver prioritera!”
(kurator, BUP)”Man ropar på BUP för tidig, man måste vara rädd om BUP:s tid och kalla rätt vårdnivå.
(chef, kommun)
Upplevelser av att SIP med skolan har verksamhetsperspektiv och leder till friktioner
Många beskriver också att SIP som skolan kallar till ofta präglas av friktioner, verksamhetsperspektiv och fokus på att kräva insatser av andra. Peronalf från olika regioner och kommuner berättar att det ofta kommer många personer från skolan på SIP-mötet, att rektorn ofta är med och att skolan ofta ställer krav på insatser under mötet, till exempel på ökad medicinering eller en utredning. På så sätt missbrukar skolan SIP, menar många.
Det bidrar också till att själva SIP-mötet ofta blir dålig och jobbigt när skolan är med menar flera socialsekreterare och sjuksköterskor från både socialtjänsten och BUP. Ibland är mötena så jobbiga att personalen inte orkar gå på SIP med skolan. I flera regioner har BUP därför börjat skicka chefer eller speciellt utsedda koordinator på SIP med skolan för att skona personalen och för att skapa bättre maktbalans. Man har också i högre grad börjat tacka nej till eller utebli från SIP-möten när skolan kallar.
I flera kommuner beskriver man att barnet sällan bjuds in till de SIP som skolan kallar till och att SIP-möten med skolan ofta hålls utan att varken barnet eller föräldrarna är med. Det kan vara det bästa för barnet eftersom det ofta är respektlös och hård stämning under dessa möten, menar flera personer.
Men personal från både socialtjänsten och BUP ser också att de situationer där skolan kallar till SIP trots allt ofta rör barn som har stora behov av samordning av insatser, till exempel barn med NPF-diagnoser och en problematisk skolsituation, som inte elevhälsan eller skolan förmått hantera.
4.9.5 Brister i samverkan kring barn och unga med psykiatrisk problematik skapar problem med SIP
Vår bild är att utmaningarna med SIP där skola, socialtjänst och BUP deltar både speglar och förstärker de utmaningar som finns kring SIP. Det handlar dels om otydlighet, begränsad kunskap och olika uppfattningar om SIP och dess syfte. Det handlar också om gränsdragningar mellan olika vård- och omsorgsinsatser samt om bristande resurser och bristande förutsättningar för samverkan
Grundläggande förutsättningar för samverkan brister
Vi ser att de grundläggande förutsättningarna för samverkan mellan skolan, socialtjänst och BUP brister. Till exempel ser vi att möjligheter till informationsöverföring, och kommunikation mellan skolan och andra parter ofta är begränsad.
Till exempel saknar skolan ofta tillgång till de gemensamma it-system som används för informationsöverföring, kallelser och uppföljning av SIP. I nästan hälften (48 procent) av kommunerna som svarat på vår enkät saknar skolan tillgång till gemensamt it-stöd, och enbart i var tionde kommun (13 procent) har skolan sådan tillgång. På vissa håll har kommunala skolor behörighet till gemensamma system men inte privata skolor. Det bidrar till att SIP används för informationsöverföring och kontakt, och till att samverkan brister.
”En gemensam digital yta saknas. Regionen använder ett regionalt it-system för kallelse och info, men förskolan saknar det. Vi har påtalat det i flera år men ingen tar första steget. Nu ska förvaltningen gå in i Millenium! Det ska förhoppningsvis lösa problemet.” (SIP-samordnare)
Otydlighet och oenighet om ansvar
Vår studie visar också på otydlighet och oenighet om ansvarsfördelningen för olika vård- och omsorgsinsatser, i synnerhet när det gäller gränslandet mellan olika aktörers ansvar och mellan olika vårdnivåer. Det finns till exempel oenigheter om vilka behov som ska hanteras av primärvården och skolans elevhälsa respektive den specialiserade psykiatriska hälso- och sjukvården (BUP). Det finns också glapp och brister i vården i gränslanden mellan primärvård, skolans elevhälsa och specialiserad psykiatri (BUP) som försvårar samverkan. Vi återkommer till det nedan. Så här säger en koordinator på BUP:
”Det finns ett ansvarsglapp mellan vårdnivåer för dem som inte har en insats hos BUP. Det är svåra prioriteringar. Det handlar inte om att vi inte vill samverka, vi duckar inte för SIP, men vi ska samverka om rätt patienter.”
(koordinator, BUP)
Brist på resurser och insatser för unga med psykiatrisk problematik
Skolans engagemang och aktiva roll såväl som utmaningarna när skolan deltar speglar i hög grad bristerna i tillgången till vård och stöd för barn och unga med psykisk ohälsa och psykiatrisk problematik. Bristande tillgång till insatser samt begränsade resurser inom både den första linjens (primärvård och skolans elevhälsa) psykiatri och specialiserad psykiatri (BUP) försvårar också samverkan mellan skolan och BUP.
Till exempel finns varierande tillgång till psykologer inom elevhälsa och på vårdcentraler samtidigt som BUP ofta har hård arbetsbelastning, resursbrist, långa köer och tvingas göra prioriteringar, trots att de ser behoven. Även tidigare studier visar på brister och variationer i både den specialiserade psykiatriska vården och den första linjens psykiatri för barn och unga. I många regioner ingår till exempel inte ansvaret för barn och unga med psykisk ohälsa i vårdcentralens uppdrag (prop. 2019/29:164; SOU 2018:39; Vård- och omsorgsanalys 2025a). Det kan bidra till att skolan vänder sig till BUP, vad BUP uppfattar som ”för tidigt”.
Många påpekar att skolan inte kan släppa ansvaret och hänvisa barnet vidare på samma sätt som andra aktörer kan. En person uttrycker det så här:
”Skolan (…) de kan inte dra sig ur. De är kvar. De går på nitar och har ingen att samverka med. Om den enskilde blivit ’utskriven’ i kontakten med de andra, då är skolan ensam kvar kring barnet.”
(SAMBA)
Sammantaget innebär bristerna i samverkan att det enskilda barnet och ungdomens behov i för låg grad står i fokus med risk för att hen inte får rätt insatser i tid.
4.10 Hur deltar privata aktörer i SIP?
I vårt uppdrag ingår att undersöka om SIP tillämpas av privata aktörer. Vi undersökte det i kartläggningen av styrdokument, och har även undersökt det i enkäter till kommunerna och i intervjuer. I kapitel 3 såg vi att privata aktörer sällan nämns i de granskade dokumenten. Det kan delvis bero på att man utgår från att kommunen eller regionen är huvudman oavsett driftsform, och att man därför inte sett behov av att reglera privata aktörers deltagande särskilt eller ytterligare. Det kan också bero på att privata aktörer ”glöms bort” i arbetet med riktlinjerna, visar våra intervjuer. Bilden bekräftas i intervjuer och enkätsvar: privata aktörer som utförare av vård, omsorg och skola nämns sällan specifikt vid SIP. Vår undersökning visar att det finns variationer i privata aktörers deltagande, precis som det finns variationer bland offentliga utförare. Privata aktörer kallar mer sällan till SIP, men de deltar när de kallas.
4.10.1 Privata utförare kallar sällan till SIP men deltar när de kallas
I enkäten till kommunerna har vi undersökt om de kommuner som har privata utförare (av vård, omsorg och skola) blir kallade till SIP av dem, och om de privata utförarna deltar i SIP när de blir kallade. Resultaten visar på variationer, men överlag blir kommuner sällan kallade till SIP av privata aktörer. Däremot deltar privata aktörer när de kallas (figur 27).
Två tredjedelar av kommunerna (64 procent) anger att de i låg eller mycket låg grad blir kallade till SIP av privata aktörer. Bara var tionde (12 procent) kommun svarar att de blir kallade av privata utförare i hög eller mycket hög grad. Däremot visar både intervjuer och enkätsvar att privata aktörer ofta deltar när de blir kallade till SIP. Hälften (51 procent) av kommunerna anger att privata aktörer deltar i hög eller mycket hög grad när de kallas (figur 27).
Figur 27. Blir er kommun kallade till SIP av privata utförare av vård, omsorg och skola och deltar privata utförare i SIP när de blir kallade?

Källa: Enkät till kommunerna.
Antal svar: 153 (kommuner utan privata utförare exkluderade).
Kommunerna som besvarade enkäten fick också en fråga om privata aktörer kallar till SIP i den utsträckning som behövs och då svarade var tredje kommun (36 procent) att privata aktörer sällan (i låg eller mycket låg grad) kallar till SIP tillräckligt ofta. Samtidigt svarade många kommuner (45 procent) att de inte vet.
4.10.2 Privata aktörer har inte alltid nätverk, gemensamma it-system och tillräcklig kunskap om SIP
Våra intervjuer bekräftar bilden av att privata aktörer kallar till SIP mindre ofta, och visar på flera tänkbara skäl till det.
En anledning kan vara att privata aktörer sällan har tillgång till samma it-system som offentliga utförare. Det innebär att kontakt, kallelser och informationsöverföring behöver ske på andra sätt, till exempel genom telefonsamtal eller pappersutskick, vilket kan vara komplicerat, och kan göra att en kallelse uteblir.
Ett annat skäl som framförts i våra intervjuer är att privata aktörer inte alltid har tillräcklig kännedom och kunskap om SIP. Det kan bero på att de inte alltid har samma tillgång till de nätverk som kommunala och regionala aktörer har, och får på så sätt inte del av det kunskapsstöd som behövs. I synnerhet kan små privata aktörer med begränsat administrativt stöd ha mindre förmåga att ta till sig kunskap och stöd om SIP, liksom att kunna prioritera SIP. Det finns överlag uppfattningar om att både tydligare nationella riktlinjer och kunskapsspridning behövs för att underlätta för både privata och offentliga aktörer.
”Privata vårdcentraler saknar nätverk med andra, de blir ensamma i sin implementering, med få medarbetare. Enskilda privata vårdcentraler kan vara för små för att klara SIP-uppdraget, trots att det står (…) att de ska vara navet.”
(SIP-samordnare)”Hur nå ut till varje enskild privat vårdcentral som inte har nätverk? De vet inte vad SIP är. Till exempel blev en SIP-samordnare utskälld av en vårdcentralchef som sa ’du ljuger om att SIP är lag’.”
(SIP-samordnare)
5 Hur påverkar tillämpningen enskilda, närstående och personal?
I det här kapitlet beskriver vi vilka erfarenheter enskilda, närstående och personal har av SIP, både när SIP fungerar bra och mindre bra. Kapitlet baseras på brukarrevisioner, intervjuer med närstående och enskilda, personal i hälso-och sjukvård och socialtjänst, företrädare för patient- och brukarorganisationer samt enkäter till regioner, kommuner och vår befolkningspanel. Vi har också deltagit i SIP-möten och studerat en SIP-plan.
Våra viktigaste resultat:
- Förarbete är centralt för att resten av SIP processen ska fungera, men enskilda och närstående är sällan delaktiga i förarbetet. Förarbetet försvåras av brist på resurser, tid, kontaktvägar och bristande it-system. Enskilda och närstående har också ofta begränsad kunskap om SIP.
- Enskilda, närstående och personal har både positiva och negativa erfarenheter av SIP-möten. Möten som fungerar dåligt kan vara påfrestande för både enskilda, närstående och personal.
- Vi ser samma utmaningar för SIP-mötet som tidigare studier: kallade aktörer kommer inte, för många eller fel personer deltar, samtalsklimatet är inte optimalt och mötet blir ett forum för verksamheternas planering och konflikter. Det finns många fördelar om en SIP-samordnare leder mötet.
- Bara en fjärdedel av de enskilda och närstående har fått ta del av en skriftlig plan. Tidskrävande och krånglig dokumentationen är ett skäl till det. SIP-planen har förbättringspotential när det gäller uppföljningen och vad målet med insatserna är ur den enskildes perspektiv.
- Den långsiktiga samordningen brister. SIP blir ofta ett enstaka och tillfälligt möte och inte en långsiktigt samordnad process och samverkan fortgår sällan. Otydligheter och brister i ansvaret för den fortsatta samordningen samt resursbrist bidrar till det. Enskilda upplever att ingen ansvarar för fortsatt samordning och delaktighet, och det som bestämts på mötet blir inte alltid gjort.
5.1 Så kan den enskilde uppleva SIP
Vi börjar det här kapitlet med tre exempel på erfarenheter av SIP ur enskilda och närståendes perspektiv. Exemplen är hämtade från våra intervjuer med enskilda och närstående. Det är samma tre personer som vi beskriver i kapitel 2 (figur 3 till 5).
Exempel 1: Barn med problematisk skolfrånvaro
Det första exemplet är ett barn med problematisk skolfrånvaro. Båda föräldrarna var engagerade i att få hjälp så att barnet skulle börja gå mer i skolan, och hoppades att SIP kunder vara ett bra verktyg för det. Det hölls SIP-möten två gånger per termin, där runt tio personer vad med; kurator, skolsköterska, specialpedagog, lärare, rektor, 2 lärare, psykolog från primärvårdspsykiatri och familjebehandlare. Sonen deltog inte på mötet eftersom det var för mycket folk, och viktiga personer för sonen, till exempel klassläraren, fick inte komma till tals. Det var rektorn som hade satt agenda och mål för mötena och bestämt vilket som var sonens mål: att vara på fritids på höstlovet. Att rektorn informerade om läget och vad som skulle göras tog mycket tid. Föräldrarna upplevde det som envägskommunikation, och att det inte blev bra SIP-möten. Så här beskriver mammans sin bild.
”Rektorn kallade till mötet och höll i det. Hon gick igenom punkter och mål, men det var hon som satt målen och agendan. (…) Att sonen ska vara på fritids på höstlovet, det var hennes mål. Rektorn informerade oss, det tog nästan all tid, och målen är redan klara. Total envägskommunikation.”
(förälder)
Exempel 2: Person med behov av psykiatrisk och somatisk vård och socialtjänst
Personen behövde hjälp med boende, arbete och psykiatrisk och somatisk vård. Det var svårt att få till en samordning eftersom de olika aktörerna inte hade kontakt med varandra. Förhoppningen var att saker skulle lösa sig om alla samlades i ett SIP-möte, men när mötet väl blev av så kom inte alla aktörer. Personen upplevde sina SIP-möten som påfrestande och dåligt anpassade efter hans funktionsnedsättningar. Trots flera SIP-möten förbättrades inte samordningen och aktörerna arbetade fortfarande inte tillsammans. Han beskrev det så här:
”Ingenting blev bättre, bara värre. En del aktörer gjorde sin del men ingen arbetade tillsammans. De saker som jag behöver hör ihop, boende, få ett jobb, psykiatrisk vård. Och de behöver hjälpa mig på ett sätt som fungerar med mina funktionsnedsättningar.”
(enskild om vad som hände efter SIP-mötet)
Exempel 3: Person med skadligt bruk och beroende och samsjuklighet
Personen hade psykisk ohälsa och skadligt bruk och beroende och ville ha hjälp att sluta ta lugnande medicin. Många aktörer var inblandade, och det fanns ett behov av att klargöra vem som skulle göra vad och i vilken ordning, till exempel nedtrappningsschema och behandlingshem. Personen fick en SIP där det framgick i planen vem som skulle göra vad. Men det saknades en plan för hur samordningen skulle ske framöver och vem som skulle ta det övergripande och fortsatt ansvaret. Det innebar att ingen av aktörerna tog det ansvaret. När insatserna och planeringen behövde justeras fick den enskilde själv ta kontakt med aktörerna för att säga att planen inte skulle fungera. Närstående förklarade det så här:
”Insatserna görs var för sig och nu fick han meddelande från en sköterska från beroendemottagning att nu blir det förändringar. Uppföljningen saknas ju. Han fick besked att nu blir det inte som det var tänkt men då fick ju bara han den informationen och ingen annan.”
(närstående)
5.2 SIP förutsätter en process med förarbete, möte, plan och uppföljning
Genom åren har både utredningar, forskare, Socialstyrelsen och SKR betonat och förtydligat att SIP behöver ske som en process för att avsett syfte ska uppnås. Det innebär att SIP inte enbart är ett enstaka möte eller en plan, utan där det också ingår att planera och förbereda, genomföra själva mötet och följa upp och utvärdera insatserna (Danemark 1999; Lindström & Axelsson 2024). I våra intervjuer och enkäter har vi därför utgått från att SIP är en process och ställt frågor om förarbete, SIP-möten, SIP-plan och uppföljning av SIP. I det här kapitlet presenterar vi därför resultat uppdelat i de olika stegen, och beskriver först enskilda och närståendes erfarenheter och därefter personalens.
Våra intervjuer med personal visar att det i verksamheterna finna olika uppfattningar om SIP är en process, ett möte eller en plan, och ofta ser man SIP som enbart ett möte.
5.3 Förarbetet
Både vår och tidigare studier visar att förarbete är centralt för att resten av SIP processen ska fungera. Men SIP föregås inte alltid av förberedelser där enskilda och närstående görs delaktiga, och enskilda och närstående saknar ofta kunskap och information om SIP. Förarbetet upplevs viktigt och har fördelar även ur personalens och verksamheternas perspektiv. Men brist på tid, kontaktvägar och funktionella via it-system försvårar det.
5.3.1 Bara var fjärde person vet vad SIP är
Bland befolkningen är kunskapen om vad SIP är låg, visar enkäten till vår befolkningspanel. Endast var fjärde person (24 procent) visste vad SIP var innan de fick enkäten. Frågan ställdes till de som inte fått eller efterfrågat SIP, för egen del eller för en närstående. Resultaten bekräftas av intervjuer och brukarrevisioner: Många enskilda och närstående vet inte vad SIP är innan de får en SIP. Det påverkar möjligheten att efterfråga eller själv initiera en SIP.
Brist på information även hos de som fått en SIP
Kunskapen om SIP är varierande även hos de som fått en SIP, visar brukarrevisioner och våra intervjuer. Det beror till stor del på att enskilda och närstående inte i tillräcklig grad involveras inför SIP och därför får bristande information om vad SIP innebär både inför men även under tiden som arbetet pågår.
Somliga har till exempel inte fått information om det är obligatoriskt eller frivilligt för dem att delta i en SIP, speciellt om någon annan än den enskilde eller den anhörige initierat SIP. En förälder berättade i en brukarrevision att de ibland var med på möten som inte kändes meningsfulla men att de kände sig tvungna att gå av rädsla för att barnen skulle bli omhändertagna annars (NSPH Halland 2019).
Många önskar att de fått mer information och blivit involverade innan SIP-mötet för att kunna förbereda sig, tänka igenom lösningar själv, men också för att inte ha för högt ställda förväntningar på SIP. Förslag från brukarrevisioner är att informationen gärna får vara både skriftlig och muntlig, eftersom det kan vara svårt att ta in mycket information på en gång. Man vill också gärna ha en person att kunna ställa frågor till inför mötet.
Samtidigt kan vissa ha god kunskap om SIP, till exempel genom att själv ha jobbat med SIP. En del beskriver att de hade mer kunskap om SIP än vad personalen hade. En närstående beskrev det så här i intervju:
”Jag fick ju berätta för dem hur ett SIP-möte skulle gå till, för jag hade ju läst på. Och jag var förvånad över att man inte följde reglerna för SIP, och det här ska ju komma fram i ett SIP-möte. Det ska ju ledas av nån, det var helt absurt.”
(Förälder med vuxen son)
SIP föregås inte alltid av förberedelser där enskilda och närstående är delaktiga men när det sker är det positivt
SIP-möten föregås inte alltid av förberedelser eller planering, i vart fall inte som den enskilde eller närstående känner till eller där de är delaktiga. Det visar både vår enkät och intervjuer med enskilda och närstående. Bara hälften av de enskilda (10 personer) och var fjärde närstående (31 personer) angav att det hade varit en planering inför mötet som de kände till. Många beskriver att de inte fick tillfälle att delta i förberedelser, utan bara fick en kallelse till SIP- mötet.
Att enskilda och närstående inte görs delaktiga i förberedelserna har flera nackdelar. Det kan framför allt leda till att verksamheterna definierar syfte och sätter mål och agenda vilket ökar risken att SIP-mötet, och den fortsatta processen inte utgår från den enskildes behov och förutsättningar.
När SIP väl föregås av förarbete och planering, som den enskilde får kännedom om, är enskilda och närstående också ofta delaktiga, visar både intervjuer och vår enkät. De som har varit delaktiga i förberedelserna har överlag positiva erfarenheter av det. Det gav möjlighet att förbereda sig inför mötet, diskutera vad som skulle tas upp på mötet, vilka som skulle vara med och formulera syftet med mötet. En person beskrev det så här i brukarrevision (NSPH Västra Götaland och Göteborg 2022):
”Jag tycker förberedelsen och informationen innan mötet varit bra. (…) Innan mötet pratade jag ihop mig med varje part för sig, så att just jag och den personen visste vad jag ville prata om och syftet var klart innan själva mötet.”
(Ungdom med erfarenhet av SIP)
5.3.2 Förarbetet är mycket viktigt även ur personalens perspektiv men brist på tid ett hinder
Även personal upplever att förarbete inför SIP är en nyckel för att en SIP ska bli bra. Det an både underlätta själva SIP-mötet och göra att SIP i stort blir ett mer effektivt verktyg.
Fördel att definiera syfte och mål med SIP tillsammans med den enskilde
Personalen ser också fördelar med att den enskilda och närstående involveras i förberedelserna. Det gör att man tillsammans kan definiera syftet och målet med SIP, vilket annars kan vara otydligt och svårt att enas om när enbart verksamheterna ska enas om det, menar man. Att involvera den enskilde i förberedelserna gör det också enklare att få samsyn om och kunna utgå från den enskildes behov av och önskemål inför mötet. Det kan på så sätt göra det enklare att enas om till exempel vilka och hur många personer som ska vara med på mötet, var mötet ska hållas och vad som är viktigt att prata om.
Dialog och verksamhetsplanering innan SIP-mötet viktigt
Att verksamheterna har kontakt och dialog med varandra inför SIP är centralt för att samarbetet under den fortsatta SIP-processen ska fungera bra, menar många. Det innebär att verksamheterna kan göra den förberedande verksamhetsplanering som krävs, så att det är avklarat innan SIP-mötet. Det innebär att man kan dela information, till exempel om vilka insatser som pågår eller är aktuella och vilka förutsättningarna är att bidra med olika insatser. Det innebär också en möjlighet att reda ut oklarheter och frågor om vem som ska göra vad, och i vilken ordning. Att ha kontakt och dialog med varandra är gör också att man kan få ökad kunskap om och förståelse för varandras verksamheter, framhåller många. Det underlättar på många sätt det fortsatta samarbetet.
”Personalen måste ha ett eget möte innan SIP och reda ut sådant, och inte när patienten är med. Frågor om organisatoriska gränser måste vi ta innan mötet.”
(kurator, psykiatri)
En SIP som görs utan förarbete eller tidigare kontakt innebär en rad utmaningar för den fortsatta processen. Dels innebär det att den enskilde och närstående inte blir delaktiga, eftersom det är i förarbetet som den enskildes behov och mål kan fångas upp och ligga till grund för fortsättningen. Om de samverkande aktörerna inte har dialog, där de kommunicerar och informerar varandra inför SIP, innebär det ofta att själva SIP-mötet används för det. Det bidrar till att SIP oftare används för att informera varandra och planera mellan verksamheter.
Förarbetet tar tid
Samtidigt som förarbetet upplevs viktigt ur personalens perspektiv är det ofta svårt att få till. Den främsta utmaningen är att det tar tid. I synnerhet tar det mycket tid att undersöka och avgöra vilka verksamheter och personer man ska vara med och få tag på dem. Men det tar också tid att hålla förmöten och involvera både andra verksamheter och den enskilde på ett bra sätt. Så här uttrycker en socialsekreterare det:
”När man har många klienter och ska använda SIP blir det mindre personcentrerat. Man hinner inte planera, ibland hinner man inte bjuda in klienten. Tidsbristen är elefanten i rummet.”
(socialsekreterare, kommun)
5.3.3 Svårt och tidskrävande att få kontakt med rätt personer
Personal i både socialtjänst och hälso- och sjukvård beskriver samstämmigt svårigheter att få kontakt med rätt aktör för att inleda förarbete och för att kalla till SIP. Begränsad kunskap om varandra verksamheter, komplexa organisationer och bristande kontaktvägar mellan hälso- och sjukvården och socialtjänsten bidrar till svårigheterna. Svårigheter att få tag på varandra leder ibland till att själva SIP-mötet används för att ”tvinga” fram kontakt med andra aktörer, även om man enbart behöver ge varandra information. Problemen med att få tag på varandra kan också få till följd att man inte gör SIP alls. Svårigheterna att få kontakt försvårar sammantaget arbetet med SIP, gör det tidskrävandet och hindrar en effektiv samverkan.
Brist på kontaktvägar
Personal på olika håll beskriver att andra verksamheter kan vara mycket svåra att komma i kontakt med. Ofta saknas tillgång till mejladresser, telefonnummer eller namngivna kontaktpersoner och telefontiderna är ofta knappa och begränsade. Tidigare fungerande kontaktvägar, där man hade telefonnummer till varandra, fungerar ibland inte längre, samtidigt som nya kontaktvägar via it-systemen inte fungerar optimalt. Ibland använder man SIP för att ”tvinga” personer att höra av sig, även om man egentligen enbart söker kontakt. Så här beskriver olika personer det:
”BUP är som en mur. Det är ingen chans att komma in och ens lämna ett meddelande. De har ingen mejl, ingen telefon, inga namn, ingenting.”
(socialsekreterare kommun)
”Tidigare fanns vårdgrannenummer som var till för samverkan mellan region och kommun. Det stängdes ner av rädsla för att allmänhet skulle få tag på numren och de skulle bli nedringda.”
(SIP samordnare)”Att ringa är nästan en utopi idag, det är ingen som svarar.”
(socialarbetare vuxen)”Hälsocentralens psykosociala team har svårt att nå socialtjänsten. De svarar inte och kommer inte på möte, det kan ta långt tid innan man får tag på någon. De är överbelagda, de hör inte av sig.”
(chef, hälsocentral)
Det kan vara lättare att hitta kontaktvägar och få kontakt med varandra där det finns etablerade samverkansstrukturer. Men även där kan det vara svårt att få till SIP-möten med rätt personer.
Komplexa organisationer, många aktörer och begränsad kunskap om varandras verksamheter gör det svårt att få kontakt med rätt person
Man har ofta begränsad kunskap och insyn i den andra huvudmannens verksamhet, samtidigt som vård- och omsorgssystemen ofta är komplexa och fragmenterade. Det gör det svårt för personalen att veta vilken del av verksamheten och vilken person man ska kalla. Särskilt socialtjänsten kan uppleva hälso- och sjukvårdsystemen som svårt att navigera i för att kunna avgöra och förstå vilken vårdnivå och vilka specialiteter från hälso- och sjukvården som ska kallas och behöver vara med. Men även personal från hälso- och sjukvården kan ha svårt att förstå socialtjänsten och vilken verksamhet och vilka aktörer man ska kontakta och kalla, i synnerhet om det finns många aktörer, både offentliga och privata.
Svårare veta vem man ska kalla om det finns många aktörer
Det kan vara svårt att veta vilken aktör man ska kontakta och kalla, så att rätt part kallas, särskilt om antalet utförare är stort. Det blir svårt särskilt eftersom informationen om vilken vård- eller omsorgsgivare den enskilde har inte alltid finns i de gemensamma it-systemen, och kan vara svår att ta reda på. Det kan bli svårare om det finns många privata aktörer. Om nya aktörer ofta upphandlas och byts ut, och den enskilde byter utförare av till exempel hemtjänst eller primärvård, hinner inte alltid informationen uppdateras. Privata utförare har sällan tillgång till de gemensamma it-systemen, och kan därför inte själva uppdatera informationen. Särskilt regionerna kan ha svårt att få rätt information och kontaktuppgifter till privata utförare av kommunala vård- och omsorgsinsatser, till exempel hemtjänst. Personal i flera kommuner beskriver att de ofta hjälper regionen med informationen så att de kan kalla rätt aktör, även om det kräver mer arbete.
Vissa vill att andra verksamheter ska kalla till SIP
En erfarenhet som särskilt personal inom kommunen beskriver är att den som sett att det finns ett behov av SIP, inte alltid själv kallar till SIP, utan ber andra kalla till och hålla i SIP. Det beror på brist på tid, menar många. Så här beskriver en SIP-samordnare det:
”En läkare ordinerade SIP på recept. Jättepositivt! Men vad tänkte de då? Vem ska se till att det blir av? Socialtjänsten? Det beror på att de har ont om tid, man vill att andra ska göra saker för man har inte tid själv.”
(SIP Samordnare)
Det kan också bero på brist på information om vilken omsorgsgivare den enskilde har. Personal i flera kommuner beskriver att regionen ofta ber kommunen att ta över ansvaret för att kalla till SIP i dessa situationer, vilket kommunen då oftast gör.
”Det är svårt för dem att veta. Så primärvården kontaktar ofta kommunen för att ta reda på vem de ska kontakta, men de är pressade och ber ofta kommunen att kalla. Och då gör vi det.”
(kurator)
Det kan också handla om att man upplever att andra har bättre kännedom om den enskilde och därför är bättre lämpade att kalla till och hålla i SIP.
Andra kan inte kalla till SIP
Samtidigt som det förekommer att man ber andra kalla till SIP, förekommer också att vissa yrkesgrupper inte kan kalla till SIP. Våra intervjuer visar att alla yrkesgrupper inte får eller kan kalla till SIP. Det gäller i synnerhet yrkesgrupper som arbetar närmast den enskilde, som behandlingsassistenter, undersköterskor, personliga ombud och boendestödjare. De har inte alltid tillgång till it-systemen där kallelser till SIP sker, vilket är en anledning till att de inte kan kalla till SIP. De kan behöva påtala behovet av SIP för andra aktörer eller andra yrkeskategorier i den egna organisationen. Det händer att de då får nej från andra aktörer, visar våra intervjuer.
Det speglar att det finns olika uppfattningar och bedömningar av behoven av SIP. Det innebär också att yrkesgrupper som ibland känner den enskilde bäst och därför kan se behoven av SIP inte alltid kan initiera en SIP, vilket kan riskera att behoven av samordning inte fångas upp.
5.4 SIP-Mötet
Bilden är delad: Enskilda, närstående och personal har både positiva och negativa erfarenheter av SIP-möten, och det finns liknade erfarenheter hos olika verksamheter och yrkesgrupper i både kommuner och regioner. Möten som fungerar dåligt kan vara påfrestande för både enskilda, närstående och personal. Vår studie visar till stor del på samma utmaningar som tidigare studier: att kallade aktörer inte kommer eller avviker från mötet, att för många eller fel personer deltar i mötet samt konflikter under mötet. Samtalsklimatet är sällan optimalt och SIP-mötet blir ofta ett forum för verksamheternas planering som kan innebära konflikter. Det gör att mötena är otillräckligt anpassade efter den enskildes behov och perspektiv. Många ser också fördelar med att en SIP-samordnare eller annan extern person leder mötet.
5.4.1 Enskilda eller närstående inte alltid med på SIP-mötet men de som deltar är ofta positiva
Det är inte alltid SIP innehåller ett möte där den enskilde är med, visar vår enkät. Av de 21 personer som hade fått en SIP, hade nästan var tredje person (6 av 21) inte deltagit i ett SIP-möte. Endast hälften (62 av 113) av de närstående som deltagit i SIP uppgav att ett möte ägt rum. Det kan bero på att de enskilda och närstående inte visste att ett möte hade ägt rum.
Av de som deltagit på ett SIP-möte har de flesta positiva upplevelser, visar enkäten till vår befolkningspanel. Majoriteten upplever både att rätt personer hade deltagit, att de pratade om det som var viktigt för dem, och att de fick säga vad de ville och blev lyssnade på. Något färre angav att de som deltog på mötet verkade vara överens. Se figur 28.
Figur 28. Upplevelser av mötet bland enskilda och närstående.
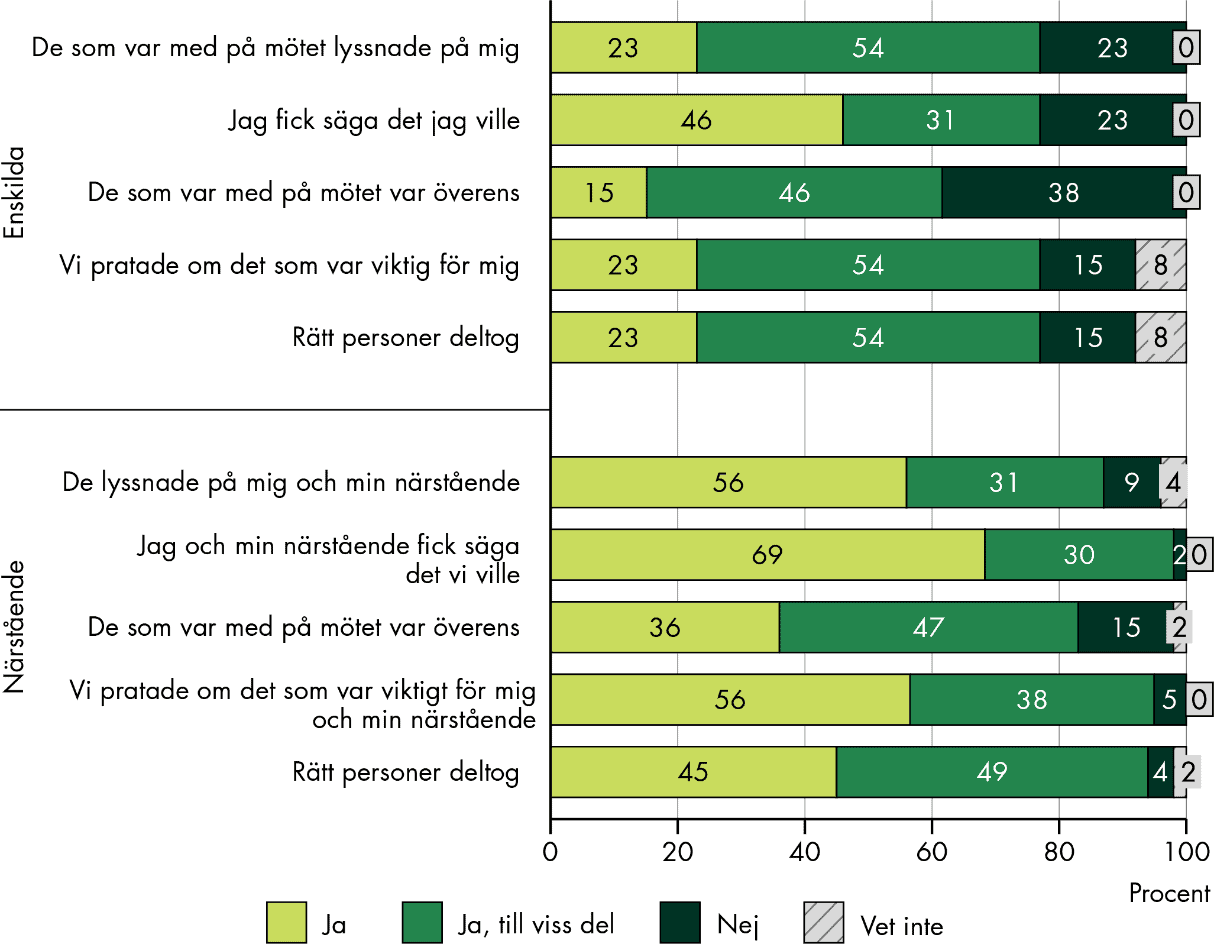
Källa: Vård- och omsorgsanalys befolkningspanel.
Antal svar: 13 enskilda och 55 närstående.
Även intervjuer och brukarrevisioner visar att bra SIP-möten kan göra att man känner sig lyssnad på och sedd. Det kan också vara positivt i sig att många samlas och vill ens bästa. Så här beskrev en person det i brukarrevision av ACT-mottagning (NSPH Västra Götaland och Göteborg (2024):
”Jag gillar inte att träffa så mycket människor på en gång. Men eftersom jag vet att de är på min sida och jobbar för mig så är det ändå bra med SIP.”
(person med insatser från ACT-mottagning)
SIP-mötet kan vara påfrestande och obehagliga för enskilda
Men bilden är delad: även om flera har positiv erfarenhet av SIP-mötet, har också många negativa erfarenheter. SIP-möten beskrivs som mycket obehagliga, skrämmande, katastrofala eller till och med som ”en rättegång” av flera personer vi har intervjuat. Vi har tagit del av flera berättelser från både enskilda och närstående som mått mycket dåligt under och efter ett SIP-möte. En närstående som vi intervjuade beskrev ett möte så här:
”En person från psykiatrin, som inte var insatt i dotters ärende, var med på länk. Han var med i 10 min och försvann sedan, han hade inte tid att vara med längre. En person från Capio vårdcentral var med, bara för att prata om att de skulle dra in dotterns körkort. Hen skällde på psykiatrin och var irriterad för att de inte gjorde något, men de gav inte själva någon hjälp, de ville bara dra in körkortet. Hen försvann också från mötet efter ett tag. En vettig person från Arbetsförmedlingen var med. Hon var så arg för att hon tyckte mötet var jättedåligt, hon tyckte att det var dåligt att psykiatrin inte gjorde något och sen bara försvann. Det var bara socialsekreteraren och personen från Arbetsförmedlingen kvar på slutet, och de var irriterade för att det var ett så dåligt möte.”
(Förälder med vuxen dotter)
En liknande bild framträder i de brukarrevisioner vi har tagit del av; SIP-mötet är ofta påfrestande för både enskilda och närstående. I en brukarrevision (Brukarrevision Gävleborg, 2022) beskrev en person sin upplevelse av sist första SIP-möte så här:
”Mötet var skrämmande. Ingen hade informerat mig om mötet och hur det skulle gå till. Jag hade social fobi och det blev stressigt med alla människor. (…) Kuratorn som var mötesledare, styrde mötet helt och hållet. Hen pratade hela tiden om mig, inte med mig.”
(Enskild med erfarenhet av SIP)
Flera skäl till dåliga och obehagliga möten
Att SIP-möten upplevs som dåliga och obehagliga har flera skäl. Det kan bland annat bero på att:
- de som behöver vara med kommer inte eller avviker efter kort tid
- för många eller ”fel” personer deltar i mötet
- syftet med mötet är otydligt och mötet saknar agenda
- mötet saknar en mötesledare eller har en dålig mötesledare
- lokalen är dålig (för trångt, för dålig luft eller på en plats som inte är neutral) och placeringen i rummet gör att den enskilde känner sig utsatt.
- enskilda och närstående upplever att de inte blivit lyssnade på eller att aktörerna pratar över deras huvuden
- aktörerna har öppna konflikter och en hård och respektlös ton.
5.4.2 Hur kan SIP-mötet bli bra för enskilda och närstående?
Sammantaget visar vår studie på vad enskilda och närstående anser är viktiga för att mötet ska bli bra. Det handlar om:
Information om syftet och tydlig agenda som de själv varit med att ta fram
Ett bra möte kännetecknas av att enskilda och närstående fått tillräcklig information om syftet med mötet och att det funnits en tydlig agenda som de själva har varit delaktiga i att ta fram.
Bestämma var mötet ska vara
Möteslokalen är viktig och många enskilda vill vara med och bestämma var mötet ska vara. En del tycker att det finns fördelar med digitala möten, medan andra föredrar möten där alla är på plats.
SIP-samordnare som leder mötet
Något som uppskattas är en koordinator som kan vara på de enskildas sida och vara neutral i förhållande till de andra aktörerna. En kompetent mötesledare och någon som tar anteckningar är också viktigt för att mötet ska bli bra. Närstående och enskilda ser därför flera fördelar med SIP-samordnare eller andra former av koordinatorer som kan ha den rollen. En SIP-samordnare eller liknande kan också ofta leda möten på ett bra sätt, hålla agendan och fördela ordet (NSPH, RSMH, Uppdrag psykisk hälsa Stockholms län 2022).
”Jag tror på en oberoende SIP-samordnare. Det är A & O. Det måste finnas ett ramverk för hur ett möte ska gå till. Vem som helst kan inte hålla i ett möte. Någon behöver säga till när någon inte gör sitt jobb.”
(Vårdnadshavare i brukarrevision)
Liknande syn på varför mötet inte blir bra hos personal
Personalen har en liknande bild som enskilda och närstående, och ser i stort samma brister och orsaker till att mötet inte blir bra. Det finns också liknade erfarenheter hos olika verksamheter och yrkesgrupper i både kommuner och regioner. Vi beskriver personalens erfarenheter i avsnitten som följer:
Kallade kommer inte
Att de som kallas till SIP inte kommer på mötet är en central utmaning som gör att förutsättningarna för mötet blir dåliga, visar både intervjuer och enkätsvar. Både kommuner och regioner beskriver att det ofta förekommer. Få flera håll upplever man att det är vanligare att kallade inte kommer jämfört med tidigare.
Socialtjänsten i flera kommuner beskriver att det i synnerhet är den specialiserade psykiatrin för barn och unga (BUP) som inte kommer. Se också kapitel 4. Men även regionerna upplever att kommunala verksamheter inte kommer när de kallas. Ibland får personalen inte något meddelande inför mötet om att den andra parten inte avser komma, utan den kallade parten dyker bara inte upp.
”I alla regioner är det BUP som inte kommer, det är inte bara ett problem här. De kommunala verksamheterna kommer, medan regionen är jättedålig på att komma. Det blir svårt, nästan pinsamt, att sitta med klienten och inte kunna svara på det BUP hade kunnat svara på. Det blir tandlöst.”
(socialsekreterare barn och unga)
”Det har varit si och så med engagemanget från regionen nu, det har planat ut. (…) Man kommer inte alls, eller lämnar sent återbud. Ibland kan de hänvisa till primärvården, men därifrån är det ofta inget svar.”
(enhetschef kommun)
”Huvudpersonen” (psykiatrin) var inte där, det är ganska vanligt. Det är en skillnad över åren, det var mer struktur tidigare kring SIP, då kom folk, det gör de inte längre.”
(Personal i beroendevård)”Kommunen är pressad, de uteblir från SIP. Hemsjukvården sjuksköterskor har inte tid. Kommunen har hög omsättning på personal.”
(samordnare region)
Flera skäl till att kallade inte kommer
Våra intervjuer visar att personalen har olika erfarenheter av varför en kallad part inte deltar på SIP-mötet. Det handlar till exempel om:
- tidsbrist, personalbrist och behov av prioriteringar
- ett pågående ärende för personen saknas (se kapitel 4)
- för snävt satta tidsramar och kallelser för kort inpå mötet (se kapitel 4)
- oklart vad den egna verksamheten kan bidra med
- olika uppfattningar och bedömningar av behovet av SIP i det specifika fallet
- kallelsen har inte nått rätt person eller inte kommit fram.
I många fall vet man inte varför den kallade parten inte kommer, eftersom ingen hör av sig.
Deltagare avviker från mötet, ibland efter kort tid
Att de som kallas till SIP avviker från mötet innan det är slut, är en annan vanlig erfarenhet hos både personal och enskilda och närstående. Vissa verksamheter och yrkesgrupper, till exempel läkare och BUP, beskrivs ofta vara med digitalt en stund under mötet för att ge sin bild, men sedan lämna mötet. Det kan vara en förutsättning för att alls hinna delta i SIP, och det kan vara tillräckligt i vissa fall. Men det kan också göra att mötet blir sämre och det kan leda till frustration hos de övriga, särskilt om det finns förväntningar på och behov av att alla deltar den tid som avsatts. En kommunrepresentant uttrycker: ” Bedömer vi att mötet behöver vara 2 timmar så behöver aktörerna avsätta hela tiden”.
För många eller fel personer deltar i mötet
En annan vanlig erfarenhet av mötet är att för många deltagare samlas. Det kan göra att mötet blir mindre bra både för den enskilde, men även för personalen, till exempel genom att mötet blir svårare att leda. Samtidigt kan det vara nödvändigt att många deltagare samlas, i synnerhet om många aktörer är involverade i ett enskilt fall. Det är också positivt att alla berörda samlas och får ge sin bild och höra samma saker, framhåller många.
Det kan vara svårt för personal att avgöra vilka personer och yrkesgrupper som ska vara med på mötet (vilket vi beskriver ovan). Det kan vara en anledning till att man upplever att ” fel” personer är med på mötet. Det kan till exempel handla om personer med oklart eller inget mandat att bestämma om saker under mötet, eller att personen saknar närmare kunskap och kännedom om den enskilde. I båda fallen kan det bli oklart vad de ska tillföra på mötet, och det kan upplevas som att ”fel” personer deltar. Många beskriver att patient- och brukarnära yrkesgrupper, som behandlare, skötare, boendestödjare eller undersköterskor ofta saknas, men skulle behöva vara med oftare för att det ska bli ett bra möte för den enskilde. Det finns möjlighet att delegera mandat till dem för att de ska kunna vara med på mötet på ett bra sätt, menar många.
Många framhåller att det är viktigt att i dialog mellan verksamheter och med den enskilde under förarbetet inför SIP-mötet, tillsammans avgöra hur många och vilka personer som ska vara med.
Oenighet och konflikter under mötet
Även personal upplever att SIP-möten ofta är jobbiga, påfrestande och präglade av gränsbevakning, kravställande och ibland öppna konflikter. Det gör att mötet blir obehagligt och dåligt för både medarbetaren och den enskilde. Det kan göra att personalen är rädd för att gå på SIP-möten, och att man därför undviker att kalla till eller gå på SIP-mötena. Så här säger en chef på en BUP-mottagning:
”Vi som BUP personal är ensamma på mötena. Men skolan kommer många och de kommer med krav: det här behöver lösas nu, ta med er det tillbaka! Är man med på distans är det ännu lättare att skälla ut en. Många sjuksköterskor är ledsna efter mötet.”
(Enhetschef BUP)”Man träffas, det är för många personer med. Många bråkar, det kan vara 15 personer med på möten. Ett stormöte kan tysta människor, det blir läskigt.”
(SIP samordnare)
Oenigheter och konflikter kan till exempel bottna i olika uppfattningar om ansvaret för olika insatser och vem som ska göra vad, vad olika verksamheter kan och ska bidra med, olika bedömningar av behovet av SIP i det specifika fallet och olika uppfattningar och syn på syftet med SIP.
Svårt att leda möten som är stora eller konfliktfyllda- samordare kan vara en lösning
Många upplever att det är svårt att leda SIP-möten, särskilt om det är många på mötena och mötena präglas av konflikter, krav och hård ton. Många känner sig osäkra och saknar kunskap om och vana av att leda i synnerhet stora möten. Att mötena upplevs svåra att leda är också ett skäl till att man ibland drar sig för att kalla till SIP. I flera verksamheter finns utsedda SIP-samordnare eller koordinatorer som kan ansvara för att både kalla till och hålla i möten som är särskilt laddade eller präglade av konflikt. Det finns en stor samsyn om att sådana samordnande funktioner är mycket viktiga för att kunna skapa bra möten, särskilt i svåra situationer. Vi beskriver dessa funktioner närmare i kapitel 8.
Digitala möten är vanliga och har både för- och nackdelar
Det är relativt vanligt med digitala SIP-möten eller hybridmöten och det blev vanligare efter pandemin. Personalen ser både för- och nackdelar med det. En fördel är att det spar tid, och därmed möjliggör för fler att vara med. För en del är digitala möten en förutsättning för att de alls ska ha möjlighet att delta.
”BUP kommer via Teams, man får en timme. Man får lägga mötet när de kan vara med, och lägga upp mötet efter det. Det är bättre än inget.”
(SIP-samordnare)
Men många upplever också nackdelar när man inte ses i ett fysiskt möte. Digitala SIP:ar kan vara mindre engagerande och göra det lättare för folk att utebli, agera respektlöst under mötet eller avvika efter en kort stund. Att ses digitalt ställer därför också högre krav på mötesledaren, anser många.
5.4.4 Vad är viktigt för att SIP-mötet ska bli bra enligt personal?
Det finns en stor samsyn bland personalen av vad som är viktigt för att SIP-mötet ska bli bra, och personalen har också en liknande bild som enskilda och närstående. Det handlar främst om att
- de som kallas kommer och rätt personer kommer
- mötet har ett tydligt syfte och tydlig struktur
- den som leder mötet har kompetens att leda både stora och ibland svåra möten
- en samordnande funktion (till exempel en SIP samordnare) med ansvar för att hålla i mötet, involvera alla och dokumentera, i synnerhet i komplexa situationer
- ett generöst och respektfullt förhållningssätt där alla får komma till tals, försöker lösa problem tillsammans, och inte bara ställa krav på vad andra ska göra. Så här uttrycker en chef det:
”Om alla frågar sig ”Vad kan vi göra? (…) Vad kan jag göra för det här barnet?””
(Enhetschef BUP)
5.5 SIP-planen
Både vår och tidigare studier visar på flera brister med själva SIP-planen, alltså den gemensamma dokumentation som ska upprättas. Vår studie visar att bara en fjärdedel av de enskilda och närstående har fått ta del av en skriftlig plan efter mötet. Personalen bekräftar att en SIP-plan inte alltid upprättas, bland annat eftersom dokumentation är tidskrävande och krånglig. Det finns en samsyn bland både personal, kommuner och regioner om att SIP-planen har förbättringspotential, och främst ser man behov av förbättringar när det gäller när uppföljningen av planen ska ske och att det av planen behöver framgå vad målet med insatserna är ur den enskildes perspektiv, i synnerhet för äldre.
5.5.1 Enskilda och närstående får sällan del av SIP-plan
Både enskilda och närstående upplever att det är det viktigt att få en skriftlig plan som sammanfattar det som bestämdes på mötet. Det blir ett dokument att återvända till för att se vad som blev bestämt och få praktisk information, som vem som gör vad och kontaktuppgifter till olika aktörer. Planen kan också användas tillsammans med personalen för att påminna om vad målet med SIP är och se om det varit några framsteg. Men den enskilde får sällan en SIP-plan efter mötet visar vår enkät till vår befolkningspanel. Bara en fjärdedel (26 procent) av de enskilda och en femtedel (18 procent) av de närstående har fått ta del av en skriftlig plan efter mötet, se figur 29. Många svarade också att de inte visste om ifall en plan hade gjorts.
Figur 29. Fick du (eller din närstående) ta del av den skriftliga planen?

Källa: Vård- och omsorgsanalys befolkningspanel.
Antal svar: 19 enskilda och 113 närstående.
Även brukarrevisioner och våra intervjuer visar att den enskilde och närstående inte alltid får en skriftlig plan. En majoritet av respondenterna i en brukarrevision hade inte fått sin SIP utskriven, och ungefär hälften var osäkra på om de kunde påverka den skriftliga informationen i sin SIP (NSPH Skåne 2023). Det förekommer att närstående själv dokumenterar sin SIP. Så här beskriver en vårdnadshavare det i en brukarrevision (NSPH Västra Götaland och Göteborg 2022):
”Oftast användes ingen dokumentation alls. Det var jag själv som sökte fram formuläret, fyllde i actionpunkterna och skickade till sammankallande instans.”
(vårdnadshavare)
Oklart om vad SIP är även efter mötet
Det finns också en oklarhet hos enskilda och närstående om vad SIP är även efter att SIP genomförts visar våra intervjuer. Flera närstående som vi har pratat med är osäkra på vilken sorts möte och plan deras närstående egentligen hade fått. Men ibland verkar det inte spela så stor roll vad SIP egentligen är, så länge de får hjälp med samordningen. En närstående som deltagit i SIP med sin bror som har en psykiatrisk sjukdom och ett beroende säger så här på frågan om det skrevs en plan som de fick ta del av:
”Ja, det var en bra fråga. Jag vet inte vad de gjorde av den där planen. Det skrevs en överenskommelse, men jag vet inte vad socialtjänsten gjorde av den. Jag vet inte vad de skrev, vi har inte fått den. Det är ingen som har kontaktat oss efteråt. Det som beslutades blev av till viss del, de försökte i alla fall, men jag är inte riktigt säker …”
(närstående)
5.5.2 Dokumentation är tidskrävande för personalen
Personalen bekräftar bilden från enkäter, intervjuer och brukarrevisioner av att en SIP-plan inte alltid upprättas. Det kan ha flera orsaker. Framför allt beror det på att dokumentation i samband med SIP upplevs som krånglig och tidskrävande.
Omfattande eller bristande mallar
De flesta kommuner och regioner har gemensamma mallar och stöddokument för SIP, som tas fram bland annat på länsgemensam nivå. Som vi visade i kapitel 3 upplevs dessa mallar vara ambitiösa och hjälpsamma, men ibland också alltför omfattande, detaljerade och tidskrävande. I en kommun har man till exempel utformat en mall för SIP-planen som täcker 12 olika delområden som kan vara viktiga för den enskilde. Medarbetare på flera håll upplever att den här typen av mallar är svåra att arbeta i, eftersom de blir för omfattande och tidskrävande. Det gör ibland att man frångår dem och dokumenterar på andra sätt istället. Samtidigt är avsaknad av tydliga och användbara mallar och stöd också en utmaning för att SIP-planen ska kunna upprättas på ett effektivt sätt, i flera verksamheter.
It-systemen brister och är tidskrävande
De it-systemen där SIP dokumenteras och där SIP-planen upprättas upplevs överlag som krångliga, ineffektiva och otillräckligt baserade på och anpassade efter behoven hos varken verksamheterna, personalen och de enskilda. Det bidrar till svårigheter i informationsöverföring och gör att man ibland undviker att använda dem och inte alltid upprättar en SIP-plan.
It-systemen upplevs ha en rad brister, som flera tidigare studier också har pekat på. (Socialutskottet 2017, Vårdanalys 2029, Vårdanalys 2023). Det har funnits förhoppningar om när väl gemensamma it-system finns på plats ska problemen lösas. Men trots att gemensamma it-system till viss del kommit på plats, där hälso- och sjukvård och socialtjänst till viss del kan dela information, består problemen i hög grad, visar vår undersökning. Vi återkommer till det i kapitel 9.
It-systemen ger inte alla tillgång till den information de behöver
It-systemen är fortfarande inte är tillräckligt enhetliga, och kommunicerar inte tillräckligt sinsemellan, vilket bidrar till dubbelarbete, och att tillgången till information blir bristfällig. Alla relevanta aktörer, verksamheter och yrkesgrupper har fortfarande inte tillgång till eller är anslutna till it-system som är tänkta att vara gemensamma. Särskilt privata aktörer och skolan saknar ofta tillgång (se kapitel 4).
”Behövs bättre verktyg för samordning så att hela Sverige har samma dokument oavsett privat, kommunal eller regional regi. Nu har alla sina egna.”
(fritextsvar, enkät till regioner)
Alla relevanta yrkesgrupper kan inte heller dokumentera information, och kan ibland enbart läsa andras information. Det gör att kommunikationen blir ensidig och informationen bristfällig, och att information behöver överföras och kompletteras på andra sätt. Så här säger en chef i kommunen:
”HSL kan gå in och läsa socialtjänstjournaler, men inte skriva. Biståndshandläggare skriver i SoL men där kan korttidsboendet inte läsa. De ser bara meddelandet: ’Nu kommer Kalle. ’”
(chef i kommunal hälso-och sjukvård)
It-system inte anpassade efter socialtjänstens och den enskildes behov
I synnerhet socialtjänsten upplever att systemen inte är tillräckligt anpassade efter socialtjänstens behov, och att de gemensamma systemen ofta utgår från hälso- och sjukvårdens behov, och i synnerhet från utskrivningsprocessens krav. Till exempel beskriver man hur områden och sökord som är relevanta för socialtjänsten saknas i systemen. Men det finns också skillnader mellan hälso- och sjukvård och socialtjänst som hindrar kommunikationen. Till exempel finns skilda kulturer, språk och sätt att dokumentera på. Vem avgör vad som är det rätta, frågar sig en handläggare? Hälso- och sjukvårdens sätt att dokumentera på anses ofta vara det rätta, menar flera personer inom socialtjänsten. Man behöver synliggöra detta och få bättre förståelse för att varandras uppdrag och perspektiv, för att skapa bättre kommunikation, framhåller många. Systemen är heller inte utformade så att de underlättar samordning och helhetsperspektiv baserat på den enskildes behov, menar många.
”Dagens system handlar om kommunikation mellan verksamheter, t ex LifeCare. De utgår inte från individen och helheten. Man behöver se individens behov en gång, istället för en massa planer, samtliga behov i ett system, istället för en massa olika.”
(forskare)
5.5.3 Svårigheter att både leda och dokumentera under möten
Det finns också svårigheter med att dokumentera under SIP-mötet, vilket påverkar upprättandet av SIP-planen. Vissa har rutiner och mallar som är tänkta att användas för stödanteckningar under mötet för senare dokumentation i it-systemet. Det tar tid och kan vara svårt, i synnerhet eftersom it-systemen inte alltid har samma utformning som de mallar man antecknat i. Många beskriver också att det är en utmaning att både dokumentera och samtidigt leda SIP-mötet. Det kan göra det svårt att efter mötet återge vad som blev sagt på ett korrekt och tydligt sätt, särskilt om det är många personer med på mötet eller om mötet präglas av konflikt. Vissa har därför rutiner att anteckningar ska göras på sittande möte, så att alla närvarande kan höra vad som skrivs och kan godkänna innehållet. Men det kan också vara svårt dokumentera på det sättet, direkt i systemen på sittande möte, i synnerhet om man samtidigt leder mötet. Ändå är det ofta fallet, enligt våra intervjuer. Ett sätt att förbättra dokumentationen på kan vara att en person tar anteckningar, medan någon annan leder mötet, till exempel en SIP-samordnare.
5.5.4 Även om en SIP-plan inte upprättas sker ofta dokumentation i någon form
Samtidigt sker oftast dokumentation av SIP i någon form, även om det inte alltid resulterar i en plan, visar både intervjuer med personal och vår enkät till regionerna. Majoriteten av regionerna (69 till 81 procent) anger att det aldrig eller mycket sällan händer att SIP upprättas utan att dokumenteras, både när det gäller barn och unga, vuxna och äldre. Samtidigt anger cirka en tredjedel av regionerna att de inte vet hur ofta SIP upprättas utan att dokumenteras. I de fall där dokumentation helt uteblir, handlar det främst om brist på tid och resurser eller på otillräcklig kunskap om hur och att en plan ska upprättas. Tidskrävande och omfattande dokumentation är också ett skäl till att man inte genomför SIP, utan gör andra typer av planeringar istället som inte kräver lika mycket dokumentation. Vi återkommer till det senare i kapitlet.
5.5.5 SIP-planen har förbättringspotential enligt verksamheterna
Vi har undersökt om SIP-planen har behov av utveckling och förbättring, genom intervjuer och vår enkät till regionen. Det finns en samsyn bland både personal, kommuner och regioner om att SIP-planen har förbättringspotential.
Enligt bestämmelserna i SoL och HSL ska det framgå av planen vilka insatser som behövs, vilka insatser respektive huvudman ska svara för, vilka åtgärder som vidtas av någon annan än kommunen eller regionen och vem av huvudmännen som ska ha det övergripande ansvaret för planen.
Vår enkät till regionerna och våra intervjuer visar att man ser behov av det tydligare ska framgå av planen när uppföljning av planen ska ske och vad målet med insatserna är ur den enskildes perspektiv, i synnerhet för äldre (figur 30). Samtidigt är det inte lagstiftat att den enskildes mål ska ingå i planen.
Figur 30. Finns det delar i SIP-planen som skulle kunna förbättras, i så fall vilka?
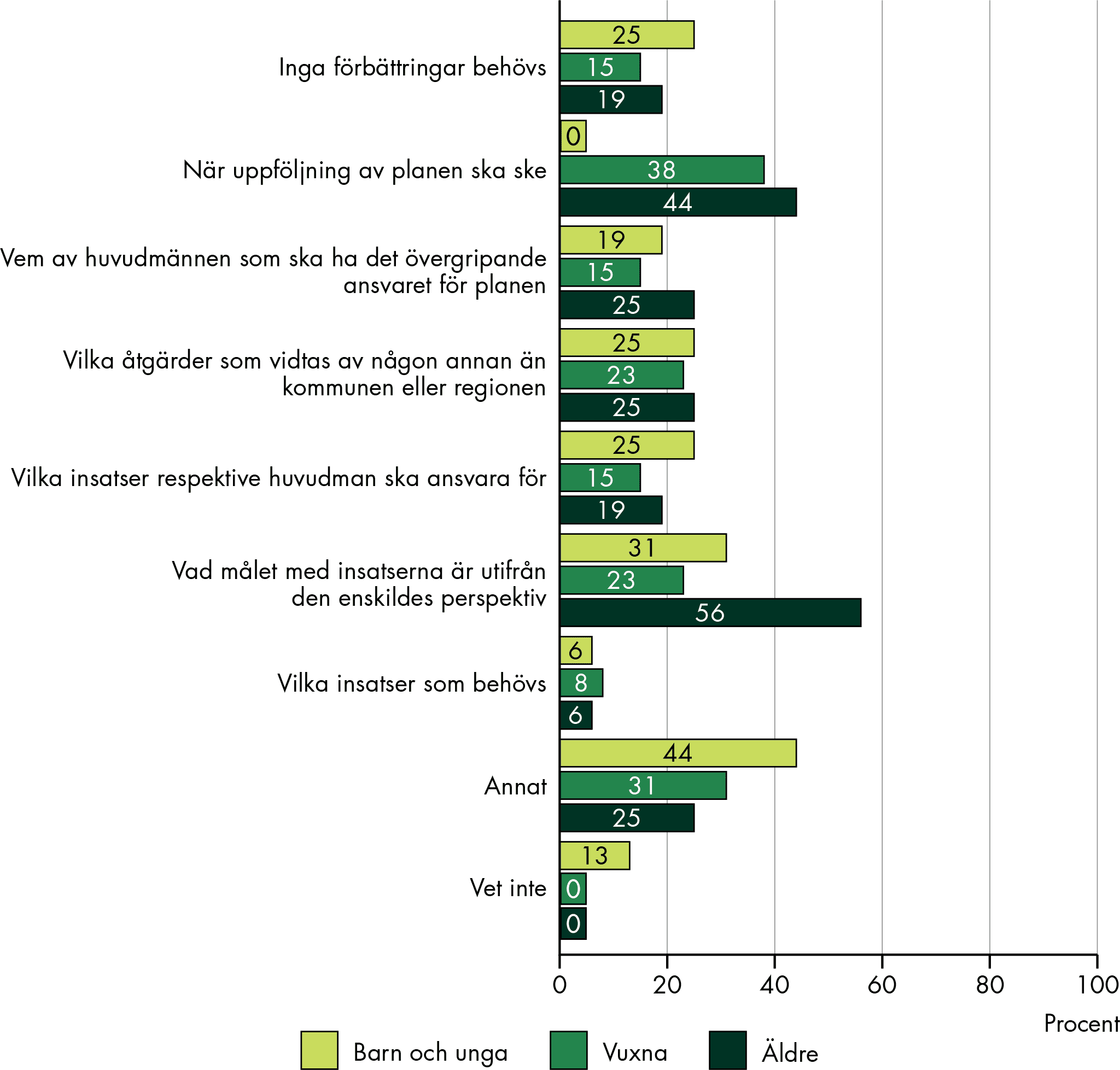
Källa: Enkät till regionerna.
Antal svar: Barn och unga 16, vuxna 12, äldre 16.
Tidigare utredningar, till exempel betänkandet (SOU 2020:19), föreslog förändringar i bestämmelserna, så att det av planen ska framgå vad målet med insatserna är för den enskilde, och att målet ska formuleras utifrån den enskildes perspektiv.
Våra intervjuer visar att det kan vara svårt att formulera tydliga mål och delmål ur den enskildes perspektiv. Det kan bero på ovana om hur sådana mål utformas eller att de mallar och stöd som finns inte ger möjlighet att dokumentera mål i planen. Det kan också vara svårt att formulera mål ur den enskildes perspektiv om den enskilde inte involveras tillräckligt, så att den enskildes mål blivit kända och tydliga. Det bidrar sammantaget till att fokuset på målet med insatserna ur den enskildes perspektiv ofta försvinner i SIP-processen, även om man har den ambitionen.
Man upplever mer sällan att det behövs förbättringar och förtydliganden i SIP-planen när det gäller vilka insatser som behövs. SIP-planen för barn och unga upplevs också i lägre utsträckning ha behov av förbättringar, jämfört med SIP-planen för vuxna och äldre.
Under alternativet ”Annat” har man för alla åldersgrupper angett behov av bättre it-stöd och bättre och tydligare mallar för dokumentation i it-stöden. Man efterfrågar bland annat möjlighet att dokumentera specificerade mål och delmål i planen samt att fler strukturerade underrubriker behövs, för att kunna dokumentera och klargöra vem som har ansvar för vad i SIP-planen.
5.6 Uppföljningen
Vi ser brister i den långsiktiga samordningen. Enskilda upplever att ingen ansvarar för den fortsatta samordningen och för delaktigheten. Det som bestämdes på mötet blir heller inte alltid gjort. Det finns variationer, men uppföljning av SIP sker sällan i den utsträckning det borde, även enligt personal. Det finns flera utmaningar för att uppföljningen av den samordnade processen ska fungera; otydligheter och brister i ansvaret för den fortsatta samordningen samt resursbrist hindrar fortsatt uppföljning. Det innebär att SIP ofta blir ett enstaka och tillfälligt möte, och inte en långsiktigt samordnad process. Det innebär också att den samverkan som behövs för att gemensamt fortsätta följa upp, justera och samordna insatserna, ibland under lång tid, inte fördjupas eller fortgår. Det påverkar förutsättningarna för SIP att få avsedd nytta.
5.6.1 Enskilda upplever brister i den fortsatta samordningen och uppföljningen
Enskilda och närstående ser flera brister i det som sker efter SIP-mötet. Det handlar både om att ingen håller i och följer upp den fortsatta samordningen, och att det som bestäms på mötet inte alltid blir gjort, enligt våra enkäter och intervjuer.
Uppföljningen med den enskilde efter SIP kan ske på olika sätt: genom uppföljande möten, telefonsamtal eller andra avstämningar om hur väl insatserna fungerar och om målen i planen har uppfyllts.
Det som bestämdes blir inte alltid av
Endast cirka en tredjedel (37 procent) av de enskilda angav att det som beslutades i deras SIP blev gjort helt eller till viss del, i vår enkät. Nästan hälften (42 procent) av de enskilda svarade att de inte visste om det som beslutats hade blivit gjort. För närstående var det något fler (43 procent) som angav att det som beslutades hade blivit gjort helt eller till viss del. Men också bland närstående var det hälften som inte visste (figur 31).
Figur 31. Har det som ni bestämde på mötet blivit gjort?
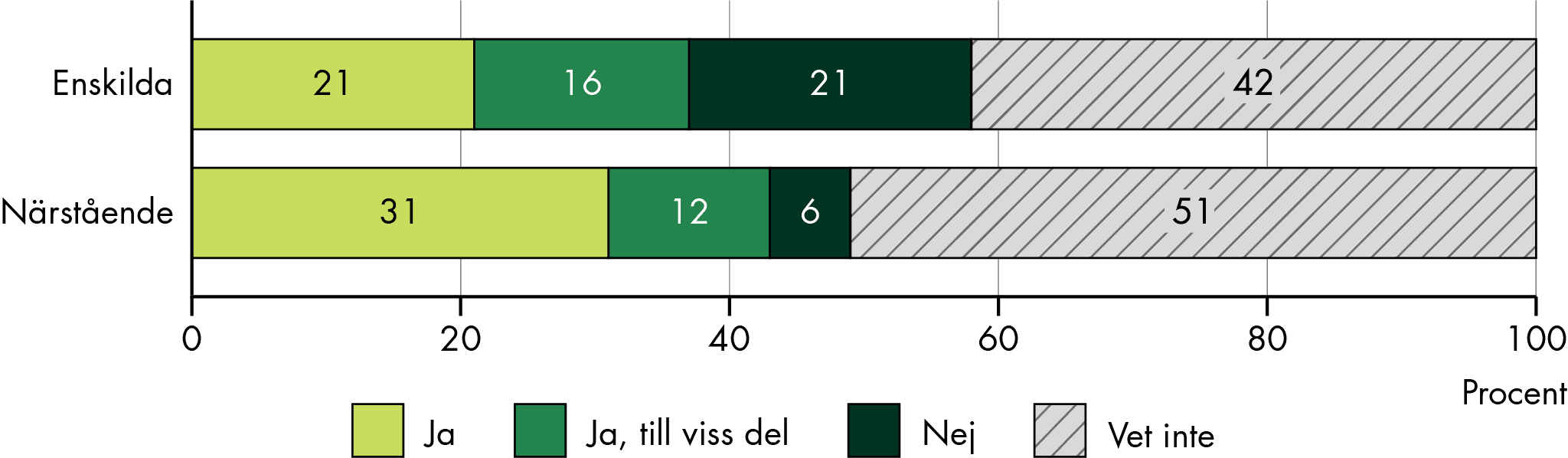
Källa: Vård-och omsorgsanalys befolkningspanel.
Antal svar: 19 enskilda, 103 närstående.
Även brukarrevisioner och våra intervjuer visar att det som bestäms på mötet inte alltid blir av i praktiken och att samordningen brister. Det förekommer ofta att uppgiftsfördelningen är tydlig och aktörerna införstådda med sina respektive uppgifter under mötet, men genomför sedan inte uppgifterna.
Ingen tar ansvar för samordningen
Brukare upplever också att ingen tar ansvaret för den fortsatta samordningen och uppföljningen av planen och att de inte bjuds in att vara delaktiga. För att det ska lyckas behövs ofta någon som håller i samordningen efter mötet, menar flera personer.
En närstående beskriv sina önskemål kring uppföljningen efter SIP så här:
”De kunde hört av sig, (…) och följt upp, att nu har det gått en månad och nu är läget så här. Men det är ju ingen som kommer höra av sig. Om det inte händer något drastiskt, ja att han dör eller nåt, skulle jag tro.”
(Närstående)
5.6.2 SIP följs upp men inte i den utsträckning det borde enligt personal
Vi har undersökt personalens och verksamheternas erfarenheter av hur ofta en SIP följs upp både i intervjuer, statistik och i vår enkät till regionerna. Vår studie visar att det finns variationer både mellan regioner, kommuner, verksamheter, och mellan grupper i olika åldrar, men uppföljning av SIP sker sällan i den utsträckning det borde.
Uppföljning av SIP varierar men sker överlag sällan
Uppföljning av SIP kan registreras med en KVÅ kod (AW010) av regionerna. Enligt statistiken som vi samlat in från 17 regioner registrerades totalt cirka 3 600 sådana uppföljningar år 2023 (figur 32), samtidigt som nästan 36 000 SIP registrerades samma år. Det innebär att enbart 10 procent av registrerade SIP registreras som uppföljda.
Det låga antalet registrerade uppföljda SIP beror troligen till viss del på en underregistrering i regionerna. Många intervjuade beskriver att man ofta missar eller prioriterar bort att ”klarmarkera” SIP i de egna systemen. Men det låga antalet uppföljningar tyder också på att uppföljning av enskilda SIP:ar inte alltid sker. Den bilden bekräftas av intervjuer.
Figur 32. Andel registrerade uppföljningar av SIP enligt KVÅ kod AW 010, 2021–2023.

Källa: Statistik inskickad av regioner för KVÅ-kod AW010: Uppföljning av samordnad individuell plan.
Både statistiken och vår enkät till regionerna visar på samma mönster: fler uppföljningar registreras för barn och unga och färre för äldre. Samtidigt var det enbart 12 regioner som hade åldersuppdelad statistik, och resultaten ska tolkas med försiktighet.
Uppföljning sker ofta i någon form
I enkäten till regionerna undersökte vi också hur ofta en upprättad SIP följs upp, och hur det sker. Enligt enkäten sker uppföljning ofta på något sätt, exempelvis genom ett uppföljande möte eller avstämning av måluppfyllelsen, och något oftare än statistiken visar. Vissa regioner anger att det görs i majoriteten av fallen, medan andra uppger att det sker mer sällan (figur 33). Uppföljning tycks ske oftare när det gäller barn och unga, och mer sällan när det gäller äldre.
Majoriteten (69 procent) anger att uppföljning sker i alla eller nästan alla fall när det gäller barn och unga, jämfört med 38 procent när det gäller äldre. Det stärker bilden av att det finns brister i den långsiktiga samordningen, i synnerhet när det gäller äldre.
Figur 33. Hur ofta följs en upprättad SIP upp, exempelvis genom ett uppföljande möte eller avstämning av måluppfyllelse?
Källa: Enkät till regionerna.
Antal svar: Barn och unga: 16, vuxna: 13, äldre: 16.
Även våra intervjuer visar att uppföljningen av SIP, och vad man gör mellan och efter SIP-möten varierar både mellan olika verksamheter och i enskilda fall. Många framhåller behovet av att SIP är en process, vilket kan kräva flera möten samt att aktörerna fortsätter samordna insatserna efter SIP och följer upp målen tillsammans med den enskilde. Många beskriver att det inte sker i den utsträckning de borde. En person uttrycker det så här:
”Jag tror man är otroligt dålig på att följa upp SIP- Det händer ibland med ett enstaka möte men överlag görs det nog inte. Det grundar sig nog i resursbrist.”
(representant kommunförbund).
5.6.3 Resursbrist och otydlighet om ansvar för den fortsatta samordningen gör att uppföljningen brister
Det finns flera utmaningar för att uppföljningen och den samordnade processen ska göras och fungera väl. Det handlar dels om att om de föregående stegen i processer brister så brister också den försatta uppföljningen. Till exempel om viktiga aktörer uteblir från mötet, faller ofta uppföljningen och det fortsatta arbetet också. Det handlar också om otydlighet och brister i ansvaret för den fortsatta samordningen och det gemensamma ansvaret för den enskilde. Otydligheter om vem som håller i samordningen kan bli följden i synnerhet om det är stort fokus på att dela upp arbetsuppgifter och tydliggöra vem som gör vad under de tidigare stege i SIP processen. Det handlar också om resursbrist som gör att man prioriterar ned fortsatt möten och kontakter.
Det innebär sammantaget att SIP ofta blir ett enstaka och tillfälligt möte, och inte en långsiktig samordning av insatser. Det innebär också att verksamheter och personal inte alltid fortsätter och fördjupar den samverkan som behövs för att gemensamt fortsätta följa upp, justera och samordna insatserna. Det påverkar förutsättningarna för SIP att få avsedd nytta. För att uppföljning ska fungera och SIP bli en process, behöver man i högre grad samlas kring det gemensamma ansvaret för den enskilde. För att det ska lyckas måste det vara tydligare vem som ska hålla i uppföljningen och ansvara för samordningen, menar flera personer.
5.7 Samverkan sker på många andra sätt som ofta upplevs mer effektiva än SIP
Sammantaget visar vår studie på att SIP processen har flera utmaningar som gör att personal upplever SIP som tidskrävande och komplicerat. Det är en anledning till att man ibland väljer bort SIP, och samverkar och samordnar insatser på andra sätt. Så här säger en kommunföreträdare:
”SIP upplevs tyvärr som krånglig då det är många moment, vilket gör att man gärna väljer bort den och i stället kallar till annat samverkansmöte. Nackdelen är att varken kommun eller region ser vinningen med att samordna insatserna via just en SIP när det kan vara enklare att samordna på andra sätt.”
(representant kommun)
Andra samverkansformer än SIP upplevs ofta som mindre krångliga, formella och resurskrävande samt mer effektiva än SIP. Till exempel beskrivs andra samverkansformer ofta vara mindre omgärdade av krav på att kontakt, kallelser och dokumentation ska ske genom it-systemen. Det innebär att man kan kommunicera på andra sätt istället, till exempel genom att ringa varandra, vilket underlättar samarbetet på många sätt påpekar flera personer. Många upplever överlag att det är lättare att få kontakt med varandra och få till sådana möten, vilket gör att samverkan också kan bli enklare och mindre formell. Andra möten än SIP medför heller inte samma dokumentationskrav.
5.7.1 Samverkan sker på många andra sätt, särskilt kring äldre
Kommuner och regioner samverkar på många olika sätt, genom mer eller mindre formella strukturer och samverkansorganisationer, och på olika nivåer. Det finns en mängd andra verktyg och sätt att samverka på, med olika innehåll och namn. På individ- och verksamhetsnivå har man till exempel skolmöten, samverkansmöten, vårdplaneringsmöten, familjerådslag, tjänstemannamöten, inflyttningssamtal, Team-möten, möten för genomförandeplan och uppföljningsmöten. De kan likna SIP till både form och innehåll, men uppfyller inte alltid kriterierna för SIP, eftersom den enskilde inte alltid involveras eller en plan inte alltid upprättas. Ibland har man dessa möten i stället för SIP.
Vi har frågat kommunerna hur ofta de samordnar insatser på andra sätt än genom SIP. I synnerhet tycks man samverka på andra sätt när det gäller äldre, men det finns också stora variationer mellan kommunerna, och en viss osäkerhet (figur 34).
Figur 34. Hur ofta samordnas insatser på andra sätt än genom SIP, när det gäller barn och unga, vuxna och äldre?
Fotnot: Enkät till kommunerna.
Antal svar: 176–177.
Nästan hälften av kommunerna (52 procent) uppger att de samverkar på andra sätt än SIP i en majoritet eller nästan alla fall när det gäller äldre, och 37 procent uppger att man i en majoritet eller nästan alla fall samverkar på andra sätt än SIP när det gäller vuxna. När det gäller barn och unga är osäkerheten större, och många svarar att de inte vet, men det tycks vara mindre vanligt att samverka på andra sätt än genom SIP för barn och unga.
5.7.2 Andra samverkansformer uppfyller inte alltid kriterierna för SIP om delaktighet och dokumentation
Även om andra samverkansformer och möten delvis kan fylla samma syfte som SIP, har de inte alltid samma krav på till exempel delaktighet, dokumentation och formellt upprättande av en SIP-plan. Även om dessa möten kan främja samordningen, tappar man därför möjligheten att göra den enskilde delaktig och att erbjuda en skriftlig plan, påpekar många. Skillnaden mellan SIP och andra sorters möten ligger också i förberedelserna, menar många.
”Vi nyttjar inte alltid SIP hela vägen. Ibland föredrar vi att kalla till informella nätverksmöten i stället för officiella SIP-möten. Anledningen till detta är okunskap och att dokumentationen kring SIP känns krånglig. Då anses nätverksmöten fylla samma syfte och vara tillräckligt.”
(representant kommun)
6 Är enskilda och närstående delaktiga i SIP?
I det här kapitlet undersöker vi om enskilda och närstående är delaktiga i SIP, hur ofta planen upprättas tillsammans med de enskilda och om närstående får möjlighet att delta i arbetet med planen. Vi undersöker också vad det innebär att planen upprättas tillsammans med de enskilda samt på vilket sätt som enskilda och närstående vill vara delaktiga. Kapitlet baseras på brukarrevisioner, intervjuer med närstående och enskilda, företrädare för patient- och brukarorganisationer, personal i hälso-och sjukvård och socialtjänst samt enkäter till regioner, kommuner och vår befolkningspanel.
Våra viktigaste resultat:
- SIP upprättas oftast tillsammans med de enskilda när det gäller vuxna och äldre, medan barn och unga mindre ofta är delaktiga. Men barn och unga kan göras delaktiga på andra sätt, även om de inte är med på SIP-mötet.
- Verksamheter tycker att enskilda är mer delaktiga än vad de enskilda själva upplever.
- Delaktigheten varierar, men stannar ofta vid en grundläggande form av delaktighet, präglad av information, vilket gör att enskilda och närstående inte är tillräckligt delaktiga eller har reellt inflytande i arbetet med SIP.
- Flera hinder för delaktighet finns, såsom att SIP baseras på verksamheters behov, brist på tid, begränsad kompetens och varierande arbetssätt samt bristande information till den enskilda, makthierarkier och varierande tilltro till den enskildes förmågor.
6.1 SIP syftar till att göra den enskilde delaktig
16 kap. 4 § HSL. 2 kap 7§ SoL
”Planen ska, när det är möjligt, upprättas tillsammans med den enskilde. Närstående ska ges möjlighet att delta i arbetet med planen, om det är lämpligt och den enskilde inte motsätter sig det.”
Av förarbeten till bestämmelserna framgår att ”den enskilde ska i någon mån vara delaktig i att upprätta en SIP” och att den enskildes behov ska vara utgångspunkten för planeringen. Genom uttrycket tillsammans med understryks att bestämmelsen inte är tänkt att innebära att den enskildes samtycke hämtas in i efterhand, utan att hen ska få möjlighet att delta aktivt. Den enskildes behov och önskemål ska vara utgångspunkten för planeringen (prop. 2008/09:193, s. 24). Delaktighet framhålls som ett syfte med SIP, enligt de styrdokument som finns i regionerna om SIP.
6.2 Olika syn på enskilda och närståendes delaktighet i att ta initiativ till SIP
Det finns olika uppfattningar om vem som tar initiativet till en SIP, visar våra enkäter till enskilda och närstående respektive regioner och kommuner.
6.2.1 Enskilda och närstående föreslår ofta själva SIP
Enskilda och närstående föreslår ofta själva en SIP, visar vår enkät till vår befolkningspanel (figur 35). Vi frågade dem som hade erfarenhet av SIP om vem som föreslog att de skulle få en SIP. Drygt en tredjedel svarade att det var de själva eller deras närstående (37 procent av de enskilda och 43 procent av de närstående). Ungefär lika många svarade att någon från socialtjänsten eller sjukvården (32 procent respektive 41 procent) hade föreslagit SIP.
Figur 35. Vem föreslog att du eller din närstående skulle få en SIP?

Källa: Enkät till Vård- och omsorgsanalys befolkningsenkät.
Antal svar: 19 enskilda, 103 närstående.
6.2.2 Ovanligt att enskilda och närstående initierar SIP enligt regionerna
Verksamhetsföreträdare har en annan bild än närstående och enskilda om vem som initierar SIP. Enligt regionerna är det ovanligt att närstående och enskilda initierar SIP, och anger att det oftast är regionen eller kommunen som initierar SIP. De flesta anser att det sker i en minoritet eller i inga nästan inga fall, både när det gäller barn, vuxna och äldre (se figur 36).
Figur 36. Hur ofta initierar närstående respektive den enskilde en SIP, när det gäller barn och unga (0–18 år), vuxna och äldre?
Källa: Enkät till regionerna.
Antal svar: Barn och unga 14, vuxna 13 och äldre 16.
Att närstående och enskilda och verksamhetsföreträdare har olika bild av hur ofta enskilda och närstående tar initiativ till SIP kan bero på att frågorna om att ”initiera SIP” och ”föreslå en SIP” tolkas olika och delvis betyder olika saker. Att initiera en SIP kan tolkas som ”att bjuda in till SIP-möte”, vilket verksamheterna i regel gör. Men vi ser det ändå som anmärkningsvärt att bilden skiljer sig så mycket, och frågor oss om man inte uppmärksammar enskildas och närståendes initiativ till SIP. Vi ser tecken på det. Enskilda och närstående har ofta svårt att få gehör för sina önskemål om SIP, visar våra intervjuer. Flera närstående som önskade SIP berättar att de bollades runt mellan olika aktörer som hänvisade till andras ansvar för att kalla till SIP, ibland med följd att ingen tog ansvar för att initiera SIP. Det kan innebära att en SIP inte blir av även om närstående och enskilda föreslår och önskar det.
6.2.3 Enskilda involveras oftast i förarbetet, enligt kommunerna
De enskilda involveras oftast i förarbetet, enligt enkäten till kommunerna. Det gäller särskilt för vuxna och äldre, men i mer än hälften av fallen även för barn och unga. Få kommuner svarar att den enskilde inte involverades i förarbetet. Däremot finns en viss osäkerhet i hur ofta barn och unga involveras i förarbeten, där ungefär en tredjedel anger att de inte vet (se figur 37).
Figur 37. Hur ofta involveras den enskilde inför SIP-mötet för att beskriva sina önskemål och behov? För barn gällde frågan hur ofta barnet/ungdomen eller vårdnadshavare involverades.

Källa: Enkät till kommunerna.
Antal svar: Barn och unga 183, vuxna 182, äldre 178.
Men i intervjuer men enskilda och närstående framträder stora variationer och en mer nyanserad bild. Vi återkommer till det i avsnitt 6.5.
6.3 SIP upprättas med de enskilda i de flesta fall när det gäller vuxna och äldre, enligt regionerna
SIP upprättas tillsammans med de enskilda i de flesta fall när det gäller vuxna och äldre, och i stort sett alltid när det gäller äldre, enligt vår enkät till regionerna. Det är mindre vanligt att barn och ungdomar är delaktiga, och det finns en större variation i deras delaktighet. Var tredje region (31 procent) svarar att SIP upprättas tillsammans med den enskilde i inga eller en minoritet av fallen när det gäller barn och unga (figur 38).
Figur 38. Hur ofta upprättas SIP tillsammans med den enskilde när det gäller barn, vuxna respektive äldre?
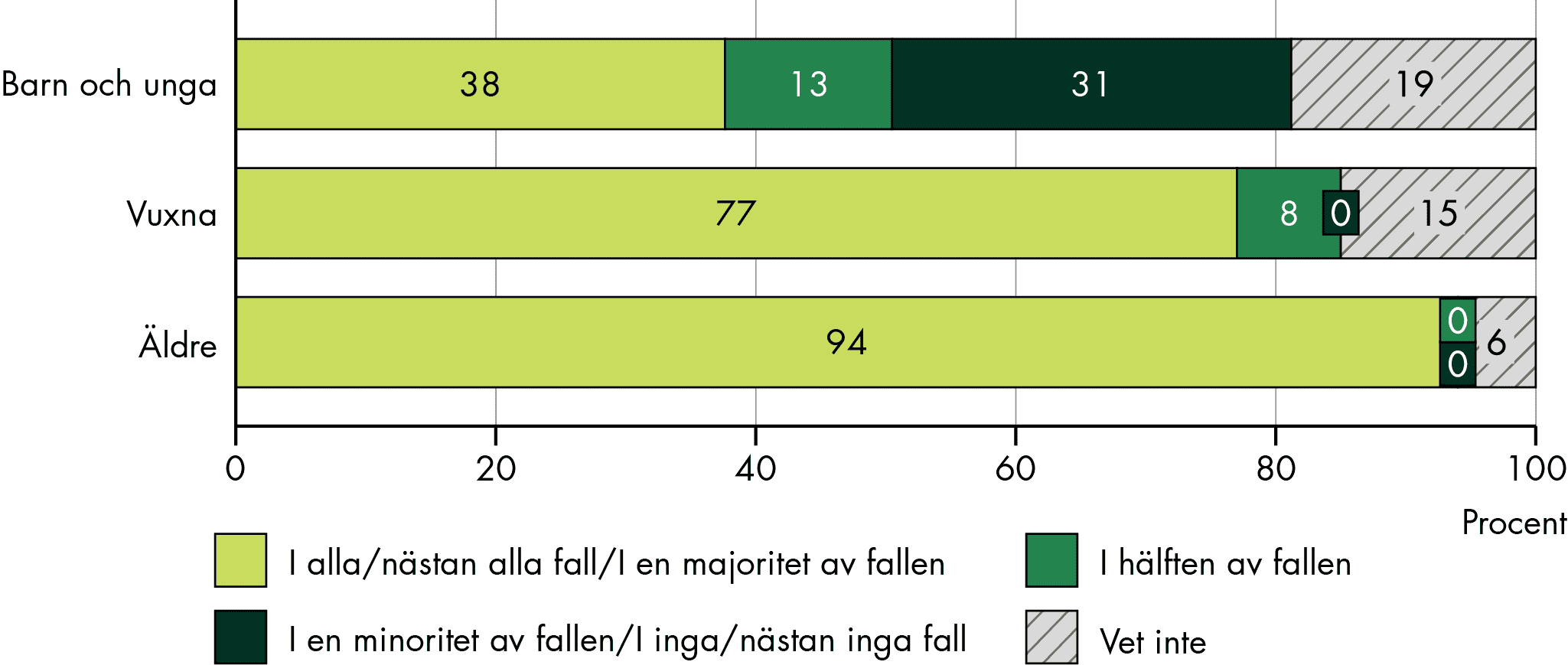
Källa: Enkät till regionerna.
Antal svar: 13–16.
Även för denna fråga framträder stora variationer och en mer nyanserad bild i intervjuer men enskilda och närstående. Vi återkommer till det i avsnitt 6.5.
6.3.1 Sjukdom, brist på samtycke eller konfliktfyllda möten skäl till att vuxna och äldre inte görs delaktiga
I enkäten ställde vi frågan om varför SIP inte alltid upprättas tillsammans med den enskilde. Den främsta anledningen när det gäller vuxna och äldre är att den enskilde är för sjuk eller har nedsatt kognitiv förmåga. Det kan också handla om att den enskilde inte ger sitt samtycke till SIP, vilket gör att SIP inte alls kan upprättas. Det kan också handla om att man vill skona den enskilde från att vara med på möten, till exempel om mötet väntas bli jobbigt och konfliktfyllt. Så här säger en SIP samordnare:
”Klienten är ofta inte med i sådana möten, då det är många som för talan och representerar klienten. Det är ofta en kombination av missbruk och något annat. Det är inte hjälpsamt för klienten att sitta med då, klienten ska inte behöva lyssna på ansvarsdiskussionen.”
(SIP-samordnare)
6.3.2 Olika orsaker till att barnet inte är delaktig i sin SIP
Även när det gäller barn och unga finns olika skäl till det. De flesta regioner utvecklar i fritextsvar att det till exempel kan bero på barnets mognadsnivå och att det kan vara jobbigt för barnet att delta i ett SIP-möte. Det visar även våra intervjuer och tidigare brukarrevisioner. Det kan också handla om att barnet inte vill vara med eller att personal eller närstående inte vill att barnet är med.
Personal kan också ha olika uppfattning om hur mycket barn och unga ska delta i SIP-möten, visar våra intervjuer. Vissa tycker att barn och unga inte bör vara med alls och andra att barn och unga alltid ska vara med. Många resonerar om att barn och unga bör vara med utifrån sin mognadsgrad, och att det finns bättre sätt för barn och unga att delta än att sitta med under hela SIP-mötet.
En del personal menar att närstående och barn redan har så många möten att de ofta är glada att slippa vara med på SIP-mötet.
Det finns också en oro hos personal att barnet ska känna sig utsatt i en situation med många vuxna på ett möte. Både personal och föräldrar utrycker att det ibland är bättre när barnet inte är med, för att de behöver prata om barnet eller uttrycka sig på sätt som barnet inte ska behöva lyssna på.
Barn och unga vill i de flesta fall vara delaktiga i beslut som rör dem själva, visar en brukarrevision (NSPH, RSMH, Uppdrag psykisk hälsa Stockholms län 2022). Men det kan vara oklart om de själva ska vara delaktiga eller om deras föräldrar kan föra deras talan. Så här säger ett barn i en brukarrevision (NSPH, RSMH, Uppdrag psykisk hälsa Stockholms län 2022):
”Jag vill ha inflytande, men så vill jag bara bestämma det som är viktigt. Annat kan mamma och pappa bestämma om, jag litar på dem.”
(barn med erfarenhet av SIP)
6.4 Närstående till unga och äldre deltar ofta i SIP
Vi har i enkäter och intervjuer undersökt hur ofta närstående är delaktiga vid SIP. Enligt vår enkät till regionerna deltar närstående ofta i SIP för barn och unga och äldre. Närstående deltar till viss del i SIP för vuxna, men mindre ofta än för unga och äldre (figur 39).
Figur 39. Hur ofta deltar närstående i SIP när det gäller barn och unga, vuxna och äldre?
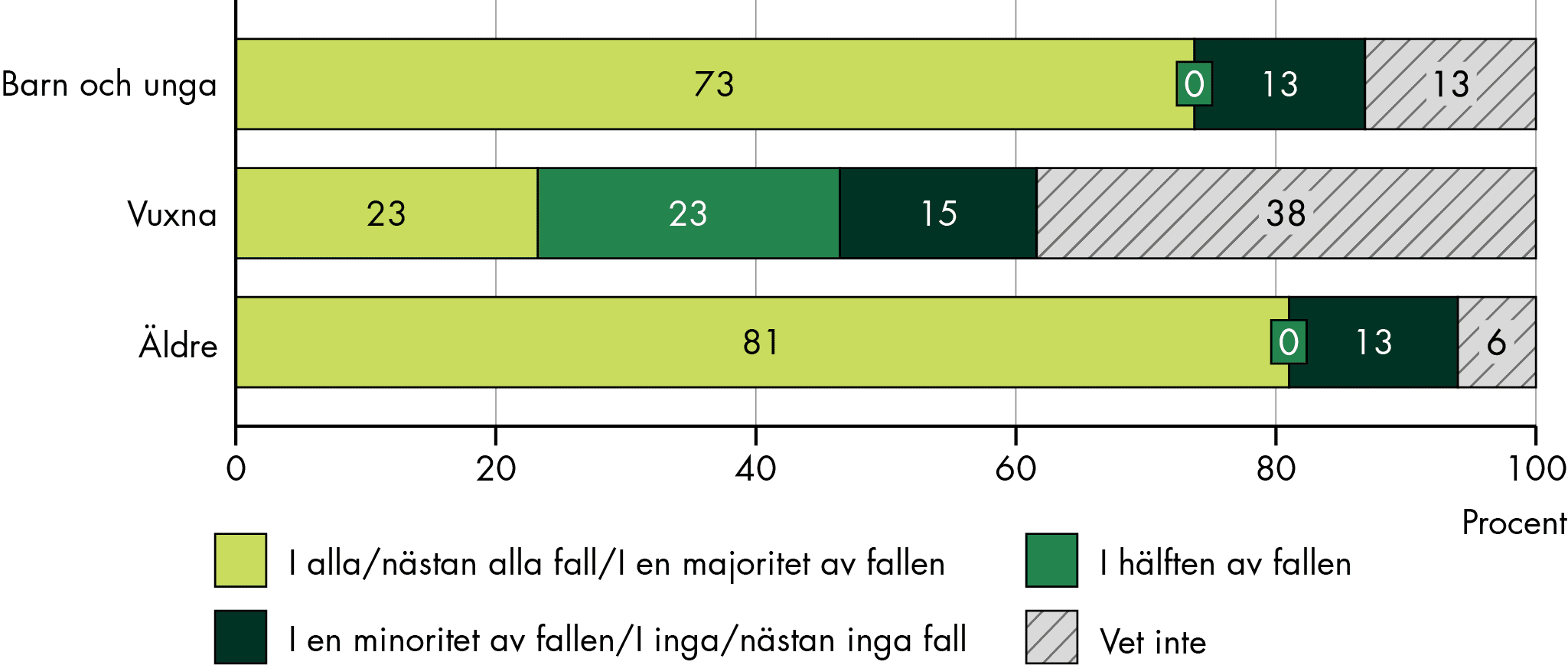
Källa: Enkät till regionerna.
Antal svar: 13–16.
Vid SIP för barn och unga är ofta föräldrarna med, visar våra intervjuer. Vid SIP för äldre är vanliga närstående en make eller maka, syskon och barn.
Om närstående till barn och unga och äldre inte deltar i SIP beror det vanligtvis på att de inte har möjlighet att närvara, exempelvis på grund av tidsbrist eller andra praktiska hinder, visar vår enkät.
6.5 Verksamheter tycker att enskilda är mer delaktiga än vad enskilda själva ofta upplever
Samtidigt som kommuner och regioner beskriver att enskilda och närstående relativt ofta är delaktiga vid SIP är de enskildas bild delvis en annan. Både våra intervjuer, enkäter och brukarrevisioner visar att enskilda och närstående inte alltid upplever eller känner sig delaktiga, varken i förarbetet, i upprättandet av planen eller i den fortsatta samordningen och uppföljningen. Det visar på att det finns olika uppfattningar om vad det innebär att vara delaktig i sin SIP, vilket vi återkommer till senare i kapitlet. Det visar också på att det finns stora variationer i hur enskilda görs delaktiga i praktiken, och att det finns en skillnad mellan att vara formellt delaktig och att känna sig delaktig och ha möjligheter att påverka.
6.5.1 Upplevelser av att inte kunna påverka
Vår studie visar att många enskilda och närstående upplever att deras behov, önskemål och synpunkter inte tas tillvara eller att beslut fattas där de inte är med. Det bidrar till att de inte känner sig delaktiga och att de saknar möjligheter att påverka.
I kapitel 5 beskriver vi upplevelser av att inte kunna påverka innehållet i varken mötet och planen. Det kan få till följd att verksamheterna sätter agenda och ramar för mötet och definierar syfte och mål med SIP. Bilden bekräftas av andra studier. En brukarrevision från NSPH Skåne visar att bara hälften svarade att de fått vara med och bestämma vad SIP-mötet skulle handla om och drygt hälften hade inte deltagit i planeringen av vilka som skulle bjudas in till SIP-mötet (NSPH Skåne 2023). Även andra brukarrevisioner visar att enskilda inte alls, eller bara delvis, kan påverka innehållet i SIP, och många upplever att verksamheterna definierar problematik och behov. Flera brukarrevisioner visar också att enskilda inte känner sig hörda och att aktörerna pratar över deras huvuden. Det får enskilda att inte känna sig delaktiga i sin egen SIP (NSPH Halland 2019). Att inte vara delaktig fullt ut och ha möjligheter att påverka kan handla om att inte få vara delaktig i beslut. Både brukarrevisioner och våra intervjuer visar också att enskilda kan uppleva att de saknar medbestämmande, till exempel eftersom beslut om insatser sällan tas på sittande SIP-möte ( NSPH Västra Götaland och Göteborg 2022). En deltagare i en brukarrevision (NSPH Västra Götaland och Göteborg 2022), beskriver det så här:
”Då hölls det ett professionsmöte i slutet av sommaren som jag inte var med på, jag var inte inbjuden. (..) De hade kommit överens om att jag skulle få gå en behandling efter att jag fått boendestöd. Det blev som ett krav. Sedan sas det att det skulle hållas ett SIP-möte men jag har fortfarande inte hört något om det. Jag har ifrågasatt att de gör upp en plan för min behandling som inte jag var med i.”
(ungdom med erfarenhet av SIP)
6.5.2 Varierande erfarenheter: somliga upplever sig delaktiga
Både brukarrevisioner, vår enkät och våra intervjuer med närstående visar också på stora variationer i upplevelser och erfarenheter av delaktighet. De närstående som vi har intervjuat hade till exempel alla varit delaktiga i arbetet med SIP, även om det sker på olika sätt och i olika utsträckning. Vi ser också flera exempel där delaktigheten fungerar bra och där både enskilda och närstående fått vara delaktiga så mycket som de önskade, och som upplever att de blivit lyssnade på och har kunnat påverka sin SIP. Men överlag är bilden att det sker alltför sällan.
6.6 Sammantaget är enskilda och närstående inte tillräckligt delaktiga i SIP-processen
Vår studie visar sammantaget att den enskilde och de närstående inte är tillräckligt delaktiga i SIP-processen. Det handlar både om att de inte alltid deltar i processen, men framför allt om att de inte har inflytande i praktiken. Vi ser att delaktigheten i SIP ofta stannar vid information och konsultation, vilket gör att enskilda och närstående är begränsade i sina möjligheter att delta i arbetet, och i låg grad har inflytande (se tabell 3).
Vårt patient- och brukarråd, som tagit del av flera exempel på hur delaktighet i SIP utformas, delar vår bild av att delaktigheten varierar men att både den formella och reella delaktigheten ofta brister, och därmed personcentreringen.
Tabell 3. Nivåer av delaktighet med exempel från vår undersökning.
| Nivå | Kännetecken | Exempel |
| Ingen delaktighet | Den enskilde är inte delaktig i arbetet på något sätt. | Verksamheterna sätter agendan och planerar SIP utan att involvera den enskilde. Den enskilde får inte ta del av planen, och vet inte vad som beslutats. |
| Information | Den enskilde får information, men ingen möjlighet att påverka. Symboliskt deltagande | Den enskilde samtycker till SIP, får information men deltar inte, eller har små förutsättningar att delta aktivt eller ha inflytande. |
| Konsultation | Den enskilde får information och kan uttrycka sina synpunkter och önskemål. Det slutgiltiga besluten fattas av andra. | Den enskilde kan till exempel få läsa inbjudan till SIP innan den skickas ut, eller få uttrycka sina åsikter på ett möte. |
| Samarbete | Den enskilde samarbetar med aktörer inom vård och omsorg, för att tillsammans hitta den bästa lösningen. | Den enskilde är med i hela processen och är med och bestämmer till exempel vad syftet är, vilka som ska bjudas in, var mötet ska hållas och vilket målet är. Mötet anpassas efter den enskildes behov. |
6.7 Flera hinder för delaktighet och inflytande
Vår studie visar på faktorer som påverkar enskildas och närståendes möjligheter att vara delaktiga och kunna påverka sin SIP. Vår ser samma grundläggande utmaningar som tidigare studier visat på. (Andersson m.fl. 2024, Matscheck & Piuva 2023; Vård- och omsorgsanalys 2017b, 2018, 2021).
6.7.1 Personalen vill göra den enskilde delaktig men brist på tid, kompetens och arbetssätt begränsar
Vår bild är att personalen ser SIP som ett bra verktyg för att göra den enskilde delaktig –när det används på rätt sätt. Personalen vill också göra den enskilde delaktig och har idéer för hur det kan ske. Men det finns flera utmaningar med att få det att fungera i praktiken. Vår studie visar att det främst handlar om brist på tid och resurser, men också om bristande kompetens och arbetssätt för att göra den enskilde delaktig på ett bra sätt. Det har även tidigare studier visat på (Nordström m.fl. 2024, Matscheck & Piuva 2022a).
6.7.2 Olika syn på delaktighet och olika arbetssätt hos personal och verksamheter
Våra intervjuer visar att personal och verksamheter har olika uppfattningar om vad delaktighet innebär. Somliga ser inhämtning av den enskildas samtycke inför ett SIP-möte som en form av delaktighet. Andra betonar att delaktighet i SIP är mer än bara samtycke, och menar att det innebär att enskilda och i vissa fall närstående ska vara med i hela processen, där deras behov, mål och önskemål är i fokus. Men att arbeta på det sättet beskrevs som tidskrävande och svårt att hinna med.
Personal och verksamheter har också olika arbetssätt för att göra den enskilde delaktig i SIP- mötet, och man försöker ofta anpassa och utforma mötet så att den enskilde kan delta på ett bra sätt. Till exempel kan brukare som tycker att ett SIP-möte är jobbigt i stället vara med via länk, med eller utan kamera, eller låta en talesperson representera brukaren som då får information inför mötet i förväg. Det arbetssättet förutsätter att man har tid innan att förbereda tillsammans med den enskilde, påpekar personalen.
Det finns i synnerhet variationer i arbetssätt för hur barn och vårdnadshavare görs delaktiga. På många håll arbetar personalen med att anpassa mötet så barn ska kunna vara med utifrån sina förutsättningar och sin mognadsgrad. Det kan innebära att barnet är med en del av tiden, är med digitalt eller att man träffar barnet först och tar hens medskick men låter någon representera barnet på mötet. Ett barn som är med digitalt kan till exempel själv välja om kamera och mikrofon ska vara på eller om hen bara vill lyssna och skriva meddelanden. Så här beskriver en SIP-samordnare som jobbar med SIP för barn och unga:
”En femåring har varit med på delar av mötet, men barnet är hela tiden i rummet. Det är barnet som är i centrum. Äldre barn är ibland med hela tiden, men ofta är de med och går ut efter ett tag. Yngre barn får man prata med vårdnadshavare och personal för att ta reda på vad som blir bäst, då måste man lägga tid på förarbete.”
(SIP-samordnare förskola)
Andra, som ofta håller i SIP-möten som är svåra och konfliktfyllda menar att mötena kan vara olämpliga för barn att vara med i. Då kan det vara bäst för barnet att slippa vara med på mötet, men istället får vara delaktiga på andra sätt, och ge sina medskick inför mötet, till exempel om vad som är viktigt att pratat om och vilka som ska vara med. I båda fallen förutsätter det att personalen har tillräckligt med tid för förarbete, vilket ofta saknas.
6.7.3 Brist på information hos enskild och närstående
Våra intervjuer visar att bristande information påverkar upplevelserna av och möjligheterna att kunna vara delaktig vid SIP. Enskilda och närstående har ofta begränsad kunskap om SIP och vad syftet är. Det är också vanligt att enskilda och närstående inte får tillräcklig information om vem deras kontaktperson är samt vem som har ansvar för SIP och den fortsatta samordningen. De saknar också ofta information om det som bestämdes blivit gjort och de får inte alltid en SIP-plan, se kapitel 5.
Inte heller närstående upplever att de får den information de behöver, och samtliga närstående vi intervjuat efterfrågar information om vården och omsorgen som rör sin närstående. När informationsöverföringen inte fungerar får enskilda och närstående också fortsätta vara informationsbärare och därmed ta ett fortsatta stort ansvar för samordningen.
6.7.4 SIP baserad på verksamheters behov hindrar delaktighet
Möjligheten att vara delaktig i SIP påverkas i hög grad av hur SIP används. SIP som används baserat på verksamheternas behov, till exempel av informationsutbyte och ansvarsförtydliganden, och som inte föregås av förarbete ger små möjligheter till delaktighet såväl som personcentrering i stort, visar vår studie.
Både enskilda, närstående och personal beskriver att utformningen av SIP-mötet kan göra det svårt att delta aktivt på ett bra sätt. Det kan handla om att språket är för svårt, att det är för många personer på mötet, att mötet präglas av konflikter, att det inte finns någon som leder mötet och fördelar ordet eller att personal och ibland närstående pratar över huvudet på den enskilde. Det gör det sammantaget svårt för den enskilde att komma till tals och vara delaktig. Det kan gälla i synnerhet för enskilda som har nedsatt förmåga att delta och höja sin röst, som riskerar att bli osynliga i processen. Det kan vara fallet för personer med omfattande behov av samordning, till exempel personer med kognitiva funktionsnedsättningar. Personalen behöver då särskild kompetens och resurser för att kunna göra den enskilde delaktig på ett bra sätt, vilket inte alltid finns i praktiken. En samordnande funktion, till exempel en SIP samordnare, med ansvar både för samordning och för att göra den enskilde delaktig, skulle kunna underlätta delaktighet i sådana situationer, visar både vår studie och tidigare studier.
6.7.5 Varierande tilltro till den enskildes egna förmågor
En central del i personcentrerad vård är att det finns ett partnerskap och ömsesidig respekt för varandras kunskap, både mellan yrkesgrupper och mellan enskilda och olika yrkesgrupper. Bristande förståelse för och tillit till varandras kunskaper kan därför försvåra personcentrering visar tidigare studier (Dunér och Wolmesjö 2014; Larsson 2018). Vår studie visar exempel på varierande tilltro till brukares egna förmågor. Till exempel ser vi hur en form av omsorgslogik kan innebära att man inte vill belasta den enskilde med svåra beslut eller skapa förhoppningar om insatser som inte kan förverkligas, vilket kan vara skäl till att den enskilde inte involveras. Det kan också handla om att man inte gör den enskilde delaktig, eftersom man tror att enskilda ska ställa orimliga krav på insatser.
”Socialarbetare tror att delaktighet betyder att brukaren ska bestämma och att det finns risk att de väljer fel. Men delaktighet kan vara att vara med och definiera och prioritera problem – vilket problem är viktigast för brukare.”
(patient- och brukarföreträdare)
Även tidigare forskning visar på tendensen hos personalen att ifrågasätta brukarens förmåga att delta och fatta beslut, särskilt för personer med samsjuklighet, psykisk ohälsa eller missbruk och personal kan begränsa information om behandlingsalternativ för att ”skydda” brukaren från självdestruktiva beslut (Jones 2025). Tidigare studier visar också att personal kan vara ambivalenta inför att göra brukare delaktiga eftersom de i arbetet med SIP får dubbla roller – både att stötta brukaren att efterfråga insatser och samtidigt anpassa brukarens önskemål utifrån vilka resurser som var möjliga att få. Forskarna konstaterade att det kan bli en rollkonflikt där professionella förväntas både stötta brukaren i att hitta lösningar och samtidigt agera ”gate-keeper” för vilka åtgärder som är möjliga att få (Matscheck & Piuva 2022a).
6.7.6 Maktojämlikheter och hierarkiska strukturer
Det kan också finnas hierarkiska strukturer och ojämlika maktrelationer som till exempel förväntningar på vem som ska prata och vems ord som väger tyngst, både mellan aktörer och mellan professionella och enskilda/närstående. Till exempel kan läkare ofta ta för stor plats på mötet med följd att den enskilde och andra yrkesgrupper inte kommer till tals, menar personal och närstående. Det kan också handla om personal som inte ser positivt på enskilda som vill ha kontroll över sin SIP. En närstående beskrev så här:
”Vid ett möte, det andra mötet eftersom det första var så kaosartat, hade vår son gjort en lista. Då reagerade man jättenegativt på att det var han som styrde. Han ville gärna ha kontroll (…) så han försökte styra upp mötet. Men det var inte alls populärt, det var då som kuratorn var ganska oförskämd.”
(förälder med vuxen son)
Även tidigare forskning visar på en risk att den enskilde, som befinner sig i den svagaste positionen, får bära konsekvenserna av eventuella missförstånd och misslyckanden. Detta kan yttra sig i spända och obehagliga möten, att planeringen inte anpassas till brukaren, eller att ett samordningsmisslyckande läggs på individen (Nordström m.fl. 2024).
7 Vilka effekter har SIP för enskilda, närstående och personal?
I det här kapitel undersöker vi vilka effekter SIP har för enskilda, närstående, personal och verksamheter. Vi svarar på så sätt på frågorna i uppdraget om vilket värde har SIP för enskilda och närstående och vilken nytta SIP har för personal och verksamheter. Kapitlet baseras på brukarrevisioner, intervjuer med närstående och enskilda, personal i hälso-och sjukvård och socialtjänst, företrädare för patient- och brukarorganisationer samt enkäter till regioner, kommuner och vår befolkningspanel. Våra viktigaste resultat:
- Effekterna av SIP varierar beroende på hur SIP tillämpas och fungerar.
- SIP kan ha positiva effekter för enskilda och närstående när det fungerar bra: ökad trygghet, tydlighet, delaktighet och minskat ansvar för samordningen.
- SIP kan ha värde även för personal och verksamheter när det fungerar bra: SIP kan ge en möjlighet att mötas, inleda kontakt och samarbete, tydliggöra ansvar och roller, informera varandra samt öka förståelsen för den enskildes behov och varandras uppdrag.
- Om SIP-processen fungerar dåligt kan nyttan utebli eller negativa konsekvenser uppstå, för både personal, verksamheter, enskilda och närstående. Det kan innebära att enskilda och närstående får fortsätta ta ansvar för samordningen, att insatser uteblir samt att de känner mindre trygghet, hopp och motivation och mår sämre.
- SIP-möten som fungerar dåligt kan vara påfrestande för både enskilda, närstående och personal.
- För personal kan SIP som inte fungerar skapa stress och ta mycket tid och resurser i anspråk, utan att någon nytta uppstår.
7.1 Begränsad kunskap om effekter, i synnerhet på längre sikt
Det finns flera utmaningar i att följa upp resultat och effekter av SIP, som vi resonerar mer om i kapitel 2. Resultat och effekter av SIP på aggregerad nivå följs sällan upp av kommuner och regioner, och de studier som genomförts är ofta kvalitativa, avgränsade och bygger på uppskattningar. Det innebär att kunskapen om resultat och effekter av SIP är begränsad, i synnerhet när det gäller långsiktiga effekter för vården och omsorgens kvalitet. En SIP-samordnare i en kommun uttrycker det många andra upplever:
”Det finns massor gjort kring SIP men ger det faktiskt resultat? Man landar i att en lyckad SIP är när folk är nöjda med mötet. Men får man andra eller bättre insatser? Leder det till resultat? Man vet inte.”
(SIP-samordnare, kommun)
Det behövs därför fortsatta studier för att belysa vilka långsiktiga effekter SIP har för både enskilda, personalen och verksamheterna. Det behövs till exempel studier om SIP på längre sikt leder till att den enskilde får sina vård- och omsorgsbehov tillgodosedda och om SIP bidrar till en mer kostnadseffektiv vård och omsorg.
7.2 Stora skillnader i effekter för både enskilda och personal beroende på hur SIP fungerar
Vi har inom ramarna för vårt uppdrag genomfört flera studier för att undersöka resultat och effekter av SIP ur enskilda, personalen och verksamheternas perspektiv. I likhet med tidigare studie kan vi konstatera att det är svårt att generalisera och ge en helhetsbild av effekterna av SIP. Både våra enkäter och intervjuer visar på en stor variation i svaren både mellan enskilda, personal och företrädare för regioner och kommuner. Det visar att det finns betydande variationer i erfarenheter, uppfattningar och effekter av SIP både mellan olika personer, verksamheter och verksamhetsnivåer, beroende på hur SIP tillämpas och fungerar.
7.3 Många enskilda och närstående får stöd av SIP
I vår enkät till befolkningen frågade vi de som fått en SIP för egen del om de upplevde att den, på det stora hela, varit till hjälp och stöd. Mer än hälften (63 procent, 13 av 19) upplever att SIP varit till stöd och hjälp. Men bilden är också delad: mer än var fjärde person (26 procent) upplever att SIP inte varit till hjälp och stöd. Vi vill också betona att de med störst samordningsbehov troligen inte är representerade bland de som svarat på enkäten, som personer med demenssjukdomar, samsjuklighet samt skadligt bruk och beroende. Närstående har en mer positiv bild: 81 procent (91 av 103) av de närstående som deltagit på SIP uppgav att det hade varit till stöd och hjälp, och endast var tionde (13 procent) ansåg att SIP inte varit ett stöd (figur 40).
Figur 40. På det stora hela, upplever du att SIP varit till hjälp och stöd för dig/ din närstående?
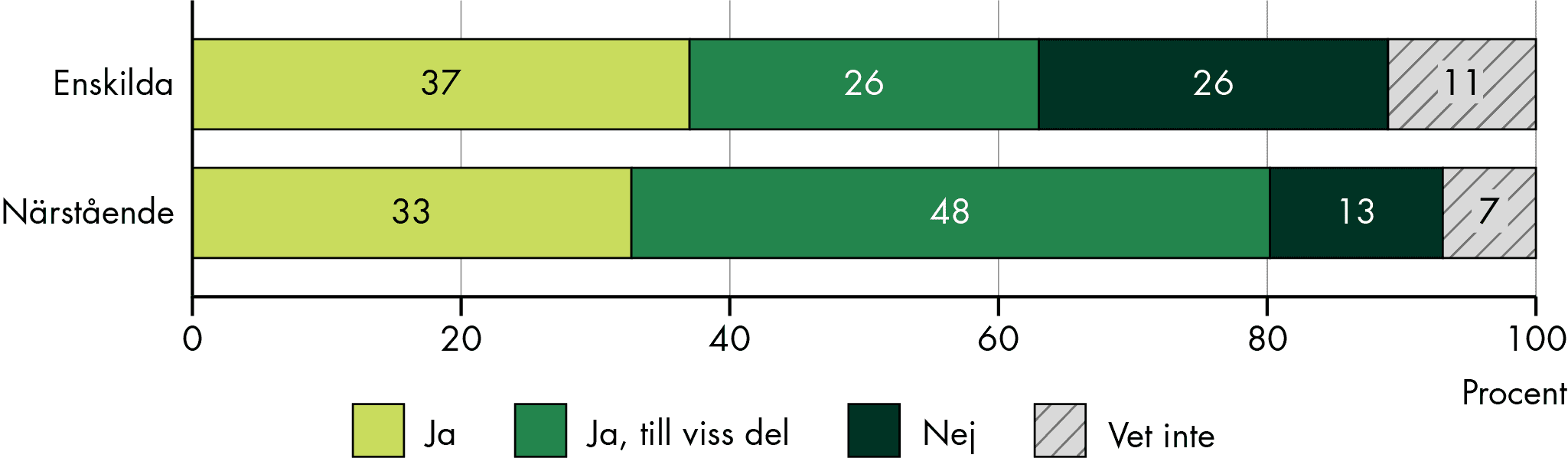
Källa: Enkät till Vård- och omsorgsanalys befolkningspanel.
Antal svar: 19 enskilda och 103 närstående.
I fritextsvaren beskriver enskilda och närstående att SIP bidragit till att de känt sig stärkta och att de fått bättre översikt över insatserna. Flera personer framhåller också att det varit bra att samla olika kompetenser, och att samtala när alla är på plats, så att man slipper prata över huvudet på varandra.
7.3.1 Välfungerande SIP ger nytta för enskilda och närstående
Även våra intervjuer med enskilda och närstående samt brukarrevisioner visar att SIP kan ha nytta när det fungerar väl. Som vi såg i kapitel 5 och 6 har enskilda och närstående positiva erfarenheter av SIP. De beskriver en vardag som blir tryggare, tydligare och mer hanterbar. De slipper vara samordnare själva, känner sig delaktiga i beslut och ser hur vård och socialtjänst drar åt samma håll. En person med positiva erfarenheter av SIP beskriver nyttan så här i en bruksrevision (NSPH Västra Götaland 2024)
”Det har gjort det så mycket lättare för mig. Socialtjänsten ringer mig inte hela tiden längre(…). Det har gjort det enklare. Vården och socialtjänsten bråkade över mig hela tiden tidigare, det gör de inte längre. (…) Det är ett bra sätt att få alla samlade och fördela ansvarsuppgifter.”
(vuxen med erfarenhet av SIP)
7.4 Negativa effekter om SIP inte fungerar bra
Både våra intervjuer, brukarrevisioner och tidigare studier visar att kvaliteten i SIP varierar stort och att negativa konsekvenser kan uppstå för enskilda och närstående, om SIP inte fungerar väl. Vi undersökte enskildas erfarenheter av SIP processen och av att vara delaktig i SIP i kapitel 5–6, och sammanfattar här konsekvenserna när SIP inte fungerar som avsett.
SIP-möten som fungerar dåligt kan vara känslomässigt påfrestande för både enskilda och närstående visar våra intervjuer. Möten beskrivs ofta som mycket obehagliga, skrämmande, katastrofala eller till och med som ”en rättegång”. Vi har pratat med enskilda och närstående som mått mycket dåligt under och efter ett SIP-möte. Att mötet upplevs obehagligt kan bero på att aktörerna har öppna konflikter och en hård och respektlös ton mot varandra, att syftet med mötet är otydligt, att mötet saknar agenda, att de som behöver vara med inte kommer, eller att för många eller fel personer deltar i mötet. Enskilda och närstående upplever också att de inte blir lyssnade på, inte tas på allvar, inte kan påverka sin SIP och att aktörerna pratar över deras huvuden.
När SIP inte blir en process som följs upp, ingen tar ansvar för den fortsatta samordningen och beslutade insatser inte genomförs innebär det också att de enskilda får fortsätta ta ansvar för samordningen, med risk för att insatser som de har behov av inte blir av. Det kan sammantaget göra att den enskilde och närstående mår sämre och upplever situationen som mer otrygg, svår och hopplös.
7.5 Sammanfattning av positiva och negativa effekter för enskilda och närstående
Vi sammanfattar både positiva och negativa konsekvenser av SIP för den enskilde och närstående i tabell 4.
Tabell 4. Varierande effekter för enskilda och närstående beroende på hur SIP fungerar.
| Om SIP görs och fungerar bra | Om SIP görs men inte fungerar bra |
| Struktur och tydlighet vem som gör vad, vem man kan kontakta och i vilken ordning saker ska ske. Får rätt insatser i tid Slipper upprepa och bära information. Ökad förståelse för de olika aktörernas arbete Blir lyssnad på och vet att någon finns där. Mer trygghet, hopp och motivation | Brister består eller förvärras. Insatser samordnas inte och fungerar dåligt. Får ta ansvar för samordningen. Otydligt vem som gör vad och vem man kan kontakta. Måste upprepa och bära information. Blir inte lyssnad på Mår sämre och känner att situationen är ännu mer svår, otrygg och hopplös. |
7.6 SIP har både positiva och negativa effekter för personal och verksamheter
Precis som när det gäller enskilda och närstående ser vi att effekterna för personalen och verksamheter varierar stort beroende på hur SIP tillämpas och fungerar i verksamheten. ”SIP är ett bra verktyg om det görs bra, och ett dåligt verktyg om det görs dåligt”, som en kommunföreträdare uttrycker det.
Det finns diametralt skilda uppfattningar om SIP och erfarenheter av om fördelarna eller nackdelarna med SIP överväger. På vissa håll upplever man att fördelarna överväger, medan andra ser motsatsen; att de negativa konsekvenserna är större än nyttan. De skilda uppfattningarna avspeglas i följande citat:
”Älskar SIP och vill verkligen att allt det fina med en SIP ska få se sitt ljus och inte bara förknippas med bråk, krångel och byråkrati.”
(handläggare kommun)”SIP är ett icke-verktyg för mig. Med risk att låta bitter – det funkar inte som det verktyg som det borde vara.”
(individ och familjeomsorg, vuxen, beroendeenhet, kommun)
7.7 Värdefullt när SIP fungerar bra
Det finns en samsyn om att nyttan med SIP är stor, när SIP används och fungerar som tänkt. Det återspeglas i enkätsvaren: En majoritet av företrädarna för kommunerna upplever att SIP är ett effektivt verktyg både för att samordna insatser och göra den enskilde delaktig (se figur 41). Samtidigt visar våra intervjuer med personal i verksamheterna att det finns skilda uppfattningar om hur väl SIP fungerar i praktiken.
Figur 41. Upplever ni att SIP som det används idag är ett effektivt verktyg för att samordna insatser respektive göra den enskilde delaktig?
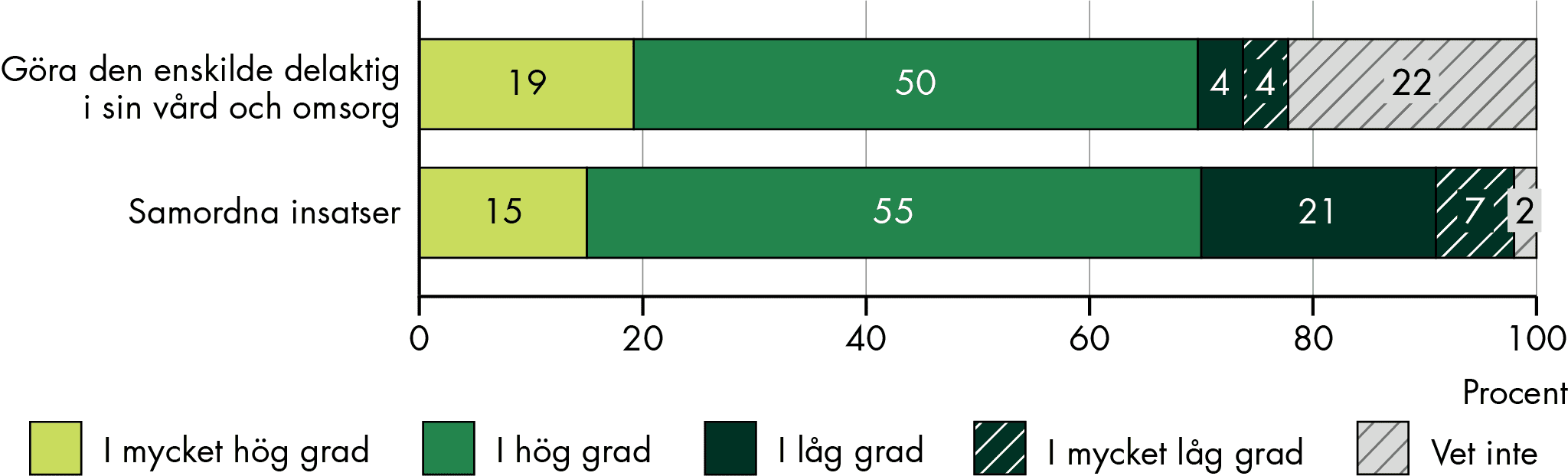
Fotnot: Enkät till kommunerna.
Antal svar: 185.
7.7.1 Personal ser stor nytta för enskilda
Personalens uppfattning är att SIP som fungerar bra kan ha stor nytta för enskilda och närstående, och de ser samma effekter som de enskilda själva lyfter: SIP kan skapa struktur, tydlighet, trygghet och samordning och på så sätt avlasta närstående från att själva behöva samordna. De ser också att SIP kan leda till att individen får rätt insatser i tid, vilket kan leda till bättre hälsa och mående på sikt. Om enskilda mår bättre och behöver mindre vård och omsorg, kan det bidra positivt även för personalen och verksamheterna genom att det spararresurser, framhåller många.
7.7.2 Stort värde i att mötas, inleda kontakt och få ökad förståelse för andra verksamheter och enskildas behov
Det finns flera värden med SIP även för personal och verksamheter när det fungerar som tänkt, visar våra intervjuer och enkäter. Den främsta nyttan, enligt många, är att det ger möjlighet för olika yrkesgrupper och verksamheter att samlas och diskutera frågor tillsammans. ”Det händer något när man sitter ner och pratar”, som en socialsekreterare uttrycker det.
Att mötas och diskutera är positivt av flera skäl framhåller många. Det ger möjlighet att skapa relationer till de man behöver samarbeta med, och kan ge ökad kunskap och förståelse om andra verksamheters uppdrag, perspektiv och prioriteringar. Det är viktigt för att skapa den respekt och förståelse som behövs för att man ska samarbeta bra, menar många. Att mötas bidrar på så sätt till bättre samarbete och att samordningen underlättas, anser många. En kurator uttrycker det så här:
”Det finns många fördelar med att alla sitter i samma rum. Man får mer förståelse, och en bild av hur andra arbetar. Det ger bättre samarbete.”
(kurator BUP)
Att mötas och få ta del av olika verksamheters och professioners kompetenser och perspektiv på en situation, kan också göra det lättare att identifiera och förstå patientens behov. Det kan göra så att den enskildes behov av insatser identifieras i tid och att rätt insatser kan påbörjas tidigare, menar många.
Men andra menar att även om det är positivt och trevligt att mötas är det inte alltid effektivt, och leder inte alltid till konkreta och långsiktiga förbättringar.
7.7.3 Att förtydliga ansvar och utbyta information
Ett annat värde med SIP som ofta framhålls av personal i både kommuner och regioner är att det ger möjlighet att diskutera och klargöra ansvaret för olika insatser. Genom att diskutera och förtydliga vem som ansvarar för vad kan samverkan och samarbetet fungera bättre, och samordningen underlättas, menar man.
”Tydligheten, när det fungerar, det är bra. Det blir tydligt för alla vem som gör vad, vem som har ansvar, vad man kan erbjuda. Att man får ner det på papper, det är bra.”
(vårdare, psykiatri)
En fördel som många lyfter är att SIP kan användas för att dela information och kommunicera. Det gör att man slipper överföra information på andra sätt som fungerar mindre bra, till exempel via it-system, vilket gör kommunikationen smidigare (se kapitel 5). Det är också en fördel att kunna diskutera och överföra information när alla är samlade och hör samma sak. Det bidrar till mer effektiv kommunikation, som i förlängningen kan ge tidsvinster i verksamheterna, menar flera personer.
7.8 SIP som inte fungerar tar mycket tid utan nytta
SIP som inte fungerar bra kan ge negativa konsekvenser för personal och varsamheter, visar våra intervjuer och enkäter.
Ur personalens- och verksamheternas perspektiv är den främsta nackdelen att SIP kräver betydande tid och resurser. Samtidigt är nyttan inte alltid tydlig, och i flera fall följs SIP av negativa effekter.
Det tar i synnerhet tid för den som ska kalla till SIP, att identifiera och kontakta de som ska kallas, göra förberedelser, hitta en lämplig tid och plats som passar alla och hålla förmöten som involverar den enskilde. Dokumentation och uppföljning efter mötet tar också tid, särskilt eftersom mallar och it-system ofta är tidskrävande. Vi beskriver det närmare i kapitel 3, 5 och kapitel 8.
Att SIP tar tid samtidigt som arbetsbelastningen ofta är hög skapar stress hos personalen. Det kan också tränga undan andra viktiga insatser, som då måste prioriteras ned. Det finns förhoppningar om satt SIP ska spara tid och resurser, framför allt på längre sikt. Samtidigt har få kommuner och regioner gjort uppföljningar som gör det möjligt att dra sådana slutsatser.
7.8.1 Dåliga SIP-möten skapar obehag och stress
Personal beskriver ofta SIP-möten som jobbiga och påfrestande, särskilt om de präglas av gränsbevakning, oenigheter, hård ton eller öppna konflikter. Det skapar obehag, oro, stress och rädsla för att gå på SIP-möten hos personalen. Att mötena är jobbiga är ett skäl till att man ibland undviker att kalla till eller gå på SIP-möten. Vi har tagit del av flera sådana beskrivningar. Så här beskriver två personer det:
”SIP ger en orosklump i magen för många. Och vi går på många SIP och många ger ingen bra känsla. Många bråkar, det kan vara 15 personer med på möten. Många är rädda för mötet.”
(SIP samordnare)”Är man med på distans är det ännu lättare att skälla ut en. En del sjuksköterskor är ledsna efter SIP. Vi som BUP personal är ensamma, skolan kommer många på mötena och går till attack och får med sig föräldrarna.”
(enhetschef BUP)
7.9 Sammanfattning av positiva och negativa effekter för personal och verksamheter
Vi sammanfattar de positiva och negativa effekterna för personal och verksamheter som vår studie visar på, i tabell 5.
Tabell 5. Vad innebär SIP för verksamheter och personal?
| Om SIP görs och fungerar bra | Om SIP görs men inte fungerar bra |
| Att mötas och diskutera har flera värden | Tar mycket tid och resurser utan nytta. |
| Ger ökad förståelse för varandras uppdrag och enskildas behov. | Kan ge obehag, oro, och stress |
| Ansvar kan förtydligas | Brister består och insatser samordnas inte. |
| Informationsöverföring och kommunikation underlättas. | Tränger undan annat. |
| Spar tid och kostnader på längre sikt? |
8 Vilka faktorer hindrar och underlättar SIP?
I det här kapitlet undersöker och sammanfattar vi vilka faktorer som hindrar och underlättar tillämpningen och användningen av SIP och vad som påverkar möjligheterna att uppnå avsedda effekter. Vi sammanfattar inledningsvis hinder utifrån enskildas och närståendes perspektiv och därefter personalens och verksamheternas uppfattningar. Vi sammanfattar slutligen vad som kan underlätta SIP och vad som behöver göras för att SIP ska fungera bättre, enligt enskilda, närstående, personal och verksamheter.
Kapitlet bygger på intervjuer med enskilda och närstående, personal, chefer, nationella företrädare och forskare samt på våra enkätstudier där enskilda, närstående, regioner och kommuner har deltagit.
Våra viktigaste resultat:
- Det finns stor samstämmighet både i kommuner och regioner om vad som hindrar SIP. Orsakerna finns både på strukturell nivå och på verksamhetsnivå, och utmaningarna förstärker och orsakar varandra.
- Otydligheter, oklarheter och brist på resurser är de främsta skälen både till att SIP inte upprättas och till att SIP inte fungerar väl. Att SIP upplevs tidskrävande och komplicerad gör att man inte upprättar SIP utan samverkar på andra sätt.
- Det finns en samstämmighet om vad som underlättar SIP och behövs för att SIP ska fungera bättre: förtydliganden, samordnande funktioner, organisatoriska förutsättningar för samverkan, mer kunskap samt bättre it-system.
8.1 Faktorer som hindrar att SIP görs
Kapitel 2 visar att fler personer har behov av samordning än de som får en SIP. Om SIP skulle göras för alla personer med behov av samordning skulle uppskattningsvis 300 000 SIP upprättas. Idag registreras bara en tiondel av det, cirka 36 000 SIP. Vår studie visar att vissa grupper med omfattande behov av samordning får SIP i varierande, men överlag låg grad. Det gäller till exempel personer med skadligt bruk och beroende i alla åldrar, äldre med psykiatrisk problematik och placerade barn och unga. I avsnittet undersöker och sammanfattar vi generella orsaker till det.
Vi inleder med att undersöka enskilda och närståendes upplevelser och därefter vilka skäl verksamheter och personal ser till varför SIP inte alltid upprättas trots att det finns behov. Vi ser en relativt stor samsyn om vilka anledningarna är.
8.1.1 Olika syn på behov samt brist på ansvar och tid, enligt enskilda
Vi har frågat enskilda och närstående som önskat men inte fått en SIP, om vad de tror var orsaken till det. Skälen varierar. Till exempel upplever man att vård- och omsorgsaktörerna har en annan uppfattning av om en SIP behövs, än de själva haft, och att vården och omsorgen inte sett behov av SIP, och därför inte velat göra en SIP. Andra beskriver att även om vården och omsorgen sett behovet av SIP har ingen tagit ansvar för att initiera SIP och kalla till ett möte. Enskilda och närstående upplever också att aktörerna inte haft tid att kalla till SIP. Det har inneburit att de själva aktivt behövt både efterfråga och driva på SIP för att den ska bli av. Det kan få till följd att i synnerhet personer som själv inte orkar eller kan efterfråga SIP riskerar att bli utan SIP, påpekar många.
8.1.2 Otydligheter, oklarheter och brist på kunskap och tid skäl till att SIP inte upprättas
Vi har undersökt vilka skäl verksamheter och personal ser till varför SIP inte alltid upprättas trots att det finns behov, genom enkäten till regionerna och intervjuer.
Enligt enkäten är primära skäl till att SIP inte alltid upprättas trots att det finns ett behov oklarheter i SIP:s syfte, brist på kunskap och kompetens, oklarheter kring olika aktörers ansvar samt brist på tid och resurser. Brist på tid och resurser anges som ett skäl särskilt när det gäller vuxna och äldre. (se figur 42).
Figur 42. Vilka är de främst orsakerna till att en SIP inte upprättas trots att det finns behov? Flervalsfråga
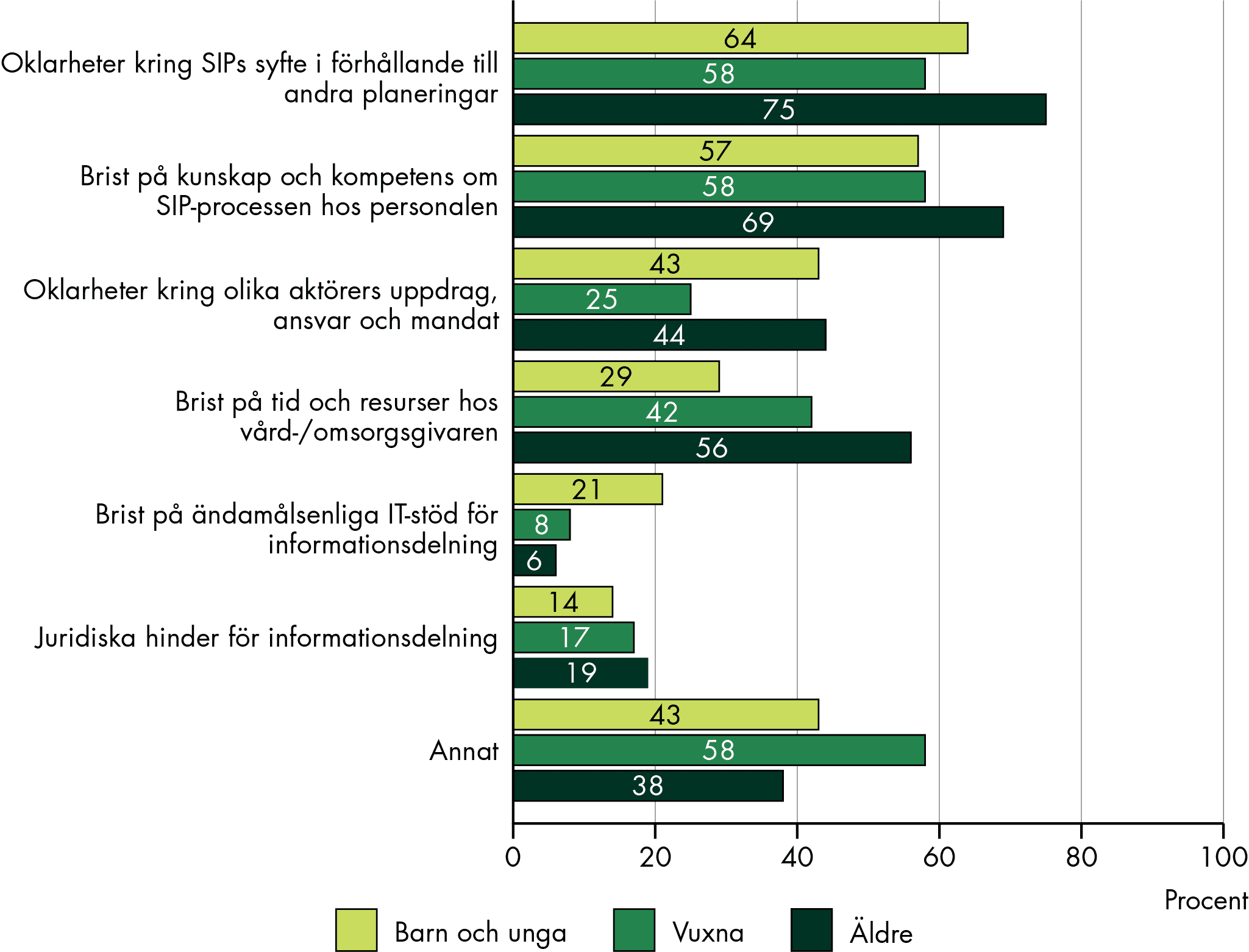
Källa: Enkät till regionerna.
Antal svar: Barn och unga 14, vuxna 12, äldre 16.
Det finns vissa skillnader i orsaker till varför SIP inte upprättas, mellan åldersgrupper, visar enkäten. Brist på ändamålsenliga it-stöd nämns som en orsak främst när det gäller SIP för barn och unga, vilket troligen handlar om att skolan inte har tillgång till gemensamma it-system. Oklarheter kring olika aktörers ansvar, uppdrag och mandat anges något oftare vara ett skäl till att SIP inte upprättas för äldre och barn och unga. Det speglar de utmaningar som finns vid gränsdragningar i ansvaret för olika vård- och omsorgsinsatser och vårdnivåer, till exempel mellan primärvården, skolans elevhälsa och den specialiserade psykiatriska hälso- och sjukvården (BUP) (se kapitel 4). Att det finns oklarheter kring olika aktörers ansvar när det gäller äldre kan också förstås mot bakgrund av att det finns oklarheter i ansvaret för samordning vid utskrivning från slutenvård, som i synnerhet påverkar äldre (se kapitel 3)
8.1.3 Att enskilda inte ger sitt samtycke hinder för SIP
Ytterligare en anledning att SIP inte upprättas trots att det finns behov, enligt både intervjuer och enkätsvar (regionerna anger det i fritextsvar under ”annat”) är att den enskilde inte ger sitt samtycke. Det kan i synnerhet vara svårt att få samtycke när det gäller personer med kognitiva funktionsnedsättningar och samsjuklighet, som personer med demenssjukdomar eller skadligt bruk och beroende, framhåller personalen. Svårigheterna att få samtycke kan också bero på både hur man frågar om samtycke och informerar om vad SIP är, liksom om man försöker motivera till SIP, menar många. Det kan vara enskilda som har tidigare negativa erfarenheter av SIP, som kan göra att man inte vill gå igenom SIP en gång till. Om man inte får samtycke kan en lösning vara att samverka på andra sätt om den enskilde. En skötare inom psykiatrin beskriver det så här:
”Om patienten tackar nej till SIP försöker vi motivera, men de bestämmer själva. Det kan vara skrämmande med många personer som ska ses runt den enskilde. Men annars samverkar vi ändå, på annat sätt, om vi får samtycke till det. Det blir lättare för vissa.”
(skötare psykiatri)
Många regioner framhåller också att organisatoriska hinder är en central orsak till att SIP inte görs. Det visar även våra intervjuer på. Vi har därför fortsatt undersöka det i enkäten till kommunerna och i intervjuer. Vi återkommer till det nedan.
8.2 Faktorer som hindrar en fungerande SIP process
I avsnittet undersöker och sammanfattar vi vad som hindrar att SIP processen fungerar väl ur både enskilda, närstående, personalens och regionernas och kommunens perspektiv. Det finns en samsyn hos enskilda, närstående och personal om vilka anledningarna är, och man lyfter samma anledningar till att SIP inte fungerar väl som till att SIP inte görs. Orsakerna finns både på verksamhetsnivå relaterat till själva SIP processen, och på strukturell nivå, och utmaningarna hänger ihop, förstärker och orsakar varandra.
I kapitel 5 undersökte vi erfarenheter av SIP-processen hos personal, verksamheter och enskilda. Figur 43 sammanfattar det som hindrar att SIP-processen fungerar bra.
Figur 43. Flera utmaningar i SIP processen.

8.2.1 Brist på tid och kunskap samt oklarhet och otydlighet främsta hindren för en välfungerande SIP process
Vi har undersökt vilka strukturella hinder som finns för att SIP-processen ska fungera på ett ändamålsenligt sätt, genom enkäten till kommunerna och intervjuer med personal i både kommuner och regioner. Det finns en relativt stor samsyn i kommuner, regioner och olika verksamheter om vilka de centrala hindren är: brist på tid och resurser, kunskap och kompetens, otydligheter och oklarheter samt bristande organisatoriska förutsättningar för samverkan. Brist på tid och resurser är det primära hindret för att SIP-processen ska fungera bra enligt enkäten till kommunerna (figur 44).
Figur 44. Vilka är de främsta hindren för att SIP processen ska fungera bra? Flervalsfråga
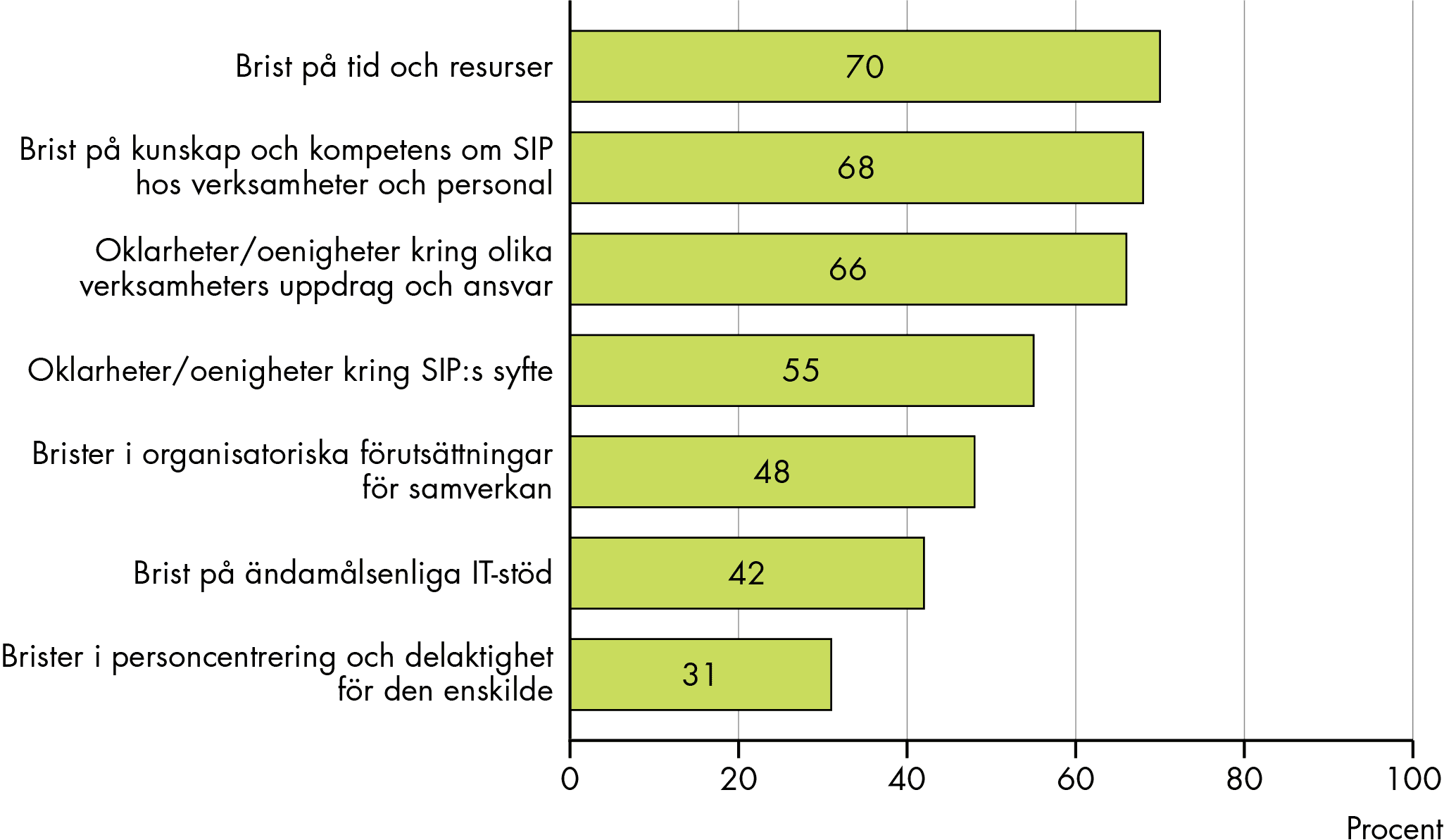
Källa: Enkät till kommunerna.
Antal svar: 182.
Vi beskriver utmaningarna och vad de består i närmare i följande avsnitt. Det baseras på både intervjuer och enkäter till både kommuner och regioner.
8.2.2 SIP tar tid samtidigt som det råder resursbrist
Våra intervjuer och enkäter visar entydigt att resursbrist, och främst tidsbrist bidrar till flera av utmaningarna i SIP processen och hindrar att SIP fungerar väl. Kommunerna anger att tids- och resursbrist är den främsta utmaningen för att SIP-processen ska fungera bra: 70 procent av kommunerna anger det.
Brist på tid och resurser är en primär anledning till att man inte alltid kan lägga ner den tid man önskar och som krävs för att SIP ska fungera väl,. Utmaningarna i SIP-processen gör arbetet ännu mer tidskrävande, visar vår studie. I synnerhet tar det tid att hitta och kalla rätt aktörer och dokumentera SIP. Tidsbrist gör att man inte hinner förbereda inför SIP på ett bra sätt, göra den enskilde och närstående delaktig, delta på mötet eller upprätta SIP-planen i den utsträckning man vill och behöver. Det är också ett skäl till att man inte använder SIP så tidigt och förebyggande som man skulle önska. I synnerhet för primärvården och den specialiserade psykiatrin är brist på resurser ett skäl till att de inte alltid kan delta i och följa upp SIP i den utsträckning som de skulle behöva. BUP är en aktör där resursbristen är särskilt påtaglig och att deras medverkande i SIP begränsas på grund av det, visar vår studie. Resursbrist i kombination med att SIP tar tid är också ett skäl till att man samordnar insatser på andra sätt, som upplevs mindre resurskrävande, se kapitel 5.
Resursbrist i kombination med styrning som uppmuntrar till prioriteringar av den egnas verksamheten och budgeten, kan också förstärka gränsbevakning, göra det svårare att gå utanför sina uppdrag och på sätt försvåra samarbete och gemensamt ansvar. En SIP-samordnare beskriver det också många andra upplever:
”Man jobbar i stuprör och har fullt upp med kärnverksamheten. Och man är stressad, det gör att man väntar för länge, eller att man inte hinner göra SIP alls, eller att man gör en vårdplan i stället för SIP.”
(SIP-samordnare)
8.2.3 Otydlighet, oklarheter och oenigheter kring SIP
Otydligheter, oklarheter och olika tolkningar, till exempel av när, hur och i vilket syfte SIP ska användas, är en central utmaning som både bidrar till att SIP inte upprättas och att SIP inte fungerar väl, visar vår studie entydigt. Vi ger exempel på hur det yttrar sig i kapitel 5. Det orsakar variationer i tillämpningen, bidrar till ineffektivitet och hindrar att SIP får avsedd nytta. Oklarheter kring SIP:s syfte är en orsak till att en SIP inte upprättas trots att det finns behov SIP, enligt regionerna (figur 42), medan kommunerna något mindre ofta upplever det som ett problem (figur 44). Det kan möjligtvis förklaras av den påverkan som samverkanslagens SIP haft för regionerna, som bidragit till oklarhet kring SIP, se kapitel 3. Samtidigt finns en samsyn hos personal i både kommuner och regioner om att det finns oklarheter, otydligheter och oenigheter till exempel om
- SIP i förhållande till andra planer, som SIP vid utskrivning och patientkontrakt
- vem som ska bedöma behov av SIP och vem som ska kalla
- vilka som ska delta och om eller att det är obligatoriskt att delta
- ifall en pågående insats ska krävas eller inte för att SIP ska hållas
- när i tid SIP ska upprättas, hur länge man kan vänta
- ifall SIP ska användas i förebyggande syfte eller när behoven är omfattande.
8.2.4 Brist på kunskap och kompetens om SIP trots insatser
Brist på kunskap och kompetens om SIP upplevs som ett hinder, och kan vara ett skäl till att en SIP inte upprättas, trots att det finns behov visar enkäterna till både kommuner och regioner (figur 42 och 44). Våra intervjuer pekar på att socialtjänsten överlag har större kunskap, vana och upparbetade rutiner för att arbeta med SIP jämfört med vissa verksamheter inom hälso- och sjukvården, till exempel primärvården. Men även inom kommunerna finns kunskaps- och kompetensbrist som hindrar både SIP och samverkan i stort, visar våra intervjuer. Begränsad kunskap är också en orsak till de upplevelser av otydligheter och oklarheter som finns, till exempel om syftet med SIP samt när och hur SIP ska genomföras. Kunskapsluckor om SIP kan också göra att chefer inte ger tillräckligt stöd till medarbetarna i att tillämpa SIP på ett bra sätt.
Sammantaget visar vår studie att trots att mycket arbete lagts på utbildning och annat utvecklingsarbete finns det fortfarande inte tillräcklig kunskap och kompetens för att SIP ska kunna tillämpas på ett bra sätt i verksamheterna.
8.2.5 Oklarheter och oenigheter om ansvar, uppdrag och mandat
Otydligheter och oenigheter om olika aktörers ansvar, uppdrag och mandat är ett annat hinder för att SIP ska fungera bra och ge nytta. Det visar både intervjuer och enkätsvar. Mer än hälften (57 procent) av kommunerna ser det som ett hinder (figur 44).
Våra intervjuer visar att det dels handlar om otydligheter och oenigheter som rör ansvaret i SIP-processen, till exempel vem som har ansvar att kalla till, dokumentera och delta på SIP. Många menar att varken lagen eller tillämpningen är tillräckligt tydlig på det området.
Det handlar också om otydligheter och oenigheter om gränsdragningar och ansvaret för olika vård- och omsorgsinsatser och vårdnivåer. Det gäller i synnerhet för behov och insatser som ligger i gränslandet mellan eller som överlappar olika aktörers ansvar och uppdrag. Vi ser exempel på det när det gäller gränsdragningar mellan primärvården, skolans elevhälsa och den specialiserade psykiatriska hälso- och sjukvården (BUP). Vi ser också olika uppfattningar om vilka behov som ska hanteras av den regionala och kommunala primärvården respektive den specialiserad hälso- och sjukvården, såväl som otydligheter och oenigheter om gränsdragningar som rör personer som har både ett skadligt bruk och beroende och en annan psykiatrisk diagnos.
Otydligheter och oenigheter om gränsdragningar kan innebära att man försöker reda ut detta under SIP-mötet, vilket kan orsaka friktioner, fortsatta oenigheter och att det gemensamma ansvaret för den enskildes behov inte står i fokus. En SIP-samordnare beskriver det många andra också beskriver:
”Patienten efterfrågade SIP för att reda ut vem som gör vad, men vi lyckades inte reda ut det på mötet. SIP är patientens plan, men först behöver verksamheterna komma överens om vems ansvar det är. Man vill inte hamna med Svarte Petter på mötet. Det finns gråzoner och mellanrum, och där ansvaret är oklart.”
(SIP-samordnare)
Många ser också behov av att förtydliga gränssnitt mellan olika aktörer och vårdnivåer, och att dessa förtydligande behöver ske både på nationell, lokal och regional nivå.
8.2.6 Brister i it-system: ineffektiva, inte användarvänliga eller anpassade efter behov
Brister i it-systemen bidrar till att SIP upplevs krångligt, omständligt och tidskrävande. Drygt var tredje kommun ser det som ett hinder för att SIP ska fungera bra (figur 44). De digitala systemen beskrivs överlag som fragmenterade, ineffektiva och otillräckligt baserade på och anpassade efter behoven hos verksamheterna, personalen och de enskilda. Det bidrar till svårigheter i informationsöverföringen samt i SIP och samverkan i stort. Vi beskriver det närmare i kapitel 5 och i kapitel 9.
8.2.7 Utmaningar i delaktighet och personcentrering
Hur väl delaktighet och personcentrering fungerar påverkar både hur väl SIP fungerar och hur väl den enskilde involveras. Men det anges mindre ofta som ett hinder i SIP-processen av kommunerna. Samtidigt visar vår studie på en rad utmaningar i delaktighet och personcentrering. Vi undersökte det närmare i kapitel 6.
8.2.8 Bristande organisatoriska förutsättningar för samverkan
Bristande organisatoriska förutsättningar för samverkan är både en bakomliggande utmaning i SIP-processen och ett skäl till att SIP inte upprättas, visar både intervjuer och enkätsvar. (figur 44). Nästan hälften av kommunerna (48 procent) anger att det är ett hinder i tillämpningen. En SIP-samordnare beskriver de bristande organisatoriska förutsättningarna för samverkan så här:
”Vi har inte organiserat oss för att klara samordningen. Det finns stöd, riktlinjer, och utbildning, men vi gör inget åt samordningen.”
(SIP-samordnare)
Begränsade kontaktvägar, kommunikation och samverkan
Det handlar dels om att personal har begränsade förutsättningar för kontakt, kommunikation och samarbete med andra verksamheter och yrkesgrupper. Det innebär SIP ibland blir det enda tillfället där verksamheter får kontakt, kan diskutera, samarbeta, utbyta information, och få en helhetsbild. Det bidrar också till att kunskapen och förståelsen för varandras verksamheter, förutsättningar och uppdrag är begränsad på många håll, vilket bidrar till friktioner såväl som hindrar samverkan i stort. Vi beskriver det närmare i kapitel 5.
Ansvar för samordning otydligt och kompetens i samordning begränsad
Det handlar också om att ansvaret för samordning, på både kort och längre sikt, ofta är otydligt och att funktioner med ansvar för samordning inte alltid finns. (se kapitel 3). När de organisatoriska förutsättningarna saknas och samverkan inte fungerar innebär det också att höga förväntningar läggs på SIP, påpekar flera personer. Det medför också ett stort ansvar på den som kallar till SIP att skapa fungerande samverkan. Det blir särskilt utmanande om många aktörer ska samverkan eller om situationen är komplex eller konfliktfylld, visar våra intervjuer. Då behövs både vana, tid, kunskap och kompetens i samordning hos den som håller i SIP. Samtidigt är kompetensens i samverkan och samordning begränsad på många håll, framhåller många. I synnerhet vid hög personalomsättning kan det bli svårt att upprätthålla den kontinuitet i kompetens och erfarenheter som behövs. Många efterfrågar därför organisatoriska funktioner för samordning med kompetens i samordning. Vi tittar närmare på det nedan.
8.3 Faktorer som främjar och underlättar SIP
I det här avsnittet beskriver och undersöker vi vilka faktorer som underlättar SIP. Vi inleder med att sammanfatta vad enskilda, närstående och personal upplever behövs för att SIP-processen ska fungera bra.
8.3.1 Förbättringsförslag för den enskilda SIP-processen
Vi har kartlagt vad brukarrevisioner, enskilda och närstående ser som viktigt för att SIP-processen ska bli bra. Vi sammanfattar här vad som framkommit.
Förarbete
Förarbetet är centralt för att SIP ska bli bra. Att förbereda, förprata och involvera alla parter, inklusive den enskilde, är en förutsättning för att SIP ska utgår från den enskildes behov, mål och förutsättningar. Förarbete kräver att personalen har tid och kompetens för att involvera alla, ta kontakt med och kalla rätt aktörer och hitta en lokal och tid som passar alla.
SIP-möte
Mötet behöver vara anpassat efter och baserat på den enskildas behov och önskemål, så långt det är möjligt, till exempel om hur många och vilka personer som ska delta, var mötet ska hållas och vad agendan och målet med mötet ska vara. För ett bra SIP-möte krävs att alla kallade aktörer kommer, att rätt aktörer (med delegerat mandat om det krävs) och lagom många aktörer deltar. Alla behöver vara förberedda och mötet har en tydlig struktur, tydligt syfte och lagom längd. Viktigt är också ett generöst och respektfullt förhållningssätt. Det behövs en kompetent mötesledare, och helst både en mötesledare och en sekreterare, för att underlätta både mötesledning och dokumentation. En samordnande funktion, till exempel en SIP-samordnare, med kompetens i SIP, mötesledning och samordning kan underlätta mycket
SIP-plan
Den skriftliga planen behöver upprättas utifrån vad som är viktigt för den enskilde, och baseras på dennes mål. Planen kan med fördel upprättas på sittande möte, så att alla aktörer, den enskilde och närstående är överens om vad som står där. Det kräver både en mötesledare och en sekreterare, för att underlätta mötesledning och dokumentation.
Uppföljning
Det är viktigt att det samordnande arbetet fortsätter efter mötet. Det förutsätter ett tydligt ansvar för den fortsatta samordningen så att det som beslutades följs upp och så att insatser fortsätter justeras och samordnas även under en längre tid så att målet med SIP för den enskilde möjligaste mån kan uppfyllas.
8.3.2 Samordnande funktioner central framgångsfaktor
En gemensam framgångsfaktor i de kommuner, regioner och verksamheter där SIP fungerar bra, är att de har någon typ av funktioner som har som uppgift att arbeta med SIP och samordning. SIP-samordnare är också den insats och åtgärd som oftast och återkommande efterfrågas av personal, för att underlätta och förbättra SIP. I stort sett samtliga vi intervjuat anser att samordnande funktioner är en nyckelfaktor för att SIP ska fungera. Det har även tidigare studier visat på (Lindström & Axelsson 2024; SKR 2020). Vi undersöker tillgången till sådana i kapitel 3.
Flera fördelar med en funktion med tydligt ansvar för samordning
Man ser flera fördelar med sen funktion med ett tydligt ansvar för samordningen och för SIP. Det kan underlätta både SIP och främja samverkan, delaktighet och samordning i bredare bemärkelse. Det finns flera fördelar med att någon har kompetens i och erfarenhet av den praktiska samordnande rollen, till exempel kännedom om vilka som ska kontaktas och delta och kompetens i att leda stora och komplexa möten. Det underlättar SIP och avlastar också andra yrkesgrupper, menar många. Så här säger en MAS:
”(…) det bör finns en samordnare som har kontroll, det kommer också underlätta för våra sjuksköterskor som drunknar i allt administrativt arbete och deras händer tas längre och längre bort från patienten.”
(MAS, kommun)
Länsgemensam funktion och arenor kan stärka och ge stöd i samverkan
Det finns en samsyn om även tillgången till länsgemensamma funktioner och nätverk, är viktig för att främja tillämpningen av SIP. De kan både kan ge mer övergripande stöd i samverkan och konkret stöd vid SIP, genom att verka som gemensamma samtalsarenor, där man kan diskutera frågor och få ökad kunskap om både SIP och om varandras verksamheter och uppdrag. I till exempel Örebro finns en sådan funktion, som kallas SAMBA. (se faktaruta). Den finns en samsyn hos personal både socialtjänst och hälso- och sjukvård i Örebro om att den funktionen avsevärt underlättar både SIP, samverkan, delaktighet och samordning med den enskildes behov i centrum.
Exempel på länsgemensam funktion: SAMBA i Örebro
Den länsgemensamma funktionen SAMBA i Örebro, har ett uppdrag att verka som en neutral part och brygga mellan kommunen och regionen i särskilt komplexa situationer. Deras uppdrag är att organisera och leda samverkansarbetet, när barn och unga och deras familjer har kontakt med flera olika aktörer i kommunen och regionen i Örebro län. SAMBA är ett neutralt verksamhetsstöd som inte är knuten till någon särskild verksamhet och inte heller representerar individer, utan ska verka som en koordinerande och stödjande funktion.
8.4 Hur kan SIP bli bättre?
Vi har sammanställt och analyserat vad personal, chefer, nationella företrädare och forskare upplever behöver göras för att SIP ska fungera bättre. Det finns en stor samsyn både bland kommuner, regioner och nationella företrädare. Vi sammanfattar här de centrala områdena.
8.4.1 Förtydliga SIP på nationell, regional och lokal nivå
Det behövs både gemensamma och tydliga riktlinjer på lokal och regional nivå om SIP, gemensam och återkommande utbildning samt förtydliganden om SIP på nationell nivå, menar många från kommuner och regioner. Det behövs förtydliganden av en rad otydligheter:
- SIP:s syfte i förhållande till andra planer och möten
- vem som ska bedöma behov av SIP, kalla och delta
- om eller att det är obligatoriskt att delta
- om en pågående insats ska krävas eller inte för att SIP ska hållas
- när i tid SIP ska upprättas
- om SIP ska användas i förebyggande syfte eller när behoven är omfattande.
Även om gemensamma riktlinjer och överenskommelser upplevs som en bra grund, framhålls att de inte får bli för många, för styrande och tvingande eftersom det kan leda till att SIP blir alltför standardiserat och styrt, vilket i sig kan leda till problem.
8.4.2 Samordnande funktioner med tillräcklig tid, kunskap och mandat samt gemensamma nätverk
Många menar att det bör ställas nationella krav på SIP-samordnare, så att de finns likvärdigt i alla kommuner, regioner och verksamheter. För att SIP-samordnarna ska ha förutsättningar att ge stöd om SIP behöver de ha tillräcklig tid, kunskap, kompetens och stöd, och ett tydligt uppdrag och mandat. Men man behöver också utvärdera SIP-samordnares roll och uppdrag menar många.
”I vissa verksamheter finns möjlighet till stöd från SIP-samordnare, medan i vissa verksamheter får man inte detta stöd. Här behöver det bli mer likvärdigt och få till ett mer funktionellt stöd i processen.”
(företrädare kommun)
Det finns också en samsyn om att gemensamma plattformar för samverkan mellan kommuner och regioner är viktigt, till exempel genom länsgemensamma funktioner som RSS, FOU, eller andra forum på regional nivå.
”Det behövs mer samtalsarenor, för att man ska förståelse och tillit till att de andra gör vad de kan och ska, och vill det bästa.”
(företrädare kommunförbund)
Man ser också behov av nätverk för kunskapsspridning på nationell nivå, till exempel genom de nätverk av SIP-samordnare som tidigare samordnats av SKR, men som nu har upphört.
8.4.3 Utbildning och kompetenshöjning
Det finns en samsyn om behovet av ökad kännedom, kunskap och kompetens om SIP och dess syfte, i kombination med förtydliganden av när, hur och var SIP ska användas, inte minst i förhållande till andra lagstiftningar och planeringsverktyg. Det behövs kunskap särskilt inom slutenvård och primärvård för att tydliggöra syfte med SIP, både SIP vid utskrivning och enligt 2010 års bestämmelser, menar personal från kommunerna.
Det behövs också kompetenshöjning i praktiska frågor som rör SIP. Flera personer ser också behov av bredare kompetensutveckling i samordning och personcentrering, till exempel genom att fokusera på det i grundutbildningar.
Det finns en samsyn om att kompetenshöjningen behöver ske genom löpande utbildningar, stöd, workshoppar och dialoger. Att utbildningen sker återkommande och kontinuerligt är särskilt viktigt vid hög personalomsättning, eftersom det annars kan vara svårt att upprätthålla den kontinuitet i kunskap, kompetens och erfarenheter om SIP som behövs. Utbildningen behöver också ske gemensamt för verksamheter inom båda huvudmännen, för att ge tillfällen för dialog som kan öka kunskapen om varandras verksamheter och skapa samsyn om SIP, menar många. Den stora utmaningen är att utbildning tar tid och resurser.
8.4.4 It-system som är användarvänliga och möjliggör samordning och helhetssyn
Det finns en stor samsyn om att det behövs digitala verktyg som kan användas av alla verksamheter inom både kommun och region, som är användarvänliga, integrerade med andra system och som möjliggör samordning och helhetssyn. Många framhåller också att även enskilda behöver få digital åtkomst till sin dokumentation, till exempel via 1177 eller annan plattform. Vi återkommer till det i nästa kapitel.
9 Vilken betydelse har lagen om sammanhållen vård- och omsorgsdokumentation?
I vårt uppdrag har ingått att undersöka vilken betydelse SVOD har, eller kan ha, för effektiv samordning för den enskilde och för personalen. Vi ska också undersöka hur informationsutbyte mellan aktörer inom socialtjänst och hälso- och sjukvård kan uppnås mest effektivt, för att den enskilde ska få sina behov tillgodosedda. I det här kapitlet redogör vi för det. Kapitlet baseras på vår enkät till kommunerna, samt på intervjuer med personal och företrädare för regioner, kommuner, Socialstyrelsen, E-hälsomyndigheten, Inera och SKR.
Våra viktigaste resultat:
- SVOD har hittills liten betydelse för informationsutbytet och samordningen: lagen omfattar en begränsad målgrupp och tillämpas i låg grad; endast i var tionde kommun. Men arbete pågår.
- Avsaknad av ändamålsenliga, effektiva och välfungerande tekniska system är främsta hindret för tillämpningen såväl som för en effektiv informationsdelning.
- Oklarheter om vilken information som får delas och brist på gemensamma begrepp och enhetlig dokumentation hämmar också tillämpningen
- Fler åtgärder behövs för att möjliggöra tillämpning av SVOD fullt ut, och förbättra informationsutbytet.
9.1 SVOD ska förbättra kommunikationen mellan vården och omsorgen
SVOD trädde i kraft den 1 januari 2023. Lagen föregicks av ett betänkande av Utredningen om sammanhållen information inom vård- och omsorg (SOU 2021:4) som utmynnade i propositionen Sammanhållen vård- och omsorgsdokumentation (prop. 2021/22:177). Lagen ersatte patientdatalagens (2008:355) bestämmelser om sammanhållen journalföring och innehåller även bestämmelser som rör de delar av socialtjänstens individinriktade omsorgsverksamhet som avser äldre personer eller personer med funktionsnedsättning (1 kap. 3 § SVOD). Syftet med SVOD var att förbättra och förenkla kommunikationen mellan vårdgivare och omsorgsgivare, genom att, under vissa förutsättningar, ge dem möjlighet att dela uppgifter om patienter och brukare genom direktåtkomst i elektroniska system. En förutsättning för det är att den enskilde lämnat sitt samtycke.
9.1.1 Lagen omfattar en begränsad målgrupp och är frivillig
Det är endast inom vissa av socialtjänstens verksamheter som sammanhållen vård- och omsorgsdokumentation får tillämpas. Enligt lagen omfattas omsorgsgivare som ansvarar för eller utför vissa insatser för äldre personer eller personer med funktionsnedsättning.
Det är frivilligt för vårdgivare och omsorgsgivare att ansluta sig till ett system för sammanhållen vård- och omsorgsdokumentation, men de som ansluter sig måste följa alla bestämmelser i SVOD (prop. 2021/22:177, s. 193).
9.1.2 Remissinstanser ansåg att lagen borde omfatta fler verksamheter och vara obligatorisk
I propositionen till lagen framhöll regeringen bland annat att SVOD skulle ses en del av ett långsiktigt utvecklingsarbete, där det också behövdes teknisk utveckling av användarvänliga system som är anpassade till både regioners och kommuners behov och förutsättningar, och arbete för att främja användningen av enhetliga begrepp och strukturerad dokumentation (prop. 2021/22:177, s. 45). Flera av remissinstanserna som yttrade sig över förslagen i SOU 2021:4 förde fram att fler verksamheter inom socialtjänsten och även andra grupper än äldre personer och personer med funktionsnedsättning har stora behov av samordning och därför borde omfattas av bestämmelserna om sammanhållen vård- och omsorgsdokumentation. Flera remissinstanser, bland annat Myndigheten för vård- och omsorgsanalys ansåg också att det borde vara obligatoriskt, och inte frivilligt, för kommuner och regioner att inrätta eller ansluta till sammanhållen vård- och omsorgsdokumentation. Andra remissinstanser såg dock utmaningar med om den föreslagna lagen skulle vara tvingande för kommunerna och regionerna.
9.2 SVOD tillämpas i låg grad men arbete pågår
Det är frivilligt för vårdgivare och omsorgsgivare att ansluta sig till ett system för sammanhållen vård- och omsorgsdokumentation. Vi har därför undersökt om och i vilken omfattning SVOD tillämpas och om information delas på det sätt som lagen möjliggör, genom intervjuer och en enkät till kommunerna.
Både våra intervjuer och vår enkät visar att SVOD tillämpas i låg grad. Endast var tionde kommun (13 procent) svarar att lagen tillämpas. Samtidigt pågår arbete och diskussioner om att ansluta sig till sammanhållen vård- och omsorgsdokumentation i ungefär var tredje kommun (31 procent). Samtidigt finns en osäkerhet i svaren: Mer än var tredje svarar att de inte vet om lagen tillämpas eller inte, och nästan hälften känner inte till om arbete pågår. (figur 45).
Figur 45. Tillämpas SVOD i er kommun och pågår det diskussioner eller arbete i er kommun om att börja tillämpa SVOD?
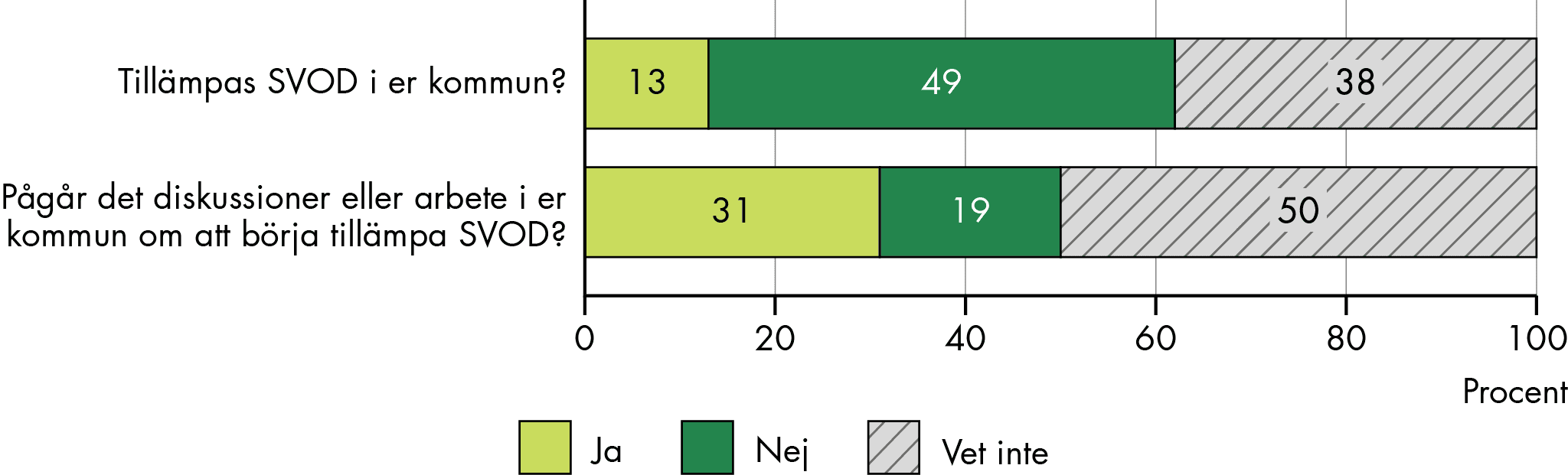
Källa: Enkät till kommunerna.
Antal svar: 182 och 157.
9.3 Flera orsaker till att SVOD inte tillämpas
Vi har undersökt skälen till att SVOD inte tillämpas genom vår enkät till kommunerna och intervjuer med nationella, lokala och regionala aktörer. Vår studie visar att det finns en samsyn på nationell, regional och kommunal nivå om vilka orsakerna är, och en enighet om vilket det främsta hindret är: brister i och avsaknad av digitala system. Men det finns också en stor osäkerhet: nästan hälften svarar att de inte vet vilka hindren är (figur 46).
Figur 46. Vilka är de främsta hindren för att tillämpa SVOD?
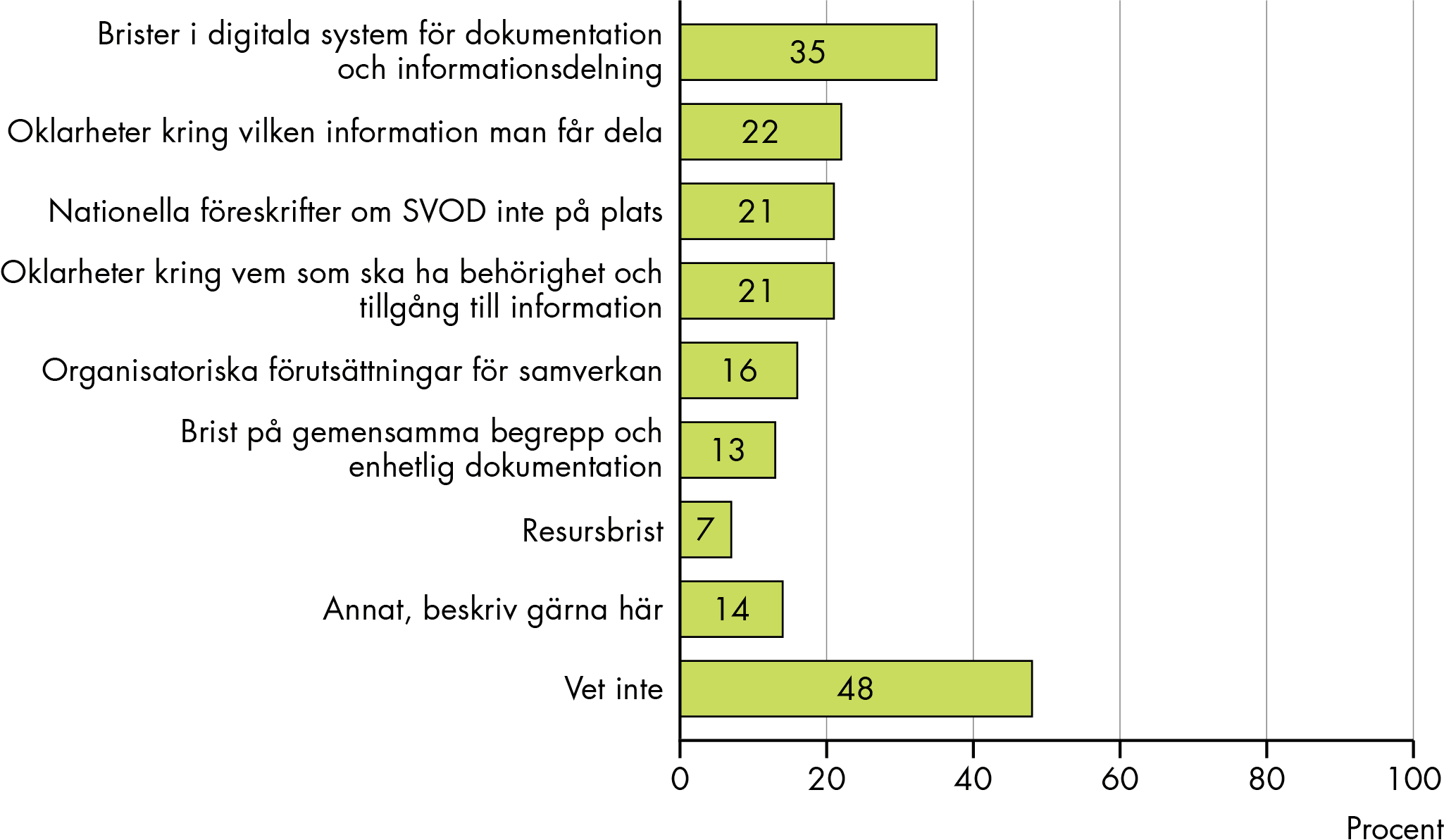
Källa: Enkät till kommunerna.
Antal svar: 179.
I avsnitten nedan beskriver vi närmare vad hindren handlar om.
9.3.1 Avsaknad av fungerande digitala system främsta hindret
Ändamålsenliga digitala system är en förutsättning för att dela information på det sätt som lagen möjliggör. Men det brister idag. Vår studie bekräftar därmed det regeringen framhöll i förarbetena till SVOD: Det behövs teknisk utveckling av användarvänliga system som är anpassade till både regioners och kommuners behov och förutsättningar (prop. 2021/22:177).
Drygt var tredje kommun (35 procent) anger att avsaknad av och brister i digitala system är det främsta hindret för att SVOD ska tillämpas (figur 46). Bristerna handlar både om att alla inte har tillgång till systemen och att systemen inte stödjer lagens möjligheter att dela informationen. Vi undersöker det närmare i kapitel 3 och 5.
Det handlar sammanfattningsvis om att:
- it-systemen är inte tillräckligt enhetliga och kommunicerar inte tillräckligt sinsemellan, vilket bidrar till dubbelarbete
- it-systemen är krångliga, ineffektiva och otillräckligt baserade på och anpassade efter behoven hos personalen, de enskilda och verksamheterna, och i synnerhet socialtjänstens behov, till exempel är det ofta svårt att hämta in och dokumentera samtycke på ett smidigt sätt i it-systemen
- alla relevanta aktörer och verksamheter och yrkesgrupper har inte tillgång till eller är anslutna till it-systemen eller kan inte dela och ta del av den information de behöver på ett effektivt och säkert sätt
- alla relevanta yrkesgrupper kan inte dokumentera och kan ibland enbart läsa andras information, vilket gör informationen bristfällig, och gör att information behöver överföras och kompletteras på andra sätt.
Avsaknad av tydliga och enhetliga krav hämmar utvecklingen av effektiva och funktionella it-system
Utvecklingen av teknik som kan möjliggöra informationsdelning på det sätt som lagen avser går för långsamt, menar många. Det beror delvis på att det saknats tillräckligt tydliga, kraftfulla och enhetliga krav på leverantörerna av it-system att erbjuda det som lagen efterfrågar, anser de.
”Idag är det vilda västern bland leverantörer och kommunerna har inte muskler att ställa rätt krav i upphandlingar på till exempel API:er [enhetliga gränssnitt].”
(företrädare myndighet)
Lagens frivillighet gör att kommuner och regioner avvaktar med att skaffa system som möjliggör användandet av SVOD, anser flera kommunföreträdare. De framhåller, i likhet med vad remissinsatser ansåg, att lagen skulle behöva vara tvingande och obligatoriskt för att kunna ställa tydligare och kraftfullare krav på att systemen utvecklas. En företrädare för en kommun uttrycker det så här:
”Så länge SVOD är ”frivilligt” så kommer inte arbetet ta någon ordentlig fart. Då finns det inte heller något krav på leverantörer av it-system, och det är därför svårt att utveckla bättre system.”
(företrädare kommun)
Det finns en samsyn på nationell, regional och lokal nivå om att det behövs nationella och enhetliga krav och standarder för it-system såväl som tydligare och mer enhetliga kravställning på leverantörerna. Det behövs också krav på kommuner och regioner, att skaffa lämpliga it-system som möjliggör användande av SVOD, påpekar många. Många framhåller också att det behövs fortsatt förstärkt nationell informationsstruktur, som skapar ökad enhetlighet och effektivitet. Detta har även våra tidigare studier visat på (Vård- och omsorgsanalys 2020).
9.3.2 Oklarheter om vilken information som får delas
Andra hinder för att lagen ska kunna tillämpas fullt ut är oklarheter och osäkerheter om vilken information som får delas, samt vilka verksamheter och yrkesgrupper som ska ha tillgång till informationen. Var femte kommun (22 procent) anger att oklarheter om vilken information man får dela är ett hinder, och lika många (21 procent) anger att oklarhet om vilka som ska ha behörighet och tillgång till informationen är ett hinder i tillämpningen (figur 46).
Att avgöra vilka verksamheter och yrkesgrupper som ska ha tillgång till vilken information, är viktigt för att kunna balansera behoven av information mot behoven av integritet för den enskilde. Men vem som ska ha tillgång till vilken information är fortfarande inte tillräckligt utrett och tydligt, framhåller både regionala, lokala och nationella företrädare. Det behövs därför både nationell vägledning och kunskapsstöd som klargör detta för att lagen ska kunna tillämpas, påpekar många. De nationella föreskrifterna om SVOD var inte på plats när vi genomförde enkätstudien (maj 2025). Var femte kommun svarar att det är ett hinder.
Samtidigt behövs även annat arbete med att förtydliga och klargöra frågor även på lokal och regional nivå. Till exempel behövs fortsatt arbete med gemensamma avtal för personuppgiftshantering och översyn av informationssäkerhet för att klara av det personuppgiftsansvar som följer på tillämpningen av SVOD, framhåller Socialstyrelsen och SKR
Vem som ska ha tillgång till vilken information behöver också omsättas tekniskt, genom behörigheter och spärrar i de tekniska systemen. Det kan vara svårt, inte minst eftersom SVOD omfattar en begränsad målgrupp: verksamheter med vissa insatser för äldre eller personer med funktionsnedsättning. Det innebär att nya tekniska gränssnitt och behörigheter kan behöva skapas för just dessa verksamheter, vilket kan vara svårt. Det är också en utmaning eftersom mycket som rör informationsdelningen fortfarande är oklart och otydligt. Det hämmar sammantaget tillämpningen av lagen.
9.3.3 Brist på gemensamma begrepp och enhetlig dokumentation
E-hälsomyndigheten framhöll i sitt remissvar att en förutsättning för att SVOD skulle få önskad genomslag var att tillämpning av klassifikationer, standarder och begrepp blev mer enhetlig. Det är fortfarande fallet, visar vår studie: Begränsad tillgång till gemensamma begrepp och enhetlig dokumentation upplevs som ett hinder, om än mindre ofta jämfört med andra utmaningar: ungefär var tionde kommun (13 procent) anger det (figur 46).
Det handlar om att olika verksamheter och it-system behöver ”prata samma språk” och använda samma begrepp för att kunna förstå varandra, och dela information med bibehållen innebörd.
”Begreppen, att förstå varandra är en utmaning. Man pratar ”kommunska” och ”regionska”. Man måste få till en standard så att man förstår varandra.
(företrädare myndighet)
Det pågår också flera arbeten på området: Socialstyrelsen har bland annat i uppdrag att skapa gemensamma standarder och enhetliga begrepp för dokumentation och en mer ändamålsenlig och strukturerad dokumentation. Den nya socialtjänstlagen kommer att ställa nya och ökade krav på tydlighet och enighet om vad som ska dokumenteras och hur, påpekar flera personer.
9.4 Ändamålsenliga och behovsbaserade it-system behövs för att främja tillämpning av SVOD
Sammantaget visar vår undersökning av SVOD att lagen hittills haft liten betydelse för informationsutbytet och samordningen. Våra intervjuer visar att det finns behov av åtgärder på flera områden för att möjliggöra tillämpning av SVOD fullt ut och förbättra informationsutbytet. Vår studie visar på behov av åtgärder framförallt på följande områden:
- Utveckling av ändamålsenliga och behovsbaserade it-system
Framförallt behövs en utveckling av ändamålsenliga, effektiva och behovsbaserade it-system som stödjer lagens möjligheter, som alla relevanta aktörer har tillgång till, och som ger möjlighet att hämta in samtycke på ett smidigt sätt. It-systemen behöver i högre grad vara enhetliga, och kunna kommunicera sinsemellan, och vara anpassade efter behoven hos både socialtjänsten, hälso- och sjukvården och den enskilde. De behöver till exempel möjliggöra inhämtning och dokumentation av samtycke på ett smidigt sätt. Alla relevanta aktörer och verksamheter och yrkesgrupper behöver också ha tillgång till och vara anslutna till it-system som är tänkta att vara gemensamma, och systemen behöver möjliggöra ömsesidig kommunikation, så att alla relevanta yrkesgrupper både kan dokumentera och läsa andras information. - Nationell vägledning och kunskap med förtydliganden, till exempel vilka yrkesgrupper som ska ha tillgång till vilken information.
- Gemensamma standarder och enhetliga begrepp för dokumentation.
- Hantering av och gemensamma avtal för personuppgiftshantering och informationssäkerhet på lokal och regional nivå.
10 Slutsatser och diskussion
Vi har undersökt hur bestämmelserna om SIP tillämpas av kommuner och regioner, hur tillämpningen påverkar enskilda, närstående, personal och verksamheter och vilka effekter bestämmelserna har. I kapitlet sammanfattar och utvecklar vi våra analyser och slutsatser.
Vår övergripande slutsats
SIP som fungerar bra kan ha stort värde och ge nytta, för både enskilda, närstående, personal och verksamheter. Men vi ser betydande variationer i tolkningen och tillämpningen av bestämmelserna med avvikelser från SIP:s intentioner. Det gör sammantaget tillämpningen ineffektiv, ojämlik och att de avsedda effekterna inte uppnås tillräckligt. SIP bidrar inte tillräckligt till gemensamt ansvar och samordning, den enskilde är inte tillräckligt delaktig, fler har behov av samordning än de som får SIP och grupper med omfattande behov av samordning får SIP i låg grad. Med nuvarande tillämpning är SIP därför otillräckligt för att tillgodose den enskildes samlade behov, i synnerhet vid stora behov av samordning. Det finns flera hinder i tillämpningen: otydligheter, otillräcklig styrning, brist på resurser och bristande förutsättningar för samverkan.
10.1 SIP uppnår inte avsedda effekter tillräckligt eller på ett effektivt sätt
Det har under lång tid funnits brister i samordningen av vård och omsorg, och det är en av de största utmaningarna i vård- och omsorgssystemet. De bestämmelser om SIP som infördes år 2010 avsåg att förbättra samordningen genom att säkerställa samarbete mellan huvudmännen och tydliggöra huvudmännens gemensamma ansvar för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. Syftet var också att öka den enskildes delaktighet i sin egen vård och omsorg (prop. 2008/09:193). Vår slutsats är att mycket återstår att göra för att dessa intentioner ska uppnås.
Vi kan konstatera att trots att bestämmelserna om SIP funnits i mer än ett decennium har tillämpningen fortfarande stora utmaningar, och enskildas behov av samordning tillgodoses inte tillräckligt. Vår studie visar, i likhet med andra studier (Vård- och omsorgsanalys 2025a, 2025b), att det inte skett några förbättringar de senaste åren. Tvärtom ser vi tecken på försämringar när det gäller samordningen av insatser för äldre personer (Vård- och omsorgsanalys 2025b). Vår bedömning är bestämmelserna om SIP inte tillräckligt bidragit till att förbättra samordningen. Vår studie bekräftar även det tidigare studier visar: enskilda har inte blivit mer delaktiga i sin vård under de senaste åren (Vård- och omsorgsanalys 2025a).
Samtidigt kan SIP som fungerar som avsett ge stor nytta, för både den enskilde, närstående, personal och verksamheter. Men det sker alltför sällan. När SIP inte fungerar uteblir nyttan och negativa konsekvenser kan uppstå för samtliga inblandade samtidigt som arbetet tar mycket resurser i anspråk.
Vår samlade bedömning är därför att bestämmelserna om SIP inte uppnår de avsedda effekterna tillräckligt eller på ett effektivt sätt. Flera tidigare studier har visat på liknande resultat. (Andersson m.fl. 2024; Jones 2025; Matscheck & Piuva 2022a, 2023; Matscheck m.fl. 2019; Nordström m.fl. 2024; SKR 2020; Socialutskottet 2017; SOU 2021:93).
10.1.1 För få SIP i förhållande till behoven
Vår studie visar att fler personer har behov av samordning än de som får en SIP. Om SIP skulle göras för alla personer med behov av samordning skulle minst 300 000 SIP upprättas. I dag registreras bara en tiondel så många per år, cirka 36 000 SIP registrerades av regionerna under 2023. Samtidigt registreras troligen inte alla SIP som görs. Men våra intervjuer, enkäter och tidigare studier bekräftar bilden att en större andel personer behöver en SIP än som får det. (Socialutskottet 2017; Vård- och omsorgsanalys 2025a).
Vi ser tecken på att grupper med stora behov av samordning sällan får SIP. Det gäller till exempel personer med skadligt bruk och beroende i alla åldrar och äldre med psykiatrisk problematik och demenssjukdomar. Även när det gäller barn och unga som placerats på SiS- eller HVB-hem ser vi tecken på att SIP inte görs i den utsträckning det borde: var tredje kommun anger att SIP sällan görs i samband med en placering.
Samtidigt finns stora regionala och lokala variationer både i hur ofta och i vilka situationer SIP görs för olika patient- och brukargrupper. Insatser samordnas också ofta på andra sätt än enligt bestämmelserna om SIP. Men dessa sätt motsvarar inte alltid kraven enligt bestämmelserna om SIP, till exempel genom att den enskilde inte involveras eller att en dokumenterad plan inte upprättas.
10.1.2 SIP bidrar inte tillräckligt till samordning, samarbete, och gemensamt ansvar baserat på den enskildes behov
Vår slutsats är att SIP inte tillräckligt bidrar till att förbättra samordningen, säkerställa samarbete mellan huvudmännen och tydliggöra det gemensamma ansvaret för att tillgodose individers samlade behov av hälso- och sjukvård och socialtjänst. Med nuvarande tillämpning är SIP otillräckligt, i synnerhet för personer med stora och långvariga behov av samordnade insatser och bristande förmåga att själv samordna sina insatser.
SIP tenderar att stanna vid grundläggande samverkan mellan verksamheterna, präglad av verksamhetsplanering, informationsutbyte och ansvarsförtydliganden baserat på verksamheternas behov, mål och agenda. Grundläggande samverkan är nödvändigt, men inte tillräckligt för att uppnå samarbete, gemensamt ansvar och samordning.
SIP används ofta för kortsiktig planering, och blir ofta ett enstaka möte som inte föregås av förarbete eller följs upp av fortsatt samverkan. Det medför att graden av kontinuitet är låg och SIP blir inte blir den samordnade process som behövs för att fördjupa samverkan så att samarbete och gemensamt ansvar kan uppnås och upprätthållas, även under en längre tid. Flera tidigare studier har visat på liknande resultat. (Andersson m.fl. 2024; Jones 2025; Matscheck & Piuva 2022a, 2023; Matscheck m.fl. 2019; Nordström m.fl. 2024; SKR 2020; Socialutskottet 2017; SOU 2021:93).
Att SIP används för grundläggande, basal samverkan kan vara tillräckligt i vissa situationer, särskilt där behoven av samordning är mindre. Då kan information, planering och förtydliganden av vem som gör eller inte gör vad vara tillräckligt för både den enskilde, de närstående och verksamheterna. Men i situationer där verksamheter behöver samarbeta och ta ett gemensamt ansvar så att insatser kan ske parallellt och samordnat under en längre tid, kan SIP sällan tillgodose behoven. Det innebär att i synnerhet personer med omfattande och långvariga behov av att insatser samordnas riskerar att inte få behoven tillgodosedda. Samtidigt ser vi att SIP ofta görs först när behoven är omfattande, och sällan för att förebygga problem, trots att intentionen i förarbetet är en annan. Det minskar effektiviteten i SIP såväl som förutsättningarna för att SIP ska kunna tillgodose den enskildes samlade behov.
När samordningen brister kan följden bli fördröjningar, uteblivna insatser och sämre vård och omsorg. Det kan också leda till att den enskilde eller de närstående får fortsätta ta ett stort ansvar för samordningen av insatserna. Det kan sammantaget leda till försämrad hälsa för enskilde och närstående, och ökade kostnader för verksamheterna.
10.1.3 Den enskilde är inte tillräckligt delaktig i SIP
Vår slutsats är att SIP inte heller uppnår sitt andra syfte i tillräcklig grad: att göra den enskilde delaktig. Enligt bestämmelsen ska planen ”om möjligt, upprättas tillsammans med den enskilde och närstående ska kunna delta i arbetet med planen om den enskilde inte motsätter sig det”. Enligt förarbetena till bestämmelserna ska den enskilde ”få möjlighet att delta aktivt och att det är dennes behov och önskemål som ska vara utgångspunkten för planeringen”.
Vi konstaterar att delaktigheten varierar, men ofta stannar vid en grundläggande form av delaktighet i form av information och konsultation. Det gör att enskilda och närstående sällan har reellt inflytande eller kan påverka sin vård och omsorg i tillräcklig grad.
Att SIP används för basal samverkan innebär också att verksamheternas behov, mål och agenda blir styrande vid SIP. Det bidrar till att SIP inte tillräckligt utgår från den enskildes behov och önskemål såväl som att den enskilde inte görs tillräckligt delaktig. Förutsättningarna för delaktighet blir små särskilt eftersom förarbete där den enskilde deltar sällan sker tillräckligt ofta. Det innebär att SIP i för låg grad utgår från och anpassas efter den enskildes behov, förutsättningar och önskemål. Förutsättningarna att vara delaktig begränsas också av att enskilda och närstående sällan har tillräcklig information och kunskap om SIP, såväl som av andra generella förutsättningar för delaktighet, vilket vi återkommer till i avsnitt 10.6.
10.2 Stora variationer i tolkning och tillämpning och skilda uppfattningar om SIP:s syfte
Vår studie visar på stora variationer i tolkning och tillämpning av bestämmelserna om SIP, både mellan och inom regioner, kommuner och verksamheter. Det finns också skilda uppfattningar såväl som upplevd otydlighet i verksamheterna om vad syftet med SIP är samt när, i vilka situationer och hur SIP ska användas. SIP används också för en rad olika ändamål: för informationsdelning, för att förtydliga vem som gör eller inte gör vad, som en vårdplanering, för att ställa krav på insatser, för att få kontakt med andra verksamheter, samt för att samarbeta kring det gemensamma ansvaret och skapa delaktighet för den enskilde. De olika ändamålen behöver inte vara motstridiga, och en viss variation i tillämpning är nödvändig, men vi ser att variationerna i tillämpningen alltför ofta medför att SIP inte används i eller uppnår avsett syfte. Tillämpningen skiljer sig i flera fall åt från både lagtextens lydelse och de intentioner som framgår av förarbetena. De skilda uppfattningarna och variationerna i tillämpningen leder också till oenigheter som försvårar samarbete och samverkan och gör tillämpningen ineffektiv.
Det leder sammantaget till att:
- SIP inte används på ett jämlikt sätt över hela landet
- Effekterna av SIP varierar.
- SIP inte uppnår avsedda effekter på ett effektivt sätt.
Det medför sammantaget en risk för att den enskilde inte får sina behov tillgodosedda.
Vi sammanfattar här några områden där vi ser att tillämpningen skiljer sig och ibland avviker från SIP:s intentioner.
Olika tolkning av ”behov av SIP” och vad som ska samordnas
Enligt bestämmelserna ska SIP initieras när den enskilde har behov av insatser både från hälso- och sjukvården och från socialtjänsten, för att den enskilde ska få sina behov tillgodosedda (prop. 2008/09 :193, s. 30). Det finns oklarheter och skilda uppfattningar i verksamheterna om vad det innebär och i vilka situationer och vid vilka behov SIP ska upprättas. Det finns också otydlighet och olika tolkning av vad SIP ska samordna: Är det behoven, insatserna, mötet eller planen som ska samordnas? Det leder till oenigheter, friktioner såväl som variationer i tolkningen och tillämpningen, som ibland avviker från förarbetenas intentioner. Till exempel har många verksamheter krav på att det inte bara ska finnas ett behov av insatser, utan även att en insats ska pågå för SIP ska bli aktuell och de ska delta i SIP. Vår bedömning är att sådana krav inte överensstämmer med bestämmelsernas intentioner. Det medför att ett stort ansvar för samordningen läggs på den enskilde att själv söka och få rätt insatser. Det kan göra att samordningen brister och att den enskilde inte får rätt insatser i tid. Vår bedömning är att det finns behov av att tydliggöra syftet med SIP utifrån lagens intentioner såväl som förutsättningarna för när SIP ska genomföras, där det framgår att SIP ska upprätts när den enskilde har behov av insatser.
Olika tillämpning av när i tid SIP ska upprättas
Enligt bestämmelserna ska arbetet med planen påbörjas utan dröjsmål, och enligt förarbetena innebär det inom några dagar från det att ett behov har identifierats. Men vissa verksamheter har krav på upp till fyra veckors framförhållning innan det gemensamma arbetet med SIP kan påbörjas. Det är framför allt en följd av hårt ansträngda verksamheter som har svårt att frigöra tid med kort varsel. Men det kan också bero på att det tar tid att göra de förberedelser inför SIP som krävs, i synnerhet om upparbetad samverkan saknas. Det medför en risk för att den enskilde inte får sina behov tillgodosedda i tid. Vår bedömning är att den enskildes behov i högre grad behöver vara styrande för när i tid som arbetet med SIP ska påbörjas, och det finns ett behov av förtydliganden av det.
SIP upprättas oftast vid omfattande behov, trots att intentionen i förarbetet är en annan
Ett annat exempel på tillämpningar som avviker från förarbetenas intentioner rör vid vilken omfattning av behov SIP ska initieras. Enligt förarbetena är skyldigheten att genomföra en SIP inte begränsad till personer med omfattande behov, utan ”alla som har behov av samordning av insatser från regioner och kommuner omfattas” (prop. 2008/09:193, s. 30). Vi ser att tillämpningen avviker från dessa intentioner: SIP görs ofta först när behoven är omfattande, och sällan för att förebygga problem, i synnerhet inte för äldre. Det gör både att SIP riskerar att bli otillräckligt, ineffektivt och svårare att genomföra, och att den enskildes samlade behov inte tillgodoses i tid.
Vår bedömning är att det finns behov av att tydliggöra att SIP ska användas så snart en enskild har ett behov av samordnade insatser, och att man inte ska vänta tills behoven är omfattande. Samordning i ett tidigt skede är viktigt, och har fördelar för både den enskilde, verksamheterna och för samhället i stort. Det kan göra så att rätt insatser påbörjas i tid och förhindra att problemen blir större och därmed mer svårbehandlade och kostsamma. Samtidigt är förutsättningarna i verksamheterna för att använda SIP på ett långsiktigt och förebyggande sätt begränsade i dag. Det beror till stor del på bristande resurser i socialtjänsten och i primärvården, men även på andra förutsättningar. Den nya socialtjänstlagen betonar att socialtjänsten ska arbeta mer förebyggande för att förhindra att problem uppstår eller förvärras. Den nya lagens påverkan på tillämpningen av SIP och annan samordning av förbyggande insatser blir därför viktig att följa. Vi har regeringens uppdrag att under 2025–2029 följa upp tillämpningen av bestämmelserna i den nya socialtjänstlagen samt utvärdera statens stöd till kommunerna för omställningen till en långsiktigt hållbar, det vill säga mer förebyggande och kunskapsbaserad socialtjänst (S2025/00112).
Variationer i hur ofta och i vilka situationer SIP görs, vilka verksamheter som initierar SIP och hur ofta de deltar
Det finns också stora variationer i hur ofta och i vilka situationer SIP görs, vilka aktörer som initierar SIP och hur ofta de deltar. Variationerna finns både mellan verksamheter, regioner, kommuner, liksom mellan olika ålders, patient- och brukargrupper. Vi ser till exempel variationer i primärvårdens deltagande och att primärvårdens på vissa håll sällan deltar i SIP, vilket är förvånande med tanke på primärvårdens samordnande uppdrag (se 13 a kap. 1 § HSL). Samtidigt är det den specialiserade psykiatrin som kommunerna ofta saknar i SIP, och önskar deltog oftare.
10.3 Styrningen har gett otillräckligt stöd
Vi kan konstatera att trots att bestämmelserna om SIP funnits i mer än ett decennium har tillämpningen fortfarande stora utmaningar. Problemen är i hög grad desamma som tidigare studier visat på. Det finns i hög grad otydligheter och oklarheter kring SIP som bidrar till variationer och hämmar tillämpningen. . Vår bedömning är att styrningen inte har gett tillräckligt stöd och vägledning, varken genom bestämmelserna eller genom rutiner, överenskommelser och kunskapsstöd på lokal och regional nivå.
10.3.1 Rutiner och överenskommelser har inte förtydligat SIP eller stärkt samverkan
Bestämmelserna om SIP är relativt övergripande och vagt formulerade. Det var också regeringens avsikt. Regeringen menade att huvudmännen själva skulle göra förtydliganden av bestämmelserna om SIP genom rutiner och överenskommelser. På så sätt skulle också bra samverkansformer skapas (prop. 2008/09:193). Vi konstaterar att det inte fungerat som avsett: det finns fortfarande betydande otydligheter, oklarheter och brister i samverkan.
Samtidigt som det finns otydligheter finns paradoxalt nog en stor mängd styrdokument, riktlinjer och kunskapsstöd om SIP på lokal och regional nivå. Styrdokumenten är överlag övergripande formulerade och lämnar stort ansvar för hur SIP ska tolkas till verksamheterna. Samtidigt är förutsättningarna att göra dessa tolkningar och förtydliganden i verksamheterna begränsade. För att styrdokument ska få effekt behöver de både utvecklas och förankras genom dialog och samverkan mellan berörda huvudmän och verksamheter, visar forskning (Larsson 2019, Björkman 2022). Det sker i för låg utsträckning. Styrdokumenten och stöden åtföljs inte tillräckligt av kompetensutveckling och dialog, i synnerhet inte på verksamhetsnivå. Vi återkommer till det.
Vår bedömning är styrningen kring SIP behöver utformas och samverkan stärkas på andra sätt än genom styrdokument. Det har vi även framhållit i flera andra tidigare rapporter (Vård- och omsorgsanalys 2020, 2025a). Även tidigare studier har visat att riktlinjer och rutiner sällan är tillräckliga för att öka samverkan (Hedberg Rundgren m.fl. 2021).
10.3.2 Detaljerade stöd och utbildning som punktinsats är otillräckligt
Det finns också en stor mängd verksamhetsnära stöd i form av checklistor, mallar, it-stöd, och utbildningsmaterial riktade till personalen. Trots det finns en osäkerhet och otydlighet bland personalen om hur SIP ska tillämpas, och kunskapen om SIP upplevs i många fall vara begränsad.
Ett skäl till det är att kunskapsstöd kan vara svåra att använda och efterleva på ett bra sätt. Det gäller både om de är alltför övergripande och alltför detaljerade och styrande. Alltför detaljerade och omfattande stöd kan leda till att arbetet med SIP blir tidskrävande och flexibiliteten för liten, vilket i sig kan leda till problem i tillämpningen. Det kan också innebära att fokus läggs på att förhålla sig till stöddokumenten, snarare än att utgå från bedömningar och anpassningar utifrån den enskildes behov. Det kan också bidra till att man inte gör SIP överhuvudtaget. Även forskning visar att ju mer omfattande och detaljerade styrdokument är, desto mindre sannolikt är det att de används som stöd i verksamheten (Brunsson 1982; Tyrstrup 2012).
Ett annat skäl till att otydlighet består trots en stor mängd stöd, är att stöden inte tillräckligt har följts av löpande utbildning, diskussion och dialog i verksamheterna. Utbildnings- och kompetensinsatser har ofta skett som punktinsatser som inte i tillräcklig grad följts upp eller möjliggjort dialog och erfarenhetsutbyten. Det gör det svårt att fördjupa och upprätthålla den kontinuitet i kunskap, kompetens och erfarenheter av SIP som behövs, i synnerhet eftersom personalomsättningen är hög i många verksamheter.
Vår bedömning är att en förutsättning för att styrdokument och kunskapsstöd ska ge stöd och vägledning, är att de är utformade på ett balanserat och ändamålsenligt sätt. Men framförallt behöver de åtföljas av gemensam kompetensutveckling, dialog och samverkan mellan olika yrkesgrupper och verksamheter från både kommuner och regioner. Det är viktigt både för att öka kunskapen och förståelsen om SIP i den egna verksamheten och för att öka förmågan till samverkan i bredare bemärkelse. Det nätverk för SIP-samordnare som SKR tidigare höll i, har varit ett sådant initiativ, som har möjliggjort dialog, erfarenhetsutbyte och kunskapsspridning mellan kommuner och regioner. Men nätverket har upphört, i och med att SKR under 2025 prioriterade ned och avslutade det aktiva arbetet med SIP.
10.3.3 Stor mängd planer ökar otydlighet och begreppsförvirring
SIP:s roll i förhållande till andra planeringsverktyg och bestämmelser är oklar och otydlig och det finns en betydande begreppsförvirring som hämmar tillämpningen. I förarbetena till bestämmelserna om SIP konstaterade regeringen att det redan fanns annan lagstiftning om individuella planer. Man menade också att om det redan finns en plan enligt någon annan bestämmelse eller på frivillig grund, är det tillräckligt, så länge samtliga föreskrivna krav är uppfyllda (prop. 2008/09:193, s.19 och 26). I praktiken är det fortfarande otydligt.
De senaste åren har också fler planer som avser individuell eller samordnad planering införts, till exempel genom samverkanslagen 2018 och ”dokumenterad överenskommelse” (tidigare kallad patientkontrakt). Det har bidragit till att otydligheten ökat ytterligare, vilket är en orsak till variationer i tillämpningen och att SIP inte uppnår avsedda effekter. Det har även flera tidigare utredningar visat på (Lindström & Axelsson 2024; SOU 2020:19; Vård- och omsorgsanalys 2020).
10.4 SIP kan inte överbrygga grundproblemen med bristande förutsättningar för samverkan
Bestämmelsernas intentioner är ambitiösa. De avser en hög grad av samverkan, präglad av gemensamt ansvar och samordning, i situationer som ur samverkans- och styrningsperspektiv kan vara komplexa, eftersom vård- och omsorgssystemet är fragmenterat och består av många aktörer som behöver samverka. Samtidigt brister förutsättningarna att svara mot ambitionerna. Både de organisatoriska och resursmässiga förutsättningarna för samverkan är begränsade. Det hindrar SIP att uppnå sitt syfte och det begränsar möjligheterna till en funktionell samverkan och samordning med den enskildes behov i centrum. Vår bedömning är att SIP som enskild insats inte kan överbrygga och hantera bristerna.
10.4.1 Balanserad styrning behövs för att skapa både tydlighet och främja gemensamt ansvar
Att vården och omsorgen består av många aktörer bidrar till komplexa organisationer och svårigheter i samverkan. Det kan också bidra till att det uppstår oenigheter och konflikter om roller och ansvarsfördelning, som hindrar samverkan (Anell 2009; Axelsson 2009; Danemark 1999). Vi ser flera exempel på det. Det finns otydlighet och oenighet om ansvarsfördelningen, i synnerhet när det gäller gränslandet mellan olika aktörers ansvar.
Det finns till exempel oenigheter om vilka behov som ska hanteras av primärvården respektive den specialiserad hälso- och sjukvården. I synnerhet finns oenigheter om ansvar och gränsdragningar mellan första linjens psykiatri (primärvård och elevhälsa) och specialiserad psykiatrisk vård. Vi ser också oenighet och otydlighet kring insatser för personer som har både ett skadligt bruk och beroende och en annan psykiatrisk diagnos. Det har flera tidigare studier visat på (Vård- och omsorgsanalys 2017a, SOU 2021:93). Otydligheter och oenigheter medför att SIP ibland används (enbart) för att försöka reda ut dessa. Följden kan bli att för lite fokus läggs på det gemensamma ansvaret och på att utveckla samarbetet.
Vår bedömning är att det finns behov av förtydliganden av ansvar och gränssnitt, men även om förtydliganden görs kommer det inte lösa utmaningarna kring samverkan. Risken med ensidigt fokus på att förtydliga ansvar är att det kan skapa nya gränssnitt där oenigheter kan uppstå. Det kan också underminera förutsättningarna för samarbete. (Bringselius 2021; Christensen & Lægreid 2007; Dunér & Wolmesjö 2015; Frid & Glenngård 2024; SOU 2018:38; Tyrstrup 2014). Vi ser tecken på detta inte minst när det gäller tillämpningen av SIP vid utskrivning. Lagen omgärdas av detaljerade regler och ekonomiska incitament, vilket förtydligat primärvårdens roll samt gett incitament för att upprätta SIP. Men det har också skapat nya oklarheter och ökat fokus på gränsdragningar kring ansvaret för SIP, med följd att vissa har backat från ansvaret. Vår studie indikerar att lagen sammantaget bidragit till försämrad kvalitet och effektivitet i SIP och till att minska den långsiktiga samordningen av insatser.
Vår bedömning är därför att man behöver kombinera olika typer av styrning och styrmedel för en balanserad styrning, som både skapar tydlighet om ansvar och roller och samtidigt ger incitament och förutsättningar för samarbete och gemensamt ansvar för den enskildes samlade behov. (Bringselius 2021; Christensen & Lægreid 2007; Dunér & Wolmesjö 2015; Frid & Glenngård 2024; SOU 2018:38; Tyrstrup 2014)
10.4.2 Organisatoriska förutsättningar för samverkan brister
Även om styrningen är balanserad och förtydliganden görs kommer det att finnas oklarheter, som behöver hanteras genom samverkan mellan berörda parter. För att det ska ha förutsättningar att lyckas behöver det finnas relationer, tillit och förståelse mellan de som ska samverka, såväl som praktiska och organisatoriska förutsättningar för det. (Axelsson 2013; Danemark 1999; Nordström 2016, Tyrstrup 2014). Vi ser att det till stor del brister idag. De organisatoriska förutsättningarna för samverkan är begränsade, i synnerhet på verksamhetsnivå. I figur 47 och nedan sammanfattar vi centrala områden där vi ser att förutsättningarna brister.
Figur 47. Organisatoriska mellanrum behöver överbryggas.
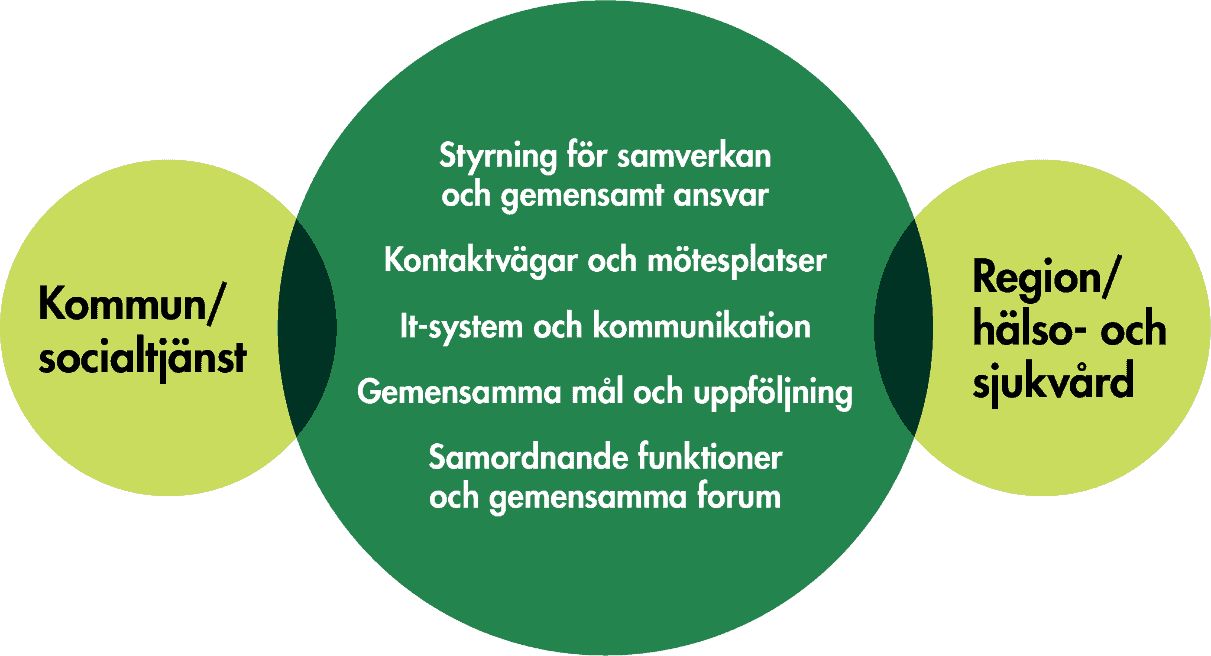
Få kontaktvägar och mötesplatser begränsar samverkan
För att uppnå fördjupad samverkan som präglas av gemensamt ansvar och samordning behöver det finns förtroende och förståelse mellan verksamheter och yrkesgrupper, samt möjligheter att hantera spänningar som kan uppstå mellan skilda perspektiv, uppdrag och kulturer. En förutsättning för det är praktiska förutsättningar i form av kontaktvägar och gemensamma mötesplatser. Det brister i dag.
Det finns överlag få kontaktvägar, mötesplatser och samarbetsytor, i synnerhet på verksamhetsnivå, både mellan och inom huvudmän. Det är ofta svårt att över huvud taget få kontakt med personal i andra verksamheter. SIP föregås inte tillräckligt av förarbete eller andra gemensamma möten mellan verksamheter Det innebär att SIP-mötet ibland blir enda tillfället för olika yrkesgrupper och verksamheter att mötas på, inleda kontakt, verksamhetsplanering och samarbeten.
Bristen på kontakt och kommunikation mellan verksamheter och yrkesgrupper leder också till begränsad förståelse för och kunskap om olika aktörers uppdrag, roller och mandat. Det bidrar också till bristande tillit, förtroende och respekt för andras kunskap. Vi ser till exempel bristande tillit till andras bedömningar, att man uteblir från SIP-möten utan att meddela sig, eller att man ”tvingar varandra” att delta på SIP-mötet. Det skapar dåliga förutsättningar för gemensamt ansvar med den enskildes behov i fokus.
Brister i it-systemen hämmar kommunikation och samverkan
Behovsbaserade, funktionella och effektiva it-system är en förutsättning för både effektiv informationsöverföring, kommunikation och samverkan. It-systemen används ofta som kommunikationskanal vid SIP, och har på många sätt övertagit den roll som möten och samtal hade. Det har flera fördelar, och kan effektivisera och underlätta informationsöverföring, när det fungerar. Men systemen är överlag tidskrävande. ineffektiva och inte ändamålsenliga, vilket både hämmar samverkan och bidrar till att SIP används för att överföra information och kommunicera, det vill säga i andra syften än de avsedda.
Systemen är otillräckligt anpassade efter behoven hos verksamheter, personal och de enskilda, och inte tillräckligt utformade för att främja samverkan och samordning. Till exempel möjliggör de sällan tillräcklig dialog och kommunikation, vilket är en förutsättning för att fördjupa samverkan. Alla relevanta aktörer, till exempel privata aktörer och skolan, har heller inte tillgång till de gemensamma digitala systemen eller den information de behöver. Systemen är också ofta utformade baserade på hälso- och sjukvårdens behov, och i synnerhet utskrivningsprocessens krav, men mindre ofta utformade efter socialtjänstens och den enskildes behov. Systemen främjar heller inte gemensamt ansvar, samarbete över organisatoriska mellanrum och personcentrering och tillräckligt. Det hämmar sammantaget samverkan och gemensamt ansvar med den enskildes behov i centrum.
Gemensamma mål och uppföljning utformas sällan
Utformning av gemensamma, tydliga mål och uppföljning av dem kan skapa incitament för samverkan och samarbete över verksamhets- och organisationsgränser, visar forskning. Det sker i begränsad utsträckning i dag.
Samordnande funktioner och gemensamma forum en framgångsfaktor
Ansvaret för samordning på både kort och längre sikt är ofta otydligt och funktioner med ansvar för samordning finns i varierande utsträckning i verksamheterna. En central framgångsfaktor där samverkan om SIP fungerar bra, är att det finns samordnande funktioner. Det finns en stor samsyn om att sådana funktioner både kan underlätta SIP och främja samverkan. De kan ansvara för samordningen och underlätta att enas kring det gemensamma ansvaret med den enskildes behov i fokus.
Samordnande funktioner är viktigt i synnerhet för enskilda med stora behov av samordning, eftersom de sällan får sina behov tillgodosedda genom SIP. Det behövs då särskilda funktioner som både kan underlätta SIP och främja samverkan och samordning i bredare bemärkelse. Det kan handla om integrerade verksamheter och samordnade vård- och stödverksamheter som bedrivs gemensamt av hälso- och sjukvård och socialtjänst (SOU 2021:93). Samlokaliserade team (till exempel ACT-team), case managers eller personliga ombud kan vara andra sätt. I Norge finns bestämmelser om att kommunen ska tillsätta en koordinator för personer med behov av långvariga och koordinerade insatser. Det är viktigt att utvärdera sådana samordnande funktioner för att säkerställa att syftet tillgodoses på ett sätt som både är personcentrerat, effektivt och jämlik, och öka kunskapen om hur samordning bäst kan organiseras.
10.5 Brist på resurser hindrar SIP och samverkan
Ett annat centralt grundproblem är bristande resurser, i form av tid, personal och kompetens. Det påverkar förutsättningarna för en funktionell samverkan, och för SIP att uppnå sitt syfte.
Samverkan är resurskrävande och ju högre grad av samverkan man strävar efter, desto mer kostsamt och tidskrävande är det, visar forskning. (Axelsson 2013; Danemark 1999; Nordström 2016) SIP:s intention är att uppnå en hög grad av samverkan, samtidigt som det råder stor brist på resurser, framför allt i form av tid och personal i både socialtjänst och hälso- och sjukvård. Det hindrar förutsättningarna för SIP att uppnå sitt syfte avsevärt, visar vår studie.
Det arbete som krävs för att uppnå fungerande samverkan tar tid och resurser. Det tar tid att bygga upp de relationer och den förståelse för varandra som krävs. Själva arbetet med SIP tar också tid. Det tar tid att göra det förarbete som krävs, hitta och kontakta rätt personer, dokumentera och följa upp SIP. Hindren i tillämpningen, som bristande kontaktvägar, tidskrävande stöd och ineffektiva it-system gör också arbetet med SIP än mer tidskrävande. Det behövs också resurser i form av kunskap och kompetens samt mötesplatser och it-system som möjliggör kommunikation.
Bristande resurser är en central orsak till att SIP prioriteras ned, får sämre kvalitet, skjuts upp, blir mindre effektiv och ger mindre nytta. Det är ett skäl till att man inte alltid gör en SIP fast man ser behovet, att man inte använder SIP så tidigt och förebyggande som man skulle önska och att man inte lägger den tid som behövs på förarbete, uppföljning och samverkan. Resursbrist i kombination med att SIP tar tid är också ett skäl till att man samordnar insatser på andra sätt, som är mindre resurskrävande. Samtidigt motsvarar dessa sätt inte alltid kraven enligt bestämmelserna om SIP, till exempel genom att den enskilde inte involveras eller att en dokumenterad plan inte upprättas.
Resursbrist i verksamheterna som yttrar sig i långa väntetider och hårda prioriteringar kan både bidra till att SIP försenas och att den enskilde inte får rätt insatser i tid. Primärvårdens bristfälliga förutsättningar i form av kompetens, tid och resurser, är en central anledning till att den inte i tillräcklig grad kan axla det samordnande uppdraget. Men även för den specialiserade psykiatrin bidrar resursbrist till att de inte kan delta i och följa upp SIP i den utsträckning som de och andra önskar, och BUP är en aktör där resursbristen är särskilt påtaglig, vilket begränsar deras medverkande i SIP.
Resursbrist i kombination med styrning som främjar organisatoriska avgränsningar förstärker också gränsbevakning av det egna uppdraget. På så sätt försvåras både gemensamt ansvar, samarbete och helhetssyn med det enskildes behov i centrum.
Vår bedömning är att de resursmässiga förutsättningarna, både i form av personal, kompetens och ekonomiska resurser, behöver stärkas om en funktionell samverkan ska kunna uppnås. Inte minst behöver primärvården bättre förutsättningar att axla ansvaret att samordna insatser. Det visar bland annat vår utvärdering av omställningen till en god och nära vård (Vård- och omsorgsanalys 2025a). Men det behövs resursförstärkningar inom flera verksamhetsområden inom både socialtjänst och hälso- och sjukvård, för att samverkan ska underlättas. Inte minst behöver den specialiserade psykiatrin resursförstärkningar såväl som socialtjänsten behöver resursförstärkningar om det förebyggande arbetet ska kunna genomföras i den utsträckning som det finns behov av.
Även om adekvata resurser avsätt behövs det också prioriteringar på alla nivåer inom vård- och omsorgssystemet, för att säkerställa att vården och omsorgen både är jämlik, effektiv och personcentrerad. Det finns också behov av att fortsätta undersöka vilka sätt att samordna vården och omsorgen på som är de mest effektiva och ändamålsenliga. De resurser som används för att genomföra SIP skulle också kunna användas för andra insatser och andra sätt att samordna insatser på.
10.6 Bristande förutsättningar för delaktighet och personcentrering
Ett tredje grundproblem är att förutsättningarna för delaktighet och personcentrering är begränsade. Vår studie visar på samma grundläggande utmaningar som tidigare studier visat på. Det krävs förändringar av styrning, organisering och kultur såväl som tillräckliga resurser och kompetens i verksamheterna för att skapa bättre förutsättningar för delaktighet och personcentrering
10.6.1 Vården och omsorgens organisering och styrning samt bristande helhetsansvar och kunskap hindrar personcentrering
Vården och omsorgens organisering och styrning, som vi beskriver i avsnitt 10.4 försvårar både samverkan, samordning och delaktighet med den enskildes behov i centrum. Dessa utmaningar har flera tidigare studier visat på. För att göra vården mer personcentrerad behövs därför ett övergripande utvecklingsarbete som rör vården och omsorgens organisering och styrning (Matscheck & Piuva 2023; Vård- och omsorgsanalys 2017b, 2018, 2021).
Avsaknad av funktioner med tydligt helhetsansvar för samordningen och för att göra den enskilde delaktig försvårar personcentrering, visar både vår studie och tidigare studier. Vår studie visar att SIP-samordnare kan ha en sådan roll och funktion, men alla har inte tillgång till dem. Tidigare studier har pekat på att många saknar en fast vårdkontakt, som också skulle kunna ha en sådan samordnande funktion. (Andersson m.fl. 2024; Matscheck & Piuva 2023).
Ett annat hinder för delaktighet är att personalen har brist på tid, kunskap, kompetens och arbetssätt för att göra den enskilde och närstående delaktiga på ett bra sätt visar tidigare forskning. Det bekräftar vår studie (Andersson m.fl. 2024; Matscheck & Piuva 2023).
10.6.2 Enskilda och närstående saknar information
Både vår studie och tidigare studier visar att brist på information hos enskilda och närstående kan skapa sämre möjligheter till delaktighet. Vi ser att brist på information och kunskap ger sämre möjligheter att påkalla behov av SIP, ger sämre SIP och en maktobalans till verksamheternas fördel. Vår bedömning är att kunskapen och information om SIP kan och bör förmedlas av personal och verksamheter till enskilda och närstående. Det förutsätter att personal och verksamheter har tillräcklig kunskap om SIP och ett tydligt ansvar att förmedla den kunskapen.
10.6.3 Maktojämlikheter och varierande tilltro den enskildes egna förmågor
En central del i personcentrerad vård är att det finns ett partnerskap och ömsesidig respekt för varandras kunskap, både mellan yrkesgrupper och mellan enskilda och olika yrkesgrupper. Bristande förståelse för och tillit till varandra kan därför försvåra både personcentrering och samordning med den enskildes behov i centrum. Vår studie visar på varierande tilltro till brukares egna förmågor. Till exempel ser vi hur en form av ”omsorgslogik” kan innebära att man inte vill belasta den enskilde med svåra beslut eller skapa förhoppningar om insatser som inte kan förverkligas, vilket kan vara skäl till att den enskilde inte involveras. Det kan också handla om att man inte gör den enskilde delaktig, eftersom man tror att enskilda ska ställa orimliga krav på insatser.
Hierarkier och maktojämlikheter mellan såväl verksamheter, yrkesgrupper och mellan enskilda och olika yrkesgrupper kan också försvåra både samordning och ett personcentrerat förhållningssätt. Vår studie visar exempel på att yrkesgrupper som är närmast patienten och brukaren, som undersköterskor, boendestödjare, behandlare och skötare sällan är med i arbete med SIP, inte har tillgång till gemensamma informationssystem eller har mandat och inflytande över SIP. Det kan leda till att viktig kunskap om den enskilde och dess perspektiv inte fångas upp, särskilt för enskilda som själva har svårt att föra sin egen talan. Det kan försvåra samordning baserat på den enskildes behov och perspektiv. Detta har också tidigare studier visat på (Andersson m.fl. 2024; Matscheck & Piuva 2023).
11 Åtgärder behövs för att uppnå syftet med SIP och en funktionell samverkan
Vår studie visar att det finns brister i tillämpningen och att SIP inte uppnår avsedda effekter tillräckligt eller på ett effektivt sätt. Samtidigt är intentionerna med bestämmelserna goda och SIP som fungerar bra kan ha stort värde och ge nytta, för både enskilda, närstående, personal och verksamheter. Vår bedömning är att SIP har potential och kan ge nytta om förutsättningarna för tillämpning förbättras. Vi lämnar därför förslag på åtgärder på flera områden för att SIP ska kunna tillämpas på ett mer ändamålsenligt och effektivt sätt.
Även om tillämpningen av SIP fungerar bättre, kommer inte SIP som enskild insats kunna överbrygga och hantera de bristande förutsättningarna för samverkan. Både de organisatoriska och resursmässiga förutsättningarna för samverkan är begränsade och vården och omsorgens organisering och styrning försvårar i grunden både samverkan, samordning och delaktighet med den enskildes behov i centrum. Det finns därför ett stort behov av att stärka förutsättningarna för samverkan på andra sätt.
Det behövs ett övergripande utvecklingsarbete som rör vården och omsorgens organisering och styrning. Det behövs framförallt bättre organisatoriska förutsättningar för samverkan på verksamhetsnivå, tillräckliga resurser och en styrning som både ger tydlighet samt incitament och förutsättningar för samarbete och gemensamt ansvar för den enskildes samlade behov. Det är grunden för en ändamålsenlig tillämpning av SIP, en funktionell samverkan och för att systemet i högre grad ska verka som en helhet utifrån den enskildes samlade behov. Det har vi även framhållit i flera andra tidigare rapporter (Vård- och omsorgsanalys 2020, 2025a).
11.1 Rekommendationer till regeringen
Vi konstaterar att styrningen av SIP, varken genom bestämmelserna, styrdokument eller utbildningsinsatser på lokal och regional nivå, har gett tillräckligt stöd i tillämpningen av SIP. Det gör att otydligheter och oenigheter består och hindrar tillämpningen. Vi ser därför ett behov av ökad tydlighet i styrningen. Vår bedömning är att förtydliganden uppnås mest effektivt genom stärkt kunskapsstyrning, i kombination med kompetens- och utbildningsinsatser och bättre förutsättningar för samverkan på verksamhetsnivå, men det behövs också förtydliganden i bestämmelserna. Vi lämnar fyra rekommendationer till regeringen.
Vi rekommenderar regeringen att bereda tidigare förslag att målen med insatserna och förebyggande insatser ska framgå av SIP-planen
Vi rekommenderar regeringen att fortsätta beredningen av några av de förslag som har lämnats i betänkandena SOU 2020:19 och SOU 2022:41. Det gäller dels förslaget om att en SIP-plan ska innehålla målen med insatserna för den enskilde, formulerade utifrån den enskildes perspektiv och på både på kortare och längre sikt. Det gäller också förslaget om att även förebyggande och rehabiliterande insatser som den enskilde behöver ska framgå av planen.
Vår bedömning är att den enskildes behov och egna mål i högre grad behöver beaktas och ligga till grund för SIP. Bestämmelserna om SIP behöver också mer än i dag tydliggöra och främja huvudmännens gemensamma ansvar och samarbete kring den enskildes samlade behov. Genom att formulera mål för de gemensamma insatserna, utifrån den enskildes perspektiv, skapas förutsättningar och incitament för samarbete över verksamhets- och organisationsgränser. Det kan också främja insatser från olika aktörer att stödja de gemensamma målen.
Vi menar dessutom att den samordnade planeringen i högre grad än idag behöver bli en långsiktig process, som omfattar både insatser som behöver genomföras på kort sikt och som kräver ett längre tidsperspektiv. Målen bör därför formuleras på såväl kort som lång sikt.
Vi ser också ett stort behov av att förtydliga att SIP ska användas så snart en enskild har ett behov av samordnade insatser, och att man inte ska vänta tills behoven är omfattande. Det bör därför förtydligas i bestämmelserna att SIP ska upprättas även vid behov av insatser som är förebyggande och rehabiliterande, genom att förebyggande och rehabiliterande insatser som den enskilde behöver ska framgå av planen.
Vi rekommenderar regeringen att fortsätta arbetet för att stärka samordningen av den enskildes samlade behov
Vi rekommenderar regeringen att utveckla den statliga styrningen för att ta ett helhetsgrepp om samordningen av den enskildes samlade vård- och omsorgsbehov.
Vår bedömning är att det finns stora behov av att förbättra samordningen på flera områden för att den enskildes samlade behov ska kunna tillgodoses. Vår studie visar att samordningen av insatser behöver förbättras även där skolan, och SiS- och HVB-hem är involverade, och aktörer såsom Försäkringskassan, Arbetsförmedlingen och Kriminalvården kan behöva involveras för att den enskildes samlade ska kunna tillgodoses.
Flera tidigare utredningar har också föreslagit att fler aktörer ska kunna initiera och delta i SIP (SOU 2023:62, SOU 2023:66, SOU 2021:93, SOU 2020:19, SOU 2018:37). Vi delar bedömningen från andra utredningar att samverkan behöver förbättras och omfatta fler aktörer än enbart socialtjänst och regional hälso- och sjukvård. Alla vård- och omsorgsgivare behöver samordna sina insatser, oavsett huvudman och samordningen behöver förbättras även inom en och samma huvudman. Till exempel har personer med de allra mest komplexa behoven ofta insatser från den kommunala hälso- och sjukvården i kombination med insatser från socialtjänsten och den regionala hälso- och sjukvården (SOU 2020:19 s. 170).
Både vår studie och tidigare utredningar visar att de många olika bestämmelserna om individuella planer leder till brister i tillämpningen, med risk att den enskildes samlade behov inte tillgodoses (SOU 2019: 43, SOU 2020:19). En del i det fortsatta arbetet bör därför vara att undersöka hur samtliga lagreglerade individuella planer sammantaget bidrar till en ändamålsenlig samordning av den enskildes samlade behov. En annan del i det arbetet bör vara att fortsätta arbetet med se över hur bestämmelserna om SIP i SoL och HSL kan harmoniseras med bestämmelserna i samverkanslagen (och vice versa).
Vi rekommenderar regeringen att ge Socialstyrelsen uppdraget att ta fram kunskapsstöd om SIP
Vi rekommenderar regeringen att ge Socialstyrelsen i uppdrag att ta fram kunskapsstöd med förtydliganden om SIP, riktad både till både ledning och verksamheter i kommuner och regioner. En del i detta uppdrag bör vara att samla in, kvalitetssäkra och utveckla befintligt stöd om SIP, och göra det tillgängligt för verksamheter i kommuner och regioner. En annan del i arbetet bör vara att samordna och förvalta nätverk på området.
Socialstyrelsen har redan en roll i att stödja arbetet och har även i andra utredningar föreslagits få nya uppgifter relaterade till SIP (SOU 2023:5) och är därför en lämplig aktör.
Vår studie visar att tillämpningen varierar och avviker från avsedda syften med SIP på flera punkter. Det finns därför stora behov av förtydliganden av SIP för att möjliggöra en mer ändamålsenlig och enhetlig tillämpning. I uppdraget bör ingå att förtydliga hur olika lagreglerade planer är tänkta att förhålla sig till varandra, eftersom det stora antalet planverktyg och lagstadgade planer leder till otydlighet och komplexitet i samordningen (SOU 2019: 43, SOU 2020:19). I synnerhet behöver det klargöras att om det redan finns en plan enligt någon annan bestämmelse, behöver inte SIP upprättas, under förutsättning att föreskrivna krav är uppfyllda, det vill säga om den enskilde har möjlighet att vara delaktig och att det upprättas en plan (prop. 2008/09:193, s. 19).
Det behövs klargöranden och förtydligande på flera andra områden, till exempel:
- syftet med bestämmelserna om SIP, i enlighet med vad som framgår av förarbetena
- att den enskildes önskemål om upprättandet av en individuell plan ska beaktas
- förutsättningarna för när SIP ska genomföras, där det framgår att en pågående insats inte är en förutsättning, utan behovet av samordning
- att SIP ska användas så snart en enskild har ett behov av samordnade insatser, och att man inte ska vänta tills behoven är omfattande
- att SIP inte enbart är ett möte eller plan, utan förutsätter en process, med förarbete och samordning av insatser både på kort och längre sikt
- att ansvaret för SIP behöver förtydligas i verksamheterna, och omfatta ansvaret för samordningen både på kort och längre sikt
- vad skyldigheten att påbörja en SIP genast/skyndsamt innebär.
Sådana förtydliganden behöver vara väl avvägda mot behovet av utrymme för flexibilitet, professionella bedömningar och anpassningar efter situation och den enskildes behov.
Socialstyrelsen bör också få i uppdrag att samordna och förvalta det nätverk för SIP-samordnare och anordna de nätverksträffar som SKR tidigare organiserade, men som nu har upphört, för att ge möjlighet till dialog, erfarenhetsutbyte och kunskapsspridning mellan kommuner och regioner.
Slutligen bör Socialstyrelsen få i uppdrag att samla, kvalitetssäkra och utveckla befintligt kunskapsstöd och göra det tillgängligt för kommuner och regioner. Det gäller till exempel utbildningsmaterial inklusive processmodeller, checklistor och mallar som SKR, forskare och andra aktörer har tagit fram. Kunskapsstöden behöver utformas på ett sådant sätt att de underlättar arbetet med SIP för personal i verksamheterna. Stöden behöver vara väl balanserade mellan tydlighet och enhetlighet och flexibilitet, professionella bedömningar och anpassningar efter situation och den enskildes behov.
Vi rekommenderar regeringen att fortsätta arbetet för ett mer effektivt och funktionellt informationsutbyte som stödjer samverkan
Vi rekommenderar regeringen att fortsätta arbetet för att stödja ett mer effektivt informationsutbyte inom vård och omsorg. En sådan utveckling är en förutsättning för en funktionell samverkan och en ändamålsenlig tillämpning av både SIP och SVOD.
För ett mer effektivt informationsutbyte behöver it-system utvecklas som är mer ändamålsenliga, behovsbaserade och effektiva än i dag. Vår bedömning är att en förutsättning för det är en tydligare statlig styrning, enhetliga krav och standarder för it-system såväl som tydligare kravställning på leverantörer och på kommuner och regioner att utveckla och skaffa system som är ändamålsenliga, behovsbaserade och effektiva. Det har vi framhållit i tidigare rapporter (Vårdanalys 2019, 2023).
De åtgärder som pågår på området, både nationellt och inom ramarna för EU, behöver fortsätta och påskyndas. Det behövs fortsatt utveckling av stärkt nationell informationsstruktur, enhetliga begrepp, strukturerad dokumentation, standardisering samt juridisk vägledning till kommuner och regioner om informationsdelning. De förslag och pågående initiativ som finns för att fler aktörer och verksamheter, såväl offentliga som privata, ska kunna dela och ta del av information ett effektivt och säkert sätt, behöver också fortsätta.
Det behövs också fler och andra åtgärder för att driva på utvecklingen av system som i högre grad än idag är baserade på och anpassade efter behoven hos verksamheterna, personalen och de enskilda. Systemen behöver till exempel i högre grad än i dag ge möjligheter för den enskilde att ta del av sin egen dokumentation, och ge möjligheter för personalen att inhämta och dokumentera samtycke på ett effektivt och säkert sätt. Socialtjänstens behov och perspektiv behöver också, i samma utsträckning som hälso- och sjukvårdens, ligga till grund för de gemensamma system som utvecklas.
Det behövs också utveckling av it-system som i högre grad än idag främjar samverkan och samordning med den enskildes behov i centrum. Systemen behöver till exempel i högre grad än idag underlätta och möjliggöra ömsesidig kommunikation och dialog mellan olika verksamheter och yrkesgrupper. De behöver också vara utformade så att de främjar gemensamt ansvar, samarbete och samordning över organisatoriska gränser. Till exempel behöver de ge möjligheter att dokumentera och följa upp gemensamma mål baserade på den enskildes behov, i enlighet med de förslag vi lägger ovan. Det är centralt för att systemet i högre grad ska verka som en helhet utifrån den enskildes samlade vård- och omsorgsbehov.
11.2 Rekommendationer till kommuner och regioner
Vi konstaterar att de grundläggande förutsättningarna för samverkan brister, i synnerhet på verksamhetsnivå. Vi lämnar därför två rekommendationer till kommuner och regioner som avser att stärka förutsättningarna för samverkan mellan socialtjänst och hälso- och sjukvård och möjliggöra en mer ändamålsenlig tillämpning av SIP.
Vi rekommenderar kommuner och regioner att utveckla de organisatoriska förutsättningarna för samverkan
Vi rekommenderar kommuner och regioner att vidta flera åtgärder för att stärka de organisatoriska förutsättningarna för samverkan. Regioner och kommuner behöver utveckla förutsättningarna för kontakt och dialog mellan huvudmän, verksamheter och yrkesgrupper, prioritera gemensam och kontinuerlig kompetensutveckling samt prioritera samordnande funktioner.
Stärk kontaktvägar och prioritera gemensamma samverkansarenor och mötesplatser på verksamhetsnivå
Vi rekommenderar att kommuner och regioner utvecklar och stärker kontaktvägar, mötesplatser och samarbetsytor, i synnerhet på verksamhetsnivå, både mellan och inom huvudmän.
För att uppnå samverkan som präglas av gemensamt ansvar och samordning behöver det finns förtroende och förståelse mellan verksamheter och yrkesgrupper. Det behöver också finnas möjligheter att hantera oklarheter och spänningar som kan uppstå mellan skilda perspektiv, uppdrag och kulturer såväl som att utbyta erfarenheter och kunskap. För att det ska kunna göras krävs bättre praktiska förutsättningar i form av kontaktvägar och tillfällen till möten och dialog.
Regioner och kommuner behöver prioritera mer samlade, lättillgängliga och tydliga kontaktvägar mellan verksamheter och huvudmän, till exempel i form av en samordnad ”väg in”. Det behövs också fler gemensamma mötesplatser och forum för samverkan, kunskapsutbyte och dialog mellan och inom huvudmän, där olika yrkesgrupper och verksamheter kan mötas över organisatoriska gränser. De behöver finnas på alla nivåer, inte minst på verksamhetsnivå, men även länsgemensamma forum för samverkan och dialog på ledningsnivå behöver stärkas.
Prioritera gemensamma, löpande utbildningar och kompetensutveckling
Vi rekommenderar kommuner och regioner att prioritera gemensam och kontinuerlig utbildning och kompetensutveckling som rör samverkan, samordning och SIP där olika yrkesgrupper och verksamheter från både kommuner och regioner deltar.
Vi konstaterar att styrningen, varken genom bestämmelserna styrdokument eller utbildningsinsatser på lokal och regional nivå, har gett tillräckligt stöd i tillämpningen av SIP. Det gör att otydligheter och oenigheter om SIP består och hindrar tillämpningen. Det finns behov av ökad kännedom, kunskap och kompetens om SIP och dess syfte såväl som förtydliganden. Det behövs gemensamma och tydliga riktlinjer på lokal och regional nivå, såväl som kunskapsstöd från nationell nivå. För att de ska bli användbara behöver de i högre grad än idag följas av gemensam och återkommande utbildning, kompetensutveckling, dialog och samverkan. Det är viktigt både för att öka kunskapen och förståelsen om SIP i den egna verksamheten, för att ge samsyn om SIP över verksamhetsgränser, såväl som för att öka förmågan till samverkan och samordning i bredare bemärkelse.
Gemensam och löpande utbildning, kompetensutveckling och dialog över verksamhets- och huvudmannagränser är viktigt både för att stärka den gemensamma förståelsen för SIP och öka kunskapen och förståelsen för hur SIP ska användas i den egna verksamheten. Det behövs särskilt mer kunskap inom hälso- och sjukvården om SIP enligt 2010 års bestämmelser.
Det behövs även kompetensutveckling för att öka den praktiska kompetensen i samordning, i synnerhet hos de som håller i SIP och som har samordnande funktioner. Det behövs också kompetensförstärkning och kunskap om hur den enskilde kan göras delaktig på ett bra sätt.
Att utbildningen sker återkommande och kontinuerligt är särskilt viktigt vid hög personalomsättning, för att upprätthålla den kontinuitet i kunskap, kompetens och erfarenheter om SIP som behövs.
Gemensam utbildning, kompetensutveckling och dialog över verksamhets- och huvudmannagränser är också viktigt för att öka kunskapen och förståelsen om varandras verksamheter, uppdrag och roller och stärka relationer och förtroende mellan verksamheter och yrkesgrupper. Det kan på så sätt öka förmågan till samverkan och samordning i bredare bemärkelse.
Prioritera samordnande funktioner med ansvar för samordningen i synnerhet för personer med omfattande behov
En framgångsfaktor i de verksamheter där samverkan vid SIP fungerar bra, är samordnande funktioner. De kan både underlätta SIP och främja samverkan, delaktighet och samordning i bredare bemärkelse.
Vi rekommenderar därför regioner och kommuner att prioritera samordnande funktioner, i synnerhet på verksamhetsnivå men även länsgemensamma sådana. Det kan vara en SIP-samordnare, eller andra yrkesgrupper och organisationer som har samordnande uppgifter. De behöver ha ett tydligt ansvar och uppdrag för samordning och för att göra den enskilde delaktig. De behöver också ha tillräcklig tid, kunskap, kompetens och stöd för detta uppdrag.
Samordnande funktioner är viktigt i synnerhet för enskilda med stora behov av samordning, eftersom de sällan får sina behov tillgodosedda genom SIP. Det är angeläget att förutsättningarna skyndsamt förbättras för dem. Samordnande funktioner bör därför särskilt prioriteras för dessa grupper. Vi ser, i likhet med vad som framhålls i betänkandet Från delar till helhet (SOU 2021:93) att det kan handla om integrerade verksamheter som bedrivs gemensamt av hälso- och sjukvård och socialtjänst, samlokaliserade team (till exempel ACT-team) och case managers.
Det är viktigt att utvärdera sådana samordnande funktioner för att säkerställa att syftet tillgodoses på ett sätt som både är personcentrerat, effektivt och jämlik. Det är också viktigt med utvärdering för att öka kunskapen om vilka sätt att samordna vården och omsorgen på som är de mest effektiva och ändamålsenliga.
Vi rekommenderar kommuner och regioner att utveckla styrningen för att skapa förutsättningar för och främja samverkan och gemensamt ansvar
Vi rekommenderar kommuner och regioner att utforma och utveckla styrningen för att mer än i dag främja gemensamt ansvar och samarbete över verksamhets- och huvudmannagränser. Det är grunden för en ändamålsenlig tillämpning av SIP, en funktionell samverkan och för att systemet i högre grad ska verka som en helhet utifrån den enskildes samlade behov.
Utforma gemensamma mål och följ upp resultat och effekter av samordning
Vi rekommenderar kommuner och regioner att prioritera att utforma gemensamma mål med insatser för den enskilde, formulerade utifrån den enskildes perspektiv och på både på kortare och längre sikt, i enlighet med vårt förslag ovan, såväl som att följa upp de gemensamma målen och effekterna av samordning.
Genom att formulera gemensamma mål med insatserna, utifrån den enskildes perspektiv, och att följa upp dessa, kan förutsättningar och incitament skapas för samarbete över verksamhets- och organisationsgränser. Målen bör vara formulerade på såväl kort som lång sikt, och de behöver följas upp tillsammans med den enskilde, så att insatserna löpande kan justeras efter förändrade behov och anpassas efter uppsatta mål. En utgångspunkt i uppföljningen bör vara att det är verksamheternas ansvar att genomföra de insatser som man kommit överens om och som behövs för att i möjligaste mån uppnå den enskildes mål.
Effekter av SIP och av samordningen behöver också följas upp på aggregerad nivå för att öka kunskapen om vilka långsiktiga effekter SIP har för både enskilda, personalen och verksamheterna. Det behövs till exempel uppföljningar av om SIP på längre sikt leder till att de enskilda får sina vård- och omsorgsbehov tillgodosedda och om SIP bidrar till en mer kostnadseffektiv vård och omsorg. Genom uppföljning av effekterna av SIP skapas också incitament för samarbete över verksamhets- och organisationsgränser. För att kunna utforma och följa upp gemensamma mål och effekter behövs bättre förutsättningar för detta, i form av tillräckliga resurser, kompetens och ändamålsenliga it-system.
Prioritera resurser till socialtjänst och hälso- och sjukvård och till samordning
En grundläggande del i en mer förutsättningsskapande styrning är att regioner och kommuner avsätter och prioriterar tillräckliga resurser till socialtjänst och hälso- och sjukvård och till samordning. Resurser, i form av tid, personal och kompetens är en förutsättning för att SIP ska uppnå sitt syfte och en funktionell samverkan uppnås.
Personalen behöver tid och resurser för det arbete som krävs för att uppnå fungerande samverkan och SIP. De behöver tid för att bygga upp de relationer och den förståelse för varandra som krävs, genomföra SIP på ett bra sätt och delta i gemensamma kompetens- och utbildningsinsatser som rör samverkan, samordning och SIP. Samordnande funktioner behöver också prioriteras och få tillräckliga resurser för det samordnande ansvaret.
Regioner och kommuner behöver också avsätta och prioriterar tillräckliga resurser till socialtjänst och hälso- och sjukvård i stort, om en funktionell samverkan mellan dem ska kunna uppnås. Inte minst behöver primärvården bättre förutsättningar i form av kompetens, tid och resurser för att axla ansvaret att samordna insatser. Det visar bland annat vår utvärdering av omställningen till en god och nära vård (Vård- och omsorgsanalys 2025a). Den specialiserade psykiatrin behöver också bättre resursmässiga förutsättningar och socialtjänsten behöver resursförstärkningar i synnerhet om det förebyggande arbetet ska kunna genomföras i den utsträckning som det finns behov av. Det behövs också förstärkningar inom andra områden inom både socialtjänst och hälso- och sjukvård.
Metodbilaga
Vi har använt flera olika metoder för att samla in information om SIP. I den här bilagan ger vi utförliga beskrivningar av de metoder som vi har använt. Vi har sammanställt statistik om SIP, analyserat dokument och genomfört enkäter och intervjuer.
Tillgången till statistik om SIP är begränsad
Vi har undersökt de möjligheter till uppföljning som finns på nationell nivå, och vi ser flera brister. Bristande dokumentation eller avsaknaden av dokumentation gör det svårt att samla in och sammanställa statistik. Dessutom bidrar ovana vid att arbeta med kodregistrering till statistiska brister. Flera regionrepresentanter har påpekat att detta sannolikt leder till en undervärdering av statistiken, särskilt när det gäller uppföljningar av SIP. Bristen på statistik för uppföljningar beror också på att SIP inte alltid följs upp i tillräcklig utsträckning eller att uppföljda SIP:ar inte markeras korrekt i IT-systemen. I nuläget är det bara KVÅ-koder som kan användas för nationell uppföljning av SIP, enligt företrädare för SKR och socialstyrelsen. Det tidigare kvalitetsregistret SIP-kollen lades ner 2023 och övriga register där SIP registreras (Primärvårdskvalitet, Patientregistret, KSI-koder, Öppna jämförelser) är alltför begränsade i täckning och tillförlitlighet. Registrerade KVÅ-koder kan ge en bild av hur många SIP:ar som registreras från regionens sida, men säger ingenting om kvaliteten på de SIP:ar som upprättas.
Det finns tre specifika KVÅ-koder för SIP.
- AU124 – Upprättande av samordnad individuell plan
- AU125 – Upprättande av samordnad individuell plan i samband med utskrivning
- AW010 – Uppföljning av samordnad individuell plan
SIP kollen lades ner 2023
Tidigare fanns en databas som hette SIP-kollen som SKR administrerade (som bland annat följde upp SIP på området psykisk ohälsa) men denna lades ner 1 september 2023, enligt SKR på grund av att det varit för få regioner och kommuner som använt databasen (Uppdrag psykisk hälsa 2025).
Primärvårdskvalitet
Sveriges kommuner och regioners (SKR) nationella databas ”Primärvårdskvalité” (PVQ) innehåller en indikator för SIP inom vissa patientgrupper och vårdenheter, exempelvis rehabilitering och vårdcentraler. Trots detta aggregeras endast data om SIP vid vårdcentraler (som publiceras i ”Vården i siffror”). Dessutom rapporterar endast fem av landets 21 regioner in dessa data. Det gör uppgifterna begränsade både i täckning och användbarhet. Även SKR menar att denna data är så pass osäker att den inte går att använda.
”Regionen har nyligen implementerat Primärvårdskvalitet (PvQ) där primärvården kan följa indikatorer för SIP. Utfallet är dock väldigt lågt vilket till stor del kan förklaras av att medarbetare på vårdcentralerna i länet inte har en tradition av strukturerad dokumentation med kodning.”
(Representant Region Västerbotten)
Patientregistret
Patientregistret (PAR) omfattar enbart statistik från slutenvården och specialiserad öppenvård, vilket innebär att uppgifter om SIP i primärvården helt saknas. Dessutom bedöms rapporteringen till registret vara bristfällig.
Socialstyrelsens statistik om kommunal hälso- och sjukvård
När det gäller Socialstyrelsens statistik om kommunal hälso- och sjukvård är inrapporteringen från kommunerna ojämn. För SIP är underrapporteringen särskilt tydlig, med stora skillnader i antalet rapporterade SIP mellan kommunerna, vilket tyder på att statistiken inte är tillförlitlig på nationell nivå. Det bör också noteras att privata vårdgivare inte har uppgiftsskyldighet till registret, vilket kan påverka statistiken. Vidare förekommer att uppgiftsskyldiga kommuner inte rapporterar till registret över huvud taget, även om detta blivit bättre över tid. Under 2023 var det nio kommuner som inte alls rapporterade vårdåtgärder till registret. Tre av dessa kommuner har dock all hälso- och sjukvård i enskild regi, varför inga vårdåtgärder finns att rapportera.
KSI-koder används sällan
KSI-koder ska rapporteras till Socialstyrelsens av socialtjänsten för att beskriva de insatser och aktiviteter som utförs enligt SoL, LSS, LVU och LVM.) Men även statistiken baserad på KSI-koder har brister. Enligt intervjuer med sakkunniga på SKR är kunskapen om KSI-koder överlag låg i kommunerna, vilket leder till att dessa koder sällan används. Det innebär att uppgifterna är oanvändbara eftersom de speglar en märkbar underrapportering. Det finns två KSI-koder för SIP:
- XAH.20.65 – Upprätta samordnad individuell plan vid utskrivning från sluten hälso- och sjukvård
- XAH.20.75 – Upprätta samordnad individuell plan.
Insamling av statistik om SIP
Här beskriver vi hur statistiken i den här rapporten har samlats in. Vi diskuterar också vilken statistik som finns tillgänglig om SIP och hur väl den täcker antalet SIP som görs.
Vi bad företrädare för samtliga regioner att skicka in statistik om hur många SIP som hade genomförts i regionen under år 2021, 2022 och 2023, om möjligt uppdelat på kön och ålder. Vi föreslog att regionerna skulle skicka in datauttag för följande KVÅ-koder:
- AU124 Upprättande av samordnad individuell plan (SIP)
- AU125 Upprättande av samordnad individuell plan (SIP) vid utskrivning
- AW010 Uppföljning av samordnad individuell plan (SIP)
Förfrågan om att skicka in statistik gick ut till regionerna i oktober 2024 och statistiken skickades in under hösten 2024. Totalt inkom 18 regioner med statistik:
- 17 regioner redovisade statistik uppdelad per kön.
- 11 regioner redovisade statistik för åldersgrupper i femårsspann.
- 16 regioner rapporterade statistik per KVÅ-kod.
- 1 region rapporterade antal SIP som registrerats i journalsystemet LifeCare SP
Regionerna svarade också på enkätfrågor om den statistik de skickade in – bland annat om statistiken täcker in alla SIP som utförs och om statistiken är jämförbar över tid.
Regionerna har statistik men den är ofta bristfällig
För att undersöka vilken statistik som finns på lokal och regional nivå, ställde vi frågor i enkäten till regionerna om vilken statistik de hade tillgång till om SIP för de tre senaste åren.
Samtliga regioner som svarat har tillgång till statistik om upprättade SIP för vuxna och äldre, och de flesta har också tillgång till statistik om SIP för barn och unga. Majoriteten av regionerna uppger också att statistiken som finns är jämförbar över tid (9 av 1o för barn och unga, 8 av 10 för vuxna och 11 av 13 för äldre.)
Statistik uppdelad på kön och ålder för unga och vuxna men sällan för äldre
Den statistik som finns är i de allra flesta fall uppdelad på åldersgrupper när det gäller barn och unga (11 av 12) och vuxna (8 av 10), medan färre regioner har åldersuppdelad statistik för äldre (4 av 14). Alla regioner som svarat har könsuppdelad statistik om SIP för barn och unga, och nästa alla anger att statistiken är könsuppdelad för vuxna (9 av 10). Däremot har färre könsuppdelad statistik när det gäller SIP för äldre, endast 4 av 13.
Statistik om uppföljning av SIP mer ovanligt
När det gäller regional statistik över antalet uppföljningar av SIP som genomförts är det närmare hälften av respondenterna som inte har tillgång till sådan, med viss variation mellan åldersgrupperna: 2 respondenter av 9 anger att statistik om uppföljning av SIP saknas när det gäller barn och unga, 4 av 10 när det gäller vuxna och 5 av 13 när det gäller äldre.
Den regionala statistiken omfattar inte alla SIP och har brister
Även om statistik om SIP finns, till viss del även uppdelad på ålder och kön, finns sannolikt en stor underrapportering för samtliga åldersgrupper. Flera regioner beskriver att upprättade SIP inte registreras med KVÅ-kod i den omfattning de borde. Det styrks av både statistiken, enkätresultat och intervjuer. Se nedan.
På frågan om statistiken täcker alla SIP:ar som upprättas är det många som svarar att de inte vet, och ungefär lika många svarar ja och nej (figur 48). Endast 27 procent av respondenterna uppger att statistiken är heltäckande för barn och unga medan motsvarande andel är 18 procent för vuxna och 25 procent för äldre.
Figur 48. Täcker statistiken alla SIP som upprättas i regionen?
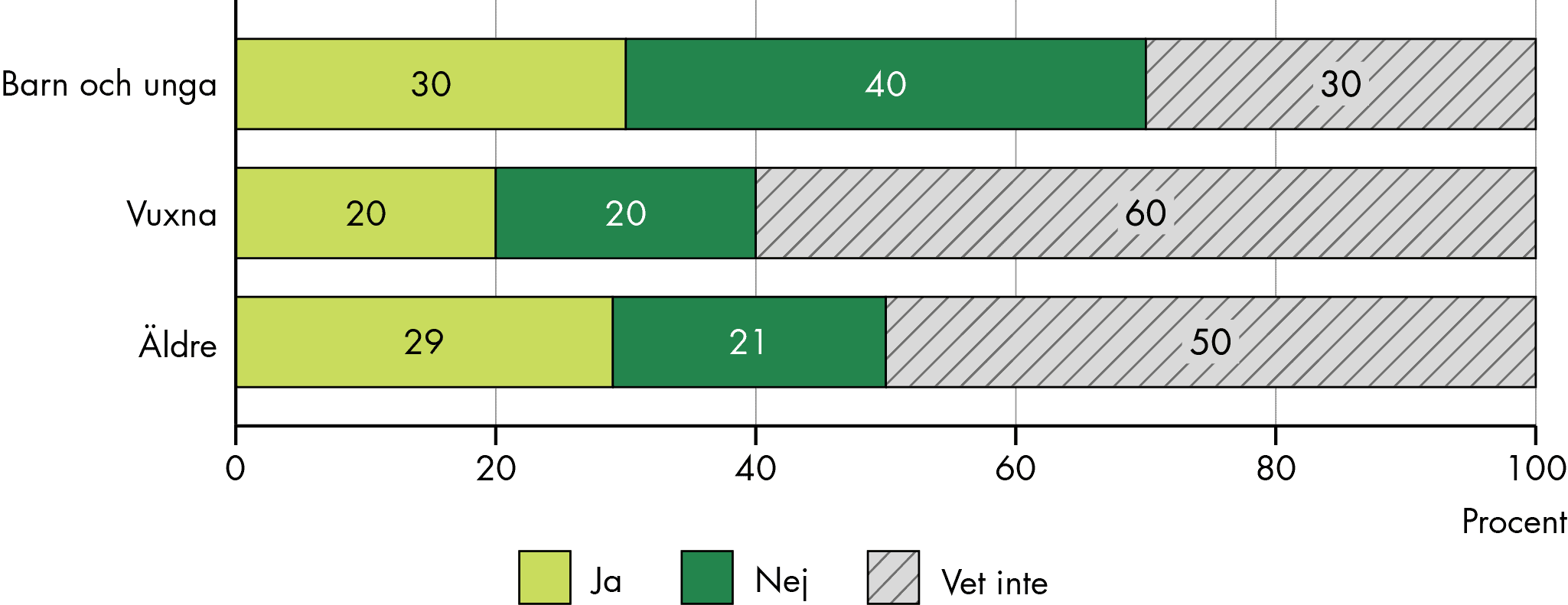
Källa: Enkät till regionerna.
I våra intervjuer med personal och chefer i region och kommun framkommer att underrapporteringen kan bero på att dokumentation tar tid, sker på olika sätt och i system som inte alltid är användarvänliga eller tillgängliga för alla aktörer som ansvarar för att upprätta och dokumentera SIP, till exempel skolan. Utöver dessa brister är det inte alltid enkelt att begära ut statistiken.
Samtidigt anger en majoritet av regionerna i enkäterna att dokumentation av SIP nästan alltid sker i någon form. (För barn och unga är det 59 procent som anger att det aldrig händer eller mycket sällan att SIP upprättas utan att dokumenteras medan motsvarande andelar för vuxna samt äldre är 64 respektive 79 procent.) I de fall där dokumentation helt uteblir, handlar det främst om brist på tid och resurser, eller på otillräcklig kunskap. Många påpekar i intervjuer att dokumentation tar tid, ofta på grund av att mallar och it-system upplevs krångliga, inte användarvänliga och inte anpassade efter verksamheternas behov.
Uppskattning av täckningsgrad
För att uppskatta hur långt ifrån fullständig täckningsgrad regionernas statistik är genomfördes en jämförelse mellan antal upprättade SIP (AU124) och antal barn och unga med huvuddiagnos inom psykiska sjukdomar, syndrom och beteendestörningar. Analysen gjordes genom att jämföra den data som regionerna delat med data från Socialstyrelsens Patientregister. Då detta är en patientgrupp som i flera fall kan tänkas vara aktuell för SIP skulle man kunna anta att det finns någon form av korrelation mellan siffrorna när regionerna jämförs. Analysen visar dock inte på någon sådan trend utan det syns i stället stora variationer i förhållandet mellan de två variablerna mellan regionerna (se figur 49). Dessa skillnader kan dels bero på att vissa regioner upprättar fler SIP för barn och unga, dels på att inrapporteringen av data är bristfällig.
Figur 49. Antal upprättade SIP:ar (AU124) för barn och unga (0–18 år) och barn och unga (0–19 år) med psykiska sjukdomar och syndrom samt beteendestörningar i sluten- och/eller specialiserad öppenvård, 2023.

Källa: Statistik från elva regioners egna IT-system, Socialstyrelsens Patientregister diagnoskod F00–F99 i sluten och/eller specialiserad öppen vård
Analys av styrdokument
Vi har genomfört en analys av styrdokument som rörde SIP. Vi kontaktade registrator vid samtliga regioner och kommuner och bad dom maila in styrdokument som rörde SIP. Totalt fick vi in 115 dokument från regioner och 809 dokument från kommuner (se tabell 6). I förfrågan efterfrågades följande typer av styrdokument:
- Överenskommelser mellan region och kommunalförbund/kommuner rörande SIP (för regioner)
- Överenskommelser mellan kommun och region rörande SIP (för kommuner)
- Överenskommelser mellan kommun/region och privata eller andra utförare rörande SIP
- Rutiner, riktlinjer och mallar för upprättande, genomförande och uppföljning av SIP
- Eventuella andra styrdokument som specificerar deltagande i SIP
Tabell 6. Kategorisering av inkomna styrdokument.
| Överens-kommelse om samverkan | Rutin/ riktlinje | Dokumenta-tionsstöd /lathund | Mall/kallelse/ formulär | Övrigt | |
| Regioner | 18 från regioner | 36 från regioner | 24 från regioner | 24 från regioner | 13 från regioner |
| Kommuner | 63 från kommuner | 133 lokala rikt-linjer/rutiner från kommuner 223 länsgemen-samma rikt-linjer/rutiner från kommuner | 118 från kommuner | 185 från kommuner | 87 från kommuner |
| Totalt | 81 inkomna dokument | 392 inkomna dokument | 142 inkomna dokument | 209 inkomna dokument | 100 inkomna dokument |
Överenskommelser om samverkan
Kommuner och regioner är enligt SoL och HSL skyldiga att ingå samverkansöverenskommelser för tre målgrupper som ofta är i behov av samplanerade insatser från båda huvudmännen, nämligen personer med psykisk funktionsnedsättning, personer med skadligt bruk och beroende och barn och unga som vårdas utanför det egna hemmet (5 kap. 8 och 9 a §§ SoL och 16 kap. 3 § HSL). Samordnad individuell planering kan vara en del i tillämpningen av dessa överenskommelser (Socialstyrelsen 2010). Vår rapport Att komma överens följde upp överenskommelser för personer med skadligt bruk och beroende, och visade att en majoritet av dessa överenskommelser beskrev att SIP skulle ske för målgruppen (Vård och omsorgsanalys 2017a).
Vi fick in totalt 81 överenskommelser, varav 18 från regionerna och 63 från kommunerna. De delade överenskommelserna inkluderar både bredare samverkansöverenskommelser och sådana riktade mot specifika målgrupper, exempelvis barn och unga, unga vuxna eller vuxna med psykisk ohälsa. Merparten av de 18 överenskommelserna från regionerna handlar om samverkan vid utskrivning eller generell samverkan där SIP ingår som en del, medan övriga fokuserar direkt på SIP.
Rutiner och riktlinjer
Riktlinjer och rutiner förklarar i regel hur de övergripande målen i samverkansöverenskommelser ska omsättas i praktiken. Både riktlinjer och rutiner kan antingen vara länsgemensamma, det vill säga omfatta alla kommuner och regionen i ett län, eller omfatta endast en eller några kommuner och en region. Riktlinjer är ofta riktade till verksamhetsledare och andra ansvariga inom organisationerna och kan till exempel beskriva ansvarsfördelning och arbetsmetoder, såväl som när och hur en SIP ska initieras och vad den bör innehålla. Rutiner är än mer detaljerade och operativa och beskriver ofta steg för steg hur arbetet med SIP ska genomföras. De riktar sig främst till yrkesverksamma som socialsekreterare och sjuksköterskor och kan inkludera specifika anvisningar för kallelser, dokumentation och tidsramar.
VI fick in totalt 392 rutiner och riktlinjer varav regionerna delade 36 riktlinjer och rutiner, och kommunerna delade 223 länsgemensamma och 133 lokala riktlinjer.
Lathundar, mallar etc.
Utöver dessa styrdokument finns ofta lokala lathundar, handböcker, checklistor, mallar och andra metodstöd som underlättar det praktiska arbetet. Handböcker kan ge exempel och fördjupningar för att stödja yrkesverksamma i att följa rutiner och riktlinjer. Praktiska verktyg som mallar för kallelser och individuella planer används också för att säkerställa enhetlighet och förenkla arbetet. Vi fick in 209 sådana dokument, varav 24 från regionerna, 118 från kommuner.
Vi har gjort flera enkäter
Vi har genomfört flera enkätundersökningar under projektets gång 0ch i det här avsnittet redogör vi för metod för respektive enkät. Vi har gjort enkätundersökningar som bara handlar om SIP inom regioner, kommuner och med enskilda och närstående. Vi har också inkluderat frågor om SIP i andra enkätundersökningar som genomförts av Vård- och omsorgsanalys.
Enkät till regioner och kommuner
Vi har skickat enkäter till samtliga regioner och kommuner med frågor om hur bestämmelserna om SIP tillämpas. Frågor om SIP fanns också med i Vård-och omsorgsanalys enkät till MAS/MAR 2024 och i den svenska versionen av International Health Policy Survey (IHP) 2025. Samråd om enkäterna genomfördes med SKR (enligt förordning 1982:668)
Enkäter till regioner
För att få en övergripande bild av regionernas tillämpning av SIP genomfördes tre enkäter, anpassade för olika åldersgrupper:
- Barn och unga (0–18 år)
- Vuxna (19–64 år)
- Äldre (65+ år)
Mottagarna av enkäterna identifierades via förfrågningar till regionernas registratorer och sökningar på deras hemsidor och de som svarade på enkäterna var oftast utvecklingsledare, verksamhetschefer eller SIP-samordnare. Vi fick svar från 16 regioner när det gäller barn och unga, 13 regioner för vuxna och 16 regioner för 65 år och äldre.
Enkäterna utfördes av en extern konsult som utformade enkätfrågorna i samråd med oss.
Vi har indikationer på att det varit svårt att svara entydigt på en del frågor, eftersom uppfattningarna och tillämpningen av SIP varierar mycket även inom huvudmännen, mellan olika verksamheter. Svaren ska därför tolkas med viss försiktighet. Samtidigt bekräftas resultaten av intervjuer.
Enkäter till kommuner
Vi skickade också ut en enkät till samtliga kommuner och fick svar från 203 kommuner, vilket motsvarar en svarsfrekvens på ca 70 procent. För Stockholm skickades enkäten till 11 stadsdelar och socialförvaltningar varav 8 svarade. Kommunerna fick i förväg skicka in mailadress till en kontaktperson som skulle svara för enkäten och i de fall vi inte fick en kontaktperson skickades enkäten till kommunens registrator. Yrkesgrupperna som besvarade enkäten var chefer, verksamhetsutvecklare, SIP-samordnare och handläggare. En del frågor motsvarade enkätfrågorna till regioner medan andra var specifika för kommunens uppdrag.
Enkät till MAS/MAR
Under 2024 fanns frågor om SIP med i Vård- och omsorgsanalys enkät till landets medicinskt ansvariga sjuksköterskor (MAS) och medicinskt ansvariga för rehabilitering (MAR). Syftet med enkäten var att undersöka kommuners förutsättningar för omställningen till en god och nära vård och två av frågeområdena var kring hur det fungerar med samverkan och samordnad individuell plan (SIP). Enkäten skickades ut till samtliga kommuner i Sverige i april 2024 och cirka 87 procent av kommunerna besvarade enkäten. Mer information om enkäten till MAS/MAR finns i metodbilaga för Myndigheten för vård- och omsorgsanalys rapport Omtag för omställning (Vård- och omsorgsanalys 2025a).
International health policy survey
Vi ställde också frågor om SIP till primärvårdsläkare inom ramen för International health policy survey (IHP) 2025. IHP är en enkätstudie som genomförs regelbundet i flera länder och under 2025 riktade sig International health policy survey (IHP) till primärvårdsläkare. I den svenska versionen ställde vi kompletterande frågor om SIP. Enkäten besvarades av 2 157 primärvårdsläkare vilket motsvarar en svarsfrekvens på 37 procent.
Enkät till Vård- och omsorgsanalys befolkningspanel
Vi skickade ut en enkät om SIP till Vård- och omsorgsanalys befolkningspanel, hösten 2024. Panelens medlemmar består av personer som är 18 år eller äldre och som rekryteras genom slumpmässiga urval. Resultaten viktas med hänsyn till kön, ålder, typ av hemkommun, utbildningsnivå och svensk kontra utländsk bakgrund för att motsvara befolkningen som helhet. Totalt svarade 4 572 personer på enkäten, vilket motsvarar en deltagarfrekvens på drygt 60 procent. Samtliga deltagare fick svara på frågor om de hade haft insatser från hälso- och sjukvård respektive socialtjänst under de senaste 12 månaderna och de som hade haft insatser från båda fick frågor om hur samordningen fungerade, vilket gav en bild av hur stor del av befolkningen som skulle kunna vara aktuella för en SIP. Vi ställde också frågor till de som uppgav att de hade fått SIP för egen del eller för en närståendes del, eller om de hade haft behov av en SIP men inte fått det. Dessa resultat viktades inte till befolkningsnivå eftersom de var få; 21 personer hade fått en SIP för egen del och 113 personer uppgav att en närstående fått en SIP.
Vi har tagit del av erfarenheter hos enskilda och närstående
Intervjuer med närstående som hade erfarenhet av SIP
Vi genomförde intervjuer med 19 närstående för att få en fördjupad bild av vilka erfarenheter de hade av arbetet med SIP och vad de tyckte att värdet var med SIP. Intervjupersonerna rekryterades från befolkningspanelen bland de som svarade på enkäten om SIP.
Intervjuerna gjordes av en utredare över telefon eller videomöte och var mellan 30–60 minuter långa. Utredaren tog anteckningar och använde ljudinspelning från intervjun för att komplettera anteckningarna i efterhand. Vi analyserade anteckningar från intervjuerna i textanalysverktyget Nvivo där vi sorterade innehållet utifrån förutbestämda kategorier – vi sökte både efter positiva och negativa erfarenheter och sorterade dessa utifrån SIP-processen i erfarenheter före, under och efter SIP.
Det var få personer i befolkningspanelen som hade erfarenhet av att få en SIP. Åtta av dessa ville dela sina erfarenheter i en intervju men för de flesta var det svårt att hitta en tid för intervju. En intervju som påbörjades fick avbrytas för att personen inte orkade fortsätta. Vi sökte också enskilda som ville bli intervjuade genom patientföreningar, och fann på så sätt en person som vi intervjuade. Den personen bjöd också in oss att delta på sitt SIP-möte. Vi deltog också som observatör på ett SIP-möte och tog del av personens SIP-planer.
Enskildas erfarenheter hämtades från brukarrevisioner
Enskildas erfarenheter av SIP har studerats och dokumenterats i ett antal brukarrevisioner. En brukarrevision är en brukarstyrd kvalitetsundersökning som genomförs av personer som själva har erfarenhet av det som ska utvärderas. Brukarrevisioner görs vanligtvis inom psykiatrin, genom att intervjuer och enkäter görs med patienter/brukare. Det som utvärderas kan vara psykiatrisk eller socialpsykiatrisk verksamhet eller specifika insatser.
Vi har tagit del av brukarrevisioner från psykiatrin där barn och vuxnas erfarenheter av SIP har undersökts, samt en brukarrevision av ACT-mottagning och en av psykosvård där frågor också ställdes om SIP (se tabell 7 för en översikt av rapporterna). Vi har också tagit del av riksförbundets Attention’s medlemsundersökningar om SIP som gav en bild av vilken erfarenhet barn med neuropsykiatriska funktionsnedsättningar och deras närstående har av SIP. Samtliga rapporter gav exempel på vad som kan fungera bra och vad som behöver utvecklas med SIP och vad SIP kan ge för värde för enskilda och närstående. Några av brukarrevisionerna har också beskrivit erfarenheter från personer som haft behov av en SIP men inte fått det.
Vi har analyserat brukarrevisionerna i textanalysprogrammet Nvivo där vi har lyft ut exempel på vad patienter/brukare och närstående tycker fungerar bra respektive dåligt med SIP och vad SIP har för värde för dem. Vi sorterade positiva och negativa erfarenheter utifrån SIP-processen; före, under och efter.
Tabell 7. Förteckning över brukarrevisioner som har ingått i vår analys.
| År | Titel | Deltagare | Region |
| 2018 | ”Jag lever mitt liv mellan stuprören” (NSPHiG 2018) | Vuxna | Västra Götaland |
| 2019 | ”Det tog mer än det gav” (NSPH Halland 2019) | Vuxna och närstående | Halland |
| 2022 | ”Ett stort möte som handlar om framtiden” (Föreningsnätverket för psykisk hälsa Gävleborg 2022) | Vuxna och närstående | Gävleborg |
| 2022 | Brukarrevision av Samordnad Individuell Plan, SIP (NSPH, RSMH, Uppdrag psykisk hälsa Stockholms län 2022) | Barn och närstående | Stockholm |
| 2022 | ”Att inget bestäms över mitt huvud” (NSPH Västra Götaland och Göteborg 2022) | Barn och unga vuxna | Västra Götaland |
| 2023 | Rapport avseende brukarundersökning genomförd kring samordnad individuell plan (SIP) för vuxna (NSPH Skåne 2023) | Vuxna | Skåne |
| 2024 | ”Jag står inte på hållplatsen längre – jag är på väg” (NSPH Västra Götaland och Göteborg 2024) | Vuxna om ACT-mottagning | Västra Götaland |
| 2025 | ”Jag behandlas inte som att jag är sjuk utan som en vanlig människa.” (NSPH Västra Götaland och Göteborg 2025) | Vuxna om psykosvård | Västra Götaland |
Intervjuer med personal, chefer och nationella aktörer
Vi har intervjuat SIP-samordnare
Vi har intervjuat ca 20 SIP-samordnare, enskilt eller i grupp. Vi deltog på en nätverksträff under hösten 2024, och tog del av SIP-samordnarnas tankar och erfarenheter om SIP. Därefter genomförde vi enskilda intervjuer med flera SIP-samordnare.
Intervjuer med chefer och personal i kommuner och regioner
Vi har intervjuat chefer och personal inom hälso-och sjukvård och socialtjänst för att få kunskap om hur bestämmelserna om SIP tillämpas och hur tillämpningen påverkar personal och verksamhet. Intervjuerna gjordes individuellt eller i grupp och vi intervjuade totalt cirka 50 medarbetare och 10 chefer. Vi intervjuade sjuksköterskor, socialsekreterare, skötare, undersköterskor, läkare, boendestödjare, biståndshandläggare, fast vårdkontakt, andra samordnare samt chefer på olika nivåer. Verksamheterna omfattande bland annat primärvård, specialiserad psykiatrisk hälso- och sjukvård för vuxna och barn och unga, samt socialtjänsten olika verksamhetsområden såsom individ- och familjeomsorg för barn- och unga, vuxna, skadligt bruk och beroende, ekonomiskt bistånd samt äldreomsorg.
Intervjuer gjordes i huvudsak i fyra olika län; Stockholm, Västernorrland, Västra Götaland och Örebro. Dessa län valdes ut baserat på geografisk spridning, storlek, utformning av styrdokument samt erfarenheter av SIP. Vi ville ta del av erfarenheter både där SIP fungerade bra och där det fungerade mindre bra. Inom respektive län rekryterade vi intervjupersoner genom snöbollsmetod där vi först hittade personer som hade centrala och strategiska roller i arbetet med SIP, dessa fick sedan föreslå andra som arbetade med SIP.
Intervjuer med nationella aktörer
Vi har intervjuat företrädare för fackförbund, myndigheter, SKR och patient-och brukarorganisationer för att få svar på våra frågeställningar och inhämta synpunkter på vårt arbete. Intervjuerna har gjorts enskilt eller i grupp vid olika tillfällen under projekttiden. Vi har intervjuat omkring 25 personer från följande aktörer: Demensförbundet, Attention, NSPH, SKR, Uppdrag psykisk hälsa, Socialstyrelsen, E-hälsomyndigheten, SiS och Kommunal.
Intervjuer med forskare och sammanställning av forskning
Vi har intervjuat sju forskare enskilt eller i grupp för att få en bild av vilken forskning som har gjorts kring SIP. Vi har också sökt forskningsartiklar i en databas och sammanställt de resultat som varit relevanta för våra frågeställningar. Vi har också närvarat vid flera träffar för ett nätverk av forskare som studerar SIP. I slutet av projektet presenterade vi våra resultat och slutsatser för forskarna i nätverket för att få deras tankar.
Tabell 8. Deltagare i intervjuer med forskare.
| Namn | Lärosäte |
| Katarina Grim | Karlstads Universitet |
| Ulla Karin Schön | Stockholms Universitet |
| David Rosenberg | Umeå Universitet |
| Liv Nordström | Mälardalens Universitet |
| David Matscheck | Stockholms Universitet |
| Katarina Piuva | Stockholms Universitet |
| Ingela Jobe | Luleå Tekniska Universitet |
Vi sökte forskningsartiklar i databasen Web of Science i februari 2025. Först sökte vi utifrån namn på de forskare vi intervjuat. I deras artiklar fanns keywords som vi använde som söksträng: Coordinated individual plan (Topic) or coordinated planning (Topic) or coordinated individual planning (CIP) (Topic) and Sweden (Topic). Sökningen gav 19 828 träffar och vi sorterade artiklarna utifrån relevans och läste igenom titel och abstract för de 200 första. Artiklar om SIP fanns endast bland de 50 första träffarna och vi granskade därför inte några fler titlar.
Vi identifierade 17 artiklar som handlade om SIP och på något sätt var relevant för våra frågeställningar. Dessa artiklar läste vi i fulltext och vi beskriver relevanta resultat från dessa i kapitel 2 i rapporten.
Referenser
Andersson, P., Schön, U.-K., Svedberg, P., & Grim, K. (2024). Exploring stakeholder perspectives to facilitate the implementation of shared decision-making in coordinated individual care planning: European journal of social work, 27(5), s. 1073.
Anell, A. (2009). Samverkan i kommuner och landsting – En kunskapsöversikt. Studentlitteratur.
Axelsson, R. (2007). Folkhälsa i samverkan mellan professioner, organisationer och samhällssektorer Studentlitteratur.
Axelsson, R. (2009). Integration och samverkan i hälso- och sjukvården – en teoriöversikt. Studentlitteratur.
Axelsson, R. (2013). Om samverkan – – för utveckling av hälsa och välfärd. Studentlitteratur.
Björkman, I. (2022) Att bygga samverkan i mellanrummen. I Hedberg Rundgren, Å., Klinga, C., Löfström, M. & Mossberg, L. (red.) Perspektiv på samverkan – om utmaningar och möjligheter i välfärdens praktik. Lund: Studentlitteratur.
Bringselius, L. (2021). Tillitsbaserat ledarskap: Från pinnräknande till samskapande. Gothia Kompetens AB.
Brunsson, N. (1982). The Irrational Organization: Irrationality as a Basis for Organizational Action and Change. John Wiley & Sons.
Christensen, T., & Lægreid, P. (2007). The Whole-of-Government Approach to Public Sector Reform. Public administration review, 67(6), s. 1059–1066.
Condelius, A., Selan, D., & Andersson, M. (2025). Conditions that hinder or facilitate the implementation of shared care plans in the care of older adults: A qualitative study from the perspective of professionals. Journal of Interprofessional Care, 39(2), s. 208–217.
Danemark, C. (1999). Samverkan – välfärdsstatens nya arbetsform. Lund: Studentlitteratur.
Dunér, A., & Wolmesjö, M. (2015). Interprofessional collaboration in Swedish health and social care from a care manager’s perspective. European journal of social work, 18(3), s. 354–369.
Frid, E.; Glenngård, A. (2024). Understanding collaboration beyond contracting: the relationship between inter-organizational collaboration and hard/soft control. Journal of public budgeting, accounting & financial management.
Hedberg, B., Nordström, E., Kjellström, S., & Josephson, I. (2018). ”We found a solution, sort of” – A qualitative interview study with children and parents on their experiences of the coordinated individual plan (CIP) in Sweden. Cogent Medicine, 5(1).
Jones, A. (2025). User and staff experiences of a revised process for coordinating support with shared decision making in the comorbidity field of practice: a qualitative interview study. International journal of qualitative studies on health and well-being, 20(1), s. 14.
Larsson, L. (2019): Samverkan vid vårdplanering för patienter med komplexa behov – ett mellanorganisatoriskt triangeldrama. Diss. Göteborg: Göteborgs universitet.
Larsson, L. (2022) Samordnad individuell planering – en organisatorisk utmaning för sjukvården. I Hedberg Rundgren, Å., Klinga, C., Löfström, M. & Mossberg, L. (red.) Perspektiv på samverkan – om utmaningar och möjligheter i välfärdens praktik. Lund: Studentlitteratur.
Lindström, K., & Axelsson, V. (2024). Erfarenheter från ett flerårigt arbete med SIP.
Matscheck, D. & Axelsson, R. (2012): Arenas for contact– a study of local collaboration in mental health. Scandinavian Journal of Public Administration. 16(2).
Matscheck, D., Piuva, K., Eriksson, L., & Åberg, M. (2019). The Coordinated Individual Plan – is this a solution for complex organizations to handle complex needs? Nordic social work research, 9(1), s. 55–71.
Matscheck, D., & Piuva, K. (2022a). In the centre or caught in the middle? – Social workers’ and healthcare professionals’ views on user involvement in Coordinated Individual Plans in Sweden. Health & social care in the community, 30(3), s. 1077–1085.
Matscheck, D., & Piuva, K. (2022b). Integrated care for individuals with mental illness and substance abuse – the example of the coordinated individual plan in Sweden Integrerad vard for personer med psykisk ohalsa eller missbruk – exemplet Samordnade Individuella Planer i Sverige. European journal of social work, 25(2), s. 341–354.
Matscheck, D. & Piuva, K. (2022c) Jakten på en fungerande modell – samverkan kring personer med psykisk ohälsa och/eller missbruk. I Hedberg Rundgren, Å., Klinga, C., Löfström, M. & Mossberg, L. (red.) Perspektiv på samverkan – om utmaningar och möjligheter i välfärdens praktik. Lund: Studentlitteratur.
Matscheck, D., & Piuva, K. (2023). Exploring the effectiveness of the coordinated individual plan in Sweden: challenges and opportunities for collaborative care. Nordic social work research, s. 1–14.
Nordström, E. (2016). Samordnad individuell plan (SIP) – Professionellas samt barn och föräldrars erfarenheter. (Licentiate Thesis). Jönköping University.
Nordström, L., Lassinantti, K., Carlsson, Õ. U., & Almqvist, A.-L. (2024). Service-user participation in coordinated planning, from the perspective of involved professionals. Disability & society, 39(12), s. 3212–3232.
NSPH Halland (2019). ”Det tog mer än det gav”. Brukarrevision av Samordnad IndividuellPlan (SIP) i Halland 2019.
NSPH, RSMH, Uppdrag psykisk hälsa Stockholms län, (2022). Rapport, Brukarrevision av Samordnad Individuell Plan, SIP.
NSPH Skåne (2023). Rapport avseende brukarundersökning genomförd kring samordnad individuell plan (SIP) för vuxna.
NSPH Västra Götaland och Göteborg (2022). ”Att inget bestäms över mitt huvud”. Brukarstyrd brukarrevision: undersökning av Samordnad individuell plan (SIP) för barn och unga vuxna och övergången mellan barn- och ungdomspsykiatrin och vuxenpsykiatrin i Västra Götaland.
NSPH Västra Götaland och Göteborg (2024). Brukarstyrd brukarrevision: ”Jag står inte på hållplatsen längre – jag är på väg”. Undersökning av patienters attityd till och erfarenhet av ACT-mottagningen, Göteborg.
Prop. 2005/06:115. Nationell utvecklingsplan för vård och omsorg om äldre.
Prop. 2008/09:193. Vissa psykiatrifrågor m.m.
Prop. 2013/14:106. Patientlag.
Prop. 2019/29:164. Inriktning för nära och tillgänglig vård – en primärvårdsreform.
Prop.2021/22:177. Sammanhållen vård och omsorgsdokumentation.
Prop. 2024/25:89. En förebyggande socialtjänstlag.
Hedberg Rundgren, Å. H., Klinga, C., Löfström, M. & Mossberg, (2021). Inledning. I Hedberg Rundgren, Å., Klinga, C., Löfström, M. & Mossberg, L. (red.) Perspektiv på samverkan – – om utmaningar och möjligheter i välfärdens praktik. Studentlitteratur.
Sveriges Kommuner och Regioner (2018) . Skrivelse ärendenr. 18/05081.
Sveriges Kommuner och Regioner (2020). Att stärka samverkan med hjälp av SIP. Förstudie innehållande nulägeskartläggning och rekommendation för framtida arbete.
Sveriges Kommuner och Regioner (2023). Delaktighetstrappan och andra modeller.
Socialstyrelsen (2010). Meddelandeblad nr 1/2010. Överenskommelse om samverkan.
Socialstyrelsen (2014). Om vård- och omsorgstagares delaktighet. Stockholm: Socialstyrelsen.
Socialstyrelsen (2022) Strukturerade informationsmängder i en individuell plan enligt HSL och SoL, Slutrapport 2022. Stockholm: Socialstyrelsen.
Socialstyrelsen (2025a). Kunskapsguiden. kunskapsguiden.se/omraden-och-teman/psykisk-ohalsa/personer-med-psykisk-funktionsnedsattning-och-stora-behov/personcentrerad-vard-och-omsorg/ [2025-10-20].
Socialstyrelsen (2025b). Socialstyrelsens termbank. https://termbank.socialstyrelsen.se/ [2025-10-13].
Socialutskottet (2017). Samordnad individuell plan (SIP) – en utvärdering.
SOSFS 2005:12. Socialstyrelsens föreskrifter om ledningssystem för kvalitet och patientsäkerhet i hälso- och sjukvården.
SOSFS 2011:9. Socialstyrelsens föreskrifter och allmänna råd om ledningssystem för systematiskt kvalitetsarbete.
SOU 2004:68. Sammanhållen hemvård.
SOU 2006:100. Ambition och ansvar – nationell strategi för utveckling av samhällets insatser till personer med psykiska sjukdomar och funktionshinder.
SOU 2016:2. Effektiv vård – Slutbetänkande av En nationell samordnare för effektivare resursutnyttjande inom hälso- och sjukvården.
SOU 2018:37. Att bryta ett våldsamt beteende – återfallsförebyggande insatser för män som utsätter närstående för våld.
SOU 2018:38. Styra och leda med tillit – Forskning och praktik.
SOU 2018:39. God och nära vård – En primärvårdsreform.
SOU 2020:19. God och nära vård. En reform för ett hållbart hälso- och sjukvårdssystem.
SOU 2021:4. Informationsöverföring inom vård och omsorg.
SOU 2021:93. Från delar till helhet – En reform för samordnade, behovsanpassade och personcentrerade insatser till personer med samsjuklighet.
SOU 2022:41. Ökad kvalitet och jämlikhet i vård och omsorg för äldre personer.
SOU 2023:5. Från delar till helhet – Tvångsvården som en del av en sammanhållen och personcentrerad vårdkedja
SOU 2023:62. Kunskapsbaserad narkotikapolitik med liv och hälsa i fokus.
SOU 2023:66. För barn och unga i samhällsvård.
Statens Institutionsstyrelse (2024). Slutrapport SIP inom SiS, Piloprojekt inom SiS Ungdomsvård Januari–Juni 2023. Dnr 1.1.4-2679-2024. Stockholms: Statens Institutionsstyrelse.
Statens Institutionsstyrelse (2025) Ungdomsvård – LVU. http://www.stat-inst.se/var-verksamhet/vard-av-unga/ [2025-11-12].
Tyrstrup, M. (2012). Ledning bortom reglerna: Om vardagens ledarskap i stora organisationer. Liber.
Tyrstrup, M. (2014). I välfärdsproduktionens gränsland: Organisatoriska mellanrum i vård, omsorg och skola. Leading Health Care.
Uppdrag psykisk hälsa (2025). Följ upp och utvärdera SIP. https://www.uppdragpsykiskhalsa.se/sip/folja-upp-sip/ [2025-10-27].
Vård- och omsorgsanalys (2016). Samordnad vård och omsorg. En analys av samordningsutmaningar i ett fragmenterat vård- och omsorgssystem (2016:1). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2017a). Att komma överens. En uppföljning av överenskommelser inom missbruks- och beroendevården (2017:1). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2017b). Lag utan genomslag. Utvärdering av patientlagen 2014–2017 (2017:2). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2018). Från mottagare till medskapare. Ett kunskapsunderlag för en mer personcentrerad hälso- och sjukvård (Rapport 2018:8). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2019). Gränslösa möjligheter, gränslösa utmaningar? Behov av digitala stöd hos personal och patienter i cancervården (Rapport 2019:5). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2020). Laga efter läge. Uppföljning av lagen om samverkan vid utskrivning från slutenvården (Rapport 2020:4). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2021). En lag som kräver omtag. Uppföljning av patientlagens genomslag, med en fördjupning om valfrihet (Rapport 2021:10). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2023). Digital potential. Utvärdering av satsningen på digital teknik i äldreomsorgen (Rapport 2023:6). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2025a). Omtag för omställning. Utvärdering av omställningen till en god och nära vård: slutrapport. Rapport 2025:1 (Rapport 2025:1). Stockholm: Myndigheten för vård- och omsorgsanalys.
Vård- och omsorgsanalys (2025b). Vården ur befolkningens perspektiv, 65 år och äldre. International Health Policy Survey (IHP) 2024 (PM 2025-1). Stockholm: Myndigheten för vård- och omsorgsanalys.
Not
Ett fel i enkäten gör att Arbetsförmedlingen som svarsalternativ utgår. ↑
Om publikationen
Samordning med svårigheter
Tillämpningen av samordnad individuell plan, SIP
Rapport 2025:2
ISBN: 978-91-89933-29-3
© Myndigheten för vård- och omsorgsanalys 2026
Myndigheten för vård- och omsorgsanalys publikationer redovisas i olika serier. Analyser, slutsatser och rekommendationer publiceras i rapporter i myndighetens rapportserie. Rapporter beslutas av myndighetens styrelse. Promemorior, metodresonemang och liknande material som utgör underlag eller stöd för myndighetens rapporter samlas i myndighetens serie för promemorior. Promemorior beslutas av myndighetens generaldirektör.
